Альвеолярный отросток при гайморите
Симптоматика одонтогенного гайморита не всегда бывает яркой, особенно при наличии свищевого хода, соединяющего просвет пазухи с полостью рта. В этих случаях гнойный секрет вытекает из пазухи и ее опорожнение уменьшает субъективные ощущения: дыхание через нос может быть свободным, головная боль не имеет интенсивного характера, как при риногенном гайморите, поэтому диагноз одонтогенного гайморита не всегда бывает установлен своевременно и точно.
Причинами, способствующими возникновению одонтогенного гайморита, служат инородные тела, проникающие в пазуху из полости рта: пломбировочный материал, часть сломавшихся стоматологических инструментов, провалившиеся корни зубов, турунды. Гранулемы у корня зуба, субпериостальные абсцессы, пародонтоз также могут приводить к развитию одонтогенного гайморита.
Жалобы
Типичными для одонтогенного гайморита следует считать жалобы на нерезкую головную боль в области лба, выделение гноя из свищевого хода в альвеолярном отростке, попадание воздуха в рот при сморкании, проникновение пищевых масс в пазуху после приема пищи, ощущение гнилостного запаха самим больным.

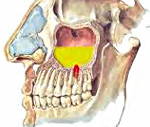
Причины возникновения одонтогенного гайморита:
1 — гранулема у корня; 2 — субпериостальный абсцесс; 3 — инородное тело; 4 — фистула; 5 — остеит; 6 — пародонтоз
Анамнез
Большое значение для установления диагноза имеет правильно собранный анамнез, из которого удается узнать о патологии зубов, проводившихся манипуляциях в полости рта.
Клиническая картина
Как правило, выявляется «причинный» зуб (разрушенный или ранее леченный), определяются перфоративное отверстие, ведущее в просвет пазухи после удаления зуба, гнойные выделения, поступающие в полость рта через свищ и видимые в среднем носовом ходе во время проведения передней риноскопии. Гнойное отделяемое из пазухи всегда бывает густым, имеет гнилостный запах.
Ведущими методами диагностики для выявления одонтогенного гайморита считают рентгенографию околоносовых пазух, а также ортопантомографию, позволяющую судить о состоянии корней зубов, связанных с пазухой. Иногда приходится прибегать к контрастированию просвета пазухи путем введения йодолипола через пункционную иглу или свищ. На рентгенограмме выявляется выраженное по сравнению с другими стенками утолщение нижней стенки пазухи, граничащей с альвеолярным отростком.

Правосторонний одонтогенный гайморит. КТ; коронарная проекция
Лечение
Лечение заключается в санации «причинного» зуба и самой пазухи. Как правило, лечение только хирургическое, хотя в отдельных случаях удается добиться успеха путем дренирования пазухи. Поскольку канал, соединяющий полость рта с пазухой, может закрыться самостоятельно или после повторных смазываний йодной настойкой, помимо санирующей операции, приходится прибегать к пластическому закрытию свища, что довольно сложно, так как приживление лоскута в условиях полости рта не всегда происходит благополучно.
Гайморит у детей
Заболевание имеет свои особенности как в диагностике, так и лечении.
Гайморит у детей встречается в несколько раз реже, чем у взрослых. У детей острый воспалительный процесс переходит в хроническое воспаление очень быстро и бывает связан с наличием аденоидов.
Симптоматика гайморита очень похожа на картину обычного ринита, однако при гайморите дети нередко жалуются на боль в руках и ногах, головную боль. Временами заметна отечность тканей щеки, нижнего века по утрам.
Диагноз
Установить диагноз помогают риноскопия, термография этих зон. Пункция пазухи у детей до 7 лет небезопасна, так как возможно повреждение зачатков постоянных зубов и в связи с тем, что у них альвеолярный отросток верхней челюсти и дно пазухи располагаются высоко, игла может разрушить «затопленные» в нем зубные мешочки. Используют рентгенографию, УЗИ.
Лечение
Как правило, консервативное и заключается в применении сосудосуживающих средств (для закапывания в полость носа), 3 % водного раствора борной кислоты, а также УВЧ, антибиотиков, гипосенсибилизирующих препаратов в соответствующих дозах.
Фронтит (frontitis)
Возникает на фоне острого респираторного заболевания или гриппа. Утолщение слизистой оболочки вследствие воспалительного отека пазухи приводит к нарушению оттока содержимого через лобно-носовой канал в средний носовой ход. Активная экссудация, нагноение экссудата влекут за собой образование эмпиемы в лобной пазухе. В случаях острого или обострения хронического фронтита могут возникать явления периостита в области нижней стенки пазухи, отделяющей ее от глазницы, развивается отек верхнего века, глаз может полностью закрыться, гной в области медиального угла глаза прорывается наружу и образуется свищ.
Симптомы
Сильная головная боль в области лба, ощущение тяжести в проекции лобных пазух. Гнойные или слизистого характера выделения могут быть обнаружены в среднем носовом ходе при проведении передней риноскопии. На рентгенограмме определяется гомогенное затемнение одной или обеих пазух.

Правосторонний фронтит. КТ; аксиальная проекция
Лечение
Если процесс острый, то вначале необходимо консервативными методами добиться восстановления проходимости лобно-носового канала (закапывание сосудосуживающих капель в нос, применение противоотечных препаратов — пипольфен, супрастин, жаропонижающие средства, антибиотики и сульфаниламиды).
Если острый фронтит осложняется периоститом, внутричерепным процессом, то прибегают к немедленному оперативному вмешательству — вскрытию лобной пазухи, ревизии ее стенок, удалению патологически измененной слизистой оболочки и созданию соустья с полостью носа.
При вялотекущих воспалительных процессах показана трепанопункция пазухи через нижнюю орбитальную или ее переднюю стенку специальным инструментом — трепаном, позволяющим просверлить довольно толстую переднюю стенку лобной пазухи, проникнуть в ее просвет, ввести металлическую канюлю и через нее проводить в течение длительного времени промывание пазухи, вводить растворы лекарственных препаратов (антибиотики, ферменты).
Хронические формы фронтита, не поддающиеся консервативному лечению, осложнившиеся тем или иным процессом, требуют оперативного вмешательства. В этих случаях проводят радикальную операцию на лобной пазухе под местным обезболиванием или под эндотрахеальным наркозом.
Цель операции — вскрыть полость пазухи, освободить ее от патологического содержимого, создать искусственное широкое соустье с полостью носа.
Разрез проводят по брови с переходом у корня носа на его боковые скаты. После отсепаровки мягких тканей вместе с надкостницей вскрывают пазуху долотом или фрезой через нижнюю стенку глазницы, добиваются достаточного обзора просвета пазухи. Для формирования стойкого канала, соединяющего пазуху и полость носа, в его просвет на длительное время вводят полые трубки из различных пластических масс.
Ю.М. Овчинников, В.П. Гамов
Опубликовал Константин Моканов
Источник

Одонтогенный гайморит – это воспаление слизистой оболочки верхнечелюстного синуса, вызванное распространением патологического процесса из первичного очага инфекции, находящегося в верхней челюсти. Основные проявления заболевания – ярко выраженная головная боль, которая усиливается при наклоне головы, выделения из носа гнойного или серозного характера, слезотечение, интоксикационный синдром. Диагностика базируется на сборе анамнестических данных, общем осмотре, риноскопии, пункции синуса и лучевых методах визуализации. Лечение включает антибиотикотерапию, промывание антисептиками, хирургическую санацию полости пазухи и первичного очага.
Общие сведения
Одонтогенный гайморит – часто встречающееся заболевание. Распространенность колеблется от 3 до 52%, в среднем патология возникает у 35-43% населения. Этот вариант поражения верхнечелюстного синуса составляет порядка 14% бактериальных инфекций, требующих лечения в отделении хирургической стоматологии. На долю данной разновидности синусита приходится 20-24% от всего количества воспалительных заболеваний челюстно-лицевой области.
Среди всех форм гайморита от 80 до 96% имеют одонтогенную этиологию. Статистически чаще заболевание наблюдается у людей с пневматическим типом строения верхнечелюстной пазухи, что связано с тонкостью костных стенок и ее внедрением в альвеолярный отросток. Мужчины и женщины страдают одинаково часто.
Одонтогенный гайморит
Причины
Эта форма синусита является осложнением воспалительного процесса в зоне зубов либо верхней челюсти. Практически всегда вызывается смешанной патогенной микрофлорой, которая может включать в себя стафилококки, стрептококки, диплококки, энтерококки, грамположительные и грамотрицательные бациллы, дрожжевые грибы. К состояниям, чаще всего осложняющимся одонтогенным гайморитом, относятся:
- Заболевания моляров и премоляров. Обычно это инфекционные поражения зубов верхней челюсти, одонтогенный периостит и остеомиелит, хронический периодонтит, гнойный пародонтит и нагноившиеся челюстные кисты.
- Эндодонтическая терапия. Заболевание может возникать в результате стоматологического лечения премоляров и моляров, в процессе которого происходит перфорация апикального отверстия, введение в полость пазухи пломбировочного материала, элементов внутрикостного имплантата и т. д.
- Травмы. Травматические повреждения зубов и/или верхней челюсти, которые сопровождаются перфорацией стенки гайморового синуса и образованием гематомы, являются наименее распространенной причиной развития данной формы гайморита.
Патогенез
Патогенез одонтогенного гайморита связан с распространением бактериальной микрофлоры и продуктов ее жизнедеятельности (токсинов) в полость гайморовой пазухи из первичных очагов инфекции – пораженных зубов или очагов в верхней челюсти. Это становится возможным из-за особенностей строения альвеолярных отростков 6 и 7 (в редких случаях – 5 и 8) верхних зубов, которые отграничены от синуса только конкой костной стенкой. В результате гнойного расплавления или механической перфорации перегородки инфекционные агенты проникают в полость синуса и вызывают воспаление слизистых оболочек.
В дальнейшем происходит обтурация природного входного отверстия пазухи. Это становится причиной нарушения вентиляции и скопления большого количества катарального или гнойного экссудата внутри костной полости. Всасывание кислорода слизистыми оболочками приводит к возникновению отрицательного давления, усиливающего отечность, развитию гиперкапнии и гипоксии, образованию большого количества недоокисленных продуктов. Создается благоприятная среда для дальнейшего размножения анаэробной микрофлоры, формируется порочный круг.
Классификация
С учетом длительности течения все одонтогенные гаймориты разделяют на три основных клинических варианта:
- Острый. Длительность заболевания составляет менее 21 дня.
- Подострый. Для этого варианта характерна продолжительность от 21 дня до 6 недель.
- Хронический. Затяжная форма болезни, при которой клинические симптомы сохраняются на протяжении 6 недель и более.
В зависимости от характера одонтогенного поражения верхнечелюстной пазухи выделяют следующие формы патологии:
- Закрытая. Характеризуется развитием воспаления без прямого соединения между первичным очагом и гайморовой пазухой. Основные причины – хронические периодонтиты и нагноение кист, вросших в синус.
- Открытая. Распространение микрофлоры из ротовой полости происходит вследствие гнойного расплавления одной из стенок полости верхнечелюстного синуса. Включает перфоративные гаймориты и осложнения остеомиелита верхней челюсти.
По характеру морфологических изменений слизистой оболочки гайморовой пазухи принято различать следующие варианты:
- Катаральный. Проявляется заполнением полости пазухи серозным экссудатом и выраженной отечностью слизистых оболочек.
- Гнойный. Отмечается образование большого количества гнойных масс, выявляются воспалительные и деструктивные изменения внутренних оболочек пазухи.
- Полипозный. Главное отличие от других вариантов – образование на слизистой оболочке синуса уплотнений, из которых позднее формируются полипы.
- Гнойно-полипозный. Представляет собой сочетание гнойной и полипозной форм.
Симптомы одонтогенного гайморита
Острый гайморит
С клинической точки зрения целесообразно выделять две формы заболевания – острую и хроническую. При остром варианте вначале появляется острая пульсирующая приступообразная головная боль, тяжесть или чувство распирания в области правой или левой верхней челюсти. Болевые ощущения также могут локализироваться в области зубов и имитировать пульпит. Боль усиливается при опускании головы.
В последующем возникает синдром общей интоксикации, который характеризуется ознобом, общей слабостью, разбитостью, лихорадкой до 38,5-39,5° C и ознобом. Процесс пережевывания пищи становится резко болезненным, зубы ощущаются как значительно более длинные, чем есть на самом деле. У многих больных нарушается носовое дыхание, теряется способность различать запахи, развивается фотофобия и усиленное слезоотделение. Выявляется односторонний насморк, который сопровождается выделением большого количества слизи и/или гнойных масс.
Хронический гайморит
При хроническом одонтогенном гайморите клиническая картина развивается постепенно. Течение патологии волнообразное, обострения возникают после переохлаждения или перенесенных острых вирусных заболеваний верхних дыхательных путей. Первичный признак – интенсивная односторонняя головная боль или ярко выраженное чувство тяжести. К этому симптому почти сразу присоединяется боль в верхнечелюстной области с иррадиацией в орбиту, височную и лобную область, прилегающие верхние зубы.
Выделения из носа могут иметь различный характер и объем – от обильных до скудных, от серозных до гнойных. Наибольшее количество выделений обычно отмечается утром и постепенно снижается в течение суток. Характерный симптом – усиление гноетечения при прижатии нижней челюсти к груди. При негнойных формах и образовании свищей выделения могут отсутствовать.
Осложнения
К наиболее распространенным осложнениям одонтогенного гайморита относятся менингит, флегмона орбиты, и тромбоз венозного синуса. Их возникновение обусловлено распространением патогенной флоры через переднюю лицевую и глазничную вены в полость орбиты, сигмовидный синус и венозную систему головного мозга. В тяжелых случаях на фоне отсутствия своевременного лечения развивается диффузный остеомиелит верхней челюсти, который приводит к деструкции кости и образованию выраженного косметического дефекта. Реже у больных возникает сепсис, поражение миокарда и почек. Генерализация инфекции связана с попаданием бактериальных агентов и их токсинов в системный кровоток.
Диагностика
Диагностика одонтогенного гайморита основывается на комплексном анализе анамнестических сведений, результатах клинических и вспомогательных методов исследований. Постановка диагноза и ведение пациента, как правило, осуществляется совместно отоларингологом и челюстно-лицевым хирургом. Полный перечень диагностических мероприятий включает в себя:
- Сбор жалоб и анамнеза. При опросе пациента наряду с детализацией специфических жалоб важно уточнить наличие имеющихся или ранее перенесенных стоматологических заболеваний, суть недавно выполненных терапевтических мероприятий в области верхней челюсти.
- Общий осмотр. Позволяет выявить припухлость околоносовой области и щеки, покраснение кожных покровов с больной стороны. При пальпации и перкуссии гайморовой пазухи и скуловой кости наблюдается усиление болевых ощущений.
- Переднюю риноскопию. При визуальном осмотре носовой полости со стороны пораженного синуса определяется гиперемия и отечность слизистой оболочки средней и/или нижней носовой раковины. Возможно выделение экссудата из-под свободного края средней раковины.
- Зондирование верхнечелюстной полости. Дополнение к риноскопии, позволяющее определить наличие гнойного содержимого в верхнечелюстном синусе при закупорке его природного дренажного отверстия.
- Пункцию гайморовой пазухи. Сочетает в себе диагностическую и терапевтическую цели, так как позволяет идентифицировать даже небольшое количество патологического содержимого в синусе, а затем провести промывание антисептическими средствами.
- Рентгенографию придаточных пазух носа. На рентгенограмме выявляется затемнение полости синуса и наличие горизонтального уровня жидкости. Для установления этиологии проводится рентгенография зубов с пораженной стороны.
- Лабораторные анализы. В общем анализе крови обнаруживается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. При наличии гнойных выделений с целью определения конкретного возбудителя и его чувствительности к антибиотикам выполняется бактериологическое исследование.
Дифференциальная диагностика проводится с риногенным и аллергическим гайморитом, раком верхнечелюстной пазухи. Для первых двух заболеваний характерно вовлечение в патологический процесс обеих гайморовых пазух, отсутствие связи со стоматологическими патологиями или манипуляциями. Развитие клинической симптоматики при риногенном гайморите происходит на фоне заболеваний полости носа, при аллергическом варианте – после контакта с аллергеном или во время сезонного обострения. При злокачественной опухоли симптомы прогрессируют постепенно, интоксикационный синдром и выделение гнойных масс или серозного экссудата из носа отсутствуют.

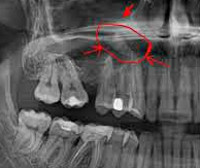
КТ придаточных пазух носа. Тотальное снижение пневматизации правой в/челюстной пазухи на фоне нарушения целостности и элевации ее дна (красная стрелка) вблизи корней 1-го моляра (синяя стрелка).
Лечение одонтогенного гайморита
Терапевтическая тактика во многом зависит от варианта болезни. Лечение острой формы при отсутствии тяжелой стоматологической патологии проводится в условиях поликлиники. При хроническом воспалении гайморовой пазухи зачастую требуется госпитализация в стационар с последующей операцией. К основным терапевтическим мероприятиям относятся:
- Антибактериальная терапия. Применяется независимо от формы и этиологии гайморита. До получения результатов бактериального посева назначаются антибиотики широкого спектра действия, после – препараты, к которым проявила чувствительность высеянная микрофлора.
- Промывание антисептиками. Введение антисептических растворов выполняется через сформировавшийся дефект в нижней челюсти или путем диагностической пункции при помощи иглы Куликовского. После промывания устанавливается дренаж полости синуса.
- Хирургическое лечение. Применяется при хронических и полипозных формах поражения. Оперативное вмешательство (гайморотомия) проводится по методике Колдуэлла-Люка. Его суть заключается в санации полости пазухи, иссечении патологически измененной слизистой оболочки и формировании искусственного соустья с носовой полостью.
Прогноз и профилактика
Прогноз при одонтогенном гайморите зависит от своевременности и рациональности лечебных мероприятий. При правильно подобранной терапии лечение острой формы заболевания занимает 7-14 дней, исходом становится выздоровление. При хроническом варианте комплексное лечение может длиться до 3 недель с последующей ремиссией или полным выздоровлением.
Профилактические мероприятия заключаются в своевременной санации очагов инфекции, предотвращении травм лицевой области, соблюдении рекомендаций стоматолога или челюстно-лицевого хирурга после перенесенных оперативных вмешательств.
Источник

