Анализ крови на наличие вируса кори

Метод определения
Иммуноанализ.
Исследуемый материал
Сыворотка крови
Вирус кори относится к семейству Morbillivirus семейства парамиксовирусов. Вирусная частица содержит РНК, окруженную белковым капсидом и внешней белково-липидной оболочкой. Вирус способен связываться с клетками, несущими рецептор комплемента CD46.
Корь – высококонтагиозное заболевание. Ранее, до повсеместной вакцинации, она была одной из самых распространённых детских инфекций (преимущественно среди детей дошкольного и школьного возраста). Передача вируса происходит воздушно-капельным путем. Первоначально вирус размножается в слизистой, что сопровождается умеренной виремией. Затем с кровью попадает в лимфоидную ткань, в которой активно размножается, особенно в моноцитах. После этого происходит широкое распространение вируса, совпадающее с продромальным периодом (повышение температуры, недомогание). В это время (9 — 10 сутки от момента заражения) вирус выявляется практически во всех тканях, особенно в эпителии дыхательных путей и лимфоидной ткани. Появляется кашель, насморк, конъюнктивит, повышается температура. В течение последующих 5 — 6 суток, больные наиболее заразны. Во время появления характерной сыпи (примерно на 14-е сутки) репродукция вируса снижается, к 16-м суткам вирус уже может не выявляться. В это время в крови выявляются специфические антитела. С появлением сыпи симптомы достигают максимума, наиболее тяжёлое состояние отмечается на 2 — 4 сутки, когда сыпь охватывает всё тело. Нередко сыпь сопровождается головной болью, рвотой, болями в животе, поносом и болями в мышцах.
Выраженное увеличение лимфоузлов и селезёнки, появляющееся в первые дни болезни, может сохраняться несколько недель. В острой стадии болезни и после исчезновения сыпи могут развиваться вторичные осложнения, связанные с инвазией гноеродных бактерий в дыхательные пути. Возможно развитие среднего отита или бронхопневмонии. Самые тяжёлые осложнения кори – поражения центральной нервной системы (панэнцефалит).
У переболевших корью людей развивается пожизненный иммунитет. Вакцинация живой противокоревой вакциной также обеспечивает стойкий иммунитет, инактивированной – на 6 — 18 месяцев. В зрелом возрасте иммунитет против кори (вследствие перенесённого заболевания или вакцинации) имеют практически все. Корь у беременных встречается редко, она может вызвать преждевременные роды, самопроизвольный аборт, мёртворождение. Однако пороков развития плода не наблюдается. Новорожденные дети у матерей, имеющих иммунитет против кори, защищены от инфекции материнскими антителами, прошедшими в их кровь через плаценту, вплоть до 6 — 7-месячного возраста после рождения. Начиная со второго полугодия жизни, восприимчивость детей к заболеванию растет.
Лабораторная диагностика. В случае затруднений в диагностике по клинической картине заболевания, целесообразно использование серологическох тестов (исследование уровня в крови IgM и IgG антител к вирусу кори – в лаборатории ИНВИТРО тесты № 251 и № 250). Неспецифическим лабораторным признаком кори является лейкопения со снижением абсолютного количества нейтрофилов и выраженным снижением числа лимфоцитов в продромальном периоде и периоде высыпаний (в лаборатории ИНВИТРО тесты № 5, № 119).
Антитела класса IgG к вирусу кори появляются вслед за антителами класса IgM примерно через 2 недели после инфицирования. В ходе дальнейшего развития иммунного ответа их концентрация быстро растёт. Специфические антитела в крови можно выявить практически у всех больных корью уже ко 2 дню появления сыпи. Антитела класса IgG сохраняются после перенесённого заболевания обычно пожизненно. IgG против вируса кори выявляются также и после вакцинации. По их присутствию в крови можно судить о наличии иммунитета к этому заболеванию. В крови новорожденных до 6 — 7 месячного возраста могут выявляться материнские IgG антитела, полученные через плаценту из крови матери в период беременности (IgM антитела через плаценту не проходят). При повторном контакте с вирусом у иммунных лиц наблюдается быстрый рост титров высокоспецифичных IgG, что обеспечивает защиту от инфекции (клинических проявлений и выделения вируса при этом не наблюдается).
Литература
- Инфекционные болезни у детей. Ред. Д. Марри. М. Практика, 2006. 928 с.
- Материалы фирмы – производителя реагентов.
- Jacobs D. et al. Laboratory test handbook/ Lexi-Comp./2002 — 1534 p.
Источник
Корь – инфекционное заболевание, вызываемое вирусом из семейства парамиксовирусов. Болезнь чрезвычайно заразна, передается воздушно-капельным путем и поражает в чаще всего детей, однако заражаются и взрослые, до этого не болевшие корью. После перенесенного заболевания сохраняется стойкий иммунитет на всю жизнь. После вакцинации также формируется защитный уровень антител класса IgG к вирусу кори.
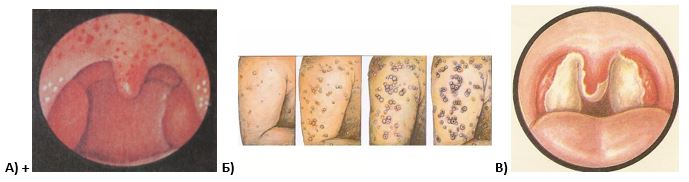
Возбудитель кори поражает слизистую оболочку дыхательных путей и задней стенки глотки, что приводит к появлению респираторных симптомов. Типичные проявления кори – сыпь на лице, распространяющаяся вниз по телу, точечная сыпь на слизистой оболочке рта, светобоязнь, покраснение глаз, сухой кашель, насморк, боль в горле и высокая температура. Обычно человек выздоравливает в течение нескольких недель, но примерно у 20% заболевших развиваются осложнения: отит, пневмония, в тяжелых случаях — , энцефалит. Особенно опасна корь для беременных, так как она приводит к выкидышам и преждевременным родам.
В группу риска по кори входят в первую очередь дети и беременные женщины, а также пациенты с ослабленным иммунитетом, дефицитом витамина А и недостаточным или неправильным питанием. Гарантированной защитой от кори является своевременная вакцинация, после которой иммунитет держится десятки лет. Ее необходимо делать еще в детском возрасте, однако рекомендуется периодически проверять сохранность иммунитета – определять уровень IgG к кори, особенно при планировании беременности.
При заражении вирусом кори организм вырабатывает специфические иммуноглобулины IgM и IgG. Выработка IgM начинается раньше и в течение нескольких дней достигает максимума, затем постепенно снижается. Через 2-4 недели после заражения начинается синтез IgG, концентрация которых сохраняется в течение десятков лет. Именно IgG дают стойкий иммунитет к вирусу кори и могут служить показателем наличия иммунитета. Для проверки иммунитета к заболеванию после вакцинации используется анализ крови на антитела к вирусу кори, IgG.
В каких случаях обычно назначают исследование?
- Для того чтобы убедиться в наличии противокоревого иммунитета, полученного после перенесенного заболевания или вакцинации.
- Для подтверждения диагноза активной или перенесенной болезни, в том числе при отсутствии типичных для кори симптомов.
- Для того чтобы выяснить причину таких инфекционных заболеваний, как энцефалит, бронхит или пневмония. Они могут быть вызваны как бактериальными инфекциями, так и осложнениями кори.
Что именно определяется в процессе анализа?
Проводится определение специфических антител (иммуноглобулинов G, IgG) к вирусу кори методом иммуноферментного анализа (ИФА).
Что означают результаты теста?
Отрицательный результат свидетельствует об отсутствии иммунитета к вирусу кори. Это может быть вызвано отсутствием контакта с вирусом либо ранним сроком заболевания (до двух недель от момента заражения). Отсутствие иммунитета при исключении недавнего контакта с вирусом является показанием к вакцинации, особенно для беременных женщин или планирующих беременность.
Положительный тест на IgG к вирусу кори говорит о наличии иммунитета. Это может быть вызвано перенесенным заболеванием, проведенной вакцинацией или наличием текущего заболевания корью.
Сроки выполнения теста.
Результат исследования можно получить спустя 2-3 дня после сдачи анализа.
Как подготовиться к анализу?
Кровь можно сдать в течение дня, через 3 и более часов после еды или натощак.
Источник
Корь – высококонтагиозное антропонозное острое инфекционное заболевание с воздушно-капельным путем передачи. Возбудитель кори – РНК содержащий вирус (семейство Paramyxoviridae, род Morbillivirus). Только 1% восприимчивых лиц не заболевает корью при первом тесном контакте с больным.
Корь начинается с продромального периода, для которого характерны повышение температуры тела до 38°С и выше, кашель, насморк, чихание, покраснение глаз и светобоязнь, энантема в полости рта (пятна Филатова-Коплика). С 4-5 дня болезни наблюдается поэтапное высыпание пятнисто-папулезной сыпи (на первый день сыпь появляется на лице и шее, на второй день – на туловище, на третий день – на ногах и руках), на месте сыпи остается пигментация и отрубевидное шелушение. Инкубационный период длится в среднем около 10 дней (от 7 до 18 дней) с момента инфицирования дыхательных путей и до повышения температуры.
Несмотря на наличие доступных высокоиммуногенных вакцин, корь все еще остается одной из основных причин детской смертности в развивающихся странах и периодически приводит к возникновению крупных вспышек в индустриально развитых странах. В 2010-2011 годах крупные вспышки кори были зарегистрированы в ряде стран Африки, Юго-Восточной Азии и Европы (Франция, Германия, Болгария, Румыния). Особенно тревожная ситуация сложилась в 2012 году на Украине, где за три месяца заболело более 10000 человек. В Российской Федерации, большинство административных территорий которой в январе 2011 года были сертифицированы на отсутствие эндемичной кори, ситуация осложнилась в 2011-2012 годах в Южном и Северокавказском Федеральных округах, в Москве, Санкт-Петербурге и ряде других городов.
Вирус кори присутствует в крови, носоглоточных выделениях и моче во время продромального периода и в течение 3-4 дней с момента появления сыпи. АТ к вирусу кори впервые можно обнаружить в крови с момента появления сыпи. Максимальный уровень содержания АТ IgM в крови приходится на 4-7 дни после появления сыпи, они сохраняются в течение 28 дней, в редких случаях их можно обнаружить спустя 8 недель с момента появлении сыпи. АТ IgG начинают вырабатываться с момента появления сыпи и достигают максимального уровня через 2 недели; их можно выявить в течение долгих лет после перенесенной инфекции.
Показания к обследованию. Больные с диагнозом «корь», «корь ?» и с другими клиническими диагнозами, имеющие пятнисто-папулезную сыпь и температуру тела 37,5°С и выше.
Дифференциальная диагностика. Заболевания, протекающие с мелкопятнистой экзантемой (краснуха, скарлатина, инфекционный мононуклеоз, лекарственные и аллергические экзантемы, протекающие с повышением температуры тела).
Этиологическая лабораторная диагностика включает выделение вируса кори, выявление РНК вируса кори, обнаружение АТ к вирусу кори.
Материал для исследования
- Сыворотка крови – выявление АТ;
- моча, назофарингиальные смывы, лимфоциты периферической крови – выделение вируса кори;
- мазки из носоглотки и ротоглотки – выявление РНК вируса.
Сравнительная характеристика методов лабораторной диагностики. Лабораторная диагностика коревой инфекции в рамках Программы элиминации кори в РФ проводится только в вирусологических лабораториях Региональных центров по эпидемиологическому надзору за корью с помощью тест-систем, рекомендованных ВОЗ. Для лабораторной диагностики кори применяют главным образом выявление АТ к вирусу (серологическая диагностика). Для диагностики кори используют как обнаружение АТ отдельных классов (IgM и IgG), так и количественное определение специфических АТ в крови для установления их значимого прироста при одновременном исследовании двух проб, полученных от больного в остром периоде и в период реконвалесценции (парные сыворотки).
Для выявления вирусоспецифических АТ IgM и IgG в настоящее время используется преимущественно метод ИФА. Благодаря высокой чувствительности и специфичности, простоте и скорости выполнения, возможности автоматизации исследования, метод доступен любой лаборатории. Для получения корректных результатов и облегчения их интерпретации большое значение имеет правильно выбранное по отношению к появлению клинических симптомов кори время забора образца.
Для выявления изменения уровня суммарных АТ с использованием реакции нейтрализации (РН) цитопатического действия вируса кори, требуется наличие двух образцов сыворотки крови, взятых у больного в остром периоде заболевания и на стадии реконвалесценции. Метод обладает 100% чувствительностью по отношению к клинически подтвержденным случаям. Этот тест не является легким в применении, потому что он требует наличия высококвалифицированного персонала, имеющего опыт работы с культурами клеток. Результаты анализа могут быть получены через 10 дней после получения сыворотки реконвалесцента.
Оценка изменения содержания специфических АТ с использованием метода РТГА также требует наличия двух образцов сыворотки крови, полученных у больного в остром периоде и на стадии реконвалесценции. У вакцинированных лиц метод демонстрирует 98% чувствительность. Этот тест также не является легким в применении, потому что требует высококвалифицированного персонала, а также наличие свежих эритроцитов обезьян. Результаты анализа могут быть получены через 2 дня после получения сыворотки реконвалесцента.
Выделение вируса кори выполняют на культуре клеток Vero. Обнаружение и идентификация вируса кори на культуре клеток может занять несколько недель, поэтому не рекомендуется использовать этот метод для первичной диагностики инфекции, изоляция вируса кори проводится в специализированных лабораториях.
Выявление РНК вируса методом ПЦР с обратной транскрипцией не получило пока широкого распространения. Секвенирование генома вируса кори применяется в целях определения генотипа возбудителя кори. Генетический анализ позволяет сравнивать штаммы, полученные из различных мест в разные годы, что позволяет получить информацию о происхождении вирусов и проследить пути их передачи.
Показания к применению различных лабораторных исследований. Для диагностики кори ВОЗ рекомендует использовать обнаружение вирус-специфических IgM методом ИФА в образце сыворотки крови, взятом после четвертого дня от момента появления сыпи. Взятие крови для исследований осуществляется на 4-7 день с момента появления сыпи.
При выявлении АТ IgМ к вирусу кори у пациентов с лихорадкой и пятнистопапулезной сыпью, обследуемых в рамках активного эпидемиологического надзора за корью, дополнительно проводится исследование для выявления АТ IgG методом ИФА в «парных сыворотках». Взятие крови для исследований осуществляется на 4-7 день с момента появления сыпи (1-я сыворотка) и не ранее чем через 10-14 дней от даты взятия первой пробы (2-я сыворотка).
Для определения напряженности иммунитета к вирусу кори ВОЗ рекомендует применять выявление АТ IgG в сыворотке крови методом ИФА.
Для выявления вируса кори и его РНК используют биоматериалы, взятые в продромальный период заболевания и в первые три дня после появления сыпи. При взятии образцов следует учитывать, что интенсивность экскреции вируса быстро падает.
Особенности интерпретации результатов лабораторных исследований. Вирусоспецифические АТ IgM появляются в течение первых дней с момента высыпания, спустя месяц их уровень начинает быстро снижаться. Их наличие в крови пациента достоверно свидетельствует об острой свежей инфекции. АТ IgM также вырабатываются при первичной вакцинации и, хотя их уровень снижается быстрее, чем уровень АТ IgM, вырабатывающихся в ответ на инфицирование диким вирусом, специфические АТ IgM к дикому или вакцинному вирусу не могут быть разделены используемыми в рутинной диагностике методами. В этом случае для интерпретации полученных результатов следует обратиться к истории вакцинации конкретного пациента.
Поскольку исследование АТ IgM методом ИФА обладает максимальной чувствительностью между 4-м и 28-м днями от момента появления сыпи, то исследование образца крови, полученного в эти сроки, считается адекватным для диагностики кори. Повторное взятие образца крови может понадобиться в случае отрицательного результата выявления АТ IgM в первом образце крови, полученном в течение первых трех дней от момента появления сыпи. Повторное взятие крови для выявления АТ IgG выполняют через 10-14 дней после взятия первого. Нарастание титра специфических АТ IgG в 4 и более раза при одновременном исследовании обеих проб с использованием стандартных тестов является основанием для постановки диагноза «корь».
Источник
Корь – инфекционное заболевание. Считается, что это детская болезнь, но заразиться может и взрослый человек. Характеризуется появлением высыпаний на теле, которые со временем преобразуются на не долгосрочную пигментацию кожи. При заболевании повышается температура, и развивается конъюнктивит глазного яблока. Происходят воспалительные процессы в верхних дыхательных путях. Данные признаки не всегда присутствуют при развитии инфекции. Чтобы подтвердить наличие заболевания в организме проводят анализ на антитела к вирусу кори. Такой метод актуален при бессимптомном проявлении инфекции.
Общая характеристика заболевания
Парамиковирус – возбудитель появления инфекции в организме. Распространителем бактерий кори является зараженный больной. Такой человек представляет угрозу инфицирования здоровых людей только во время инкубационного периода течения болезни. С момента появления характерных высыпаний пациент перестает быть заразен. Также у больного вырабатывается иммунитет к последующему инфицированию.
Передача парамиковируса происходит воздушно-капельным путем. Возбудители кори распространяются при чиханье и кашле больного. Корь не проявляется сразу. Проходит больше 10 дней с момента инфицирования прежде чем появятся первые признаки заболевания.

При возникновении первичных симптомов этой болезни необходимо в срочном порядке сдать анализ крови на корь, а после пройти интенсивную терапию.
Симптоматика и течение болезни
Здоровый человек может заразится корью при тесном контакте с распространителем инфекции.
Течение болезни происходит в несколько периодов:
Катаральный этап. Длительность составляет 6 суток с момента инфицирования.
Характеризуется наличием такой симптоматики:
- повышением температуры тела выше 38° С;
- боль в области головы;
- кашель без выделения мокроты;
- появление ринита;
- конъюнктива глаза;
- воспаление век и их отечность.
Во время осмотра специалист может заметить образование красных пятен на небе. На внутренней стороне щек возможно появление точечных белесоватых мест.

Появление высыпаний. Этап продолжается на протяжении 4 суток.
Клиническая картина включает в себя такие проявления:
- высокая температура от 39° С;
- кашель;
- непереносимость света;
- обильное слезоотделение;
- появление сыпи, которая позже преобразуется в пятна. Их диаметр чуть больше 1 см. В центре пятнышек находятся узелки. Пятнистые образования могут сливаться воедино;
- пигментация на теле может оставаться до 2 недель.
Последний период течения болезни. Он наступает после 5 дней от начала второго этапа. Образовавшиеся пигментация постепенно принимает бледный цвет. Вместо нее появляются пятна бурого оттенка.
Важность наличия антител у человека
Микроорганизмы вируса кори проникают в организм человека минуя его защитную систему. Как только бактерии оказываются во внутренней среде, они начинают в быстром темпе размножаться и также активно распространяться. В этот же период организм начинает сопротивляться инфекции. Вырабатывается большое количество антител, которые вступают во взаимодействие с бактериями, предотвращая их размножение и дальнейшее распространение. Если в организме до столкновения с инфекцией присутствовало достаточное количество антител, то процесс избавления от чужеродных микобактерий происходит довольно быстро и без особого вреда для человека.
Защитная реакция организма на вредоносные тела основывается на выработке нужного количества антител. Иммунная система не только продуцирует белки, но и придает им нужное строение подходящие для борьбы с конкретным вирусом. Благодаря такой защитной функции организма инфекция благополучно ликвидируется.

Не мало важным является и наличие у иммунной системы памяти. То есть после одного столкновения с вирусом, оборонительные белки организма запоминают структурные особенности бактерий, что дает возможность мгновенного отпора при последующих «встречах» с возбудителями. Заболевание устраняется еще до начала развития. Поэтому после первого столкновения с вирусом кори у человека вырабатывается стойкий иммунитет, который будет оберегать его всю жизнь.
Именно из-за того, что при первой встрече с вирусом антитела формируются в замедленном темпе, вирус получает возможность распространения на здоровых людей. Это происходит в основном воздушно-капельным путем.
Показания к анализу на антитела
Существует три основных показания к анализу:
- подозрение на присутствие вируса в организме. Главным признаком кори является сыпь. Но такой симптом характерен не только для этой болезни (краснуха, скарлатина, дерматит). Схожие признаки с корью наблюдаются при ОРВИ и аллергических экзантемах. Поэтому необходимо откинуть наличие других заболеваний, чтобы правильно поставить диагноз и назначить необходимое лечение;
- оценка возможного инфицирования вирусом. В этом случае кровь на корь берется для установки наличия антител в организме к вирусу, а также определения здоров человек или нет после контакта с больным. Особое внимание уделяется людям, ранее не привитым от заболевания и не переболевшим корью в детстве;
- оценка результатов прививания от кори. Не во всех случаях после вакцинации происходит выработка антител. Довольно сложно это протекает у людей с врожденными или полученными иммунными отклонениями в организме. Поэтому для определения эффекта от вакцины проверяют присутствие иммуноглобулинов в крови.
Это самые распространенные причины к назначению на анализ крови на корь. При появлении первых признаков и после контакта с больным необходимо проходить обследование, чтобы избежать неприятных последствий и не заразить окружающих. Направление на анализ выдает терапевт.
Подготовительные мероприятия перед сдачей анализа
Требований перед проведением анализа не так уж много. Но несмотря на их количество четкое выполнение обязательно. Перед обследованием нельзя подвергать организм физическим нагрузкам хотя бы сутки. Если человек регулярно употребляет какие-либо медицинские препараты, то перед тем как сдавать титры на корь необходимо проконсультироваться с лечащим врачом. Сделать это нужно минимум за две недели до предстоящей процедуры. Поддаваться панике и бурно реагировать на стрессовые ситуации не рекомендуется. Психологическое состояние человека должно быть уравновешенным.
Употребление спиртных или энергетических напитков нужно исключить за несколько дней до анализа. Необходимо хорошо выспаться и отдохнуть перед процедурой. Сон должен длится не менее 8 часов. Прием любых пищевых продуктов нужно прекратить за 10 часов до сдачи анализа. Биоматериал собирается на голодный желудок.
Прохождение обследования не рекомендуется после физиотерапевтических процедур. Таких, как:
- рентген;
- компьютерная томография;
- флюорография;
- МРТ;
- колоноскопия.
Перед исследованием рекомендуется употреблять не жирную пищу. Идеальным вариантом станет легкий салат из овощей или суп из куриного мяса. Примерно за 10 минут до процедуры следует немного передохнуть на лавочке или в кресле. Особенно, если для прибытия в медучреждение был преодолен большой путь.
Серологическое обследование
Анализ на антитела к кори и все другие процессы, связанные с определением иммуноглобулинов в крови – это серодиагностика. Целью обследования является не определение присутствия инфекции в организме, а оценка наличия защитных белков для борьбы с вирусом. Недочет процедуры заключается в том, что по прошествии нескольких месяцев после излечения от кори уже невозможно будет выяснить присутствовало заболевание у человека или иммуноглобулины повышены из-за работы иммунной системы.

Серодиагностика для женщин в положении проводится еще для того, чтобы обнаружить аутоиммунные патологии. У беременных может возникать резус-конфликт с плодом. Такая патология образовывается из-за несовпадения резус-фактора ребенка и матери. В такой ситуации организм беременной женщины представляет плод, как угрозу. Вследствие такой реакции начинается активная выработка антител, что в конечном итоге приводит к отторжению плода (выкидыш). Если вовремя пройти исследование, то такого результата можно избежать и выносить здорового малыша.
Это важно: Практически перед всеми трудными операциями проводят серодиагностику крови. Анализ на иммуноглобулины в организме человека очень важен. При повышенных показателях в крови белков быстрого реагирования (IgM) хирургическое вмешательство могут исключить. При пересадке органа высокая вероятность того, что организм начнет процесс отторжения трансплантата.
Существует два метода определения антител в крови:
- Для исследования берут белки животного происхождения. Их структура имеет схожесть с белками вируса. На них осаживают кровь пациента, и начинается реакция. В зависимости от того как кровь начнет сворачиваться можно судить о присутствии в ней антител.
- Данный способ не всегда показывает правильные результаты. На специально подготовленной планшетке адсорбируются животные белки. Если в крови пациента находятся антитела к вирусу, то происходит соединение со схожими к инфекции белками. Далее их обрабатывают флуоресцентном. Благодаря этому веществу связываются искомые иммуноглобулины. При их обнаружении планшетка флюоресцирует.
Как расшифровать ответы на анализ крови на корь
Значения результатов на IgM (белки быстрого реагирования на вирус) отмечают таким образом:
- отрицательный результат. Присутствие инфекции в организме и антител для борьбы с вирусом не обнаружено. Также ответ может свидетельствовать о том, что анализ был проведен раньше положенного срока. Иммуноглобулины в крови могли не сформироваться к этому моменту или вирус уже устаревший (больше трех месяцев);
- положительное значение. Обозначает присутствие острой формы инфекции кори. Либо наличие вируса, которому меньше трех месяцев;
- сомнительный результат. Требуется повторное обследование. Сдача анализа происходит не раньше двух недель после последней процедуры.

Интерпретация полученных результатов крови на IgG (антитела стойкого иммунитета):
- отрицательный результат. Иммунная система не имеет антител для борьбы с вирусом. Человек не сталкивался с вирусом и не проходил вакцинирование. Либо прививание от кори не способствовало выработке иммуноглобулинов. Такой ответ возможен и на раннем этапе развития заболевания;
- положительный ответ. Показывает наличие иммунитета в крови, приобретённого от вакцинации или после перенесенной болезни. Помимо этого, важным фактом является и то, что такой показатель может свидетельствовать о присутствии острой формы заболевания. При этом количество иммуноглобулинов возрастает и отмечается положительная реакция в анализе крови на IgM;
- сомнительное значение. Необходимо пройти повторное исследование.
Проведение процедуры женщине в положении основано на выявлении опасности для будущего малыша, результаты расшифровываются таким образом:
- наличие IgM и IgG. Говорит о присутствии инфекции кори, находящейся в организме пациентки не более 4 месяцев. Возможен риск для будущего ребенка;
- отсутствие IgM и IgG. Инфекции в организме не обнаружено. Иммунитет не имеет антител к вирусу. Для полного исключения возможного инфицирования корью, рекомендуется пройти новое обследование;
- присутствие IgM и отсутствие IgG. Результат обозначает наличие острой формы заболевания и высокий уровень опасности для малыша;
- отсутствие IgM и наличие IgG. Присутствие иммунитета к болезни после прививания или перенесенного заболевания ранее. Ребенок в безопасности.
Помимо проведенной процедуры по обнаружению иммуноглобулинов на корь, чтобы установить точный диагноз и назначить лечение, необходимо пройти другие обследования. Самостоятельно ставить диагноз, а тем более назначать медицинские препараты – запрещено.
Источник