Анестезия для астмы в стоматологии

12 февраля 2018
Приходя на прием к стоматологу, многие согласны на все, лишь бы избавиться от болезненных ощущений. На помощь приходят анестетики – препараты, которые полностью купируют боль.
Анестезия в стоматологии предназначена для обезболивания участка полости рта, где врач проводит лечебные процедуры или хирургическое вмешательство (например, имплантацию зубов). Применение препаратов позволяет снизить чувствительность отдельных зон, сократить до нуля все болевые ощущения. Но задумывались ли вы о том, безопасны ли препараты, которые дантисты предлагают нам для комфортного лечения? Давайте разбираться.
Анестезия
Что содержат в себе современные анестетики
Первый зуб с применением анестезии удалили в 1844 году, а «виноват» во всем был случай. Дантист, проживающий в штате Коннектикут, гуляя по городу после рабочего дня, посетил гастроли фокусника, который устраивал демонстрацию действия закиси азота. Врач был так впечатлен, что тут же предложил опробовать действие «веселящего газа» на одном из заезжих лекторов, которому нужно было удалять зуб. К сожалению, тот отказался. За неимением «подопытных», врач провел эксперимент на себе. Коллега удалил ему здоровый зуб абсолютно безболезненно.
В современной практике используется множество препаратов на основе эфиров и амидов. Одним из самых популярных является артикаин – вещество, превосходящее большинство аналогов. Основное преимущество в том, что анестетики на основе артикаина могут обезболивать места с воспалениями и гнойными образованиями. Стандартные, новокаин и лидокаин, в таком случае низкоэффективны.
Препараты
Новейшие анестетики в стоматологии в своем составе содержат также и сосудосуживающие вещества (эпинефрин, адреналин, фенилэфрин). Это позволяет им распространяться на ограниченном пространстве и не рассасываться с большой скоростью. Такие препараты могут действовать очень долго, от 30 минут до нескольких часов.
4 самых безопасных препарата для анестезии
1. Ультракаин
Один из основных препаратов. Выпускается во Франции. Его эффективность в несколько раз больше таких анестетиков, как лидокаин и прокаин. Проникая внутрь нервного волокна, вещество блокирует реакцию нервных импульсов на продолжительное время. Существует несколько вариантов лекарства с тем или иным содержанием активного вещества:
- Ультракиан «Д»: не содержит сосудосуживающих веществ. Ииспользуется например, в случаях, когда требуется применение анестезии для лечения зубов беременным женщинам и кормящим малышей мамам, диабетикам, аллергикам,
- Ультракаин «ДС»: с низкой концентрацией – 1:200 тыс.,
- Ультракаин «Форте»: с нормальной концентрацией эпинефрина – 1:100 тыс.
Ультракаин
2. Септанест
Также популярен среди врачей. Но за счет содержания консервантов может вызывать аллергическую реакцию у пациентов. В состав препарата входит адреналин в разной концентрации. Действие препарата продолжается 60-70 минут.
Септанест
3. Убизестин
Германский аналог Ультракаина. Содержание эпинефрина в составе имеет концентрацию: 1:100 тыс., а также 1:200 тыс. Все основные свойства и действие в точности соответствуют французскому препарату.
Убизестин
4. Скандонест
Необычный анестетик. Он не содержит никаких сосудосуживающих веществ. Применяется для тех пациентов, которым в силу болезни (бронхиальная астма) или особенностей организма нельзя вводить адреналин. Основой препарата служит 3% мепивакаин. Эффективность обеспечена основным компонентом, действие препарата может продолжаться более 1 часа.
Скандонест
Описанные препараты являются основными, хотя и не единственными, для обезболивания в стоматологии. Анестезия при лечении зубов – дело индивидуальное, и препараты подбираются исключительно исходя из состояния пациента. Не забывайте предупреждать лечащего врача о нюансах вашего здоровья, наличии тех или иных заболеваний. Ведь от этого во многом зависит выбор анестетика, легкое лечение и отсутствие неприятных последствий после него.
Оцените статью:
(2 оценок, среднее: 5,00 из 5)
Загрузка…
анестезия
Комментарии
Источник
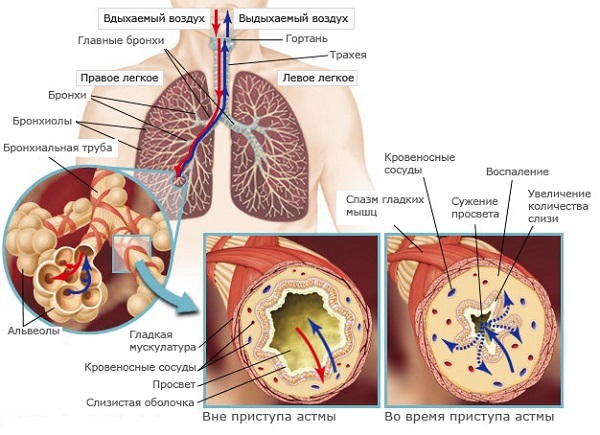
Бронхиальная астма (БА) – одно из наиболее распространенных хронических заболеваний, которым в мире страдают около 300 млн. человек, причем каждые 10 лет количество больных этой патологией возрастает на 50%, особенно среди детей и подростков [1]. Заболевание отмечают во всех странах независимо от уровня развития, но с разной частотой в разных популяциях внутри одной страны. Распространенность Б.А. в мире варьируется в пределах 1–18,4% [2]. По данным отчета GINA (Global Initiative for Asthma), страна с наибольшей распространенностью БА – Великобритания. По данным эпидемиологических исследований МЗ РФ распространенность БА в России составляет 5,6–7,3%; среди детей – 5,6–12,1%.
У пациентов, страдающих БА, существует вероятность бронхоспазма вследствие реакции гиперчувствительности к соединениям серы [1–3], которые в виде натрия бисульфита или метабисульфита содержатся в растворах местноанестезирующих препаратов в качестве антиоксиданта вазоконстриктора эпинефрина. В связи с этим при проведении местного обезболивания врачи-стоматологи с осторожностью используют местноанестезирующие растворы с вазоконстриктором, считая, что наличие у пациента БА является относительным или абсолютным противопоказанием к применению этих препаратов [4]. Но местноанестезирующие препараты, не содержащие в своем составе эпинефрин, значительно уступают по эффективности и длительности действия местного обез-боливания, что не позволяет безболезненно проводить ряд стоматологических вмешательств [5].
Целью нашего исследования был анализ данных исследований по гиперчувствительности к соединениям серы у больных БА, нуждающихся в стоматологическом лечении.
Анализ исследований, опубликованных с 2007 по 2017 г., показал, что механизмы развития БА изучены недостаточно [1–3, 6]. По МКБ 10-го пересмотра различают: аллергическую астму, неаллергическую астму, смешанную, неуточненную, астматический статус. В основе формирования БА лежит хроническое воспаление дыхательных путей, также характерно наличие психосоматического элемента и наследственная предрасположенность, однако имеется высокий уровень ассоциации данного заболевания с аллергическими реакциями [1–3]. Механизм развития астмы чаще связан с воздействием аллергенов, среди которых различают экзоаллергены (домашняя пыль, пыльца растений, шерсть животных, пищевые и лекарственные препараты) и эндоаллергены (антигены сапрофитов и условно-патогенных микробов дыхательных путей) [2, 3].
Возможность оказания стоматологической помощи пациентам с БА определяется по международной классификации анестезиологического риска, разработанной Американским обществом анестезиологов (American Society of Anesthesiologists, ASA) и адаптированной к стоматологическому приему профессором Стенли Ф. Маламедом (США). В ней выделяют 5 классов физического состояния пациентов, а большинство пациентов с БА относят к категории АSA II, прием которых возможен в условиях амбулаторной стоматологической клиники. Но пациентов с частыми астматическими атаками (более 1 раза в неделю) относят к категории АSA III, которым стоматологическая помощь должна оказываться в многопрофильном стационаре. Прием пациентов класса ASA III в амбулаторных условиях может быть осуществлен только после консультации и разрешения лечащего врача. Если принято решение оказывать стоматологическую помощь такому пациенту в амбулаторных условиях, то она оказывается под контролем анестезиолога-реаниматолога [6, 7].
Профилактикой реакций гиперчувствительности при проведении местного обезболивания и лечении пациентов с БА на амбулаторном стоматологическом приеме является сбор анамнеза. [5, 7]. При опросе пациентов с БА необходимо целенаправленно интересоваться, какие вещества провоцируют бронхоспазм, как эти пациенты ранее переносили инъекцию местноанестезирующего препарата, есть ли у них с собой небулайзер с препаратом неотложной помощи.
Обострения астмы вследствие приема пищевых продуктов встречается относительно редко, но различные пищевые добавки могут быть триггерами астмы [2, 3]. Сульфиты (пищевые добавки E220–Е227), обладающие бактерицидными и антиоксидантными свойствами, используются в производстве вина, пива и сидра; также они встречаются практически во всех косметических средствах (лосьоны, увлажняющие и очищающие средства для кожи, моющие средства, духи и т. п.). Кроме этого, сульфиты содержат некоторые фрукты и овощи, морепродукты, сухофрукты, фруктовые и овощные соки, консервы, кондитерские изделия. Сульфиты входят в состав большого количества лекарственных средств: местные анестетики с вазоконстриктором, кортикостероиды, антигистаминные препараты, противогрибковые кремы, антибиотики и т. п.
Считается, что реакция на сульфиты (диоксид серы; натрия сульфит, бисульфит, метабисульфит; калия бисульфит, метабисульфит; кальция сульфит, бисульфит) чаще проявляется у пациентов со стероидозависимой БА, аспириновой БА, с непереносимостью НПВС, с атопическим дерматитом [8]. Сульфиты могут вызывать у них реакции гиперчувствительности различной степени выраженности: в виде бронхоспазма, кожных или гастроинтерстициальных симптомов. Симптомы, провоцируемые сульфитами, встречаются у 5–10% больных астмой средней тяжести [3].
Механизм развития непереносимости сульфитов мало изучен, предполагается участие как IgE зависимых, так и IgE независимых реакций. Основные побочные эффекты сульфитов, используемых в лекарственных средствах в качестве консервантов, антиоксидантов, стабилизаторов, – это аллергические, псевдоаллергические, метаболические и другие реакции. Решающую роль в безвредности этих добавок играет доза, длительность потребления и режим применения [1, 2, 9].
Метабисульфит натрия (пиросульфит натрия), который содержится в карпулах местноанестезирующих препаратов как антиоксидант вазоконстриктора, – это пищевая добавка, консервант Е223.
Встречаемость гиперчувствительности к вспомогательным компонентам лекарственных средств, по данным литературы, сильно варьирует, что может быть обусловлено: разным дизайном исследований; использованием различных диагностических методов (in vivo или in vitro); различием условий тестирования (разные разведения препаратов, кратность введения и т. п.), гетерогенностью исследуемых групп (разные результаты среди групп детей и взрослых, среди абсолютно здоровых пациентов и пациентов с хроническими заболеваниями, в том числе и аллергическими, и т. д.).
По данным исследования G. Jiménez-Aranda и соавт. (1996), 63,8% пациентов, страдающих хронической крапивницей, дали положительные результаты на провокационные пробы: к тартразину – в 47%, к натрия метабисульфиту – в 46%, к калия метабисульфиту – в 33%, к нат-рия бисульфиту – в 30% случаев.
По данным исследования G. Vena и соавт. (1994), после проведения аппликационных тестов реакции гиперчувствительности замедленного типа к метабисульфиту были выявлены у 1,7% из 2894 пациентов с экземой, хотя prik-тесты, внутрикожные пробы и провокационное пероральное тестирование показали отрицательные результаты.
В исследовании G. Fuglsang и соавт. (1993) после двойной слепой плацебо-контролируемой пробы у 335 детей с атопическими заболеваниями в анамнезе (атопический дерматит, бронхиальная астма, ринит, крапивница) у 7% наблюдалось ухудшение симптоматики после реакций с пищевыми добавками (красителями, ароматизаторами и консервантами).
Отмечается, что нередко развитие побочных реакций к сульфитам носит дозозависимый характер – реакции гиперчувствительности возникают только при приеме вещества в высоких дозах или длительном применении [10]. Дозозависимость реакций указывает на псевдоаллергический механизм их развития. Большинство пациентов, страдающих от псевдоаллергических реакций, в частности на сульфиты, часто имеют патологию со стороны желудочно-кишечного тракта. Повышение проницаемости гастроинтестинального или респираторного тракта вследствие инфекции, воздействия алкоголя, лекарств и т. д. ведет к тому, что аллергены легче проникают через слизистую мембран и могут вызывать иммунный ответ [1, 3]. Средняя доза, вызывающая бронхоспазм и снижение жизненной емкости легких на 15%, составляет для метабисульфита 4,6 мг, для тартразина 3,4 мг, для аспирина 2,6 мг [11].
Максимально допустимая доза метабисульфита натрия – 0,7 мг/кг, в 1 мл карпулированного местного анестетика с вазоконстриктором его содержится до 0,5 мг. Повышения уровня безопасности местного обезболивания на амбулаторном стоматологическом приеме можно достичь путем сокращения объема препарата без снижения эффективности анестезии. Это удается при применении инралигаментарной, интрасептальной и модифицированной пародонтальной анестезии [12, 13].
Диагностика побочных реакций на пищевые добавки и вспомогательные компоненты лекарственных средств затруднена в связи с многообразием механизмов, участвующих в их реализации, и отсутствием достаточно достоверных методов их определения. Для диагностики гиперчувствительности используются различные клинические методы in vivo: провокационные тесты, кожные скарификационные, аппликационные, prik-тесты; определение специфических антител к IgE и другие методы in vitro. Информативность кожных проб низкая, так как их оценка может быть проведена только при IgE-опосредованном механизме развития. Группа исследователей указывают, что при кожном тестировании в детском возрасте нередко встречаются ложноположительные и ложноотрицательные результаты [2, 3, 9, 14]. Наиболее достоверными методами диагностики являются провокационные тесты с предполагаемым причинно-значимым аллергеном, которые проводятся в стационаре под контролем аллерголога-иммунолога и анестезиолога-реаниматолога, так как они могут привести к развитию тяжелой системной реакции [2, 9]. Самым информативным диагностическим тестом является двойной слепой провокационный тест с использованием плацебо [14].
Достоверно доказать клиническую связь между высокой концентрацией сульфитов и появлениями приступов БА все же не удалось [15]. Австралийское общество клинической иммунологии и аллергологии (Australasian Society of Clinical Immunology and Allergy, ASCIA) считает, что даже у пациентов с повышенной чувствительностью к метабисульфиту натрия при выборе местноанестезирующего препарата, преимущество эпинефрина, в его составе, перевешивает любой теоретический риск от сульфитов в чрезвычайной ситуации.
Анализ представленных результатов свидетельствует о необходимости оптимизации диагностики реакций гиперчувствительности к метабисульфиту натрия у больных бронхиальной астмой и дальнейших научных разработок алгоритма выбора безопасного местного обезболивания на амбулаторном стоматологическом приеме.
Источник
Е.Ю. Никитина
.
Посвящается моему первому учителю и наставнику, замечательному человеку и грамотному аллергологу-иммунологу Галине Ивановне Цывкиной
 Эпидемиологические исследования последних лет свидетельствуют о том, что от 4 до 8% населения РФ страдают бронхиальной астмой.
Эпидемиологические исследования последних лет свидетельствуют о том, что от 4 до 8% населения РФ страдают бронхиальной астмой.
Для современной стоматологической практики проблема неотложных состояний у пациентов, страдающих бронхиальной астмой, особенно актуальна. Это связано с особенностью стоматологического приема больных.
Во-первых, это массовый вид специализированной помощи, которая нередко оказывается на фоне сопутствующей патологии. Кроме этого, челюстно-лицевая область является мощной рефлексогенной зоной, и требуется адекватное анестезиологическое обеспечение, что не всегда достигается. Поэтому у пациентов наблюдается страх перед стоматологическим вмешательством, что повышает чувствительность к боли. Возникают изменения в нервной и в гипоталамогипофизарно-надпочечниковой системах, которые проявляются побочными реакциями. Во-вторых, возможности обследования больного с целью выявления нарушений жизненно важных органов ограничены, и времени на них, как правило, нет. В-третьих, стоматологические вмешательства по неотложным показаниям проводятся у многих больных в период максимального психоэмоционального напряжения, обуславливая снижение порога восприятия раздражений, и, естественно, повышение до патологического уровня стресс-реакции организма. А она, как известно, сильнейшей медиатор, а при некоторых видах бронхиальной астмы и причина обострения. В-четвертых, на сегодняшний день в арсенале современной стоматологии огромное количество потенциальных аллергенов и триггеров, которые могут стать причиной развития приступа удушья. Это и множество лечебных средств, используемых в терапевтической практике, зубопротезные материалы, применяемые стоматологами-ортопедами и др. И большая часть этих веществ имеет ярко выраженные антигенные свойства. В-пятых, асфиктический синдром может спровоцировать загрязненность парами сильнопахнущих веществ стоматологического кабинета, с наиболее частым отсутствием вытяжных систем и воздухоочистителей при этом, а также низкая температура воздуха кабинетов хирургического профиля.
Практическое руководство для врача-стоматолога
Если ваш пациент страдает данным видом заболевания, первое, что вы должны сделать – это отправить на консультацию к врачу-аллергологу с целью коррекции состояния и уточнения объема противопоказаний. Оценив его состояние как удовлетворительное, уточните, какими противоастматическими препаратами на данный момент пользуется пациент и в какой дозировке. Уточните, каким бронходилататором пользуется пациент, владеет ли он правильной техникой ингаляций. Вобщем, соберите полный анамнез.
Собрав анамнез и определив пациента в группу риска, проведите ему в ОБЯЗАТЕЛЬНОМ порядке премедикацию перед лечением, пусть это даже и отсрочит дату стоматологического вмешательства. Вероятнее всего, подробную информацию о премедикации пациент получит у аллерголога, если же нет, назначьте пациенту антигистаминные препараты 2 поколения: Ксезал 5 мг, Зиртек 10 мг или Кестин 10 мг за 5 дней до стоматологического вмешательства, в день приема, в течение 5 дней после, по стандартной схеме, перорально, по 1 таблетке 1 раз в день, вне зависимости от приема пищи. Обязательна за 30 мин. до стоматологических манипуляций, превентивная ингаляция бронхорасширяющим средством, привычным для пациента, желательно короткого времени действия, такие как Саламол, Вентолин, Беротек или др. группы сальбутамола или фенотерола. Больным же бронхиальной астмой необходимо постоянно иметь при себе лекарства для профилактики и снятия приступа болезни.
Острый приступ удушья. Что делать?
Чаще всего приступ начинается с появления чувства давления в груди, зуда в области грудины и подбородочной области, реже – с головной боли и позывов на мочеиспускание. Приступ может начинаться предвестником – обильное выделение водянистого секрета из носа, чиханье, приступообразный кашель и т.п. Приступ астмы характеризуется коротким вдохом и удлиненным выдохом, сопровождающимся слышными на расстоянии хрипами, вызываемыми вибрацией воздуха, с силой проходящего через суженные дыхательные пути. Дыхание может быть настолько ограничено, что это вызывает страх невозможности выдохнуть. Речь почти невозможна, больной задыхается, «ловит воздух ртом», становится беспокойным. Из-за затруднения выдоха, пациент принимает вынужденное положение, сидит, наклонившись вперед, опираясь локтями на колени. Лицо бледное, с цианотичным оттенком, покрыто холодным потом, губы приобретают синюшный цвет. Крылья носа раздуваются при вдохе. Грудная клетка находится в положении максимального вдоха, в дыхании принимают участие мышцы плечевого пояса, спины, брюшной стенки. Межреберные промежутки и надключичные ямки втягиваются при вдохе. Шейные вены набухшие. Пульс учащен, слабого наполнения. Приступ, как правило, заканчивается отделением вязкой, густой мокроты. Приступ удушья может перейти в астматический статус, трудно поддающийся противоастматическим мероприятиям, который может закончиться комой и даже смертью больного.
Что же делать обычному врачу-стоматологу в такой ситуации!
Стоматолог, во-первых, должен помнить, что он врач, и не поддаваться панике. Это первостепенно.
Если вы столкнулись с приступом астмы, то, прежде всего, обеспечьте приток свежего воздуха в помещение. Помогите человеку принять положение, облегчающее его состояние (сидя, с опорой на руки), исключите или уменьшите контакт с аллергеном. Не помешает по возможности глоток тёплой воды, действующий как успокаивающее и лёгкое противоспазмолитическое средство.
Селективные b2-адреномиметики (сальбутамол, фенотерол) обеспечивают наиболее быстрое и выраженное расширение бронхов при минимальных побочных эффектах. Начальное лечение предусматривает подачу одной ингаляционной дозы каждые 20 минут в течение одного часа. Эффект при использовании дозированных аэрозольных ингаляторов развивается через 5–10 минут, длительность действия составляет 4–6 часов..
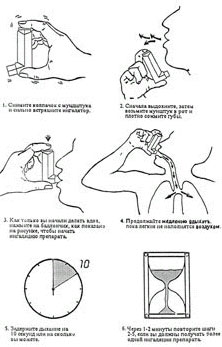 Если вы столкнулись с ними впервые, то ознакомьтесь с техникой ингаляции, рекомендованной для пациента:
Если вы столкнулись с ними впервые, то ознакомьтесь с техникой ингаляции, рекомендованной для пациента:
1. Снимите колпачок с мундштука ингалятора; встряхните ингалятор.
2. Сделайте глубокий спокойный выдох.
3. Правильно держите ингалятор рукой – мундштуком вниз и к себе.
4. Обхватите мундштук ингалятора губами. Несколько запрокиньте голову кверху.
5. Нажмите на дно баллончика и ОДНОВРЕМЕННО с нажатием сделайте глубокий спокойный вдох ртом. (При использования Саламол Эко ЛД – нажатие на ингалятор не происходит, просто необходимо сделать вдох).
6. Задержите дыхание, не выдыхая воздух около 10 секунд.
7. Спокойно выдохните.
8. Подождите не менее 60 секунд перед приемом следующей ингаляционной дозы.

Специальные рубрики
Зачем нужна регистрация?
Случайно попав на наш сайт и заинтересовавшись статьями, Вы наверняка столкнулись с тем, что доступ к некоторым из них ограничен для незарегистрированных пользователей.
Это сделано не случайно. На страницах нашего интернет-издания мы попытались сделать подборку материалов, ориентированных на нужды и интересы профессионалов нашей области. Собрать вместе коллег из разных городов и предложить им место для общения, выражения собственного мнения,
дискуссий и отдыха — такова задача нашего портала. Поэтому регистрация направлена не на ограничение доступа и не на сбор e-mail адресов для спаммерских рассылок, а наоборот — для формирования нашего профессионального «коммюнити», изучения мнений и информационных потребностей.
Источник