Антихолинергические препараты при бронхиальной астме

Антихолинергические препараты — это лекарственные вещества, которые блокируют действие естественного медиатора — ацетилхолина — на холинорецепторы. В зарубежной литературе эта группа лекарственных веществ называется «делирианты» за счёт способности вызывать делирий.

Немного исторических фактов
Ранее, в середине 20 века, препараты антихолинергического действия использовали для терапии хронической обструктивной болезни лёгких и бронхиальной астмы, но они были вытеснены более современными препаратами с меньшим количеством возможных побочных эффектов. С развитием фармакологии учёные смогли разработать такие холиноблокаторы, которые не обладают прежним огромным списком побочных эффектов. Лекарственные формы были усовершенствованы, и в терапевтической практике пульмонологических заболеваний вновь стали применяться антихолинергические препараты. Механизм действия этой группы лекарственных веществ довольно сложен, но возможно описать главные звенья.
Как работают холиноблокаторы?
Главное действие антихолинергического препарата заключается в блокировании холинорецепторов и невозможности воздействия на них медиатора – ацетилхолина. Например, в бронхах блокируются рецепторы, расположенные в гладкой мускулатуре.
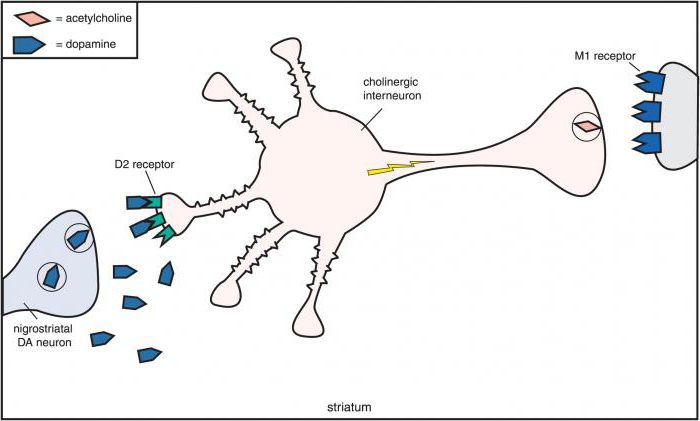
Классификация препаратов
В зависимости от того, на какие рецепторы влияют антихолинергические препараты, список разделяется на большие группы:
- М-холиноблокаторы (атропин, скополамин, ипратропия бромид).
- Н-холиноблокаторы (пентамин, тубокурарин).
В зависимости от избирательности действия:
- Центральные, или неселективные (атропин, пирензепин, платифиллин).
- Периферические, или селективные (ипратропия бромид).

М-холиноблокаторы
Основным представителем данной группы лекарственных веществ является атропин. Атропин — это алкалоид, который содержится в некоторых растениях, таких как красавка, белена и дурман. Наиболее выраженное свойство атропина – спазмолитическое. На фоне его действия понижается тонус мышц ЖКТ, мочевого пузыря, бронхов.
Атропин назначают внутрь, подкожно и внутривенно. Длительность его действия составляет около 6 часов, а при использовании атропина виде капель продолжительность увеличивается до семи дней.
Фармакологические эффекты атропина:
- Расширение зрачков глаз за счёт стимулирующего влияния на круговую мышцу радужки — мышцы радужки расслабляются, соответственно, зрачок расширяется. Максимальный эффект наступает через 30-40 минут после закапывания.
- Паралич аккомодации — хрусталик растягивается и уплощается, антихолинергические лекарственные препараты настраивают глаз на дальнее видение.
- Учащение сердечных сокращений
- Расслабление гладкой мускулатуры в бронхах, желудочно-кишечном тракте, мочевом пузыре.
- Снижение секреции внутренних желез, таких как бронхиальные, пищеварительные и потовые.
Применение атропина
- В офтальмологии: исследования глазного дна, определение рефракции глаза.
- В кардиологии атропин применяют при брадикардии.
- В пульмонологии применяются антихолинергические препараты при бронхиальной астме.
- Гастроэнтерология: при язвенной болезни желудка и двенадцатиперстной кишки, гиперацидном гастрите (за счет снижения секреции соляной кислоты пищеварительными железами). Препарат эффективен при кишечных коликах.
- В анестезиологи атропин используют в виде премедикации перед различными хирургическими вмешательствами.

Побочные эффекты атропина.
Характерны сухость во рту и гортани, светобоязнь, нарушение ближнего видения, запоры, затруднение мочеиспускания.
Атропин категорически противопоказанно применять при глаукоме за счёт эффекта повышения внутриглазного давления. Противопоказаны антихолинергические препараты при недержании мочи, так как расслабляют мускулатуру мочевого пузыря. Холинолитики нуждаются в точном подборе дозировки. При превышении дозы наступает отравление организма, для которого характерно двигательное и эмоциональное возбуждение, расширение зрачков, осиплость голоса, затруднение при глотании, возможно повышение температуры. При более тяжелом отравлении больные начинают терять ориентацию в пространстве, перестают узнавать окружающих людей, проявляются галлюцинации и бред. Возможно развитие судорог, которые переходят в кому, а за счёт паралича дыхательного центра быстро наступает смерть. Наиболее чувствительны к превышению дозы дети — их смертельная дозировка составляет 6-10 мг.
Скополамин по строению схож с атропином, но в отличие от него оказывает преимущественно угнетающее воздействие на ЦНС, действуя как успокоительное. Именно это свойство используют в практической медицине — скополамин применяют при различных расстройствах вестибулярного аппарата – головокружении, нарушении походки и равновесия, для предотвращения развития морской и воздушной болезни.
Антихолинергические препараты включены в состав препарата «Аэрон», который часто применяется перед предстоящими поездками на самолётах и кораблях. Действие таблеток длится около 6 часов. Существует нетаблетированная форма – трансдермальная терапевтическая система – пластырь, который клеится за ухо и выделяет препарат на протяжении 72 часов. Эти антихолинергические препараты – антидепрессанты, в особо запущенных случаях помогают быстро поднять настроение больному, который находится в хронической депрессии.
Ипратропия бромид («Атровент») — бронхорасширяющее средство. При ингаляционном применении практически не всасывается в кровь и не оказывает системного воздействия. За счёт блокады холинорецепторов гладкой мускулатуры бронхов производит их расширение. Эти антихолинергические препараты выпускаются в виде раствора для ингалятора или дозированного аэрозоля, и эффективны при бронхиальной астме и ХОБЛ. Побочные эффекты – тошнота и сухость во рту.
Тиотропия бромиды – антихолинергические препараты, по свойствам схожие с ипратропия бромидом. Выпускаются в виде порошка для ингаляции. Отличительная особенность этого препарата заключается в том, что он более длительно воздействует на холинорецепторы, поэтому более эффективен, чем ипратропия бромид. Применяется при ХОБЛ.
Платифиллин — алкалоид крестовика. В отличие от других холиноблокаторов, платифиллин способен расширять кровеносные сосуды. За счёт этого свойства происходит незначительное снижение кровяного давления. Препарат выпускают в виде раствора и ректальных свечей. Применяют при спазмах в гладкой мускулатуре внутренних органов, печёночной и почечной коликах, бронхиальной астме, а также при болях, вызванных спазмом при обострении язвенной болезни желудка и двенадцатиперстной кишки. В офтальмологической практике платифиллин применяют в виде глазных капель для расширения зрачков.
Пирензепин — преимущественно блокирует клетки желудка, выделяющие гистамин. За счёт уменьшения секреции гистамина снижается выделение соляной кислоты. В обычных терапевтических дозах этот препарат практически не влияет на зрачки и сердечные сокращения, поэтому в основном пирензепин принимают внутрь для лечения язвенной болезни желудка и двенадцатиперстной кишки.

Н-холиноблокаторы (ганглиоблокаторы)
Механизм действия заключается в том, что антихолинергические препараты данной группы блокируют симпатическую и парасимпатическую иннервацию на уровне нервных узлов, уменьшают выделение адреналина и норадреналина, препятствуют возбуждению дыхательного и сосудодвигательного центра. Причём чем большее влияние симпатической или парасимпатической иннервации, тем больше проявится блокирующее действие.
Например, на величину зрачков сильнее оказывает влияние парасимпатическая иннервация — как правило, зрачки обычно сужены. В этом случае холиноблокаторы будут воздействовать на парасимпатическую нервную систему — в результате зрачки расширятся. Практически все кровеносные сосуды находятся под воздействием симпатической нервной системы — препараты устраняют её влияние и расширяют кровеносные сосуды, за счёт чего снижается давление.
Н-холиноблокаторы обладают бронхорасширяющим действием и применяются при спазме бронхов, снижают тонус мочевого пузыря, поэтому могут назначаться эти антихолинергические препараты при затрудненном мочеиспускании. Дополнительно эти лекарственные вещества снижают секрецию внутренних желез, а также замедляют перистальтику ЖКТ. В медицинской практике используется в основном гипотензивное действие, которым обладают эти антихолинергические препараты. Список побочных действий обширный:
- Со стороны ЖКТ: сухость во рту и запор.
- Со стороны респираторной системы: кашель, возможно ощущение местного раздражения.
- Со стороны ССС: аритмии, выраженное сердцебиение. Эти симптомы встречаются редко и легко устраняются.
- Другие эффекты: возможно снижение остроты зрения, развитие острой формы глаукомы, отёки.
Противопоказания к применению антихолинергических препаратов
- Повышенная чувствительность к производным атропина и другим компонентам препаратов.
- Беременность (особенно 1 триместр).
- Лактация.
- Детский возраст (относительное противопоказание).
- Абсолютно противопоказано применение препаратов при закрытоугольной глаукоме, у пациентов с почечной недостаточностью необходимо тщательно следить за состоянием крови и мочи.
Источник
Бронходилататоры
Бронхорасширяющие препараты делятся на три группы: в-адреностимуляторы (АдС), антихолинергические препараты (АХП), ксантиновые препараты (КП).
В сочетании с инталом (или тайледом) и ингаляционными стероидами они составляют список жизненно необходимых антиастматических препаратов.
в-адреностимуляторы
Бронхорасширяющее действие АдС связано с повышением внутриклеточного уровня циклического аденозинмонофосфата (цАМФ) (в связи с увеличением активности фермента аденилатциклазы) и блокадой выхода медиаторов из тучных клеток и базофилов. Длительное время для лечения бронхиальной астмы (БА) применялись неселективные АдС, лишь в последние десятилетия созданы препараты, действующие преимущественно на в2-адренорецепторы, расположенные в бронхах. В связи с этим препараты часто называют в2-агонистами (что не совсем правильно).
Консенсус рекомендует использовать для купирования приступов удушья сальбутамол и фенотерол. Сальбутамол (вентолин) чаще применяется в виде дозированного аэрозоля по 100-200 мкг (1-2 вдоха) до 3-4 раз в сутки. Несколько реже используют сальбутамол в таблетках по 2 и 4 мг (2-4 таблетки в сутки) или дисковую форму — вентодиски, содержащие мельчайший порошок сальбутамола в дозах 200 или 400 мкг для ингаляций через «Дискхалер». Фенотерол (беротек) применяют в виде дозированного аэрозоля по 0,2 мг. Он является наиболее эффективным и наименее токсичным. Перечисленные здесь АдС с коротким действием применяют при более легких формах болезни.
В последние годы консенсус в лечении БА рекомендует использовать новые ингаляционные в2-адреностимуляторы длительного действия: сальметерол и формотерол, а также таблетированный препарат сальбутамолавольмакс (по 4 и 8 мг), обеспечивающий бронходилатирующий эффект в течение суток.
в2-агонисты длительного действия (сальметерол и формотерол), благодаря улучшенному фармакологическому профилю, имеют особые преимущества при терапии больных БА. Препараты обладают бронходилатирующим и бронхопротективным эффектом продолжительностью 12 ч, что дает возможность назначать эти препараты для терапии ночной астмы.
Кроме того, пролонгированные препараты обеспечивают лучший контроль симптомов и функциональных легочных показателей у больных бронхиальной астмой по сравнению с в2-агонистами короткого действия, улучшают качество жизни больных БА, обладают выраженным протективным эффектом при астме физического усилия. Сальметерол выпускается в виде дозированного ингалятора и в виде порошковых ингаляторов, формотерол — только в форме порошковых ингаляторов.
Формотерол является полным агонистом в2-адренорецепторов и отличается быстрым началом действия (через 1-3 минуты после ингаляции) и продолжительностью действия (более 12 часов), тогда как сальметерол представляет собой частичный в2-агонист и характеризуется более медленным наступлением эффекта (через 20-30 минут после ингаляции) и также продолжительным действием (более 12 часов).
Согласно современным международным согласительным документам, в2-агонисты длительного действия относятся к классу средств длительной превентивной терапии БА и рекомендованы для терапии больных с персистирующей бронхиальной астмой (начиная с 3-й ступени по классификации GINA). Назначение пролонгированных в2-агонистов показано больным БА, течение заболевания у которых не контролируется стандартными дозами ИГКС.
К новым отечественным АдС, полученным на основе сальбутамола, относится савентол, который превосходит сальбутамол по биодоступности и пролонгированности. Разработаны две формы препарата: таблетки савентола по 4 мг, применяемые в среднем 3 раза в сутки, и таблетки сальтос по 6 мг с замедленным освобождением активного вещества, назначаемые 2 раза в сутки. Применение препаратов пролонгированного действия оказалось особенно удобным для контроля за ночной астмой. Длительность курса лечения — 1 месяц.
Действие зарубежных ингаляционных АдС основано на использовании экологически неблагоприятных фреонов. Отечественными авторами под руководством академиком А. Г. Чучалина разработаны новые оригинальные лекарственные формы сальбутамола под названием сальбен и бенакорт в виде сухих порошков для ингаляций. Эти препараты экологически безопасны и вполне конкурентоспособны с аналогичными зарубежными средствами.
Сальбен применяется в суточной дозе 800 мкг, продолжительность лечебного курса 4-5 недель. Для ингаляций используются разработанные отечественными авторами специальные ингаляторы: «Спинхалер», кисетный ингалятор «Дискхалер», дозирующий ингалятор «Турбохалер», портативный дозирующий ингалятор «Циклохалер». За рубежом также выпускаются противоастматические препараты в виде порошка для вдыхания, например вентолин и бекотид (вентодиски и бекодиски).
Из отечественных препаратов следует также назвать комбипек (в таблетке содержится 0,2 г теофиллина и совентол в дозе 8 мг в пересчете на сальбутамол; принимается 2 раза в день) и детскую пероральную лекарственную форму сальбутамола-гемисукцината-гливент.
Побочные эффекты АдС проявляются, прежде всего, кардиотоксическим действием, что объясняется наличием у всех этих препаратов в1-стимулирующего эффекта. Кардиотоксическое действие (сердцебиение, боли в области сердца), а также тремор, головная боль чаще наблюдаются при использовании сальбутамола и беротека. В связи с неблагоприятным действием на сердечно-сосудистую систему АдС с большой осторожностью используют при ишемической болезни сердца и артериальной гипертонии.
Десенситизация (снижение чувствительности) в2-адренорецепторов и снижение эффективности лечения развивается и при длительном применении АдС в лечебных дозах. В связи с этим через определенное время курсового применения АдС (примерно через каждые 4-5 недель) необходимо делать 7-10-дневные перерывы, заменяя, при необходимости, АдС на другие бронхолитики.
Антихолинергические препараты
Антихолинергические препараты в виде атропина и атропиноподобных средств издавна применялись для лечения БА. Однако они не получили широкого применения в связи с недостаточной эффективностью и наличием серьезных побочных эффектов (сухость слизистых оболочек и затруднение отделения мокроты, тахикардия, психоэмоциональное возбуждение, нарушение аккомодации, повышение внутриглазного давления).
Интерес к АХП при бронхиальной астме возродился после получения ингаляционного антихолинергического препарата атровента (ипратропиума бромида, отечественный препарат — тровентол), который оказывает на дыхательные пути селективное действие и практически полностью лишен системных эффектов, свойственных атропину, поскольку всасывается не более 10 % введенного вещества.
Применяется по 40-60 мкг (2-3 вдоха) до 3-4 раз в сутки. При недостаточном эффекте разовую дозу можно увеличить до 80 мкг (до 4 вдохов). Специальные исследования показали, что даже увеличение однократных доз до 200 мкг (10 вдохов) при частоте применения до 14 раз в сутки не нарушало переносимость препарата и, что особенно ценно, не влияло на количество мокроты и ее вязкость.
При этом параллельно с нарастанием дозы увеличивался терапевтический эффект. Действие препарата начинается через 30-60 минут после ингаляции, эффект достигает максимума и остается на таком уровне на протяжении 3 часов после ингаляции, сохраняется, в среднем, 5-6 часов. Снижение чувствительности к препарату при длительном его применении (до года и более) не развивается.
Показанием для применения АХП является приступ удушья при любой форме БА, но преимущественно их следует назначать при наличии побочных эффектов со стороны сердечно-сосудистой системы при лечении АдС, сопутствующих сердечно-сосудистых заболеваниях (ишемическая болезнь сердца (ИБС), артериальная гипертония), у пожилых больных и особенно при вагусных формах бронхоспазма, при которых преобладает спазм относительно крупных бронхов.
Многие авторы считают, что эффективность АХП более высокая при эндогенной астме, т. е. у больных, страдающих хроническим бронхитом с повышенным отделением мокроты. К сожалению, приходится констатировать, что системные побочные эффекты, свойственные атропину, некоторые врачи необоснованно переносят на атровент (тровентол). Этим объясняется недостаточное использование АХП во врачебной практике.
Ингаляционные АХП практически не имеют противопоказаний. Известную осторожность необходимо соблюдать на протяжении первых трех месяцев беременности.
Атровент (тровентол) хорошо сочетается с в-адреностимуляторами и ксантиновыми препаратами, при этом действие АдС потенцируется. На этом основано применение беродуала — комбинированного препарата, одна ингаляция (вдох) которого содержит 50 мкг беротека (фенотерола) и 20 мкг атровента. Благодаря такому сочетанию бронходилатирующий эффект обеспечивается как стимуляцией в2-адренорецепторов, так и блокадой холинергических рецепторов.
Обычно применяют по 2 вдоха беродуала до 3-4 раз в сутки; по силе действия они не уступают, а по продолжительности действия превосходят соответствующее количество беротека, хотя в них содержится в 4 раза меньше в-адреностимулятора. Это резко уменьшает возможность побочного действия препарата на сердечно-сосудистую систему. При тяжелых приступах рекомендуется увеличить разовую дозу до 3-4 вдохов. Напомним, что в 4 вдохах беродуала содержится 200 мкг беротека (средняя рекомендуемая доза препарата) и 80 мкг атровента (выше уже говорилось, что даже увеличение разовой дозы до 200 мкг не приводило к побочным эффектам).
В целом показания для применения беродуала совпадают с таковыми атровента (тровентола), однако следует иметь в виду возможность побочных явлений, вызванных беротеком. В связи с этим следует проявлять большую осторожность при наличии у больного сопутствующих ИБС и артериальной гипертонии.
Ксантиновые препараты
Из различных ксантиновых препаратов (кофеин, теобромин, теофиллин) для лечения бронхиальной астмы используют только теофиллин, вернее его химические комплексы с этилендиамином (для повышения растворимости), известные как эуфиллин, диафиллин и аминофиллин.
Механизм действия КП:
1) ингибирование фосфодиэстеразы, что приводит к накоплению в тканях цАМФ и расслаблению гладкой мускулатуры бронхов; по мнению ряда авторов, ингибирование фосфодиэстеразы не является основным в механизме действия КП, поскольку клинически значимая блокада фермента развивается лишь при таких высоких концентрациях теофиллина в крови, какие никогда не наблюдаются в клинике;
2) ингибирование аденозиновых рецепторов, что снижает высвобождение медиаторов анафилактической реакции и стимулирует высвобождение норадреналина;
3) стимуляция ресничек мерцательного эпителия, увеличение мукоцилиарного транспорта, улучшение реологических свойств бронхиальной слизи и отделения мокроты;
4) снижение легочной гипертензии;
5) улучшение сократительной способности диафрагмы;
6) стимуляция адренорецепторов.
КП назначают в различных формах: таблетках, порошках, свечах, растворах для внутривенного (2,4 %) и внутримышечного (24 %) введения. Для купирования приступов удушья предпочтительно внутривенное капельное введение эуфиллина. Обычно всем больным вводят 10 мл 2,4 % раствора. Между тем, вводимая доза должна зависеть от массы тела больного, возраста, сопутствующих заболеваний, применения других лекарств и даже от того, является больной курильщиком или нет.
Для обеспечения лечебной концентрации теофиллина в крови (от 5 до 20 мкг/мл) необходимо сначала ввести внутривенно капельно в течение 30 мин ударную дозу эуфиллина из расчета 5,6 мг/кг (при массе 80 кг х 18 мл 2,4 % раствора), а затем вводится поддерживающая доза также внутривенно капельно из расчета 0,6 мг/кг/ч в течение 3-5 часов (в нашем случае 2 мл 2,4 % раствора в час).
Если больной уже получал эуфиллин в предшествующие сутки, то ударная доза уменьшается примерно наполовину, у курильщика поддерживающая доза увеличивается в 1,5 раза. Метаболизм теофиллина осуществляется в печени, поэтому при заболеваниях печени и недостаточности кровообращения с застойными явлениями в печени, а также при патологии почек доза уменьшается примерно в 2 (при тяжелых процессах в 3) раза.
Дозировка значительно снижается у пожилых и особенно старых лиц, при наличии дыхательной недостаточности, при приеме пищи, богатой белками и витаминами. Учитывается и взаимодействие с другими лекарствами: при одновременном приеме эритромицина, олеандомицина, линкомицина, фуросемида, аллопуринола, оральных контрацептивов доза снижается на 25-50%, при приеме фенобарбитала, рифампицина — увеличивается. Таким образом, клиническая эффективность КП зависит от многих факторов. В связи с этим для подбора лечебной дозы необходимо определение концентрации теофиллина в крови.
При приеме внутрь эуфиллин хорошо всасывается; после приема 0,3 г препарата (2 таблетки) концентрация его в плазме через 1-1,5 часа достигает 4-5 мкг/мл и сохраняется на этом уровне на протяжении 4-5 часов. Интерес к эуфиллину возрос в связи с разработкой и внедрением в практику пролонгированных препаратов теофиллина. Часть таких препаратов (теодур, теотард, дурофиллин, теобиолонг, слофиллин, слабид) обеспечивает лечебную концентрацию в крови при приеме 2 раза в сутки, другие (теодур-24, унифилл, эуфилонг) — при однократном приеме.
Необходимо подчеркнуть хорошие качества отечественных пролонгированных препаратов теопэка и теобиолонга, применяемых по 0,3 г после еды 2 раза в сутки. В частности, специально проведенные исследования показали, что по фармакодинамике и фармакокинетике теопэк не уступает теотарду и теодуру, а по некоторым параметрам превосходит их. После приема 0,3 г теопэка бронхолитическое действие развивается через 3-6 часов, постоянная концентрация сохраняется в течение 12-24 часов.
На 4-е сутки ежедневного приема теопэка в дозе 600 мг в сутки концентрация теофиллина в крови достигает 12-19 мкг/мл. Если внутривенное введение эуфиллина рекомендуется при приступах удушья и обострении заболевания, то пролонгированные препараты, благодаря круглосуточному бронхоспазмолитическому действию, — при затяжных бронхообструктивных синдромах (чаще при эндогенной астме), особенно у больных с ночными и утренними приступами удушья.
Особенностью КП является небольшой диапазон терапевтической концентрации в крови, которая непосредственно переходит в концентрацию, дающую токсические эффекты. Больше того, начальная интоксикация (сердцебиение, тремор, головная боль, головокружение, нарушение сна, тошнота) появляется уже при лечебной концентрации теофиллина в сыворотке крови (15-20 мкг/мл).
При более высокой концентрации эти явления усиливаются, развиваются выраженная тахикардия, возбуждение, бессонница, рвота, гипотония или, наоборот, гипертензия, могут развиться аритмии сердца, увеличение имеющейся коронарной и легочно-сердечной недостаточности, судорожные приступы. Помимо токсических, препараты теофиллина могут оказывать (очень редко) аллергические реакции за счет этилендиамина, который может действовать как аллерген.
В связи с этим начинают выпускаться препараты теофиллина без этилендиамина. К ним относится теотард, представляющий собой чистый безводный теофиллин и назначаемый двукратно в таблетках, в среднем по 600-800 мг/сут. Применение КП противопоказано при некоторых формах ИБС (остром инфаркте миокарда, нестабильной стенокардии, высоком (III-IV) функциональном классе стенокардии напряжения), экстрасистолии, пароксизмальной тахикардии, тиреотоксикозе, выраженной артериальной гипертензии, идиопатическом гипертрофическом субаортальном стенозе, индивидуальной непереносимости теофиллина.
Саперов В.Н., Андреева И.И., Мусалимова Г.Г.
Опубликовал Константин Моканов
Источник


