Антитела к иммуноглобулину е при бронхиальной астме
Антитела к иммуноглобулину E
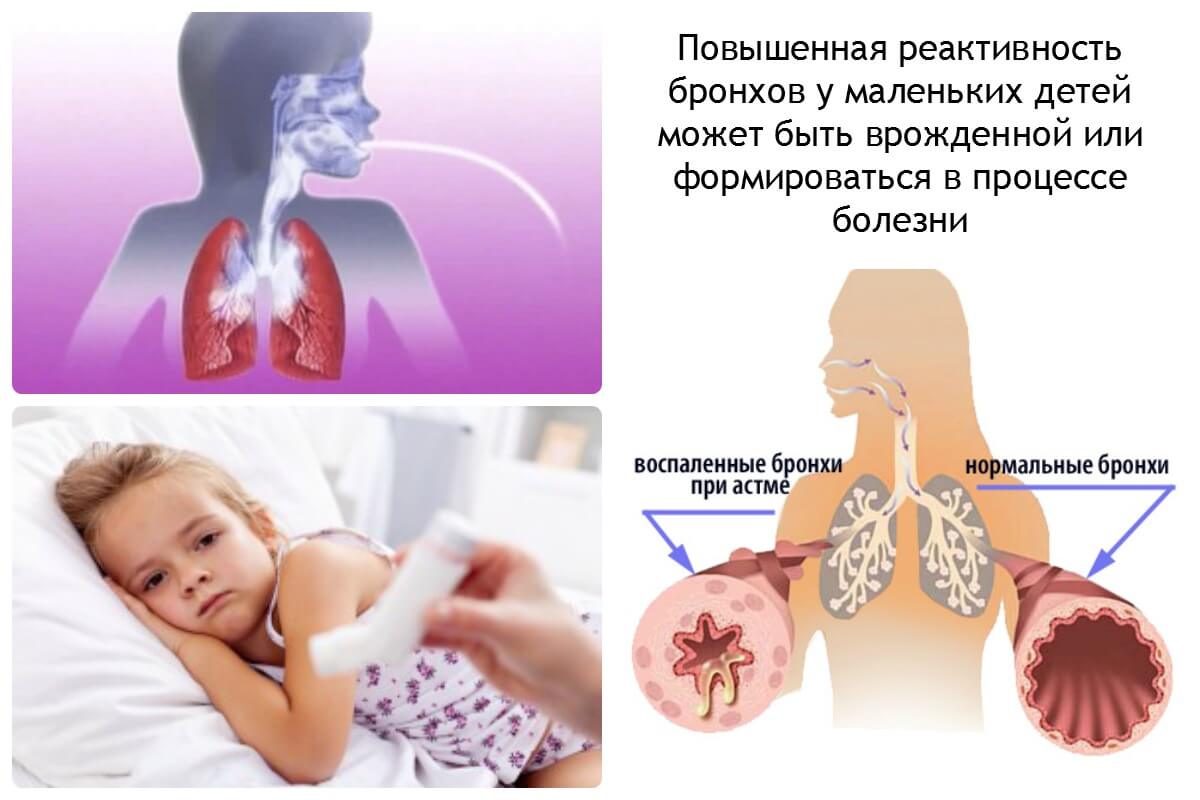
Механизм действия
Представителем этой группы лекарственных препаратов является омализумаб, созданный при помощи методов генной инженерии.
Омализумаб связывается с иммуноглобулином E и образовавшийся молекулярный комплекс уже не способен запускать каскад аллергических реакций, которые обычно этим иммуноглобулином инициируются. В результате снижается уровень свободно циркулирующего в крови иммуноглобулина Е, а следовательно, значительно уменьшается выраженность астматической реакции при контакте с аллергеном.
Особенности применения
Омализумаб рекомендуется применять для лечения аллергической астмы при среднетяжелой и тяжелой степенях у пациентов, невосприимчивых к действию ингаляционных ГКС[144].
Применение омализумаба позволяет уменьшить частоту симптомов и обострений заболевания, а также снижает потребность в препаратах неотложной помощи[145].
Противопоказания
Повышенная чувствительность к препарату.
Применение при беременности возможно только в тех случаях, когда ожидаемая польза для матери превышает потенциальный риск для плода. Следует соблюдать осторожность в период грудного вскармливания.
Следует с осторожностью применять у больных с нарушениями функции печени и (или) почек, у пациентов с сахарным диабетом.
Препарат не применяется для лечения острых приступов бронхиальной астмы или астматического статуса.
Побочные эффекты
Препарат обычно переносится хорошо. Из побочных эффектов наиболее часто встречаются реакции в месте инъекции (боль, отек, покраснение, зуд), а также головные боли.
Данный текст является ознакомительным фрагментом.
Следующая глава >
Похожие главы из других книг:
23. Иммуноглобулины Jg (антитела)
Иммуноглобулин А. Норма: 0,6–4,5 г/л. JgА повышается при острых инфекциях, аутоиммунных заболеваниях (чаще в легких или в кишечнике), нефропатиях. Снижение JgА бывает при хронических заболеваниях (особенно дыхательной системы и
Антитела — месть собственному организму?
Современный диагноз «аутоиммунный тиреоидит» устанавливается на основании всего двух признаков: повышения количества антител (к тиреопероксидазе или тиреоглобулину) в крови и увеличения количества соединительной ткани в
Аллоиммунные антитела
Антитела к клинически наиболее важным эритроцитарным антигенам, в первую очередь – к резус-фактору.Показания к назначению анализа: беременность (профилактика резус-конфликта), наблюдение за беременными с отрицательным резус-фактором,
Антиспермальные антитела
Антитела к антигенам сперматозоидов (антиспермальные антитела методом иммуноферментного анализа – ИФА) – дополнительный тест в диагностике иммунологических причин бесплодия у мужчин и женщин. Антиспермальные антитела обнаруживаются также
Антитела к тиреоглобулину
Антитела к тиреоглобулину (АТ-ТГ, anti-thyroglobulin autoantibodies) – антитела к белку-предшественнику тиреоидных гормонов.Показания к назначению анализа:• новорожденные: высокий уровень антител к тиреоглобулину у матери;• взрослые: хронический тиреоидит
Антитела к тиреоидной пероксидазе
Антитела к тиреоидной пероксидазе (АТ-ТПО) – антитела к ферменту клеток щитовидной железы, участвующему в синтезе тиреоидных гормонов, их присутствие – показатель агрессии иммунной системы по отношению к собственному организму. Это
Антитела к тиреоглобулину (АТ-ТГ)
Тиреоглобулин является йодсодержащим белком, образующимся в клетках щитовидной железы. Из него синтезируются гормоны трийодтиронин (Т3) и тироксин (Т4). В норме он не содержится в крови. При нарушении иммунитета в организме могут начать
Антитела к тиреопероксидазе (АТ-ТПО, микросомальные антитела)
Определение антител к тиреопероксидазе очень важно для выявления аутоиммунного поражения щитовидной железы. Фермент тиреоидная пероксидаза, находящийся в тканях железы, участвует в синтезе гормонов
Антитела к микросомальным антигенам (АТ-МАГ, антитела к микросомальной фракции тиреоцитов)
При нарушениях иммунитета бывает, что организм начинает воспринимать клетки эпителия, окружающие фолликулы щитовидной железы, как чужеродные образования. Тогда в крови
Антитела к рецепторам ТТГ (АТ к рТТГ)
Рецепторы к тиреотропному гормону расположены преимущественно на поверхности тиреоцитов, они способны связываться с тиреотропным гормоном, в результате чего происходит регуляция синтеза гормонов щитовидной железы (тироксина,
Аллоиммунные антитела
Антитела к клинически наиболее важным эритроцитарным антигенам, в первую очередь – к резус-фактору.Показания к назначению анализа: беременность (профилактика резус-конфликта), наблюдение за беременными с отрицательным резус-фактором,
Антиспермальные антитела
Антитела к антигенам сперматозоидов (антиспермальные антитела методом иммуноферментного анализа – ИФА) – дополнительный тест в диагностике иммунологических причин бесплодия у мужчин и женщин. Антиспермальные антитела обнаруживаются также
Антитела к тиреоглобулину
Антитела к тиреоглобулину (АТ-ТГ, anti-thyroglobulin autoantibodies) – антитела к белку-предшественнику тиреоидных гормонов.Показания к назначению анализа:• новорожденные: высокий уровень антител к тиреоглобулину у матери;• взрослые: хронический тиреоидит
Антитела к тиреоидной пероксидазе
Антитела к тиреоидной пероксидазе (АТ-ТПО) – антитела к ферменту клеток щитовидной железы, участвующему в синтезе тиреоидных гормонов, их присутствие – показатель агрессии иммунной системы по отношению к собственному организму. Это
Анализы крови на антигены и антитела
Опухолевые маркеры Антигеном называется вещество (чаще всего белковой природы), на которое иммунная система организма реагирует как на врага: распознает, что оно чужеродное, и делает все, чтобы его уничтожить. Антигены расположены на
Антитела к тиреоглобулину
Антитела — это вещества, которые иммунная система вырабатывает для борьбы с антигенами. Антитела строго специфичны, то есть против определенного антигена действуют строго определенные антитела, поэтому их наличие в крови позволяет сделать
Источник
Недавно в российской клинической практике стал доступен инновационный препарат для биологической терапии бронхиальной астмы (БА) омализумаб (Ксолар). Препарат представляет собой рекомбинантные гуманизированные моноклональные антитела против иммуноглобулина (Ig) E. Подкожное введение Ксолара снижает плазменные уровни IgE до неопределяемых величин и ингибирует ранний и поздний бронхоспастический ответ на аллергенную провокацию. У пациентов с хронической тяжелой IgE-опосредованной БА, нуждающихся в терапии высокими дозами ингаляционных или пероральных глюкокортикостероидов, лечение Ксоларом снижает частоту обострений БА, уменьшает степень тяжести заболевания и позволяет при стероидозависимой БА снизить поддерживающую дозу глюкокортикостероидов или полностью отменить их. Препарат характеризуется хорошим профилем безопасности. Внедрение Ксолара (омализумаба) в российскую клиническую практику позволит значительно повысить качество лечебной помощи больным с неконтролируемой атопической БА среднетяжелого и тяжелого течения.
Актуальность проблемы
Омализумаб (препарат Ксолар) относится к принципиально новому классу препаратов, используемых в лечении пациентов с неконтролируемой бронхиальной астмой (БА) аллергической природы. Препарат представляет собой рекомбинантные гуманизированные моноклональные антитела, относящиеся к группе иммуноглобулинов (Ig) G1, которые избирательно связываются с циркулирующим IgЕ – важнейшим медиатором аллергических реакций у пациентов с атопической (аллергической) формой БА. IgG1-каппа-антитело содержит человеческую структурную основу с определяющим комплементарность участком мышиного исходного антитела, который связывается с IgE. Омализумаб связывается с IgE и предупреждает его связывание с Fc-эпсилон-R1-рецептором, имеющим высокое сродство к IgE, снижая таким образом количество свободного IgE, способного запустить аллергический каскад.
В июне 2003 г. омализумаб был одобрен Управлением по контролю качества пищевых продуктов и лекарственных препаратов США (US Food and Drug Administration, FDA) для лечения пациентов с аллергической астмой (IgE-опосредованной) среднетяжелого и тяжелого течения при невозможности достижения контроля ингаляционными глюкокортикостероидами (ИГКС) и комбинированными препаратами, содержащими ИГКС и ингаляционные длительно действующие бета-2-агонисты (ДДБА). Омализумаб является первым, наиболее изученным и до настоящего времени единственным препаратом этого класса в лечении пациентов с БА. Его применение разрешено у взрослых и детей с 6 лет во многих странах мира, в том числе и в России. В 2011 г. в России был расширен способ дозирования препарата: верхняя граница исходного уровня IgE у пациента была изменена со значения 700 МЕ/мл до 1300–1500 МЕ/мл. Теперь диапазон использования препарата (уровень IgE) варьирует от > 30 МЕ/мл до 1300–1500 МЕ/мл [1].
Внедрение Ксолара (омализумаба) в практику российского здравоохранения позволило назначать препарат в условиях реальной клинической практики. Применение инновационного препарата довольно остро ставит вопрос о показаниях к его назначению, прежде всего, при неконтролируемой БА. В последние два десятилетия в лечении БА наблюдается значительный прогресс, тем не менее достижение контроля заболевания остается актуальной проблемой. Внедрение современной высокоэффективной базисной терапии привело к существенному улучшению качества медицинской помощи. Однако, по данным целого ряда наблюдательных исследований, у подавляющего большинства пациентов симптомы тяжелой БА не контролируются. Так, в исследовании INSPIRE (International Asthma Patient Insight Research – Международное исследование отношения пациентов к бронхиальной астме), включившем 3415 пациентов с БА в 11 странах мира, как минимум треть пациентов с тяжелым течением БА не достигали контроля заболевания при использовании наиболее эффективного стандартного лечения комбинированными препаратами [2]. Несмотря на проводимое лечение, 74% пациентов вынуждены ежедневно использовать препараты скорой помощи (бета-2-агонисты короткого действия). Важно понимать, что неконтролируемое течение БА сопряжено с высоким риском обострения БА и даже летального исхода.
Под термином «тяжелая бронхиальная астма» понимают БА, которую не удается контролировать, несмотря на проводимую терапию высокими дозами лекарственных средств разных классов, в том числе комбинированными препаратами. Чтобы за этим формальным определением врачи могли узнать своих пациентов, напомним основные отличительные черты фенотипа больного тяжелой атопической БА.
Возможность достижения контроля тяжелой атопической БА очень часто осложняется не только течением самой БА, но и наличием ассоциированных с атопией сопутствующих заболеваний: аллергического ринита, синуситов, дерматита, каждое из которых приносит большие страдания пациентам.
Основными триггерами, не позволяющими достигать контроля заболевания, являются аллергены. Установлена прямая корреляционная связь между уровнем IgE и риском развития БА. В опубликованных данных клинических исследований ENFUMOSA (European Network For Understanding Mechanisms Of Severe Asthma – Европейская сеть по изучению механизмов тяжелой астмы) [3] и TENOR (Epidemiology and Natural History of Asthma: Outcomes and Treatment Regimens – Эпидемиология и течение бронхиальной астмы: исходы и схемы терапии) [4, 5] аллергия к различным аэроаллергенам была выявлена более чем у 50% и 90% пациентов с БА соответственно.
Было показано, что у пациентов, умерших от тяжелого астматического приступа, плотность рецепторов к IgE в подслизистом слое бронхов достоверно выше по сравнению с пациентами, умершими от других причин [6–9].
Таким образом, атопия и IgE играют ключевую роль в развитии аллергических респираторных заболеваний.
Патоморфологические особенности действия анти-IgE моноклональных антител (омализумаб)
Омализумаб связывается с IgE и предотвращает его взаимодействие с высокоаффинным Fc-эпсилон-R1-рецептором, при этом происходит снижение количества свободного IgE, который является пусковым фактором для каскада аллергических реакций. Ксолар подавляет как раннюю, так и поздние фазы астматического ответа у пациентов. Общий уровень IgE (связанного и несвязанного) в сыворотке крови повышался после первой дозы препарата вследствие образования комплекса «омализумаб – IgE», характеризующегося более медленной скоростью выведения по сравнению со свободным IgE. На 16-й неделе после введения первой дозы омализумаба средний уровень общего IgE в сыворотке был в 5 раз выше по сравнению с таковым до лечения. После отмены Ксолара обусловленное его действием увеличение общего IgE и уменьшение свободного IgE были обратимыми. После полного выведения препарата из организма не наблюдалось увеличения концентрации IgE в сыворотке крови. При применении в рекомендуемых дозах среднее уменьшение свободного IgE в сыворотке составляло более 96%.
Кроме того, было обнаружено, что у пациентов с атопической астмой при лечении омализумабом снижается уровень циркулирующих эозинофилов и их количество в мокроте, полученной в результате стимуляции бронхов. Было также показано, что терапия Ксоларом снижает количество эозинофилов в мокроте и количество Fc-эпсилон-R1+-клеток в верхних дыхательных путях больных с аллергической астмой [10] и достоверно снижает число эозинофилов в подслизистом слое бронхов [11]. В исследовании O. Noga и соавт. наблюдалось более значительное увеличение апоптоза эозинофилов (относительно исходного показателя) к 12-й неделе терапии в группе, принимавшей омализумаб, по сравнению с группой плацебо [12]. В исследовании E.L. van Rensen и соавт. отмечено значительно более выраженное снижение количества эозинофилов (относительно исходного уровня) к 12-й неделе в группе, принимавшей омализумаб, по сравнению с группой плацебо [13].
Таким образом, Ксолар можно рассматривать как препарат, обладающим антиаллергическим и противовоспалительным действием.
Исследования последних лет изучают способность препарата влиять на процессы ремоделирования дыхательных путей [14, 15].
Ксолар в терапии бронхиальной астмы
Клиническая эффективность препарата Ксолар изучена в исследовании INNOVATE (Investigation of Omalizumab in Severe Asthma Treatment – Исследование омализумаба в лечении тяжелой бронхиальной астмы). В ходе этого рандомизированного, плацебоконтролируемого, двойного слепого исследования, в котором принимали участие только больные с тяжелой персистирующей атопической БА, не контролируемой несмотря на медикаментозное лечение (IV ступень терапии согласно рекомендациям GINA (Global Initiative for Asthma – Глобальная инициатива по борьбе с бронхиальной астмой)), оценивали эффективность, безопасность и переносимость Ксолара в течение 28 недель лечения [16]. При анализе эффективности учитывались данные 419 пациентов с персистирующей атопической БА, не контролируемой несмотря на лечение высоким дозами глюкокортикостероидов и ДДБА в сочетании с другими препаратами для контроля БА (при необходимости). В дополнение к проводимому лечению пациенты получали либо Ксолар в виде подкожных инъекций, либо плацебо. Дозу Ксолара для каждого пациента определяли согласно таблице расчета доз на основании исходного уровня IgE и массы тела.
- Исследование INNOVATE продемонстрировало, что у пациентов с неконтролируемой тяжелой персистирующей атопической БА добавление Ксолара к лечению (IV ступень терапии согласно рекомендациям GINA) приводит к следующим результатам:
- сокращению числа клинически значимых обострений БА на 26%;
- сокращению числа тяжелых обострений на 50%;
- значительному (на 44%) снижению числа экстренных обращений за медицинской помощью (число госпитализаций, включая госпитализацию в реанимационные отделения, незапланированных визитов к врачу) по сравнению с плацебо.
В подгруппе пациентов, ответивших на лечение омализумабом, частота клинически значимых обострений БА за 28-недельный период лечения снизилась на 60,5% по сравнению с группой плацебо (0,34 против 0,85, p
По данным исследования, проведенного S.T. Holgate и соавт., у пациентов с хронической тяжелой астмой, требующей терапии высокими дозами ИГКС или пероральных глюкокортикостероидов, лечение Ксоларом снижает частоту обострений БА, уменьшает степень тяжести астмы и позволяет при стероидозависимой БА снижать или даже отменять дозы системных препаратов. Это лечение улучшает течение других сопутствующих аллергических заболеваний [17].
Объединенный анализ 7 клинических исследований продемонстрировал, что при применении Ксолара у пациентов с тяжелой персистирующей БА (93% всех проанализированных участников) частота обострений снижается на 38%, а экстренных обращений за медицинской помощью – на 47% [18]. В другом объединенном анализе, включающем данные 6 клинических исследований (1342 пациента получали Ксолар, 1206 пациентов – плацебо), оценивали влияние препарата на качество жизни по шкале AQLQ (Asthma Quality of Life Questionnaire – Опросник по качеству жизни при бронхиальной астме). При назначении Ксолара выявлено достоверно более выраженное улучшение качества жизни по шкалам AQLQ, чем в группах лечения плацебо/контроль (1,01 против 0,61; p
По данным американских ученых, добавление омализумаба к терапии ИГКС при астме сопровождается улучшением у значительной части больных и снижает число обострений БА на 19–75% (вне зависимости от использования ДДБА или антилейкотриеновых средств) [22]. У больных тяжелой персистирующей аллергической астмой с повышенным сывороточным уровнем IgE при назначении омализумаба в средней дозе 450 мг каждые 4 недели после 6 недель лечения существенно уменьшается число дневных и ночных приступов удушья, а также частота обострений (на 82%), улучшается качество жизни в целом. Большинство врачей (82%) и больных (86%) оценивают эффективность препарата как «отличную». На протяжении года после назначения омализумаба в дополнение к стандартной базисной терапии 49% пациентов не нуждались в пероральном приеме стероидов, что на 47% больше, чем в группе базисной терапии. Лечение Ксоларом позволило на 80% снизить потребность больных в препаратах неотложной помощи (бета-2-агонистах короткого действия). Омализумаб улучшал качество жизни пациентов с БА на 49% по сравнению с плацебо.
Препарат демонстрирует высокую эффективность и безопасность при использовании у детей [23, 24].
В странах Евросоюза омализумаб назначают в дополнение к терапии, которую больной получает по поводу тяжелой атопической персистирующей БА, при этом доказана сенсибилизация к аллергенам окружающей среды, отмечаются сниженные показатели функции внешнего дыхания (объем форсированного выдоха за 1-ю секунду (ОФВ1) менее 80%) и документированные тяжелые обострения на фоне приема высоких доз комбинированных препаратов. Предсказать клиническую эффективность препарата Ксолар довольно трудно, поэтому решение о дальнейшем использовании препарата надо принимать в каждом конкретном случае по истечении 12 недель лечения омализумабом с учетом степени тяжести заболевания до начала лечения препаратом, потребности в дополнительной терапии и динамики частоты обострений.
Побочные эффекты и уровень безопасности препарата Ксолар
По данным проведенных клинических исследований, Ксолар имеет хороший профиль безопасности [25]. Было показано, что частота развития нежелательных реакций среди пациентов, получавших омализумаб, была сравнимой с таковой в группе плацебо. Из нежелательных явлений наиболее частыми (> 1/100 ÷ > 1/10) были боль, отек, эритема и зуд в месте введения препарата, а также головные боли. Они развивались чаще всего в течение первого часа от момента введения и сохранялись до нескольких дней, однако их выраженность значительно снижалась с каждым последующим введением.
Среди серьезных нежелательных эффектов отмечены анафилактические реакции (
Однако ключевым моментом при принятии решения о назначении терапии омализумабом представляется проблема эозинофилии в оценке диагноза БА. Если БА сопровождается высокой эозинофилией – более 12–15%, следует расширить обследование и исключить наличие у больного БА легочного васкулита и других системных заболеваний, а также грибковой сенсибилизации или паразитоза. Подчеркнем: у пациентов с высоким уровнем IgE-эозинофилии следует исключать паразитарное заболевание, поскольку применение омализумаба может сопровождаться повышением частоты гельминтозов вследствие нарушения формирующегося при этом в норме IgE-опосредованного ответа (частота гельминтозов составила менее 1:1000). Кроме того, у лиц с эозинофилией, утолщенной базальной мембраной слизистой бронхов и сниженным соотношением ФЖЕЛ/ЖЕЛ (форсированная жизненная емкость легких / жизненная емкость легких) наблюдается повышенный риск смертельных осложнений в ближайшем будущем по сравнению с пациентами без эозинофилии.
Заключение
Применение анти-IgE моноклональных антител (омализумаб) показано у пациентов с фенотипом хронической тяжелой астмы, атопической тяжелой астмы и IgE-опосредованным ответом, в том числе принимающих системные стероиды. Эффективность терапии омализумабом у таких пациентов выражается в снижении частоты обострений БА, уменьшении степени тяжести БА, снижении доз ингаляционных или пероральных глюкокортикостероидов, необходимых для контроля заболевания.
Показанием для применения Ксолара (омализумаб) в России является лечение персистирующей атопической бронхиальной астмы среднетяжелого и тяжелого течения, симптомы которой недостаточно контролируются применением ингаляционных глюкокортикостероидов, у пациентов в возрасте 6 лет и старше.
Внедрение Ксолара (омализумаба) в российскую клиническую практику позволит значительно повысить качество лечебной помощи больным с неконтролируемой атопической БА среднетяжелого и тяжелого течения. Учитывая, что в структуре затрат на лечение БА доля затрат на лечение тяжелой формы БА достигает 80% (в основном это стоимость оказания экстренной медицинской помощи, дорогостоящие госпитализации и длительные периоды нетрудоспособности), применение Ксолара (омализумаба) может способствовать уменьшению использования ресурсов здравоохранения и экономического бремени этого тяжелого заболевания.
Статья опубликована при финансовой поддержке ООО «Новартис Фарма» (Россия) в соответствии с внутренними политиками общества и действующим законодательством Российской Федерации. ООО «Новартис Фарма», его работники либо представители не принимали участия в написании настоящей статьи, не несут ответственности за содержание статьи, а также не несут ответственности за любые возможные относящиеся к данной статье договоренности либо финансовые соглашения с любыми третьими лицами. Мнение ООО «Новартис Фарма» может отличаться от мнения авторов статьи и редакции.
Источник