Астму можно вылечить гормонами


Бронхиальной астмой называют хроническое заболевание дыхательной системы, при котором отмечается сильное сужение бронхов. Гормоны при астме нужны для оказания противовоспалительного и антиаллергического эффекта.
В базисную терапию астмы включены глюкокортикостероиды. Если их не применять для лечения заболевания, сильно возрастает зависимость от симптоматических бронходилататоров. Это является признаком неконтролируемого течения астмы.
Что такое глюкокортикостероиды

Глюкокортикостероиды — это гормоны, производимые корой надпочечников. В организме человека вырабатывается кортизол, кортикостерон.
Разностороннее воздействие на организм этих биологически активных веществ позволило активно использовать их в лечении различных заболеваний, в том числе астмы.
Сейчас существует ряд фторированных и нефторированных синтетических глюкокортикоидов. В отличие от природных, они обладают большей активностью, поэтому действуют более эффективно.
Механизм действия ГКС
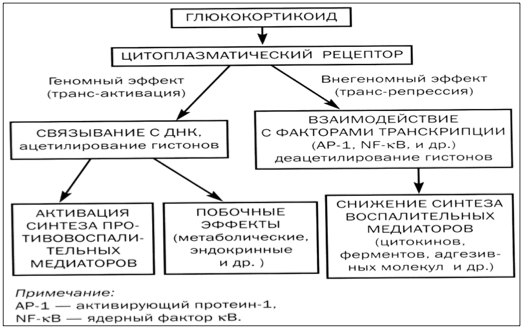
Для полного понимания, почему так активно используют гормоны от астмы, важно знать их механизм действия. В клетках человеческого организма существуют специальные рецепторы, с которыми глюкокортикостероиды связываются, проникая в цитоплазму.
Полученный в результате этого взаимодействия комплекс проникает внутрь ядра, где воздействует непосредственно на ДНК. Это позволяет активировать процесс образования различных белков:
- липокортин-1. Его действие направлено на торможение продукции арахидоновой кислоты, из которой синтезируются медиаторы воспаления;
- нейтральная эндопептидаза. Нужна для разрушения кининовых комплексов, принимающих участие в развитии воспалительного процесса;
- интерлейкин-10, оказывающий противовоспалительное действие;
- ингибитор ядерного фактора. Играет важную роль в торможении воспалительного процесса бронхов.
За счет действия комплекса гормон-рецептор наблюдается выраженное торможение образования активизирующих воспалительный процесс белков.
Глюкокортикоиды благодаря своим свойствам отлично помогают при бронхиальной астме, давая выраженный противовоспалительный эффект.
Использование глюкокортикостероидов при лечении астмы
Применение глюкокортикоидов при бронхиальной астме является традиционным методом лечения данного заболевания. Их использование началось еще в середине 40-х годов ХХ века, после того, как Ф. Хенч и Э. Кендэлл смогли искусственно синтезировать ГКС.
Поняв, что глюкокортикостероиды помогают в контроле воспалительного процесса при гормональной астме, они начали активно тестировать их при лечении заболевания, однако отметили большое количество побочных эффектов и временно прекратили их использование.
В современной медицине астматикам назначается два типа гормональных препаратов: ингаляционные и системные ГКС.
Ингаляционные ГКС

Главные преимущества, объясняющие широкое применение ингаляционных глюкокортикостероидов (ИГКС) для лечения бронхиальной астмы, — высокая липофильность, малый период полувыведения, а также быстрая инактивация.
В клинической практике используются следующие ИГКС:
- беклометазона дипропионат;
- будесонид;
- мометазона фуроат;
- флутиказона пропионат;
- циклесонид.
Механизм действия ИГКС при бронхиальной астме основан на их высокой липофильности. Эпителий человеческих бронхов покрыт незначительным слоем жидкости.
Поэтому не все вещества могут быстро проникнуть сквозь этот барьер. Липофильность позволяет препарату быстро достичь слизистой оболочки бронхов и проникнуть в кровеносную систему.
Эффект от применения ингаляционных глюкокортикоидов напрямую зависит от того, каким методом они были доставлены в организм.
Так, при использовании ингаляторов с аэрозолями большая часть препарата оседает в ротовой полости либо проглатывается. Лишь 10% достигает непосредственно слизистой оболочки бронха.
При вдыхании препарата через спейсер — около 5%. В системный кровоток ИГКС попадают в виде неактивных продуктов обмена, за исключением беклометазона. Также применяется введение препаратов через небулайзер для определенных групп пациентов, а именно:
- дети;
- пожилые люди;
- люди с нарушениями сознания;
- больные с сильной бронхиальной обструкцией.
Согласно ряду клинических испытаний, ингаляционные глюкокортикостероиды крайне эффективны при бронхиальной астме.
Системные глюкокортикоиды

Системные глюкокортикостероиды (СГКС) не являются препаратами экстренной помощи при бронхиальной астме, однако они крайне важны для проведения терапевтических мероприятий во время обострений. В целом они нужны для повышения качества жизни пациента и не обладают быстрым эффектом.
Согласно глобальной стратегии ВОЗ, крайне важно применять СГКС при всех обострениях астмы, за исключением самых легких. Особенно это касается следующих случаев:
- после введения ИГКС не отмечается улучшения состояния пациента;
- приступ начался, несмотря на прием ИГКС;
- требуется увеличение дозы ИГКС;
- состояние пациента постоянно ухудшается;
- снижение реакции организма на действие ИГКС;
- снижение пикфлоуметрических показателей (ПСВ ниже 60%)
Отмечается, что для длительной терапии лучше применять СГКС в форме таблеток, внутривенное введение чаще используется при приступе. Основные глюкокортикостероиды, использующиеся для системной терапии при бронхиальной астме, — это преднизолон и гидрокортизон.
При пероральном приеме отмечается крайне высокая биодоступность. Максимальная концентрация препаратов в крови при внутривенном введении достигается менее чем через час после попадания в организм.
В печени данные лекарственные средства метаболизируются, а затем выводятся вместе с мочой.
Побочные действия глюкокортикостероидов

При лечении больных гормонозависимой бронхиальной астмой важно помнить, что ГКС обладают рядом побочных эффектов, которые можно разделить на две группы:
- Развивающиеся во время терапии заболевания.
- Развивающиеся после прекращения лечения (синдром отмены).
К первой группе можно отнести следующие последствия:
- метаболические нарушения;
- повышение артериального давления;
- снижение иммунного статуса;
- язвенная болезнь;
- миопатия;
- расстройства психики;
- нарушения роста у детей;
- кушингоид.
Метаболические нарушения проявляются в виде гипергликемии, нарушении жирового, а также водно-электролитного обмена. Повышение уровня сахара в крови связано с тем, что на фоне приема ГКС отмечается увеличение устойчивости тканей к действию инсулина.
При этом данное состояние наблюдается достаточно редко, и к нему более склонны люди, которые, помимо гормональной астмы, болеют сахарным диабетом.
Нарушение обмена жиров проявляется в том, что на лице и туловище наблюдается чрезмерное развитие жировой ткани. Развивается так называемый кушингоидный хабитус.
Нарушения водного и минерального обмена проявляются в виде задержки воды в организме и потери кальция и калия.
Артериальная гипертензия при приеме ГКС связана с их воздействием на стенки сосудов. Развивается при длительном лечении большими дозами препаратов.
Еще реже возникает язвенная болезнь. Именно поэтому, все больные, которые применяют в лечении астмы СГКС, должны проходить обследования на предмет наличия язв в желудке.
У некоторых больных, применяющих ГКС, может возникнуть мышечная слабость, вплоть до полной атрофии. Это напрямую связано с влиянием препаратов на минеральный обмен. Также миопатия может наблюдаться при кушингоиде, поэтому ее нельзя называть специфичным побочным эффектом.
Легкие нарушения психического состояния могут наблюдаться в самом раннем начале терапии ГКС. Так, у больных отмечаются нервозность, частая смена настроения, а также нарушения сна. Стероидные психозы развиваются крайне редко.
У детей при использовании СГКС может отмечаться нарушение роста. В особенности этому подвержены мальчики. Считается, что патология связана с нарушением продукции половых гормонов.
При синдроме отмены наблюдается повышенная утомляемость, отсутствие аппетита, лихорадка, тошнота, а также сильные головные боли. В некоторых случаях может проявиться недостаточность надпочечников. Крайне редко наблюдается клиника псевдоопухоли мозга.
Возможно ли лечение астмы без применения гормонов

Первое, что должны понимать люди, больные гормонозависимой бронхиальной астмой, — нельзя самостоятельно отказываться от применения ГКС. Лечение должно быть системным и проходить под контролем специалиста.
Если говорить о лечении астмы без гормональных препаратов, то нужно вспомнить о такой группе лекарств, как кромоны. Нужно понимать, что данные лекарственные средства в большей мере обладают профилактическим, а не лечебным эффектом.
Их рекомендуется применять в период ремиссии. Существует много форм кромонов, однако лучший эффект достигается при применении при помощи ингаляторов. Они обладают рядом преимуществ:
- простота применения;
- отсутствие привыкания;
- минимальный риск побочных эффектов.
Благодаря своим свойствам препараты кромоглициевой кислоты отлично подходят для профилактики приступов астмы у детей, страдающих легкой формой заболевания. В соответствии с глобальной стратегией ВОЗ, они являются препаратом выбора.
Согласно проведенным исследованиям, если при средней тяжести и тяжелом течении астмы применение ИГКС не вызывает вопросов, то на начальных стадиях их употребление не оправдано.
Лечение астмы без гормонов у взрослого человека, который уже длительное время применял стероиды, практически невозможно.
В заключение
Медикаментозные средства, такие как ИГКС и СГКС, при лечении бронхиальной астмы важно применять под контролем лечащего врача. Препараты необходимо подбирать индивидуально, а само лечение должно носить системный характер.
При обострениях БА рекомендуется использовать ИГКС для снятия приступа, а затем, при необходимости подключать СГКС. Несмотря на риск развития побочных эффектов, данные средства являются оптимальным вариантом лечения астмы.
Источник
 Наш эксперт – врач-пульмонолог, руководитель Университетской клиники детских болезней РНИМУ им. Н. И. Пирогова, главный педиатр ДГКБ № 9 им. Г. Н. Сперанского г. Москвы, доктор медицинских наук, профессор Андрей Продеус.
Наш эксперт – врач-пульмонолог, руководитель Университетской клиники детских болезней РНИМУ им. Н. И. Пирогова, главный педиатр ДГКБ № 9 им. Г. Н. Сперанского г. Москвы, доктор медицинских наук, профессор Андрей Продеус.
Миф. Все гормональные препараты одинаковы.
Это не так, ведь и гормоны – разные. Есть гормоны щитовидной железы, надпочечников, половые гормоны и другие. А есть глюкокортикостероиды. О них и идёт речь в данном случае. Кроме того, многое зависит от дозы (ведь даже от полезной морковки, если её переесть, может возникнуть токсическое поражение печени). Точно так и доза гормонов очень важна. Подбирается она индивидуально и только врачом. Самолечение недопустимо.
Наконец, имеет значение и способ введения препарата. Например, лекарства в таблетках и инъекциях, прежде чем оказаться в лёгких, попадают в кровь и разносятся по всему организму. Длительное лечение ими может приводить к нарушению гормонального баланса и развитию побочных эффектов (ломкости костей, задержке роста, набору лишнего веса). Ингаляционные глюкокортикостероиды, которые сегодня применяют для контроля над бронхиальной астмой, напрямую достигают очага воспаления в бронхах и практически не попадают в кровоток и не распространяются по организму.
длительно сохраняющийся после ОРВИ кашель (ребёнок кашляет после болезни ещё 2–3 недели);
частые и затяжные бронхиты;
отёк и воспаление слизистой бронхов, гиперсекреция слизи (избыток отделяемого из бронхов).
Миф. Негормональные лекарства более эффективны.
Во всём мире признано, что ингаляционные гормоны – наиболее эффективны для лечения бронхиальной астмы. Врачи назначают их, следуя международным и российским рекомендациям, созданным на основе исследований с участием десятков тысяч пациентов. Ингаляционные глюкокортикостероиды попадают непосредственно в лёгкие, что увеличивает эффективность лечения и сводит к минимуму развитие побочных эффектов по сравнению с системными стероидами. Важен и способ доставки лекарств. Лучший вариант – использование небулайзера. Он эффективнее, чем дозированные аэрозольные и порошковые ингаляторы и спейсеры.

Миф. Приём гормональных препаратов можно отменить (или уменьшить дозировку), как только состояние ребёнка улучшится.
Нельзя отменять терапию или изменять дозировку препарата самостоятельно, ведь видимое улучшение состояния ребёнка не означает, что болезнь под контролем. Преждевременно прерванный курс делает лечение неэффективным.
Миф. Организм привыкает к гормонам и впоследствии с них уже не слезть.
Всё зависит от тяжести заболевания. При среднетяжёлых и лёгких формах астмы гормоны назначают определёнными курсами 1–2 раза в год, но при тяжёлом течении – терапия пожизненная. Зато благодаря лечению качество жизни больных практически такое же, как у здоровых.
Миф. При правильном лечении астмы симптомы уходят очень быстро.
На самом деле о качестве лечения говорит не то, как быстро исчезают симптомы, а то, как долго они не проявляются. Именно это позволяет достичь контроля над заболеванием. Чем дольше сохраняется ремиссия (период без вспышек заболевания), тем лучше результат и прогноз лечения. А неконтролируемая астма может привести к ухудшению прогноза заболевания и качества жизни.

Миф. Гормональные препараты очень дороги.
При установленном диагнозе «бронхиальная астма» лечение бесплатное. Другое дело – врачи в поликлиниках не спешат ставить такой диагноз, считая основанием для него лишь наличие приступов, в результате которых ребёнок по «скорой» поступает в больницу. Участковые зачастую даже не дают направления в специализированные медицинские центры, где ребёнка могут качественно обследовать. Но задача родителя – требовать такого направления. Лучше делать это письменно и ответа требовать тоже в письменной форме, с обоснованием отказа.
Миф. Начать лечение лучше с негормональных препаратов. Гормоны – это уж последний вариант.
Чем раньше начать гормональное лечение, тем лучше (конечно, если его назначил врач). Хорошо бы успеть это сделать не позднее чем через 2 года после появления первых симптомов. Последствия позднего начала терапии (через 5 лет от появления симптомов) остаются заметными даже через несколько лет, что показывают исследования. К тому же запоздалое начало гормонального лечения приводит к увеличению дозировок гормонов и назначению большего числа системных препаратов.
Кстати
Тяжесть течения бронхиальной астмы | Длительность приёма гормональных препаратов |
|---|---|
Лёгкая | 2–3 месяца |
Средняя | 4–6 месяцев |
Тяжёлая | Не менее 6–8 месяцев |
Смотрите также:
- Побочные действия таблеток: какие органы страдают от лекарств? →
- Химиотерапия: что это за процедура и как она проводится →
- Меню для щитовидки: как защитить эту важную железу →
Источник
Глава 3. Противоаллергические и противовоспалительные средства
Как уже говорилось, патологический процесс при астме носит аллергический характер, то есть в реализации воспаления основная роль принадлежит аллергическим медиаторам. Поэтому первые попытки воздействия на патологические механизмы болезни были направлены на профилактику выброса воспалительных медиаторов из распадающихся тучных клеток, а значит, и профилактику всех симптомов астмы. И первой удачной находкой в этом смысле стало создание интала (а в последующем его аналогов) — препарата, защищающего тучные (и другие) клетки от повреждения.
Повреждение, или, как говорят в медицине, АЛЬТЕРАЦИЯ, по своей сути является первой стадией воспалительного процесса. Поэтому в известном смысле препараты подобного рода можно отнести к противовоспалительным, хотя таковыми они не являются, поскольку не воздействуют на другие звенья воспаления: повышение проницаемости микрососудов и тканей (экссудацию), инфильтративные и пролиферативные процессы. Поэтому с этой точки зрения они являются профилактическими, препятствующими развитию первой стадии аллергического воспаления при астме, а значит, и ее проявлений — приступов затрудненного дыхания или удушья. И это самое главное, что должен объяснить больному врач!
3. 1. Современные противоаллергические средства
Самые известные противоаллергические средства для лечения астмы представлены тремя фармакологическими веществами — это натрия кромогликат, натрия недокромил и кетотифен. Наиболее известные коммерческие препараты и их аналоги на основе вышеназванных фармакологических субстанций приведены в табл. 5. Натрия кромогликат и натрия недокромил предназначены для ингаляционного применения. Как уже говорилось, это препараты профилактического действия, используемые в виде ингаляций. Натрия кромогликат применяется в виде порошкообразного аэрозоля с помощью специальных турбоингаляторов, например, всем известного «спинхалера», а также в виде баллончиков с газом-носителем.
Таблица. Наиболее известные противоаллергические средства
| Фармакологическое вещество | Коммерческое название | Форма выпуска |
| Натрия кромогликат | Интал, Ифирал, Кромолин | Порошок в капс., р-р для ингаляций, доз. аэрозоль |
| Натрия недокромил | Тайлед | Доз. аэрозоль |
| Кетотифен | Задитен, Астафен, Кетотифен | Таблетки и капс. для приема внутрь |
| Оксатамид | Оксатамид, Тинсет | Таблетки |
За 10–15 мин до ингаляции противоаллергических средств для профилактики рефлекторного бронхоспазма рекомендуется сделать 1–2 вдоха бронхорасширяющего аэрозоля. Даже незначительное улучшение бронхиальной проходимости после ингаляции бронхорасширяющего аэрозоля способствует более глубокому и равномерному распределению в легких противоаллергических средств. Кстати, выпускаются и комбинированные препараты, содержащие бронхорасширяющий и противоаллергический компоненты, например, дитек. При этом, однако, нужно иметь в виду, что ингаляции порошкообразного аэрозоля абсолютно бессмысленны, если при спирометрическом обследовании выявлена обструкция: весь вдыхаемый препарат «осядет» в верхних дыхательных путях и не попадет в зону поражения мелких бронхиальных ветвей. Если бронхиальная обструкция незначительна, с профилактической целью можно использовать кромогликат и недокромил в форме дозированного аэрозоля с газом-носителем, так как мелкодисперсный аэрозоль проникает более глубоко и равномерно. Правда, в этом случае возникает другая проблема: количество лекарственного вещества в разовой дозе (за один вдох) не превышает 1–2 мг. Достаточно просто подсчитать, сколько вдохов необходимо для получения 20 мг интала (как в случае применения порошкообразного аэрозоля с турбоингалятором). Поэтому не случайно в последние годы специалисты приходят к мнению о необходимости использования высокопроизводительных ультразвуковых ингаляторов для введения в дыхательные пути лекарственных препаратов. Но этот вопрос мы обсудим позже. Возвращаясь же к кромогликату и недокромилу, хочу подчеркнуть, ЧТО ВСЕ ЭТИ ПРЕПАРАТЫ БЕСПОЛЕЗНЫ ДЛЯ ЛИКВИДАЦИИ БРОНХИАЛЬНОЙ ОБСТРУКЦИИ: ОНИ НЕ СНИМАЮТ СПАЗМ, ВОСПАЛИТЕЛЬНЫЙ ОТЕК, А ТАКЖЕ НЕ СПОСОБНЫ ОЧИСТИТЬ ДЫХАТЕЛЬНЫЕ ПУТИ ОТ ИЗБЫТКА СЛИЗИ И МИКРОБНОЙ ИНФЕКЦИИ.
То же самое относится и к другому противоастматическому средству профилактического действия — кетотифену. Действие кетотифена более многообразно: во-первых, он тормозит высвобождение из тучных клеток медиаторов, во-вторых, — оказывает антигистаминное действие (защищает ткани от повреждающего действия гистамина). Самое важное — третье свойство кетотифена — предотвращение инфильтрации тканей клетками аллергического воспаления — эозинофилами — и снижение уровня эозинофилов в крови. Но, несмотря на всю его многосторонность действия, не следует забывать, что главное его предназначение — профилактика астматических симптомов. Я это подчеркиваю еще раз, ибо приходится нередко видеть, как задыхающихся ежедневно астматиков с тяжелейшими нарушениями проходимости бронхов начинают «лечить» кетотифеном.
Что касается оксатамида (тинсета), то, несмотря на то, что он способен тормозить высвобождение медиаторов из тучных клеток, в некоторых справочниках его относят к группе обычных антигистаминных препаратов, о которых разговор пойдет ниже. В заключение повторяю еще раз: ВСЕ ПРОТИВОАЛЛЕРГИЧЕСКИЕ СРЕДСТВА ЯВЛЯЮТСЯ ПРОФИЛАКТИЧЕСКИМИ, ПОЭТОМУ ПЕРЕХОДИТЬ НА ЭТИ ПРЕПАРАТЫ СЛЕДУЕТ ТОЛЬКО ПОСЛЕ ВОССТАНОВЛЕНИЯ НОРМАЛЬНОЙ БРОНХИАЛЬНОЙ ПРОХОДИМОСТИ И УСТРАНЕНИЯ ВСЕХ ПРОЯВЛЕНИЙ АСТМЫ: ОДЫШКИ, УДУШЬЯ И КАШЛЯ.
3. 2. «Вечный спор» больных и врачей — гормональные противовоспалительные средства
Как уже говорилось, астма — заболевание воспалительной природы. И даже первые противовоспалительные гормональные препараты 30–40 лет назад своим высоким лечебным эффектом практически доказали это положение. Но догмы заблуждавшихся теоретиков породили массу споров, волнений, предубеждений, вымыслов и страхов о гормональной терапии при астме. Нужны ли гормоны при астме? Можно ли обойтись без них? Какой вред они приносят? Можно ли их отменить без проблем для здоровья и самочувствия после долгих лет приема? Вот неполный перечень вопросов, с которыми сталкиваются довольно часто не только пациенты, но и практические врачи. Коротко на эти вопросы можно ответить следующим образом: НЕОБХОДИМОСТЬ НАЗНАЧЕНИЯ ГОРМОНАЛЬНЫХ ПРЕПАРАТОВ ОПРЕДЕЛЯЕТСЯ НЕ ЖЕЛАНИЕМ ВРАЧА ИЛИ БОЛЬНОГО, А ОБЪЕКТИВНОЙ СИТУАЦИЕЙ, И ПОЭТОМУ, ЕСЛИ ВОСПАЛИТЕЛЬНЫЙ ПРОЦЕСС «ЗАПУЩЕН» И ПРОГРЕССИРУЕТ, ОБОЙТИСЬ БЕЗ НИХ НЕЛЬЗЯ. А если воспаление в бронхиальном дереве не снимается ингаляционными гормональными препаратами, необходимо назначение их в виде таблеток. НО ЭТО ТОЛЬКО ОДНА ГРУППА ПРЕПАРАТОВ, НЕОБХОДИМАЯ В КОМПЛЕКСНОМ ЛЕЧЕНИИ АСТМЫ!
Можно ли отменить гормональные препараты в тех случаях, когда пациент принимает их долгие годы постоянно? Пожалуй, это самая актуальная проблема для основной массы инвалидов и тяжелых больных. На основании собственного опыта лечения самых тяжелых форм заболевания возьму на себя смелость ответить на этот вопрос следующим образом: для астматиков, принимавших таблетированные гормоны длительно, в большинстве случаев (75–80 имеется реальная возможность заменить постоянный прием этих препаратов курсовым лечением 1–2 раза в год, дополнив их ингаляционными препаратами; полностью их отменить или существенно снизить дозу. У остальных 20–25% пациентов возможно ежедневную дозу этих препаратов снизить до минимальной без ухудшения самочувствия. Единственным условием для достижения такого результата является желание самого пациента и его контакт с грамотным специалистом.
К сожалению, многие врачи придерживаются двух крайностей: 1) «гормоны, гормоны и только гормоны» (я об этом уже говорил) или 2) «все что угодно, только не гормоны». Первые, назначив таблетированные стероиды, не могут затем их отменить, а последние вообще не выписывают гормонов «из принципа», пассивно выжидая, пока больной попадет в стационар. Встречаются и другие крайности: например, бытует практика назначения всем больным одного и того же (наиболее «модного») гормонального или иного препарата «от астмы» или какой-то стандартной схемы лечения болезни. Давно забыта простая истина: лечить не болезнь, а больного! И в зависимости от конкретной ситуации решать вопрос, нужны ли ему противовоспалительные препараты, а если нужны, то какие: таблетированные или ингаляционные.
Противовоспалительные гормональные средства по своей природе являются аналогами естественных стероидных гормонов надпочечников — кортизона и кортизола. По литературным источникам, впервые кортизон для лечения астмы применили в виде инъекций в 1949–1950 гг. Однако еще в 1933 г. ученые успешно применили экстракт коры надпочечников для лечения бронхиальной астмы. Высокое противовоспалительное действие кортизона стимулировало работы по созданию его более эффективных производных. В результате было создано несколько аналогов кортизона с высоким противовоспалительным эффектом. Вышеназванные препараты выпускаются не только в таблетированной форме, но и в виде растворов для инъекций (информацию по этому вопросу можно найти в любом справочнике по лекарственным средствам).
Таблица. Гормональные противовоспалительные препараты
| Фармакологическое вещество | Коммерческое название | Доза в одной таблетке, мг |
| Преднизолон | Преднизолон и пр. | 5 |
| Метилпреднизолон | Метипред, Урбазон и пр. | 4 |
| Дексаметазон | Дексаметазон, Дексон и пр. | 0,5 |
| Бетаметазон | Целестон | 0,5 |
| Триамцинолон | Полькортолон, Трикорт и пр. | 4 |
Долгое время считалось, что противовоспалительное действие стероидов реализуется посредством рецепторных взаимодействий. Рецепторными взаимодействиями стероидов объяснялась ликвидация «блокады» бета-2-рецепторов (о которой говорилось выше) и многие другие мифы астмологии. Действительно, рецепторные взаимодействия, опосредующие супрессию (подавление) синтеза белка, и в частности, иммуноглобулинов класса E, косвенно — непрямым образом — влияют на процессы аллергического воспаления. Однако основные противовоспалительные механизмы действия стероидов, как выяснилось в конечном итоге, связаны с синтезом специфического белка — липокортина, ингибитора фосфолипазы A2, имеющей ключевое значение в развитии воспаления.
Итак, трудами фармакологов противовоспалительные свойства кортизона и его аналогов были в десятки раз усилены, однако не удалось устранить их влияние на обмен веществ, что вызывало ряд побочных действий (о них мы поговорим ниже), связанных с системным влиянием на организм. Поэтому появилась необходимость разработки противовоспалительных средств в аэрозольной форме, которые бы действовали местно. Одним из первых наиболее удачных препаратов этой группы стал беклометазон. Сегодня «ассортимент» ингаляционных гормонов включает несколько активных субстанций, применяющихся в виде дозированных аэрозолей с газом-носителем или порошка. В последнем случае эти препараты вдыхаются с помощью различного рода распылителей, аналогичных «спинхалеру».
Таблица. Стероиды, применяемые в виде дозированных аэрозолей
| Фармакологическое вещество | Коммерческое название | Форма выпуска аэрозолей |
| Беклометазона дипропионат | Бекотид, Бекломет и пр. | Доз. аэрозоль, аэрозоль в виде порошка |
| Триамцинолона ацетонид | Азмакорт | Доз. аэрозоль |
| Флунизолид | Ингакорт | Доз. аэрозоль |
| Будезонид | Пульмикорт | Доз. аэрозоль, аэрозоль в виде порошка |
| Флутиказона пропионат | Фликсотид | Доз. аэрозоль, аэрозоль в виде порошка |
Назначение стероидов (особенно таблетированных) является, пожалуй, самым трудным психологическим барьером, который довольно часто не могут преодолеть ни больные, ни врачи. В основе стероидофобии лежат устоявшиеся заблуждения об огромном вреде этих препаратов и страх перед осложнениями гормональной терапии. Необходимо твердо знать, что, во-первых, чем более своевременно начато лечение, тем менее длительным будет курс терапии. Во-вторых, в подавляющем большинстве случаев осложнения стероидной терапии возникают при очень длительном, бессистемном и бесконтрольном лечении этими препаратами. И в-третьих, лечение каким бы то ни было одним лекарством: будь то гормоны, бронхолитики, интал или кетотифен, не решит всех проблем. Только комплексная, систематическая терапия, направленная на все патологические механизмы заболевания, может принести успех и обеспечить больному нормальное самочувствие. А необходимость назначения того или иного препарата, как уже говорилось выше, определяется не желанием самого больного или врача, а объективной ситуацией.
Для систематической терапии в основном применяют таблетированные и ингаляционные средства. Гормональные препараты в виде инъекций используются, как правило, ситуационно: для оказания неотложной помощи и для короткого курса терапии в условиях стационара. Кортикостероиды выпускаются и в пролонгированной форме (депо) для инъекционного введения (например, кеналог), однако применяться они могут только по специальным показаниям и назначению квалифицированного специалиста.
3. 3. Выбор гормональных противовоспалительных средств
Выбор противовоспалительных препаратов, их дозы, схемы и продолжительности курсового лечения осуществляется в зависимости от фазы заболевания (обострение или ремиссия), степени бронхиальной обструкции и ее обратимости после фармакологического тестирования с бронхорасширяющими веществами. Принципиальным при этом является положение о преемственности назначения лекарственных препаратов: ПОСЛЕ УЛУЧШЕНИЯ СОСТОЯНИЯ И СНИЖЕНИЯ ДОЗЫ (ИЛИ ОТМЕНЫ) ТАБЛЕТИРОВАННЫХ ГОРМОНОВ НАЗНАЧАЮТСЯ ИНГАЛЯЦИОННЫЕ. ПОДДЕРЖИВАЮЩАЯ ДОЗА ПОСЛЕДНИХ ЗАВИСИТ ОТ ТЕМПОВ ВОССТАНОВЛЕНИЯ БРОНХИАЛЬНОЙ ПРОХОДИМОСТИ.
Лечение таблетированными стероидами назначается длительными (1–3 мес.) или короткими (2–3 нед.) курсами. Длительная терапия стероидами абсолютно показана при величине объема форсированного выдоха за первую секунду (ОФВ1) менее 40% от должных значений, а также в случаях, когда ОФВ1 превышает 40%, но при этом бронхиальная обструкция плохо обратима ингаляцией бронхорасширяющих агентов (ответ на беротек, сальбутамол и пр. не превышает 10% от должных значений). Длительность лечения при этом определяется темпами восстановления показателей функции внешнего дыхания.
Нередко возникает необходимость замены одного препарата другим. В этой связи больным следует знать, что практически все таблетированные гормональные препараты взаимозаменяемы, исходя из расчета: 1 таблетка триамцинолона = 1 таблетке дексаметазона = 1 таблетке преднизолона или метилпреднизолона и т. д. Поэтому в случаях, когда вам назначены гормональные средства в таблетках, а конкретный препарат отсутствует, его можно безболезненно заменить другим, чтобы не прерывать курс лечения. При этом в первую очередь предпочтение следует отдавать препаратам триамцинолонового ряда и в последнюю очередь — преднизолону, так как наиболее часто выраженные осложнения при длительном приеме вызывает именно он. Во всех случаях применения или замены гормональных препаратов необходимо проконсультироваться с вашим лечащим врачом, который и определит оптимальную тактику лечения.
При назначении таблетированных стероидов следует учитывать, что принимать их следует в утренние часы, обязательно после еды. Если доза стероидов в пересчете на преднизолон не превышает 4 таб. (20 мг), ее принимают за один прием. При большем количестве таблеток их лучше распределить: 2/3 принимают утром и 1/3 — после обеда. При таком подходе подавление продукции собственных кортикостероидов в организме больного будет минимальным. В остальных случаях при необходимости применения таблетированных стероидов проводится курсовое лечение в течение 2-3 недель.
Критериями эффективности проведенной гормональной терапии служат восстановление показателей функции внешнего дыхания до максимальных величин (ОФВ1 выше 70% от должных значений) и хороший ответ на бронхорасширяющие препараты. На этом этапе к терапии подключают ингаляционные противовоспалительные и противоаллергические средства. Использование ингаляционных стероидов требует выполнения обязательных правил:
1. За 10–15 мин до ингаляции стероидов нужно обязательно сделать 1–2 вдоха бронхорасширяющего аэрозоля (бета-2-стимулятора). Это необходимо для профилактики рефлекторных бронхоспастических реакций на ингаляцию аэрозоля. Кроме того, улучшение бронхиальной проходимости после ингаляции бета-2-агониста способствует более глубокому проникновению и равномерному распределению противовоспалительного вещества в дыхательных путях.
2. В процессе ингаляции стероидов особое внимание следует обращать на правильность выполнения дыхательных маневров (спокойный полный выдох, глубокий энергичный вдох, задержка дыхания на 10–12 сек, спокойный выдох через нос), как это описано выше для бронхорасширяющих аэрозолей. Но, в отличие от бета-2-стимуляторов и холинолитиков, действующих ЭКСТРАБРОНХИАЛЬНО, ингаляционные стероиды оказывают ЭНДОБРОНХИАЛЬНОЕ, то есть непосредственно местное, действие на воспаленную слизистую просвета дыхательных путей. А как говорилось выше, анатомический уровень, где разыгрывается трагедия под названием «астма», опускается до 16–19-го порядка деления воздухопроводящей зоны, что соответствует самым мелким бронхам, терминальным и респираторным бронхиолам. Поэтому при неправильном выполнении маневра частицы противовоспалительного аэрозоля не смогут достичь этого уровня. Кроме того научн?