Бак посев при гайморите
анонимно, Мужчина, 7 лет
Здравствуйте елена петровна! Моему ребенку 7 лет, еще в середине сентября этого года, поставили диагноз- двухсторонний гнойный гайморит. Назначили эмсеф на 10 дней, синупрет, пшик в нос. Буквально через месяц все вернулось, диагноз: правосторонний гайморит, и доктор назначил вильпрофен солютаб, через три дня поднялась температура- 38.7. И антибиотик заменили на фортум на 10 дней. Уже 10.11, То есть через месяц, после простуды, с носа пошли гнойные выделения, был вновь назначен антибиотик аугментин+ синупрет, ципрофарм, эсберитокс. Общий анализ крови: лейкоциты- 11.7, Гемоглобин- 118, соэ- 5, нейтрофилы сегментоядерные- 63, эозинофилы- 4, лимфоциты- в норме. Мазок- отпечаток из носа: лейкоциты- 20-25, эозинофилы- 0, эритроциты- 0. Бакпосев из носа- bacillus cereus 10^5. Staphylococcus epidermidis-10^5. 16.11- После повторного рентгена, вновь был поставлен диагноз (правосторонний гайморит), назначили зоксицеф- 10 дней, промывание носа: вода, хлорофилипт+ соль. Ингаляция с декасаном. На данный момент, спустя две недели, после сна заложенность носа сохраняется, температуры нет, усталость. Результаты обследования: назоцитограмма: лейкоциты- 30-40, нейтрофилы- 100%, эозинофилы- 0, эритроциты- 0, флора- коки- поодинокие. Общий анализ крови: гемоглобин- 128, лейкоциты- 9.3, Соэ- 8мм, тромбоциты- 488, нейтрофилы сигментоядерные- 50%, эозинофилы- 0, лимфоциты- 42%.
Елена петровна, пожалуйста, посоветуйте как нам быть! Очень хочется, чтобы ребенок вел полноценный образ жизни! Заранее благодарю! Ольга.
Здравствуйте. Судя по Вашему описанию симптомов, верхнечелюстной синусит (раньше называли — гайморит) приобрел хроническое течение. Лабораторные данные подтверждают наличие гнойно-воспалительного процесса бактериальной этиологии. Я понимаю, что это послужит Вам слабым утешением, но все же хочу сказать — таких случаев немало, Вы не одиноки. Для лечения хронического синусита (когда симптомы с короткими промежутками улучшения постоянно возвращаются в течение 12 и более недель) разработан специальный протокол: после курса интенсивного лечения в течение 10 дней остается поддерживающая доза антибактериального препарата, равная половине обычной терапевтической дозы; дополнительные препараты могут назначаться либо нет. Прошу Вас внимательно прочесть инструкцию к препарату «ципрофарм», раздел показаний и противопоказаний. Промываний носа детям при синусите я не рекомендую. Течение синусита необычное, что-то Ваш лечащий специалист, возможно, не учитывает. Вы в праве поискать второе мнение. Здоровья ребенку.
анонимно
Здравствуйте, спасибо, за ваш ответ, ципрофарм назначали полтора месяца назад на 7 дней после основного десятидневного курса антибиотиков, я не указала его в первом обращении, как видите- это не дало нужного результата. На данный период времени,оториноларинголог нам назначил противоаллергические средства: ролиноз, цинабсин, хьюмер гипертонический, после которого капать кромофарм. После 5 дней приема этих препаратов, их последующий прием будет пересматриваться. Меня смущает один вопрос, если эозинофилов- 0 и в анализах крови, и в назоцитограмме, почему назначены противоаллергические средства? Елена петровна, позвольте задать дополнительный вопрос, если я, мать ребенка, страдаю хроническим гайморитом, могу ли я повторно заражать своего сына? Благодарю за ответ.
Ниже — бак посев из носа + антибиотикограмма ребенка сделанная месяц назад:
Здравствуйте. Я, как и Вы, удивлена лечению противоаллергическими средствами при отсутствии доказательств аллергии, тем не менее, заочно, без осмотра, от комментариев воздержусь. Гайморит (правильно — верхнечелюстной синусит) не заразен. Это — не ОРВИ, не грипп; природа хронического синусита, как правило, смешанная, в том числе роль играет бактериальная инфекция, но синусит не заразен. Бак. посев из носа и в целом малоинформативен (микрофлора в полости носа и в верхнечелюстной пазухе обычно разная), и в данном конкретном случае мало говорит о том, как надо лечить: эпидермальный стафилококк — нормальная флора; bacillus sereus — крайне маловероятно, что вызвала это конкретное заболевание; опасно в случае, если у зараженного ребенка высевается из стула при кишечной инфекции, также в некоторых других случаях. Здоровья мальчику.
Источник
Гайморит – это воспаление слизистой придаточных пазух носа. Возникновение данного распространенного заболевания напрямую связано с перенесенными человеком инфекционными и вирусными заболеваниями, а именно гриппом, корью, отитом, осложнениями ангины и другими лор-заболевания, вплоть до патологий коренных зубов верхней челюсти.
В последнее время начали учащаться случаи аллергического гайморита, а также при гельминтозах, после лечения онкологических и хронических заболеваний, которые снижают иммунный ответ организма. Лечение гайморита антибиотиками должно проводиться только по показаниям врача.
Чаще всего самостоятельное лечение может привести к ухудшению состояния и замедлению процесса выздоровления. Прежде всего, необходимо проконсультироваться у врача, пройти комплексное обследование и установить точный диагноз и причину развития заболевания, а уже потом переходить к подбору лечения.

Симптомы гайморита
После заметного улучшения общего состояния больного на фоне простуды или гриппа может возникнуть повторное повышение температуры тела, ухудшение состояния, возникает стреляющая боль при наклоне головы или при легком постукивании в области гайморовых пазух, можно подозревать начало гайморита. Поводом для визита к врачу являются такие признаки патологии:
температура – может быть довольно высокой при остром гайморите (выше 380С), при наличии хронической формы обычно температура нормальная или субфебрильная;
сильные боли в районе щек, скул, верхнечелюстных пазух, лба, при этом боль локализируется только в одной половине лица, но может и иметь обширный характер при двухстороннем процессе, при остром процессе боль может быть остро выраженной, при хроническом – менее интенсивной, в некоторых случаях просто присутствует боль в области глазниц;
головная боль становится более выраженной при наклоне тела вперед;
чувство распирания, сдавления и напряжения в пазухах носа;
выделения из носа могут быть гнойными, обильными, желто-зелеными или прозрачными, в редких случаях патология протекает без выделений из носа, это говорит о том, что пазухи переполнены густым гноем;
заложенность носа – периодическая или постоянная, чувство обоняния снижено;
общая слабость, повышенная утомляемость. Наличие головных болей и постоянная заложенность носа провоцируют нарушение сна, развитие чувства вялости, апатии, снижение аппетита, возникают депрессии.

Диагностика гайморита
Анамнез больного. Перед постановкой диагноза врач должен проанализировать анамнез больного, определить все патологии, которые предшествовали гаймориту (воспаления коренных зубов, ангина, отит, ОРВИ, грипп), склонность к аллергическим проявлениям (бронхиальная астма, крапивница, поллиноз), непереносимость лекарств, продуктов питания. К факторам, которые могут спровоцировать развитие гайморита, относят:
заболевания и экстрипацию зубов верхней челюсти;
неадекватную терапию ринита, ОРВИ, простуды, гриппа;
аденоиды у детей, аллергический, гипертрофический, вазомоторный ринит;
искривление носовой перегородки, которое затрудняет дыхание носом, или врожденные аномалии носовых структур;
снижение иммунитета вследствие хронических заболеваний, нарушений обмена веществ, гельминтозов, аллергических реакций.
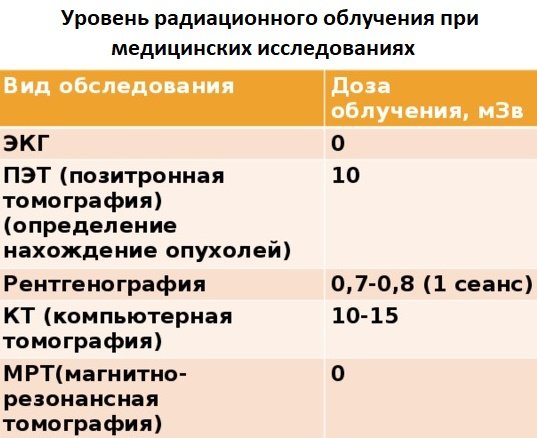
Рентгенологическая диагностика. На сегодняшний день наиболее надежным методом диагностики является рентгенологический, в то время как в некоторых клиниках могут проводить контрастную томографию, которая более информативна. Снимок позволяет получить сведенья о величине и объеме пазух, степени их заполненности воздухом и гноем. В некоторых случаях врач может рекомендовать выполнить рентгенографию в нескольких проекциях (лобно-носовой, носо-подбородочной, боковой). При наличии гайморита на снимках присутствует затемнение различного характера, это можно объяснить задержкой лучей средой, плотность которой выше воздуха. Но также не стоит забывать и о вреде КТ и рентгена, поэтому при флюорографии пазух лучевая нагрузка минимальна.
Пункция гайморовых пазух – информативный метод диагностики, однако устаревший в плане терапии заболевания. Ввиду развития возможных осложнений (эмболии кровеносных сосудов, абсцесса глазницы, эмфиземы щеки), болезненности манипуляции и перехода патологии в хроническую стадию используется довольно редко.
В связи с применением новейших методик лечения гайморита – использование препарата «Синуфорте», лазеротерапии, синус-катетера «ЯМИК» – удалось снизить частоту применения методики прокола гайморовой пазухи для диагностики и лечения.
Бактериологический посев мазков из носа – не имеет важного значения как самостоятельный метод диагностики гайморита. Проводится такая диагностика только для определения антибиотика, к которому будут чувствительны патогенные микроорганизмы.

В каких случаях антибиотикотерапия при гайморите нецелесообразна?
Для начала нужно определиться с истинной причиной развития патологии и ее возбудителем. Поскольку при наличии некоторых провоцирующих факторов терапия антибиотиками может не только являться неэффективной, но и усугублять воспалительный процесс, отсрочивать выздоровление больного.
При вирусных инфекциях, когда гайморит в легкой степени могут устранить иммунотерапия, ингаляции, промывания, не стоит использовать антибиотики.
При наличии хронических гайморитов, риносинуситов, которые ассоциированы с микотической инфекцией, антибиотики широкого спектра действия могут стать причиной усугубления процесса.
Если гайморит развивается на фоне аллергических проявлений, в таких случаях антибиотики применять не стоит.
Когда антибиотики необходимы?
При наличии острого ярко выраженного процесса, с выраженной интоксикацией организма вирусной этиологии, высокой температуре, сильной боли в области пазух носа, гнойных выделениях из носа – внутримышечные инъекции антибиотиков и прием противомикробных средств необходимы.
Какие антибиотики имеют наилучший эффект?
Лучшим антибиотиком при гайморите является тот, к которому есть чувствительность у патогена (определяется после бак.посева мазка). Если на протяжении 72 часов после введения в организм антибиотика видимое облегчение не наблюдается, значит, либо причина гайморита не бактериальная, а аллергическая или грибковая, или у возбудителя сформировалась устойчивость к препарату.
Если гайморит спровоцирован гемофильной палочкой, стафилококком, стрептококком, то актуальными будут такие группы препаратов:
Фторхинолоны – большинство бактерий пока не успели сформировать устойчивость к данной группе синтетических антибиотиков, поэтому их используют для лечения гайморита. Это препараты – Моксифлоксацин, Левофлоксацин, Ципрофлоксацин, Ломефлоксацин, Офлоксацин.
Цефалоспорины – группа антибиотиков, которые назначают при наличии тяжелых воспалительных процессов, а также при отсутствии эффекта от применения других антибактериальных средств. Названия препаратов – Цефуроксим, Цефотаксим, Цефтриаксон.
Макролиды – применение оправдано при непереносимости препаратов группы пенициллинов. Названия средств – Кларитромицин, Макропен, Сумамед, Зитролид.
Пенициллины – наиболее предпочтительная группа препаратов, поскольку имеет менее выраженные побочные эффекты и довольно легко переносится больными, однако в случае наличия тяжелых воспалительных процессов, которые вызваны устойчивыми к пенициллину инфекциями, могут являться малоэффективными. Это препараты – амоксициллин с клавулановой кислотой (Экоклав, Флемоклав солютаб, Амоксиклав, Аугментин), Ампициллин, Амоксициллин (Флемоксин солютаб, Амоксин).

Местное лечение – назальные капли с антибиотиком. Применение местных противомикробных спреев и капель в начале болезни помогает избежать внутримышечного и перорального использования антибиотиков широкого спектра действия, которые имеют неблагоприятное воздействие на организм. Среди таких капель – Полидекса, Изофра.
При выборе антибиотика нужно руководствоваться индивидуальными особенностями больного, возможными аллергическими реакциями на препарат и наличием сопутствующих патологий. Главное – осуществление подбора препарата на основании данных, полученных из микроскопии мазка и экспресс-оценки по Граму, в противном случае антибактериальные средства не только будут неэффективны, но и станут причиной затраты средств и времени.
Источник
Мазок из зева — лабораторный анализ, в ходе которого исследуется состояние микрофлоры ротовой полости и носа. Исследование способствует выявлению инфекционной и вирусной патогенной микрофлоры, возбудителей различных заболеваний носоглотки. Результаты анализа помогают поставить точный диагноз, назначить эффективное лечение.
Когда назначают мазок из зева и носа
Бакпосев из носоглотки проводится в следующих случаях:
- ангина, вызванная стрептококком, с высокими рисками осложнений;
- подозрение на золотистый стафилококк;
- воспалительные процессы в носоглотке;
- коклюш;
- менингит;
- ларингит, абсцессы;
- мононуклеоз;
- заболевания респираторного характера;
- туберкулез;
- заболевания центральной нервной системы.
Обязательно мазок на микрофлору берется у детей в рамках подготовительной диагностической программы при поступлении в детский сад, школу. Исследование показано беременным женщинам, в особенности анализ на микоплазму, которая при беременности может стремительно развиваться и спровоцировать ряд осложнений.
Бакпосев из носоглотки регулярно проводится лицам, постоянно контактирующим с большим количеством посторонних людей, гипотетически являющимися носителями патогенной микрофлоры. Это касается воспитателей в детских садах, учителей, медицинских работников, поваров и других сотрудников общепита.
Бактериологический посев из зева может определить чувствительность к антибиотикам патогенной микрофлоры. Данные анализа нужны для назначения эффективного лечения. Бакпосев из носоглотки берется при развитии у человека частых насморков.
Подготовка к сдаче анализа
Исследование микроорганизмов носоглотки покажет достоверный результат только при правильной сдаче биологического материала и подготовке пациента к забору биологического материала:
- За 1 неделю до того, как сдавать бактериологический посев, отменяется использование растворов антибактериального действия, которые уничтожат патогенную микрофлору и окажут негативное воздействие на полезные микроорганизмы.
- Запрещается применять какие-либо растворы для полоскания ротовой полости, назальные спреи, препараты местного спектра действия.
- Берут мазок для проведения анализа строго на пустой желудок. Чтобы анализ показал достоверный результат, утром категорически запрещено что-либо употреблять в пищу и пить, исключается чистка зубов, запрещается жевать жвачку. Исключается и употребление простой воды.
- Если в носу есть слизь, перед взятием образца биологического материала ее нужно убрать. Корочки на слизистой носа убираются путем их размягчения специальным раствором. Наличие слизи может негативно сказаться на правдивости и информативности проводимого анализа.
Проведение процедуры
Взятие мазка для проведения бактериологического анализа проводится в условиях лаборатории:
- Пациент садится на кушетку или стул.
- Для непосредственного забора мазка из ротовой полости пациент широко открывает рот.
- Медицинский работник с помощью специального шпателя прижимает к нижней челюсти язык. Берет образец микрофлоры ватным тампоном.
- Тампон сразу же помещается в стерильную пробирку, которая плотно закрывается крышкой.
Процедура взятия мазка из горла не вызывает болезненных ощущений, но может спровоцировать рвотный рефлекс. Чтобы минимизировать процесс обратной перистальтики, человеку нужно правильно подготовиться к процедуре — ничего не есть и не пить.
Из носа проба биологического материала берется следующим образом: пациент садится на кушетку, запрокидывает голову назад. Кожный покров ноздрей перед процедурой дезинфицируется медицинским спиртом. Сначала лаборант вводит ватный тампон в одну ноздрю, прокручивает его по поверхности слизистых оболочек. Затем процедура повторяется другим стерильным ватным тампоном со следующей ноздрей.
У ребенка процедура взятия биологического материала проводится по тому же алгоритму, что и у взрослого пациента.
Сколько ждать результатов?
Время, необходимое для анализа биологического материала, занимает от 5 до 10 минут. Бактериологический посев микрофлоры из носоглотки проводится с помощью антигенного теста, обладающего высокой чувствительностью. Каждый тест отвечает за выявление одного из видов болезнетворной микрофлоры.
Какие показатели должны быть в норме
Бактериологический анализ на флору у здорового человека покажет наличие полезных микроорганизмов, выполняющих защитные функции, препятствующих проникновению на слизистые оболочки носоглотки болезнетворных организмов.
При правильно проведенном анализе в зеве у здорового человека определяется незначительная концентрация условно-патогенной микрофлоры. Ее показатели не должны превышать результат от 103 до 104 КОЕ/мл.
Если анализ показывает превышение допустимого количества условно-патогенных микроорганизмов, это говорит о наличии у человека в носоглотке микрофлоры, являющейся причиной развития заболеваний ЛОР-органов.
Стафилококк
Стафилококк ауреус, норма которого не должна превышать показатель в 104 КОЕ/мл, представляет собой условно-патогенный микроорганизм. Это означает, что он содержится в минимальном количестве на слизистой носоглотки и не провоцирует развития каких-либо заболеваний ЛОР-системы.
Превышение показателей нормы говорит о заражении стафилококком, который является причиной развития следующих заболеваний:
- ангина и фарингит;
- стоматит, тонзиллит;
- синусит;
- гингивит.
Активный рост стафилококка связан со снижением защитных функций иммунитета. В группе риска находятся дети, люди пожилого возраста. Лечение проводится препаратами антибактериального спектра действия.
Стрептококк
Стрептококк — условно-патогенный микроорганизм. В минимальном количестве находится на слизистых оболочках носоглотки. Является провокатором ангины и скарлатины. Наличие повышенной концентрации патогенной микрофлоры в носу может стать причиной развития синусита бактериального типа.
На развитие инфекционного процесса в носоглотке указывает показатель стрептококка в 105 КОЕ/мл. Диагноз ставится по наличию у человека специфической симптоматической картины.
Грибки Кандида
Определение в зеве концентрации грибка Кандида в 105 КОЕ/мл и более указывает на заражение пациента кандидозом. Заболевание развивается быстро, имеет выраженную и интенсивную симптоматическую картину, может спровоцировать развитие осложнений в органах дыхания. Нормой является полное отсутствие грибка в мазке из зева или максимально допустимое количество не выше 104 КОЕ/мл.
Нейссерия и пневмококк
Нейссерия, или кишечная палочка, как и пневмококк, в незначительном количестве содержится в мазке из слизистой носоглотки.
Пневмококк является причиной развития следующих заболеваний:
- пневмония;
- бронхит;
- сепсис органов дыхательной системы;
- ларингит, фарингит, трахеит;
- отит среднего уха;
- остеомиелит.
Вызывает превышенная концентрация нейссерии и пневмококка ряд различных инфекционных и воспалительных заболеваний органов дыхательной системы.
В зависимости от количества патогенной микрофлоры в мазке из носоглотки назначается соответствующее лечение либо профилактические мероприятия, направленные на снижение концентрации патогена и уменьшение рисков развития заболеваний. Терапия заключается в применении препаратов антибактериального спектра действия.
Какие показатели опасны
Расшифровка результатов бактериологического посева указывает точное количество патогенной микрофлоры на слизистой оболочке носоглотки. Наличие патогенного микроорганизма может находиться в пределах нормы (от 101 до 104 КОЕ/мл).
Настораживают и являются признаком развития инфекционных и воспалительных заболеваний носоглотки следующие показатели:
- 103-104 — концентрация патогенных возбудителей находится в пределах нормы, вероятность развития заболеваний при отсутствии провоцирующих факторов минимальная.
- 105-107 — содержание болезнетворных микроорганизмов высокое. Вероятность развития заболеваний максимальная. Требуется незамедлительное проведение профилактических мероприятий по предупреждению развития воспалений носоглотки.
- Сливной результат — данным показателем называют крайне высокое содержание патогенных микроорганизмов, количество которых не удается посчитать.
При получении сливного результата назначается срочная антибактериальная терапия, направленная на уничтожение болезнетворной микрофлоры. При наличии у человека специфических признаков, указывающих на воспалительные процессы, протекающие в носоглотке, проводится одновременно с антибактериальным лечением симптоматическая терапия.
Возбудитель коклюша
Бактерия Бордетелла пертуссис, вызывающая коклюш, в мазке из носоглотки у здорового человека должна отсутствовать. Расшифровка анализа на бакпосев флоры из зева имеет 2 интерпретации результата:
- положительный — бактерия присутствует;
- отрицательный — патоген не выявлен.
Если результат положительный, определяется количество патогенного организма. По концентрации бактерии делается заключение о стадии развития заболевания.
Возбудитель дифтерии
При нормальном состоянии здоровья патоген, вызывающий дифтерию, Corynebacterium diphtheriae, должен отсутствовать. При несоблюдении пациентом правил подготовки к взятию биологического материала может быть получен ложноположительный результат. Если анализ показал наличие болезнетворной бактерии, но соответствующая симптоматическая картина отсутствует, анализ бакпосева из зева проводится повторно.
Гемолитический стрептококк
Наличие высокого содержания гемолитического стрептококка всегда указывает на высокие риски развития ангины с осложнением — фарингита. Антибактериальная терапия для уменьшения численности гемолитического стрептококка не проводится, так как с патогеном можно уменьшить концентрацию полезной защитной микрофлоры, что приведет к ослаблению местного иммунитета. Антибиотики применяются только при развитии фарингита.
Особенность гемолитического стрептококка в том, что данный вид патогенной микрофлоры провоцирует развитие ангины, которая практически всегда без своевременного лечения дает осложнение на сердечную мышцу. Если у человека внезапно заболело горло и появились другие признаки фарингита, бактериологический посев на определение вида болезнетворной микрофлоры необходимо сдавать незамедлительно.
Грибки Кандида Альбиканс
Грибки Кандида в минимальном количестве, не превышающем показатель в 104 КОЕ/мл, всегда присутствуют на слизистой носоглотки человека и не являются патологией. Превышение показателей нормы, даже при отсутствии характерной соответствующей симптоматики — это повод для скорейшего проведения антибактериальной терапии.
Источник