Бесплатные лекарства при астме в беларуси

В этой статье:
- Что будет, если не лечить бронхиальную астму?
- Немедикаментозные методы лечения бронхиальной астмы
- Какими лекарствами лечат астму?
- Препараты для расширения бронхов и холинолитики
- Муколитические средства
- Гормональная терапия: особенности и последствия
- Ингаляции с антигистаминами
- Антибиотики и антисептики
- Что делать при обострении бронхиальной астмы?
- Схема лечения заболевания
- Не вместо, а вместе
Бронхиальная астма в наши дни встречается достаточно часто среди жителей мегаполисов, где в воздухе достаточно велика концентрация вредных веществ. Еще одна причина распространения этого заболевания – несбалансированный рацион питания людей, употребление консервированной продукции, транс-жиров, красителей и прочих аллергенов.
Что будет, если не лечить бронхиальную астму?
Под словами «бронхиальная астма» скрывается патология дыхательных путей, развивающаяся на фоне воспалений и отечности тканей, а также сужения просвета бронхов из-за спазма мышц. Во время обострения в дыхательных путях разбухает внутренняя оболочка, скапливаются слизистые выделения, сокращаются окружающие мышцы. Все мешает нормальному дыханию и провоцирует приступ удушья.
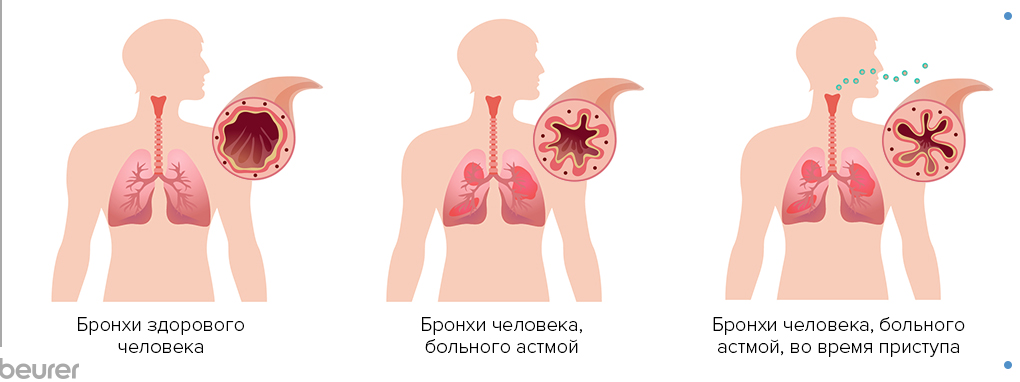
При бронхиальной астме обязательно требуется адекватное лечение. Но для начала нужно точно диагностировать заболевание, поскольку его симптомы часто совпадают с проявлениями других заболеваний.
Если не лечить астму, последствия могут быть крайне неприятными, а иногда и даже опасными:
- ОРВИ, грипп и прочие болезни простудного характера будут протекать тяжело;
- Появится склонность к пневмониям, хроническому бронхиту;
- Асфиксия может привести к сердечной и легочной недостаточности;
- Приступ удушья может закончиться фатально.
Астма повышает риск психических расстройств, провоцирует эректильную дисфункцию. При выявлении заболевания врач разрабатывает схему лечения, в которой предусматриваются меры для периодов обострения и ремиссии. Врачебные рекомендации нужно строго соблюдать, даже если кажется, что состояние заметно улучшается.
Бронхиальная астма относится к хроническим болезням, после подтверждения диагноза требуется постоянная поддерживающая терапия. Она позволяет снять возникающие симптомы и снизить риск приступов.
Немедикаментозные методы лечения бронхиальной астмы
Все методы лечения бронхиальной астмы делятся на медикаментозные и немедикаментозные. Ко второй группе относятся:
- Устранение факторов риска, к примеру, контакта с аллергенами;
- Изменение образа жизни – занятие фитнесом или другими видами спорта для развития грудной мускулатуры, выносливости сердца и сосудов;
- Оптимизация рациона, включение в меню полезных продуктов;
- Отказ от вредных привычек;
- Дыхательные упражнения;
- Закаливание;
- Спелео- и галотерапия – пребывание в особом климате;
- Точечный массаж, иглоукалывание.
Используются и некоторые другие методы: гирудотерапия (лечение пиявками), баночный вакуум-массаж. Человеку с таким заболеванием необходимо научиться пользоваться пикфлоуметром и вести дневник самоконтроля.
Какими лекарствами лечат астму?
Для медикаментозного лечения астмы используется несколько групп препаратов. Большинство лекарств вводится в организм методом ингаляции с помощью небулайзеров. Ключевым плюсом ингаляционной терапии является доставка действующего вещества к пораженным тканям бронхов. При этом на желудок, кишечник и прочие органы не оказывается никакого воздействия. Более того, кромоны и холинолитики действуют только при распылении через ингалятор.

При заболевании могут назначаться:
- Симптоматические лекарства, восстанавливающие бронхиальную проходимость и снимающие приступы (бронходилятаторы);
- Средства для разжижения мокроты (муколитики);
- Антигистаминные препараты;
- Гормональные лекарства;
- Антисептики и антибиотики.
Иногда возникает необходимость в ингаляциях с анестетиками, иммуномодуляторами, сосудосуживающими растворами.
Препараты для расширения бронхов и холинолитики
Бронходилятаторы применяются по мере их необходимости. К таким препаратам относятся Сальбутамол и Беротек. Ингаляции разрешается делать не чаще 4-х раз в день, дозировка для взрослых и детей обычно различается. Лекарство разводят специальным раствором. Новодрин и Астмопент считаются устаревшими препаратами, их применение не рекомендуется.

Пациентам с непереносимостью бета-2-антагонистов назначаются холинолитики (Атровент). Эти препараты отличаются более медленным действием, до наступления эффекта проходит около 30-60 минут. Есть и комбинированные лекарства: Беродуал содержит Беротек и Атровент.
Муколитические средства
В качестве муколитиков используются:
- Раствор для инъекций ацетилцистеин (АЦЦ) 10%;
- Раствор амброксола для ингаляций (Лазолван);
- Минеральная вода со слабощелочным составом (Боржоми, Нарзан);
- Гомеопатические капли Синупрет;
- Таблетки Мукалтин на основе экстракта корня алтея.
Препарат в таблетках непосредственно перед применением растворяют в физрастворе, при этом осадка не должно оставаться.
Гормональная терапия: особенности и последствия
Глюкокортикоидные гормоны используются в базисной терапии. Ингаляции с растворами на основе таких лекарств позволяют смягчить течение бронхиальной астмы и сократить частоту приступов.
Но с гормональными препаратами следует соблюдать осторожность. К примеру, их нельзя использовать в ультразвуковых ингаляторах, поскольку действующее вещество теряет свои свойства под действием УЗ-волн. Это касается Будесонита, Пульмикорта, Дексаметазона.

Что касается историй о замедленном развитии детей и развитии остеопороза у людей, применявших гормональную терапию для лечения бронхиальной астмы, многочисленные исследования не подтверждают возможность подобных последствий. Современные ингаляционные гормоны разрабатываются так, чтобы их действие на весь организм было минимальным, а на пораженные участки бронхов – максимальным. Не зафиксировано и привыкания к гормональным составам.
Кроме того, на фоне ингаляций с гормональными препаратами действие других противоастматических лекарств становится более эффективным. Увеличивается эффект от применения Оксиса, Форадила, Формотерола, Сальметера, Сервента, Сальметерола. Но лечение гормонами должно проводиться курсом определенной продолжительности. Прекращать ингаляции раньше назначенного врачом срока не следует, даже если самочувствие улучшилось. Минимальная продолжительность курса – 3 месяца.
Ингаляции с антигистаминами
При атопической форме бронхиальной астмы применяются противоаллергические препараты – антигистамины. Их особенность заключается в постепенном развитии воздействия, результаты появляются не ранее, чем через неделю использования. Но через 4-6 недель частота приступов заметно сокращается. Примером таких лекарств является КромоГексал. Но этот препарат не используется во время приступов, в первом триместре беременности и у детей младше 5-ти лет.
Антигистаминные средства назначаются и в таблетированной форме. Кетотифен используется в профилактических целях, Монтелар и Сингуляр – для профилактики и длительного лечения бронхиальной астмы. Детям старше 2-х лет может назначаться аэрозоль Тайлед Минт.
Антибиотики и антисептики
Ингаляции антибиотиками и антисептиками делаются при помощи:
- Фурацилина – продается в виде водного раствора либо в таблетках. Во втором случае для создания ингаляционного состава используется физраствор;
- Гентамицина для инъекций;
- Раствора мирамистина 0,01%.
Любые лекарственные растворы и составы используются только по назначению доктора с соблюдением рекомендованной периодичности и дозировки.
Что делать при обострении бронхиальной астмы?
При обострении астмы делаются ингаляции бета-2-антагонистом быстрого действия через небулайзер либо спейсер. Такую процедуру нужно провести трижды на протяжении первого часа. Эффективность воздействия следует оценивать при помощи пикфлоуметрии. При тяжелых обострениях могут использоваться системные гормоны.

Если ни один из перечисленных способов не помогает, нужно незамедлительно обратиться за врачебной помощью. Возможно, потребуется введение быстродействующего метилксантина Эуфиллина или Теофиллина. Но эти лекарства могут дать нежелательный эффект у людей, которые принимают препараты той же группы пролонгированного действия (Теопэк). В особенно сложных случаях проводится лечение в стационаре.
Есть целый перечень препаратов, которые нельзя использовать в период обострения астмы. Это относится к:
- Антигистаминам;
- Фитопрепаратам, травяным настоям и отварам;
- Седативным средствам (успокаивающим, снотворным);
- Препаратам на основе кальция и магния;
- Бронхолитикам пролонгированного действия;
- Муколитикам.
Во время приступа нельзя ставить банки или горчичники, принимать антибиотики, за исключением случаев поражения бактериальной инфекцией.
Схема лечения заболевания
В любом случае, одного снятия спазма в бронхах недостаточно. Даже при легких приступах необходима противовоспалительная терапия, позволяющая держать болезнь под контролем и предотвратить развитие обострений и осложнений.

Для лечения бронхиальной астмы разработана специальная ступенчатая схема. Интенсивность терапии подбирается, исходя из тяжести заболевания. Задача заключается в контроле болезни с минимальным количеством применяемых лекарств. Если состояние человека ухудшается, увеличиваются частота приема и количество препарата. Если в течение 3-х месяцев болезнь удается контролировать, возможен переход на более легкие лекарства и сокращение частоты их приема. Но сначала всегда назначается более эффективная терапия с последующим ее уменьшением.
Не вместо, а вместе
Бронхиальную астму вполне реально держать под контролем, если адекватное лечение назначено своевременно, и пациент выполняет все рекомендации врача. Следует помнить, что методы немедикаментозной терапии бывают весьма действенными, но применять их следует в комплексе с лекарственными препаратами.
Источник
В этой статье я расскажу о том, кто же имеет право на бесплатное лекарственное обеспечение при амбулаторном лечении.
Первая категория граждан – это федеральные льготники.
Кроме инвалидов (в том числе детей-инвалидов), к ним относятся участники Великой Отечественной войны и ветераны боевых действий; лица, награжденные знаком «Жителю блокадного Ленинграда»; а также лица, подвергшиеся воздействию радиации вследствие катастрофы на Чернобыльской АЭС и ядерных испытаний на Семипалатинском полигоне.
Указанные лица имеют право на бесплатное обеспечение лекарственными препаратами по Федеральному списку. На 2020 год данный список установлен Распоряжением Правительства РФ от 12 октября 2019 года № 2406-р. Кроме того, данная категория граждан имеет право на бесплатное получение препаратов, не входящих в льготный перечень, при условии назначения данного препарата решением врачебной комиссии медицинской организации.
!!! Указанные категории граждан имеют право отказаться от бесплатного лекарственного обеспечения, заменив их денежной выплатой. Для этого необходимо обратиться в территориальные органы ПФР до 1 октября текущего года; при этом замена лекарственного обеспечения денежной компенсацией осуществляется с 1 января следующего года.
До восстановления права на бесплатное получение лекарственных препаратов гражданин утрачивает также и право на бесплатное получение препаратов, не входящих в льготный перечень, назначенных решением врачебной комиссии. Восстановить право на бесплатное получение лекарств можно в том же порядке, что и при отказе от него — обратиться в территориальные органы ПФР до 1 октября текущего года; при этом бесплатное предоставление препаратов возобновляется с 1 января следующего года.
К следующей категории граждан, имеющих право на бесплатные лекарства, относятся региональные льготники.
Они имеют право на получение препаратов по спискам, содержащимся в Территориальных программах регионов (перечень Территориальных программ приведен здесь — Список территориальных программ на 2020 год ). Объем предоставляемого лекарственного обеспечения зависит от вида заболевания и социального статуса гражданина.
1. все лекарственные средства из регионального перечня могут получить:
- Дети первых трех лет жизни, а также дети из многодетных семей в возрасте до 6 лет;
- Граждане, подвергшиеся воздействию радиации вследствие чернобыльской катастрофы;
- Непосредственные участники подземных испытаний ядерного оружия, проведения и обеспечения работ по сбору и захоронению радиоактивных веществ;
- Лица, получившие или перенесшие лучевую болезнь или ставшие инвалидами вследствие радиационных аварий;
- Малочисленные народы Севера, проживающие в сельской местности районов Крайнего Севера;
- Лица, страдающие следующими заболеваниями:
— Диабет
— Лепра
— Онкологические заболевания
— Психические заболевания (больные, работающие в лечебно — производственных государственных предприятиях для проведения трудовой терапии)
— СПИД, ВИЧ
— Шизофрения и эпилепсия
2. лекарственные средства, предназначенные для непосредственного лечения имеющегося заболевания, могут получить лица, страдающие следующими заболеваниями:
— Болезнь Паркинсона
— Бронхиальная астма
— Детские церебральные параличи
— Инфаркт миокарда (первые шесть месяцев)
— Миопатия
— Мозжечковая атаксия Мари
— Рассеянный склероз
— Системные хронические тяжелые заболевания кожи
3. определенные лекарственные средства могут получить лица, страдающие следующими заболеваниями:
— Аддисонова болезнь (гормоны коры надпочечников (минерало- и глюкокортикоиды))
— Глаукома, катаракта (антихолинэстеразные, холиномиметические, дегидратационные, мочегонные средства)
— Гематологические заболевания, гемобластозы, цитопения, наследственные гемопатии (цитостатики, иммунодепрессанты, иммунокорректоры, стероидные и нестероидные гормоны, антибиотики)
— Гепатоцеребральная дистрофия и фенилкетонурия (безбелковые продукты питания, белковые гидролизаты, ферменты, психостимуляторы, витамины, биостимуляторы)
— Гипофизарный нанизм (анаболические стероиды, соматотропный гормон, половые гормоны, инсулин, тиреоидные препараты, поливитамины)
— Миастения (антихолинэстеразные лекарственные средства, стероидные гормоны)
— Муковисцидоз (ферменты)
— Острая перемежающаяся порфирия (анальгетики, B-блокаторы, фосфаден, рибоксин, андрогены, аденил)
— Пересадка органов и тканей (иммунодепрессанты, цитостатики, стероидные гормоны, противогрибковые, противогерпетические и противоиммуновирусные препараты, антибиотики, уросептики, антикоагулянты, дезагреганты, коронаролитики, антагонисты Ca, препараты K, гипотензивные препараты, спазмолитики, диуретики, гепатопротекторы, ферменты поджелудочный железы)
— Преждевременное половое развитие (стероидные гормоны, парлодел, андрокур)
— Ревматизм и ревматоидный артрит, системная (острая) красная волчанка, болезнь Бехтерева (стероидные гормоны, цитостатики, препараты коллоидного золота, противовоспалительные нестероидные препараты, антибиотики, антигистаминные препараты, сердечные гликозиды, коронаролитики, мочегонные, антагонисты Ca, препараты K, хондропротекторы)
— Сифилис (антибиотики, препараты висмута)
— Состояние после операции по протезированию клапанов сердца (антикоагулянты)
— Туберкулез (противотуберкулезные препараты и гепатопротекторы)
— Тяжелая форма бруцеллеза (антибиотики, анальгетики, нестероидные и стероидные противовоспалительные препараты)
!!! Для возможности реализации права на региональную льготу необходима регистрация по месту жительства в соответствующем регионе.
Важно: отказаться от региональной льготы или заменить ее денежной компенсацией нельзя. Региональная льгота не зависит от наличия или отсутствия инвалидности. В случае если пациент является получателем и федеральной, и региональной льготы, он имеет права воспользоваться обеими одновременно (если пациент заменил право по федеральной льготе на денежную компенсацию, право на получение препаратов по региональной льготе у него сохраняется).
В отдельную категорию выделены граждане, перенесшие инсульты, инфаркт миокарда, а также лица, которым были выполнены аортокоронарное шунтирование, ангиопластика коронарных артерий и катетерная абляция.
07 февраля 2020 года вступил в силу Приказ Минздрава РФ от 09 января 2020 года № 1н, утвердивший перечень лекарственных препаратов, которые подлежат бесплатному предоставлению указанной категории граждан в течение 1 года после перенесенного заболевания или указанного медицинского вмешательства.
Если Вы относитесь к какой-либо из указанных выше категорий граждан, Вы имеете право обратиться к своему лечащему врачу для получения льготного рецепта на необходимый лекарственный препарат.
Надеюсь, эта информация была Вам полезна! Если Вам понравилась моя статья, ставьте лайк и подписывайтесь на мой канал.
Здоровья Вам и Вашим близким!
Источник

Бронхиальная астма является одним из самых распространенных неинфекционных заболеваний.
Бронхиальная астма является одним из самых распространенных неинфекционных заболеваний. В мире астмой болеет более 300 миллионов человек, что составляет около 8% взрослого населения и до 10% детей. Число пациентов старше 18 лет в 2017 году в Беларуси составило 70359 человек (в 2017 – 65947). Более 80% случаев приходится на аллергическую или смешанную форму болезни, что свидетельствует о важности аллергологического обследования и консультации специалиста-аллерголога для всех заболевших. Важно отметить, что астма часто берет начало в детстве или в юности, а значит, накладывает существенный отпечаток на судьбу молодого человека, выбор профессии, способность трудиться. У серьезно болеющего человека суживаются возможности для профессиональной и социальной деятельности, и бронхиальная астма ложится тяжелым бременем на плечи семьи и государства в связи с необходимостью длительного лечения и выплаты в случае развития стойкой утраты трудоспособности (инвалидности). Поэтому так важна ранняя диагностика заболевания и неукоснительное выполнение назначений врача.
Симптомы болезни различаются у пациентов, меняется и интенсивность клинических проявлений, но самыми частыми симптомами являются приступообразный кашель, свистящее дыхание, тяжесть, сдавление или боль в грудной клетке. У болеющих эти симптомы носят непостоянный характер и могут повторяться несколько раз в день или неделю. Ухудшение состояния иногда приходит по ночам или после физической нагрузки.
Отмечается повсеместный рост заболеваемости бронхиальной астмой. По официальной статистике, в 2002 году бронхиальной астмой болело всего 0,45% взрослого населения Республики Беларусь. Это в 10 раз меньше, чем в большинстве остальных стран мира. В 2017 году общая заболеваемость взрослого населения бронхиальной астмой составила 0,87%. Наибольшее число болеющих – в г.Минске (15741 человек или 0,9% жителей), наименьшее – в Гродненской области – 5926 человек или 0,65%. Смертность от астмы в Республике Беларусь за 10 лет снизилась в 8 раз, снизилось и число госпитализированных по поводу астмы – на 30%. Все это — результаты большого труда врачей-терапевтов, пульмонологов и аллергологов в реализации современной концепции ранней диагностики и лечения пациентов с бронхиальной астмой.
Международное соглашение по лечению и ведению больных астмой (GINA) предполагает участие врачей, пациентов и общества в достижении контроля над заболеванием. В учреждениях здравоохранения работает сеть астма-школ, в стране уже более 25 лет работает уникальная спелеолечебница с блестящими результатами в лечении пациентов не только Беларуси, но и зарубежных стран.
Основные составляющие программы помощи больным бронхиальной астмой:
- обучение пациентов и медицинских работников современным принципам диагностики и лечения астмы (эту задачу и должно в какой-то мере решить проведение «Астма-дня», работа «Астма-школ», семинаров для обучения медработников);
- обеспечение больных необходимыми современными лекарствами (ингаляционными формами бронхолитиков и противовоспалительных препаратов), а также средствами доставки медикаментов, в первую очередь, небулайзерами и лекарственными формами для них в практике оказания скорой помощи, в стационарном лечении и на дому;
- составление для каждого пациента плана лечения как при стабильном состоянии, так и при обострении болезни;
- проведение эпидемиологических исследований в стране для выяснения истинной картины распространения астмы и положения дел с эффективностью диагностических и лечебных мер.
Одной из задач проведения «Астма-дня» мы видим и в привлечении внимания широкой общественности к проблеме бронхиальной астмы, проблеме, касающейся практически каждого 10-го из нас.
3308
![]()
Источник

