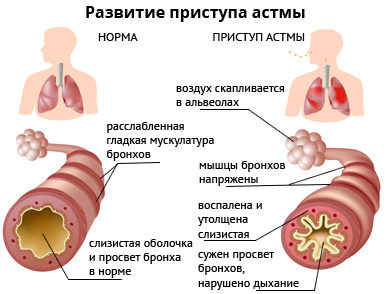
Бета адреномиметики для лечения бронхиальной астмы
Лекарственный справочник №4. Выбираем лекарства по новым правилам 24/02/2014
Основные показания:
- Бронхиальная астма
- Хроническая обструктивная болезнь легких (ХОБЛ)
Особенности: Как правило, эти лекарства выпускаются в форме дозированных аэрозолей. Они подразделяются на короткодействующие препараты, которые обычно применяют при приступе, и препараты длительного действия, предупреждающие развитие спазма бронхов.
Наиболее частые побочные эффекты: сердцебиение, головная боль, тревожность, при слишком частом использовании – снижение эффективности, вплоть до усугубления приступов удушья.
Основные противопоказания: индивидуальная непереносимость.
Важная информация для пациента:
- Препараты короткого действия не рекомендуется использовать больше 4 раз в день. Если приступы возникают чаще, следует обратиться к врачу для пересмотра схемы лечения.
- Чтобы препарат оказывал нужное действие, очень важно соблюдать правила пользования ингалятором.
Торговое название препарата | Диапазон цен (Россия, руб.) | Особенности препарата, о которых важно знать пациенту |
Действующее вещество: Сальбутамол | ||
Вентолин Вентолин Небулы (раствор для ингаляций) (ГлаксоСмитКляйн) Саламол Эко (Нортон Хэлскэа, Тева) Саламол Эко Легкое Дыхание (Нортон Хэлскэа, Тева) Сальбутамол (аэрозоль) | 130–205,5 254,5–325,96 100,1–188,5 128–395 54–153 | Наиболее часто используемый препарат короткого действия. После применения ингаляционных форм действие развивается быстро. Начало эффекта – через 5 минут, максимум – через 30–90 минут, продолжительность действия – 4–6 часов. Рекомендуется применять с осторожностью при аритмиях, гипертонии, многих заболеваниях сердца, тиреотоксикозе, тяжелом сахарном диабете, глаукоме, эпилептических припадках, почечной или печеночной недостаточности, беременности и кормлении грудью. Противопоказан детям до 2 лет. |
Действующее вещество: Фенотерол | ||
Беротек Беротек Н | 179,56–389 294,83–581 | Препарат короткого действия. Начало эффекта после ингаляции – через 5 минут, продолжительность действия – до 3–5 часов. Ограничения по применению – как у сальбутамола. Противопоказан детям до 4 лет. |
Действующее вещество: Формотерол | ||
Оксис Форадил (капсулы с порошком для ингаляций) (Новартис) | 1090–1540 456–1090 | Препарат длительного действия. Бронхорасширяющее действие достигается быстро, через 1–3 минуты после приема препарата, и продолжается в среднем 12 часов после применения разовой дозы. Противопоказан детям до 6 лет. Можно с осторожностью применять при беременности. Остальные ограничения по применению – как у сальбутамола. |
Действующее вещество: Индакатерол | ||
Онбрез | 720,35–1471 | Новый мощный препарат длительного действия, эффект продолжается в течение 24 часов при однократном приеме. Показан для длительного поддерживающего лечения нарушений бронхиальной проходимости у пациентов с ХОБЛ. Может вызывать назофарингит, кашель, головную боль, повышает риск развития инфекций дыхательных путей. Противопоказан детям, беременным и кормящим женщинам. С осторожностью назначают пациентам с сопутствующими сердечно-сосудистыми нарушениями: ИБС, острым инфарктом миокарда, аритмией, артериальной гипертензией, а также с судорожными расстройствами, тиреотоксикозом, сахарным диабетом. |
Действующее вещество: Кленбутерол | ||
Кленбутерол сироп | 34,5–168,5 | Применяется внутрь при бронхиальной астме и ХОБЛ. Вызывает много побочных эффектов: тахикардию, снижение или повышение артериального давления, боли в сердце, покраснение лица, дрожание пальцев рук. Возможны также сухость во рту, тошнота, рвота, боли в животе, тревожность, головная боль, головокружение и бессонница. Противопоказан при многих заболеваниях сердца, тиреотоксикозе, тахикардии. Противопоказан при беременности и кормлении грудью. |
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495)646-57-57 или по электронной почте ls@aif.ru с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
Оставить
комментарий (0)
Также вам может быть интересно
Источник
Каждое лекарственное средство относится к определённой фармакологической группе. Это означает, что некоторые медикаменты имеют одинаковый механизм действия, показания к применению и побочные эффекты. Одна из крупных фармакологических групп – это бета-адреномиметики. Данные препараты широко используются в лечении дыхательных и сердечно-сосудистых патологий.

Что такое В-адреномиметики?
Бета-адреномиметики – это группа медицинских средств, которые применяются в лечении различных заболеваний. В организме они связываются со специфическими рецепторами, находящимися в гладкой мускулатуре бронхов, матке, сердце, сосудистой ткани. Подобное взаимодействие вызывает стимуляцию бета-клеток. В результате происходит активация различных физиологических процессов. При связывании В-адреномиметиков с рецепторами стимулируется выработка таких биологических веществ, как дофамин и адреналин. Другое название данных соединений – бета-агонисты. Основные их эффекты – учащение ЧСС, повышение артериального давления и улучшение бронхиальной проводимости.
Бета-адреномиметики: действие в организме
Бета-агонисты подразделяются на В1- и В2-адреномиметики. Рецепторы для этих веществ находятся во внутренних органах. При связывании с ними бета-адреномиметики приводят к активации многих процессов в организме. Выделяют следующие эффекты В-агонистов:
- Повышение сердечного автоматизма и улучшение проводимости.
- Учащение пульса.
- Ускорение липолиза. При употреблении В1-адреномиметиков в крови появляются свободные жирные кислоты, которые являются продуктами распада триглицеридов.
- Повышение артериального давления. Это действие обусловлено стимуляцией ренин-ангиотензин-альдостероновой системы (РААС).
К перечисленным изменениям в организме приводит связывание адреномиметиков с В1-рецепторами. Они расположены в сердечной мышце, сосудах, жировой ткани и юкстагломерулярном аппарате клеток почек.

В2-рецепторы находятся в бронхах, матке, скелетных мышцах, центральной нервной системе. Помимо этого, они имеются в сердце и сосудах. Бета-2-адреномиметики вызывают следующие эффекты:
- Улучшение бронхиальной проводимости. Это действие обусловлено расслаблением гладкой мускулатуры.
- Ускорение гликогенолиза в мышцах. В результате скелетная мускулатура быстрее и сильнее сокращается.
- Расслабление миометрия.
- Ускорение гликогенолиза в клетках печени. Это приводит к повышению уровня сахара в крови.
- Учащение ЧСС.
Какие препараты относятся к группе В-адреномиметиков?
Врачи часто назначают бета-адреномиметики. Препараты, относящиеся к этой фармакологической группе, подразделяются на коротко- и быстродействующие медикаменты. Помимо того, выделяют лекарственные средства, оказывающие избирательный эффект лишь на определенные органы. Некоторые препараты воздействуют сразу на В1- и В2-рецепторы. Наиболее известными медикаментами из группы бета-адреномиметиков являются лекарственные средства «Сальбутамол», «Фенотерол», «Допамин». В-агонисты используются в лечении пульмонологических и кардиологических заболеваний. Также некоторые из них применяются в условиях реанимационного отделения (медикамент «Добутамин»). Реже препараты этой группы используют в гинекологической практике.
Классификация бета-адреномиметиков: разновидности медикаментов
Бета-адреномиметики – это фармакологическая группа, включающая большое количество медикаментов. Поэтому их подразделяют на несколько групп. Классификация В-агонистов включает:
- Неселективные бета-адреномиметики. К данной группе относят медикаменты «Орципреналин» и «Изопреналин».
- Селективные В1-адреномиметики. Они используются в кардиологическом и реанимационном отделениях. Представителями данной группы являются препараты «Добутамин» и «Дофамин».
- Селективные бета-2-адреномиметики. К этой группе относят медикаменты, применяющиеся при заболеваниях дыхательной системы. В свою очередь, селективные В2-агонисты подразделяются на препараты короткого действия и лекарственные средства, имеющие длительный эффект. К первой группе относят медикаменты «Фенотерол», «Тербуталин», «Сальбутамол» и «Гексопреналин». Препараты длительного действия – это лекарственные средства «Формотерол», «Сальметерол» и «Индакатерол».
Показания к применению В-адреномиметиков
Показания к применению В-адреномиметиков зависят от вида препарата. Бета-агонисты неселективного действия в настоящее время практически не используются. Ранее их применяли для лечения некоторых видов нарушения ритма, ухудшения сердечной проводимости, бронхиальной астмы. Сейчас врачи предпочитают назначать селективные В-агонисты. Их преимущество в том, что они имеют гораздо меньше побочных эффектов. Кроме того, селективные препараты удобнее в применении, так как воздействуют только на определённые органы.
Показания к назначению В1-адреномиметиков:
- Острая сердечная недостаточность.
- Шок любой этиологии.
- Коллапс.
- Декомпенсированные пороки сердца.
- Редко – ишемическая болезнь сердца тяжёлой степени.

В2-агонисты назначают при бронхиальной астме, хронической обструктивной болезни лёгких. В большинстве случаев эти препараты применяются в виде аэрозолей. Иногда медикамент «Фенотерол» используют в гинекологической практике для замедления родовой деятельности и профилактики выкидыша. В этом случае препарат вводят внутривенно.
В каких случаях В-адреномиметики противопоказаны?
Следует помнить, что лекарственные средства группы бета-адреномиметиков имеют ряд противопоказаний и побочных действий. Особенно это касается неселективных В-агонистов. Побочные эффекты этих медикаментов – это развитие гипергликемии, тремора конечностей, нарушений ритма сердца, возбуждения центральной нервной системы и т. д. Бета-1-агонисты относятся к сильнодействующим лекарственным средствам, поэтому используются лишь в случаях острой необходимости. Они противопоказаны пациентам, имеющим в анамнезе такие патологии: желудочковая аритмия, субаортальный стеноз, феохромоцитома. Также их нельзя применять при тампонаде сердца.
В2-агонисты противопоказаны в следующих случаях:
- Непереносимость бета-адреномиметиков.
- Беременность, осложнённая кровотечением, отслойкой плаценты, угрозой прерывания.
- Дети, не достигшие 2 лет.
- Воспалительные процессы в миокарде, нарушения ритма.
- Сахарный диабет.
- Стеноз аорты.
- Артериальная гипертензия.
- Острая недостаточность сердца.
- Тиреотоксикоз.
Медикамент «Сальбутамол»: инструкция по применению
Препарат «Сальбутамол» относится к В2-агонистам короткого действия. Он применяется при синдроме бронхообструкции. Чаще всего используется в аэрозолях по 1-2 дозе (0,1-0,2 мг). Детям предпочтительно делать ингаляции через небулайзер. Также существует таблетированная форма препарата. Дозировка для взрослых составляет 6-16 мг в сутки.
«Сальбутамол»: цена лекарственного средства
Медикамент используется в качестве монотерапии при легкой степени бронхиальной астмы. Если у пациента средняя или тяжелая стадия заболевания, применяются пролонгированные лекарственные средства (бета-адреномиметики длительного действия). Они являются базисной терапией при бронхиальной астме. Для быстрого купирования приступа удушья используют препарат «Сальбутамол». Цена медикамента составляет от 50 до 160 рублей в зависимости от производителя и дозы, содержащейся во флаконе.
Источник
В наше время выражение «табель о рангах» чаще употребляется в переносном смысле и не только тогда, когда мы подразумеваем структуру тех или иных учреждений. Порой так говорят и о лекарствах, в том числе о препаратах для лечения бронхиальной астмы.
В эпоху доказательной медицины место лекарственного препарата в лечении определяется его эффективностью и безопасностью, которые подтверждаются данными клинических исследований, а не основываются только на том, что эти лекарства применяли и в прошлые годы. Препараты для лечения бронхиальной астмы имеют разную эффективность, как понять какой препарат подходит именно вам? Итак, рассмотрим основные группы препаратов, а затем попытаемся присвоить им «призовые места».
Бета-2-агонисты (бета-адреномиметики, симпатомиметики)
Первые упоминания об использовании адреномиметиков для купирования симптомов бронхиальной астмы встречаются за несколько тысячелетий до нашей эры (применение эфедры), но только в конце XIX — начале XX века, с создания препарата адреналин (эпинефрин) началась разработка современных лекарственных препаратов этой группы.
Адреналин не утратил своего клинического и фармакологического значения по настоящее время и является препаратом номер один в неотложной терапии острых аллергических реакций: анафилактического шока, отека гортани и т.д. Но поскольку он стимулирует и альфа-, и бета-рецепторы, после его введения не только улучшается бронхиальная проходимость, но и возникает ощущение сердцебиения, тахикардия, тремор, повышается артериальное давление.
В результате изучения фармакологических свойств адреналина были выделены рецепторы, на которые он воздействует. В 1948 году R. Ahlquist впервые установил, что адренорецепторы подразделяются на два типа: альфа-рецепторы и бета-рецепторы. Стимуляция альфа-рецептора вызывает спазм гладкой мускулатуры, тогда как стимуляция бета-рецептора приводит к релаксации. В 1967 году A. Lands установил, что существует два подтипа бета-адренорецепторов: бета-1 и бета-2, и с 1970-х годов в клиническую практику вошли селективные бета-2-агонисты, которые обладают преимущественным действием на гладкую мускулатуру бронхов и клинически незначимой активностью в отношении бета-1-рецепторов, присутствующих в сердце и сосудах.
Селективные бета-2-агонисты короткого действия сальбутамол и тербуталин по праву приобрели статус «золотого стандарта» в ряду селективности в отношении бета-2-рецепторов, но следует отметить, что их селективность относительная и при превышении доз возбуждаются также альфа- и бета-1-адренорецепторы, вызывающие тахикардию, сердцебиение, подъем артериального давления. Эти препараты сохраняют свое значение при купировании симптомов бронхиальной астмы, но повышенная потребность в использовании бета-2-агонистов короткого действия свидетельствует о недостаточном контроле бронхиальной астмы.
С 1990-х годов в клинической практике широко применяются бета-2-агонисты длительного действия, которые на фармацевтическом рынке представлены двумя препаратами: формотерола фумаратом и салметерола ксинафоатом. Однако для лечении бронхиальной астмы эти препараты не могут использоваться самостоятельно, так как при приеме пролонгированных препаратов необходимо назначение противовоспалительной терапии ингаляционными глюкокортикостероидами. В составе комбинированной терапии, о которой речь пойдет ниже, бета-2-агонисты длительного действия нашли свое достойное место.
Ингаляционные глюкокортикостероиды
В это же время разрабатывается воспалительная концепция бронхиальной астмы и, как следствие, противовоспалительная терапия, основой которой являются ингаляционные глюкокортикостероиды. Была доказана их способность уменьшать воспалительную инфильтрацию слизистой бронхов, снижать бронхиальную гиперреактивность, улучшать функцию легких, продемонстрированы преимущества раннего начала терапии.
Результатом изменившихся представлений стало появление современных руководств по терапии бронхиальной астмы, в которых дано определение бронхиальной астмы как хронического воспалительного заболевания дыхательных путей, описана роль хронического воспаления в развитии бронхиальной гиперреактивности и появлении симптомов, а также указано значение противовоспалительной противоастматической терапии, направленной на контроль над заболеванием, сформулированы цели лечения бронхиальной астмы.
Ингаляционные глюкокортикостероиды — наиболее эффективные на данный момент противовоспалительные препараты для лечения бронхиальной астмы, которые стали первоочередными препаратами в терапии персистирующей астмы начиная с легкой степени.
Сорок лет назад был создан первый препарат этой группы — беклометазона дипропионат, в 1972 году он был успешно применен для лечения бронхиальной астмы. В настоящее время ингаляционные глюкокортикостероиды являются базисными, то есть основными препаратами в лечении всех патогенетических вариантов бронхиальной астмы. К препаратам этой группы относятся давно известные в нашей стране беклометазона дипропионат (Беклазон, Беклазон Эко Легкое Дыхание, Кленил, Кленил Джет), будесонид (Пульмикорт, Тафен, Будесонид, Бенакорт), флутиказон (Фликсотид) и новый в российской практике препарат — циклесонид (Альвеско).
Комбинированные препараты
Однако ингаляционные глюкокортикостероиды не всегда позволяют в полной мере контролировать воспалительный процесс в бронхиальном дереве и, соответственно, полностью исключить проявления бронхиальной астмы. В современных руководствах по терапии бронхиальной астмы рекомендовано добавление бета-2-агонистов длительного действия при недостаточном контроле бронхиальной астмы ингаляционными гормонами. В огромном количестве клинических исследований было убедительно показано, что использование комбинации ингаляционного глюкокортикостероида и бета-2-агониста длительного действия более эффективно, чем удвоение дозы ингаляционных глюкокортикостероидов, и приводит к более значимому улучшению функции легких и лучшему контролю над симптомами астмы.
Комбинированная терапия позволяет поддерживать контроль бронхиальной астмы при использовании более низких доз ингаляционных гормонов, снижает количество обострений, приводит к улучшению качества жизни. Таким образом, отражением эволюции взглядов на терапию бронхиальной астмы стало появление комбинированных препаратов ингаляционных гормонов и бета-2-агонистов длительного действия.
В настоящее время существует несколько комбинированных препаратов для лечения бронхиальной астмы: Серетид (салметерол + флутиказон), Симбикорт (формотерол + будесонид), Тевакомб (салметерол + флутиказон), Фостер (формотерол + беклометазон), в которых лекарство находится в одном ингаляторе, и формотерол + будесонид в свободной комбинации (Форадил Комби).
Антилейкотриеновые препараты
Наиболее часто применяемыми препаратами этой группы являются антагонисты рецепторов лейкотриенов зафирлукаст (Аколат) и монтелукаст (Сингуляр).
Антилейкотриеновые препараты улучшают течение заболевания, уменьшают выраженность симптомов, улучшают функцию легких, уменьшают активность воспаления дыхательных путей и снижают частоту обострений бронхиальной астмы. Препараты применяются в виде таблеток, что позволяет избежать возможных проблем, связанных с нежеланием пациентов проводить ингаляционную терапию или с техникой проведения ингаляций.
Благодаря их активности при аллергическом рините антилейкотриеновые препараты можно применять у пациентов с легкой атопической бронхиальной астмой и легким аллергическим ринитом в качестве базисных, без ингаляционных гормонов. У пациентов со среднетяжелой и тяжелой бронхиальной астмой эффективна сочетанная терапия ингаляционными гормонами и антагонистами лейкотриенов, особенно при бронхиальной астме с повышенной продукцией лейкотриенов (например, аспириновой астме, астме физического усилия, «холодовой» астме и т.д.), а также при сочетании бронхиальной астмы с хроническим аллергическим ринитом.
В исследованиях последних лет установлено, что добавление антагонистов лейкотриенов к терапии ингаляционными глюкокортикостероидами способствует дополнительному или «двойному» противовоспалительному эффекту. Так, по данным исследований, у пациентов со среднетяжелой и тяжелой астмой добавление Сингуляра к ингаляционным гормональным препаратам уже в первые трое суток значительно улучшает течение болезни: отмечается уменьшение ночных и дневных симптомов астмы, снижается потребность в дополнительных ингаляциях бронхолитиков, увеличивается количество дней, свободных от симптомов астмы, возрастают показатели качества жизни. Антагонисты лейкотриенов также хорошо сочетаются и с комбинированными препаратами (Симбикорт, Серетид, Фостер).
Особо следует отметить высокую безопасность препарата Сингуляр. При выборе эффективных доз в исследованиях изучали следующие дозировки препарата: 5, 10, 50, 100 и 200 мг. Было установлено, что эффективная доза препарата Сингуляр — 5 мг у детей до 12 лет и 10 мг у детей старше 12 лет и взрослых. При этом следует особо подчеркнуть, что безопасность дозировки оставалась одинаковой во всем исследуемом диапазоне доз. Учитывая такую высокую безопасность препарата, планируется расширение показаний к применению Сингуляра у детей с 2-летнего возраста (доза 4 мг).
Омализумаб (Ксолар)
Ксолар — это инновационный препарат для лечения бронхиальной астмы нового класса, представляющий собой специальные антитела с блокирующим действием на иммуноглобулин Е (основной фактор развития аллергических реакций). Основным показанием для его применения является атопическая (аллергическая) бронхиальная астма среднетяжелого и тяжелого течения у пациентов с повышенным уровнем иммуноглобулина Е в сыворотке крови, не контролируемая с помощью высоких доз ингаляционных глюкокортикостероидов и длительнодействующих бета-2-агонистов.
Важной особенностью Ксолара является способность существенно улучшать качество жизни у больных тяжелой бронхиальной астмой, при которой другие методы лечения неэффективны из-за воздействия бытовых и эпидермальных аллергенов.
Таким образом, все рассмотренные группы противоастматических препаратов имеют большое значение в лечении бронхиальной астмы. Следует особо отметить роль ингаляционных гормонов, так как их применение резко изменило течение бронхиальной астмы, и именно эти препараты мы называем препаратами первой линии при лечении персистирующей бронхиальной астмы любой степени тяжести, начиная с легкой.
Благодаря им стали редкими тяжелые обострения бронхиальной астмы, приводящие пациентов в стационар и реанимационные отделения, резко снизилась смертность при астме, улучшилось качество жизни пациентов с бронхиальной астмой, и эффективность противовоспалительной противоастматической терапии позволила поставить вопрос о возможности достижения полного контроля заболевания.
Но при возникновении симптомов не обойтись и без бета-2-агонистов с быстрым началом действия, а самыми эффективными в достижении контроля являются комбинированные препараты. Антагонисты лейкотриенов способны улучшать течение бронхиальной астмы, в том числе и при сочетании бронхиальной астмы и аллергического ринита, при аспириновой астме, астме физического усилия, а при легкой бронхиальной астме в ряде случаев их можно применять и в качестве базисных препаратов, не прибегая к ингаляционным гормонам. Применение Ксолара создало новые возможности достижения контроля заболевания и снижения объема лекарственной терапии у пациентов с тяжелой атопической бронхиальной астмой.
P.S. Понравилась статья? Подписывайтесь на канал и ставьте лайки, впереди еще много интересных статей, о лечении бронхолегочных и аллергических заболеваний.
Источник