Блд и бронхиальная астма

Дискуссионным до сих пор является вопрос об отношении бронхиальной астмы (БА) и бронхолегочной дисплазии (БЛД). С одной стороны, имеются указания на высокую частоту БА в семейном анамнезе у детей с развившейся БЛД, в том числе и в особенности у пациентов с тяжелой БЛД, описывается трансформация БЛД в БА [1—3]. Бронхиальная астма в семейном анамнезе является фактором тяжелого течения БЛД [2]. Действительно, наличие бронхиальной гиперреактивности позволяет отнести детей с БЛД к группе риска по развитию БА [2, 4]. C другой стороны, БЛД, согласно рекомендациям Национальной программы
«Бронхиальная астма у детей» (2012) и Глобальной стратегии лечения и профилактики бронхиальной астмы GINА (2014), включена в группу заболеваний, с которыми проводится дифференциальный диагноз при подозрении на БА у детей [5, 6].
Имеются наблюдения, свидетельствующие, что дети, перенесшие БЛД, подвержены возникновению аллергических заболеваний, в том числе БА, не чаще, чем их здоровые сверстники [7]. Мало изученным остается вопрос о частоте и особенностях БА у детей, рожденных преждевременно, в том числе страдающих БЛД [8]. Исследователи до сих пор не пришли к единому мнению, может ли БА быть респираторным исходом БЛД или является коморбидным заболеванием. Описанная частота развития БА у детей с БЛД как в России, так и мире имеет сильную вариативность, от 0 до 51,6% [9—13]. Клиническую картину, особенности течения заболеваний, тактику ведения данной категории пациентов и терапию при одномоментном наличии БА и БЛД во всем мире изучают мало, ограничиваясь нередко единичными клиническими наблюдениями [14, 15].
Представляем два клинических наблюдения БА у детей с БЛД, наблюдавшихся и проходивших обследование в консультативнодиагностическом отделении с дневным стационаром (КДО с ДС) ДИКБ № 6 и МДГКБ Департамента здравоохранения г. Москвы.
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ 1
Девочка Н., 6 лет (09.09.2011 г.р.) наблюдалась в КДО с ДС ДИКБ № 6 по поводу БЛД. Ребенок от женщины 27 лет с отягощенным акушерско-гинекологическим анамнезом (поликистоз яичников, истмико-цервикальная недостаточность, бесплодие) от 1 беременности, протекавшей с угрозой прерывания в I триместре, на фоне экстракорпорального оплодотворения. Роды самостоятельные, преждевременные на 26 нед. Масса тела при рождении 970 г, длина 36 см, оценка по шкале Апгар 4/6 баллов. Состояние при рождении тяжелое за счет дыхательной недостаточности, инфекционного токсикоза. Интубирована в родильном зале, с рождения на ИВЛ с жесткими параметрами. Вводился куросурф. Девочка после рождения длительно (2 мес 29 дней) находилась на искусственной вентиляции легких (ИВЛ), сформировала тяжелую БЛД. В неонатальном периоде перенесла генерализованную инфекцию (пневмонию, энтероколит, инфекцию мочевой системы), находилась на стационарном лечении в отделении патологии новорожденных с 09.09 по 14.02.2012 (рис. 1).
До 1 года получала кислородотерапию на дому с помощью концентратора кислорода. С рождения до 3 лет нуждалась в постоянной терапии ингаляционными глюкокортикостероидами (ИГКС) и бронхолитическими препаратами. При неоднократных попытках снижения дозы ИГКС отмечалось резкое нарастание бронхообструктивного синдрома (БОС) и дыхательной недостаточности.
Госпитализировалась в ДИКБ № 6 с 19.02 по 20.02.2012 с ОРЗ, сопровождавшимся нетяжелым обострением БЛД.
В эпидсезон 2013—2014 гг. получила иммунизацию паливизумабом (5 введений).
Проведены обследования. Эхокардиография (ЭхоКГ) от 14.02.2014: расчетное давление в легочной артерии 35/6 мм рт.ст. (норма 30/10 мм рт.ст.), открытое овальное окно 3 мм. Дополнительная трабекула левого желудочка.
Рентгенография органов грудной клетки от 21.01.2014: выраженная гиперинфляция легких, пневматизация неравномерна (чередование буллезных вздутий и лентообразных уплотнений), легочный рисунок обогащен, деформирован, вилочковая железа умеренно расширена вправо, очаговоинфильтративные изменения не определяются, синусы свободны.
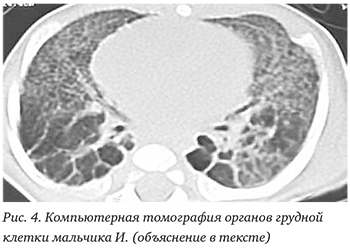
По данным компьютерной томографии (КТ) органов грудной клетки от 17.02.2014: КТкартина явлений пневмофиброза с сопутствующими небольшими участками неоднородности пневматизации (рис. 2).
У девочки, начиная с двух лет жизни, в весенний период отмечались явления ринита и конъюнктивита без повышения температуры тела (аллергический риноконъюнктивит). Семейный анамнез отягощен: у отца аллергический риноконъюнктивит на домашних животных (морская свинка, кошка).
С весны 2014 г. появились жалобы на ежемесячные эпизоды БОС, несмотря на продолжающуюся непрерывно ингаляционную терапию, последний эпизод в январе 2015 г. Кашель провоцируют физическая активность, холодный воздух.
Сохранение повторных эпизодов бронхиальной обструкции, ежедневное подкашливание, кашель и одышка при физической нагрузке, сохранение потребности в ежедневной ингаляционной терапии у недоношенного ребенка с БЛД в анамнезе требовали исключения БА. Ребенок был обследован: в общем анализе крови эозинофилия до 11%; в аллергологическом статусе повышение уровня общего IgE до 75 МЕ/мл при норме до 50 МЕ/мл. Обнаружено повышение уровня специфических IgE к пищевым и бытовым аллергенам — умеренная аллергическая реакция на курицу, куриное яйцо, мандарин, шоколад, D. рteronissimus.
 По совокупности критериев (отягощенный личный аллергоанамнез — аллергический риноконъюнктивит, кашель при физической активности, ежемесячные эпизоды БОС, повышение уровня общего IgE и специфических IgE к пищевым аллергенам и домашней пыли, ежедневная потребность в ингаляциях бронхолитических препаратов и положительный эффект от назначения бронхолитической терапии) позволили диагностировать атопическую БА. Была назначена базисная терапия флутиказоном пропионатом 200 мкг/сут, монтелукастом 4 мг/сут.
По совокупности критериев (отягощенный личный аллергоанамнез — аллергический риноконъюнктивит, кашель при физической активности, ежемесячные эпизоды БОС, повышение уровня общего IgE и специфических IgE к пищевым аллергенам и домашней пыли, ежедневная потребность в ингаляциях бронхолитических препаратов и положительный эффект от назначения бронхолитической терапии) позволили диагностировать атопическую БА. Была назначена базисная терапия флутиказоном пропионатом 200 мкг/сут, монтелукастом 4 мг/сут.
На фоне лечения отмечалось значительное улучшение самочувствия ребенка, снижение потребности в бронхолитических препаратах, регресс кашля, провоцируемого физической активностью, улучшение переносимости физических нагрузок (рис. 3).
КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ 2
Мальчик И., 12 лет (31.03.2005 г.р.) наблюдался на кафедре педиатрии РУДН, в КДО с ДС ДИКБ № 6, МДГКБ по поводу БЛД.
Ребенок от 1 беременности, протекавшей с токсикозом в I триместре, угрозой прерывания во II, эклампсией. На сроке 24 нед в мазках из влагалища обнаружена уреаплазма. По данным УЗИ плода на сроке 33 нед диагностирована задержка внутриутробного развития плода (ЗВУР) по ассиметричному типу, нарушение маточного кровотока 1 степени.
Роды преждевременные на 33—34 нед путем кесарева сечения. Воды светлые. Оценка по шкале Апгар 6—8 баллов. Масса тела при рождении 1900 г, длина 44 см, окружность головы 32 см, окружность груди 27 см. Состояние при рождении тяжелое за счет РДС новорожденных, в связи с чем ребенок был помещен на ИВЛ. Проводилась антибиотикотерапия, посиндромная терапия.
В возрасте 5 дней для дальнейшего лечения ребенок был переведен в отделение реанимации с диагнозом «болезнь гиалиновых мембран, церебральная ишемия 2—3 степени, недоношенность 33—34 нед, морфофункциональная незрелость, ЗВУР». Получал лечение: аксетин+гентамицин 3 дня, фортум+эдицин 9 дней, тиенам 8 дней; переливание эритроцитарной массы № 2, дексаметазон 2 курса по 7 дней, лазикс, эуфиллин, ИВЛ 20 сут. На фоне проводимого лечения состояние нормализовалось.
В возрасте 25 сут жизни ребенок был переведен в отделение патологии новорожденных с диагнозом «БЛД, двухсторонняя пневмония, церебральная ишемия 2—3 степени, недоношенность 33—34 нед». Состояние ребенка оставалось тяжелым за счет дыхательной недостаточности, токсикоза в результате течения двухсторонней пневмонии на фоне БЛД, неврологической симптоматики в виде угнетения нервно-рефлекторной деятельности. При проведении ЭхоКГ данных за врожденный порок сердца получено не было, выявлена легочная гипертензия 1 степени, диастолическая дисфункция миокарда правого желудочка. Получал лечение: максипим+амикацин 10 дней, флюконазол, азитромицин, ингаляции с эуфиллином, фликсотид, верошпирон. Для дальнейшего ведения ребенок был переведен на второй этап выхаживания. Сохранялась кислородозависимость: вне кувеза с увлажненным О2 отмечался генерализованный цианоз, ЧД 50—70 дыхательных движений в минуту, в дыхании участвовала дыхательная мускулатура. При аускультации на фоне ослабленного дыхания выслушивались двухсторонние влажные разнокалиберные хрипы, рассеянные сухие хрипы. Тоны сердца достаточной звучности, ритмичные. ЧСС 140—160 ударов в минуту.
При проведении КТ легких (14.06.2005) отмечалась выраженная деформация легочного рисунка по нодозно-ретикулярному типу за счет соединительнотканного компонента. Стенки сегментарных бронхов утолщены, уплотнены. На всем протяжении легочных полей, преимущественно в дорсальных отделах, больше справа, отмечались множественные линейные лентообразные уплотнения (участки фиброза), чередующиеся с зонами просветления за счет эмфиземы.
Получал лечение: нетромицин, меронем, флюконазол, эритростим, будесонид и фенотерол+ипратропия бромид через небулайзер, преднизолон в/м, аспаркам, люминал, циннаризин, мальтофер, корилип, элькар, кудесан, танакан, эмоксипин.
Ребенок был выписан домой с рекомендациями проведения длительной кислородотерапии и ингаляций будесонида. Находился на домашней кислородотерапии с помощью концентратора кислорода до 10 мес.
Наблюдался пульмонологом с первого года жизни. На первом году жизни SatО2 сохранялась не ниже 92% при режиме О2-терапии не менее 16 ч в сутки, тахипноэ до 55 вдохов в минуту в покое и до 68 при беспокойстве, наблюдались вздутие грудной клетки, втяжение межреберий в покое, периоральный цианоз. В легких определялось умеренно ослабленное дыхание, непостоянные сухие свистящие хрипы. Была продолжена ингаляционная терапия будесонидом в эффективных дозах, через 6 мес потребность в кислороде снизилась до 4 ч в сутки, SatО2 увеличилась до 98%; находясь на данной терапии, мальчик повторно госпитализировался по поводу ОРВИ, обострения БЛД, потребовавшей применения бронхолитиков.
В дальнейшем у ребенка отмечались периодические жалобы на кашель, обструктивные бронхиты, одышку; потребность в ингаляциях бронхолитиков была практически ежедневной. Усиление БОС с сопутствующими проявлениями АР отмечалось на даче в мае на протяжении 1-го и 4-го классов школы.
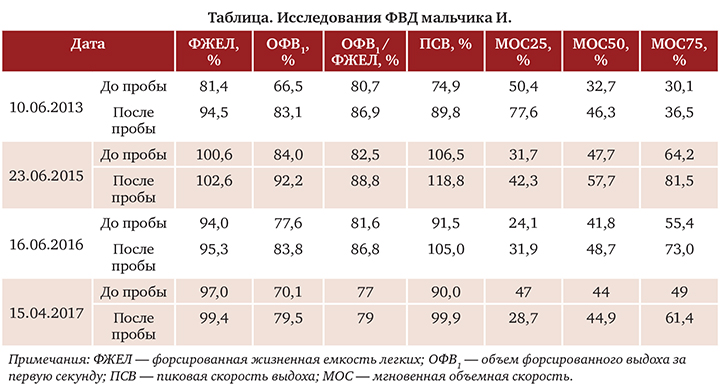
 При повторном проведении КТ легких (29.08.2012) отмечена картина эмфиземы легких, облитерирующего бронхиолита в исходе БЛД: пневматизация долей и сегментов неравномерная, легочный рисунок усилен, деформирован; на фоне выраженного пневмофиброза (линейного фиброза, идущего от корня к периферии легких) определялись множественные буллезные вздутия максимальными размерами в базальных отделах до 38×27 мм; бронхи прослеживались до субсегментарных ветвей, просвет бронхов не расширен, стенки уплотнены; просвет трахеи и главных бронхов не изменен (рис. 4).
При повторном проведении КТ легких (29.08.2012) отмечена картина эмфиземы легких, облитерирующего бронхиолита в исходе БЛД: пневматизация долей и сегментов неравномерная, легочный рисунок усилен, деформирован; на фоне выраженного пневмофиброза (линейного фиброза, идущего от корня к периферии легких) определялись множественные буллезные вздутия максимальными размерами в базальных отделах до 38×27 мм; бронхи прослеживались до субсегментарных ветвей, просвет бронхов не расширен, стенки уплотнены; просвет трахеи и главных бронхов не изменен (рис. 4).
У недоношенного ребенка с БЛД с учетом частых эпизодов БОС, их сезонного характера (весна), сопутствующего АР, ежедневной потребности в ингаляциях бронхолитических препаратов требовалось исключение бронхиальной астмы.
При проведении аллергологического обследования выявлено повышение уровня сывороточного общего IgE (210 МЕ/мл при норме до 50 МЕ/мл), специфических IgE к пищевым, пыльцевым, бытовым и грибковым аллергенам:
- очень высокий уровень IgE (++++) к аллергенам говядины, индейки, судаку, коровьему молоку, домашней пыли; высокий уровень IgE (+++) к аллергенам свинины, кролика, трески, ржаной и пшеничной муки, апельсина, мандарина, картофеля, болгарского перца, меда, шерсти овцы, полиамидному и ацетатному волокну, D. farina;
- умеренная аллергическая реакция (++) на куриное яйцо, овсяную муку, виноград, клубнику, томат, белокочанную капусту, морковь, какао, шоколад, микст пыльцы деревьев, ольху, амброзию, тимофеевку, перо подушки и попугая, Alternaria tenuis, Aspergillus flavus.
Ребенку проводилось выявляющее обструктивные нарушения исследование функции внешнего дыхания (ФВД), а также проба с бронхолитиком. При проведении спирометрии выявлены обструктивные нарушения; при проведении пробы с бронхолитиком (сальбутамол) выявлен прирост объема форсированного выдоха за первую секунду (ОФВ1) на 25% (270 мл), проба расценена как положительная. У мальчика на основании данных анамнеза, дополнительных методов исследования была диагностирована атопическая БА, назначена базисная терапия флутиказоном пропионатом+сальметеролом 50/25 мкг по 2 вдоха утром и вечером и монтелукастом (5 мг/сут). На фоне лечения была отмечена положительная динамика в виде уменьшения приступов бронхиальной обструкции и выраженности одышки.
Ребенку повторно проводились исследования ФВД в динамике на фоне проводимой терапии (табл.).
При проведении повторных проб с бронхолитиком в динамике на фоне базисной терапии БА были получены следующие результаты, демонстрирующие снижение обратимости бронхиальной обструкции:
- от 10.06.2013 (8 лет): прирост ОФВ1 25% (270 мл) в пробе с сальбутамолом;
- от 17.10.2013 (8 лет): прирост ОФВ1 3,6% (50 мл) в пробе с сальбутамолом;
- от 14.05.2014 (9 лет): прирост ОФВ1 9% (180 мл) в пробе с сальбутамолом;
- от 13.03.2015 (9 лет): прирост ОФВ1 13% (170мл)впробесфенотеролом+ипратропия бромидом;
- от 02.06.2015 (10 лет): прирост ОФВ1 13% (190мл) впробесфенотеролом+ипратропия бромидом.
В настоящее время продолжена базисная терапия салметеролом+флутиказоном 25/50, 2 вдох (утром), 1 вдох (вечером) и монтелукастом (5 мг/сут) с положительным клиническим эффектом в виде уменьшения приступов бронхиальной обструкции и выраженности одышки.
Данные клинические наблюдения демонстрируют возможность одновременного наличия у одного пациента БА и БЛД (во втором наблюдении в сочетании с облитерирующим бронхиолитом). Диагностировать БА у ребенка с БЛД позволяют тщательный сбор анамнеза, обнаруживающий БА в семейном анамнезе; наличие БОС, сопутствующих аллергических заболеваний, эозинофилии периферической крови; выявление сенсибилизации к аллергенам, в большей степени к ингаляционным, обратимой бронхиальной обструкции при исследовании ФВД и проведении пробы с бронхолитиком.
- Nickerson B.G. Family history of asthma in infants with bronchopulmonary dysplasia. Pediatrics. 1980; 65:1140.
- Овсянников Д.Ю. Бронхолегочная дисплазия: от Норсвея до наших дней / Д.Ю. Овсянников, Е.В. Бойцова, И.В. Давыдова, Е.А. Дегтярева, С.Д. Ахвледиани; под ред. Д.Ю. Овсянникова. М., 2016. 384 с.
- Кузьмина Т.Б. Прогнозирование бронхолегочных заболеваний в раннем возрасте у детей, находившихся на искусственной вентиляции легких в неонатальном периоде: автореф. дис. … к.м.н.: 14.01.08. Кузьмина Татьяна Будажаповна. М., 1996. 24 с.
- Балаболкин И.И. Бронхиальная астма у детей. И.И. Балаболкин, В.А. Булгакова. М., 2015. 144 с.
- Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактика». 5-е изд., перераб. и доп. М., 2017.160 с.
- Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention.
- Vrijlandt E.J. Gender differences in respiratory symptoms in 19-year-old adults born preterm / E.J. Vrijlandt, J. Gerristen, H.M. Boezen et al. Respir. Res. 2005;6:117.
- Joshi S. Exerciseinduced bronchoconstriction in school-aged children who had chronic lung disease in infancy. S. Joshi, T. Powell, W.J. Watkins, M. Drayton et al. J Pediatr. 2013;162: 813—818.
- Запевалова Е.Ю. Клиническое течение и структурные изменения легочной ткани у детей с бронхолегочной дисплазией в анамнезе
- Пятеркина О. Г. Течение и исходы бронхолегочной дисплазии у детей в Республике Татарстан (Сборник трудов конгресса. XIX Национальный конгресс по болезням органов дыхания). О.Г. Пятеркина, Д.С. Шагиахметова, Л.В. Храмова и др.; под ред. А.Г. Чучалина. М., 2009. С. 95.
- Cazzato S. Lung function outcome at school age in very low birth weight children. S.Cazzato, L. Ridolfi, F. Bernardi, G. Faldella, L. Bertelli. Pediatr Pulmonol. 2013;48:830—837.
- Hung Y.L. Very low birth weight infants with bronchopulmonary dysplasia have higher risk to develop childhood asthma. Y.L. Hung, W.S. Hsieh, H.C. Chou, Y.H. Yang et al. Clinical Neonatology. 2005;12(2): 45—50.
- Ünal S. Wheezing, asthma, and atopy in premature infants at 2 years of age / S. Ünal, A. Kaya, L. Bilgin, E. Misirlioğlu et al. Med Sci. 2017;47(2):607—613.
- Шабалов Н.П. Неонатология. Т. 1. Н.П. Шабалов. М., 2004. 608 с.
- Cutz E. Chronic lung disease after premature birth. E. Cutz, D. Chiasson. The New England Journal of Medicine. 2008;358(7):743.
Источник
Бронхиолит и бронхиальная астма у младенцев весьма сходны по своим клиническим проявлениям и их дифференциация представляет определенные трудности даже для опытных клиницистов. Действительно, их клиническая дифференциация в некоторых ситуациях не представляется возможной. Наиболее важное значение при дифференциальной диагностике астмы у детей (независимо от возраста) имеют повторные эпизоды свистящего дыхания и(или) кашля в анамнезе.
Другими клиническими данными, предполагающими наличие астмы у ребенка, являются указания на аллергические или астматические заболевания у членов семьи, физические признаки атопического заболевания у ребенка, внезапное возникновение свистящего дыхания без предшествующей инфекции, значительное увеличение фазы выдоха и быстрое исчезновение бронхоспазма при лечении эпинефрином или другими симпатомиметиками.
Острый бронхиолит обычно возникает у детей в возрасте 2— 6 мес (но он может наблюдаться и у детей до 2-летнего возраста) в зимние и весенние месяцы. Нередко респираторная инфекция верхних дыхательных путей отмечается у других членов семьи и заболевание ребенка начинается с ОРЗ. Анамнез сопутствующего атопического заболевания у ребенка или у членов семьи обычно отсутствует.
Некоторые врачи неохотно ставят диагноз астмы у детей до 2 лет, и при наличии у ребенка повторных приступов кашля и эпизодов свистящего дыхания заболевание диагностируется как астматический бронхит, бронхоспастический бронхит или рецидивирующий бронхиолит. Однако вполне очевидно, что примерно у 5—10 % детей до 2-летнего возраста имеет место астма.
Связь между бронхиолитом и последующим развитием астмы весьма загадочна. С учетом того, что у 25—50 % детей с бронхиолитом впоследствии развивается астма, бронхиолит можно считать первым проявлением астмы у таких детей. Правда, не совсем ясно, то ли дыхательные пути у некоторых детей изначально гиперреактивны (что предрасполагает их к бронхиолиту), то ли первая вирусная инфекция и возникающее в результате повреждение эпителия сенсибилизируют возбудимые рецепторы и приводят к гиперреактивности дыхательных путей.
Известно, что РСВ и другие вирусы являются потенциальными стимуляторами бронхоспастического состояния у индивидуумов, склонных к развитию астмы. Это предполагает, что бронхиолит может быть первой атакой астмы у ребенка с атопией и что вероятность появления свистящего дыхания у таких детей выше в случае инфицирования РСВ или другими вирусами.
У большинства больных с РСВ-инфекцией любого типа igE связывается с клетками слущенного эпителия носоглотки. Присутствие IgE-связанных клеток у больных с астмой или бронхиолитом вследствие РСВ (в отличие от больных с нетяжелой инфекцией верхних дыхательных путей или пневмонией, обусловленной РСВ) может объяснить повторные эпизоды свистящего дыхания, которые наблюдаются у младенцев, перенесших вызванный РСВ бронхиолит.
В других исследованиях показаны нарушения легочной функции у асимптоматичных детей через несколько лет после перенесенного бронхиолита, что говорит о наличии у них остаточных поражений паренхимы легких или верхних дыхательных путей, которые могут предрасполагать к хроническому обструктивному заболеванию легких. С другой стороны, при умеренно выраженном бронхиолите не отмечается связи с нарушением легочной функции.
При дифференциации бронхиолита и астмы целесообразно пробное лечение бета-адренергетиком, например изоэтарином (ингаляция) или адреналином (подкожно). Младенцы, отвечающие на бета-адренергическую медикацию, вероятнее всего, имеют астму. Поскольку острый вирусный бронхиолит редко бывает рекуррентным заболеванием, младенцев с повторными атаками «бронхиолита» (три эпизода или более) следует считать страдающими астмой и соответственно лечить.
Поскольку дети с БЛД часто имеют гиперреактивные дыхательные пути, а нередко и семейный анамнез астмы, они предрасположены к развитию бронхиолита или астмы при респираторной инфекции. Младенцы с БЛД могут идентифицироваться по анамнезу недоношенности, осложненной РДС, при лечении которого использовалась искусственная вентиляция. Их рентгенограммы, как уже отмечалось выше, обнаруживают признаки хронического заболевания легких, чего не наблюдается у детей со свистящим дыханием, обусловленным только бронхиолитом или астмой. Такие дети при поступлении часто имеют умеренно выраженное заболевание, которое быстро прогрессирует до тяжелого респираторного дистресса с тахипноэ и цианозом. Иногда причиной затрудненного дыхания и свистящих хрипов у таких детей служит отек легкого, что может осложнять интерпретацию клинической картины.
Другие патологические процессы, сопровождающиеся свистящим дыханием, которые можно спутать с бронхиолитом, астмой и(или) БЛД, могут быть исключены при тщательном сборе анамнеза, объективном исследовании и рентгенографии грудной клетки (табл. 1). Так, повторная аспирация пищи при гастроэзофагеальном рефлюксе или трахеоэзофагеальной фистуле обычно наблюдается у детей с анамнезом частой рвоты после кормления, которая сопровождается кашлем и удушьем.
Наличие инородного тела в трахее, бронхах или пищеводе может быть заподозрено в случае внезапного возникновения тяжелого кашля, цианоза и респираторного дистресса у практически здорового ребенка, который недавно держал во рту зерна или любой другой мелкий предмет. При этом свистящее дыхание часто бывает односторонним. Рентгенография может обнаружить инородное тело, если оно задерживает рентгеновские лучи. В этом случае, когда инородное тело рентгенопрозрачно, на снимке, сделанном в фазу выдоха, может наблюдаться гиперинфляция легкого на пораженной стороне.
Поскольку получение экспираторных рентгенограмм у маленьких детей представляет определенные трудности, весьма целесообразно выполнение билатеральных и латеральных (в положении лежа) снимков. Зависимое легкое (на стороне, прижатой к столу) ввиду его относительной неподвижности обычно имеет на снимке меньший объем, чем противоположное легкое. Однако при наличии инородного тела в этом зависимом легком блокирование воздуха в нем сохраняется и гиперинфляция становится вполне очевидной.
Таблица 1. Дифференциальный диагноз при затрудненном (свистящем) дыхании
- Астма
- Бронхиолит
- Бронхолегочная дисплазия
- Аспирация инородного тела
- Вирусный пневмонит
- Муковисцидоз
- Заболевание сердца
- Сосудистые кольца (сдавление)
- Гастроэзофагеальный рефлюкс
- Стеноз: трахеальный и бронхиальный
- Дефицит альфа-антитрипсина
- Неоплазмы
- Аденома
- Папиллома
- Бронхогенные кисты
- Увеличение лимфоузлов
- Гиперсенситивный пневмонит
Стеноз бронха обычно проявляется свистящим дыханием и рецидивирующим инфекционным поражением нижних дыхательных путей. Заболевание может диагностироваться при бронхоскопии.
Кистозный фиброз на начальной стадии у детей иногда трудно отличить от бронхиолита или астмы. Данное заболевание следует обязательно иметь в виду у ребенка с отставанием в росте и развитии при наличии в анамнезе повторных эпизодов свистящего дыхания, пневмонита и респираторного дистресса. При застойной сердечной недостаточности, обусловленной врожденным заболеванием сердца или вирусным миокардитом, могут наблюдаться такие же клинические проявления, как при бронхиолите, астме или БЛД; при этом пальпируемые печень и селезенка особенно затрудняют диагностику.
Анамнестические данные о нормальном росте и развитии ребенка, а также отсутствие аускультативных аномалий сердца делают диагноз бронхиолита или астмы более вероятным. Рентгенография грудной клетки при застойной сердечной недостаточности обычно выявляет кардиомегалию, но не обнаруживает всех аномалий, присущих БЛД. Указания на недоношенность и искусственную вентиляцию легких могут помочь в дифференциации врожденного заболевания сердца и БЛД. Правда, встречаются недоношенные младенцы с врожденным пороком сердца и искусственной вентиляцией (в анамнезе), которые имеют БЛД. В случаях неясности диагноза целесообразно проведение ЭКГ. У детей с заболеванием сердца застойная сердечная недостаточность иногда возникает при вирусной инфекции, поэтому у них могут иметь место оба заболевания одновременно.
Трахея или бронхи могут сдавливаться медиастинальными кистами, сосудистыми образованиями и опухолью. Если подозревается сосудистое сдавление, но рентгенография не обнаруживает сдавливающего трахею сосудистого кольца, то исследование с барием может показать констрикцию пищевода на уровне этого кольца. Опухоль или киста средостения имеет на рентгенограмме вид новообразования.
Интоксикация салицилатами или другие метаболические расстройства могут клинически симулировать бронхиолит из-за резкого учащения дыхания. Подобные расстройства могут диагностироваться при целенаправленном сборе анамнеза (например, в отношении приема ацетилсалициловой кислоты), исследовании газов артериальной крови, измерении уровня салицилатов и определении сывороточных электролитов.
Круп, эпиглоттид и другие причинные факторы обструкции верхних дыхательных путей обычно присутствуют при свистящем дыхании (стридор) на вдохе и редко — на выдохе. При сомнениях в диагнозе целесообразно рентгенологическое исследование грудной клетки и боковых отделов шеи. Однако в случае серьезного и обоснованного подозрения на эпиглоттид следует придерживаться госпитальной схемы ведения для данного заболевания и ни в коем случае не оставлять больного без врачебного наблюдения, особенно если предполагается рентгенологическое исследование.
Источник

