Бронхиальна астма у дітей



— Причини розвитку бронхіальної астми в дитини
— Симптоми бронхіальної астми в дитини
— Діагностика бронхіальної астми
— Лікування бронхіальної астми
Бронхіальна астма — хронічне алергічне захворювання дихальних шляхів, що супроводжується запаленням та зміною реактивності бронхів, а також виникає на цьому тлі бронхіальної обструкції. Бронхіальна астма в дитини протікає з явищами експіраторної задишки, свистячими хрипами, нападоподібним кашлем, епізодами задухи. Діагноз бронхіальної астми встановлюється з врахуванням алергологічного анамнезу, проведення спірометрії, рентгенографії органів грудної клітки, шкірних аллергопроб, визначення IgE, газового складу крові, дослідження мокротиння. Лікування бронхіальної астми в дітей передбачає елімінацію алергенів, використання аерозольних бронхолітиків та протизапальних препаратів, антигістамінних засобів, проведення специфічної імунотерапії.
Бронхіальна астма у дітей – це хронічний алергічний або інфекційно-алергійний запальний процес в бронхах, що призводить до оборотного порушення бронхіальної прохідності. Це захворювання зустрічається в дітей різних географічних регіонів в 5-10% випадків. Бронхіальна астма в дитини найчастіше розвивається в дошкільному віці (80% випадків). Нерідко перші напади виникають вже на першому році життя дитини. Вивчення особливостей виникнення, перебігу, діагностики та лікування бронхіальної астми вимагає міждисциплінарної взаємодії педіатрії, дитячої пульмонології та алергології-імунології.
Причини розвитку бронхіальної астми в дитини
Бронхіальна астма в дитини виникає за участю генетичної схильності і факторів навколишнього середовища. У більшості дітей бронхіальна астма обтяжена спадковими алергічними захворюваннями — полінозом, атопічним дерматитом, харчовою алергією та ін.
Сенсибілізуючими факторами навколишнього середовища можуть виступати інгаляційні та харчові алергени, бактеріальні та вірусні інфекції, хімічні та лікарські речовини. Інгаляційними алергенами, провокуючими бронхіальну астму в дітей, частіше виступають домашній та книжковий пил, шерсть тварин, продукти життєдіяльності домашніх кліщів, цвілеві грибки, сухий корм для тварин або риб, пилок квітучих дерев і трав.
Харчова алергія служить причиною бронхіальної астми у 4-6% дітей. Найчастіше цьому сприяє ранній перехід на штучне вигодовування, непереносимість тваринного білку, продуктів рослинного походження, штучних барвників та ін. Харчова алергія в дитини часто розвивається на тлі таких захворювань, як гастрит, ентероколіт, панкреатит, дисбактеріоз.

Тригерами бронхіальної астми у дітей можуть бути віруси-збудники парагрипу, грипу, ГРВІ, а також бактеріальна інфекція (стрептокок, стафілокок, пневмокок, клебсієла, нейсерія), хламідії, мікоплазми та інші мікроорганізми, що колонізують слизову бронхів.
У деяких дітей з бронхіальною астмою сенсибілізація може викликатися промисловими алергенами, прийомом лікарських препаратів (антибіотиків, сульфаніламідів, вітамінів). Факторами загострення бронхіальної астми в дітей, що провокують розвиток бронхоспазму, можуть виступати інфекції, холодне повітря, метеочутливість, тютюновий дим, фізичні навантаження, емоційний стрес.
У патогенезі бронхіальної астми виділяють імунологічну, імунохімічну, патофізіологічну та умовно-рефлекторну фази. На імунологічній стадії під впливом алергену продукуються антитіла класу IgE, які фіксуються на клітинах-мішенях (головним чином, огрядних клітинах слизової бронхів). На імунохімічній стадії повторний контакт з алергеном супроводжується його зв’язуванням з IgE на поверхні клітин-мішеней. Цей процес протікає з дегрануляцією клітин, активацією еозинофілів та виділенням медіаторів, що викликаються вазоактивним та бронхоспастичним ефектом. На патофізіологічній стадії бронхіальної астми в дитини під впливом медіаторів виникає набряк слизової оболонки бронхів, спазми, запалення та гіперсекреція слизу. Надалі напади бронхіальної астми у дітей виникають під дією умовно-рефлекторному механізму.
Симптоми бронхіальної астми в дитини
Бронхіальна астма в дитини характеризується циклічним перебігом, під час якого виділяють періоди передвісників, нападів задухи, а також періоди після нападів та між нападами.
Під час періоду передвісників в дитини з бронхіальною астмою може відзначатися занепокоєння, порушення сну, головний біль, свербіж шкіри та очей, закладеність носа, сухий кашель. Тривалість періоду передвісників — від декількох хвилин до декількох діб.
Власне напад задухи супроводжується відчуттям стискання в грудях і нестачі повітря, задишкою експіраторного типу. Дихання стає свистячим, з участю допоміжної мускулатури; на відстані чути хрипи. Під час нападу бронхіальної астми дитина перелякана, не може розмовляти, ловить повітря ротом. Шкіра обличчя стає блідою з вираженим ціанозом або посинінням носогубного трикутника та вушних раковин, покривається холодним потом. Під час нападу бронхіальної астми у дітей відзначається малопродуктивний кашель з важким відділенням густої, в’язкої мокроти.
При аускультації визначається жорстке або ослаблене дихання з великою кількістю сухих свистячих хрипів. При перкусії чути коробковий звук. З боку серцево-судинної системи виявляється тахікардія, підвищення артеріального тиску, приглушення серцевих тонів. При тривалості нападу бронхіальної астми від 6 годин і більше, говорять про розвиток в дитини астматичного статусу.
Приступ бронхіальної астми в дитини завершується відходженням густого мокротиння, що призводить до полегшення дихання. Відразу після нападу дитина відчуває сонливість, загальну слабкість, стає загальмованою і млявою. Тахікардія змінюється брадикардією та артеріальною гіпотонією. У період між нападами дитина з бронхіальною астмою може почувати себе абсолютно нормально.
По важкості клінічного перебігу розрізняють три ступеня бронхіальної астми в дітей, які відрізняються частотою нападів та показниками ФЗД.
При легкому ступені бронхіальної астми у дітей напади задухи рідкісні (рідше 1 разу на місяць) і швидко купіруються. В періоди між нападами загальне самопочуття не порушуються і показники спірометрії відповідають віковій нормі.
Середньо важка ступінь бронхіальної астми в дитини протікає з частотою загострень 3-4 рази на місяць. Швидкісні показники спірометрії складають 80-60% від норми.
При важкій ступені бронхіальної астми напади задухи у дітей виникають 3-4 рази на місяць, а показники ФЗД складають менше 60% від вікової норми.
Діагностика бронхіальної астми
При встановленні діагнозу бронхіальної астми в дитини враховують дані сімейного та алергологічного анамнезу, фізикального, інструментального та лабораторного обстеження. Діагностика бронхіальної астми вимагає участі різних фахівців: педіатра, дитячого пульмонолога, дитячого алерголога-імунолога.
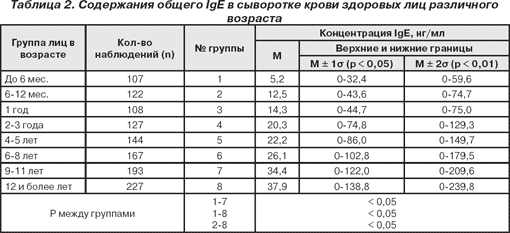
В комплекс інструментального обстеження входить проведення спірометрії (дітям від 5 років), тестів з бронхолітиками та фізичним навантаженням (велоергометрією), пікфлоуметрію, рентгенографію легень та органів грудної клітки. Лабораторні дослідження при підозрі на бронхіальну астму включають клінічний аналіз крові та сечі, загальний аналіз мокротиння, визначення загального і специфічних IgE, дослідження газового складу крові. Важливою ланкою діагностики бронхіальної астми в дітей служить постановка шкірних алергічних проб. В процесі діагностики необхідне також виключення інших дитячих захворювань, що протікають з бронхообструкцією.
Лікування бронхіальної астми
До основних напрямів лікування бронхіальної астми в дітей відносяться: виявлення та елімінація алергенів, раціональна медикаментозна терапія, спрямована на зниження кількості загострень і купірування нападів задухи, відновна терапія без медикаментів.
При виявленні бронхіальної астми насамперед необхідно виключити контакт дитини з факторами, що провокують загострення захворювання. З цією метою може рекомендуватися гіпоалергенна дієта, організація гіпоалергенного побуту, скасування лікарських препаратів, розставання з домашніми тваринами, зміна місця проживання та ін. При цьому рекомендується тривалий профілактичний прийом антигістамінних засобів. При неможливості позбутися потенційних алергенів проводиться специфічна імунотерапія, що припускає гіпосенсибілізацію організму шляхом введення поступово зростаючих доз причинно значущого алергену.
Основу лікарської терапії бронхіальної астми в дітей складають інгаляції стабілізаторів мембран тучних клітин, глюкокортикоїдів, бронхолітиків (сальбутамолу, фенотеролу) та інших комбінованих препаратів. Підбір схеми лікування, поєднання препаратів та дозування здійснює лікар. Показником ефективності лікування бронхіальної астми у дітей служить тривала ремісія та відсутність прогресування захворювання.
При продовженні нападу бронхіальної астми в дитини проводяться повторні інгаляції бронхолітиків, киснева, небулайзерна терапія, парентеральне введення глюкокортикоїдів.
В період між нападами дітям також призначаються курси фізіотерапії (аероіонотерапії, індуктотермії, ДМВ-терапії, магнітотерапії, електрофорезу, ультрафонофорезу), водолікування, масажу грудної клітки, точкового масажу, дихальної гімнастики, спелеотерапії.
Источник
11 грудня — Світовий день хворого на бронхіальну астму. За даними ВООЗ 235 млн людей у всьому світі хворіють на астму. Це — найпоширеніше хронічне захворювання у дітей шкільного віку. Про те, які ознаки та як боротися з хворобою у дітей, читайте далі.
Бронхіальна астма – хронічне запальне захворювання дихальних шляхів. Воно може супроводжуватись обструкцією бронхів різного ступеню.
Найчастіше бронхіальною астмою хворіють діти та молодь. Станом на 2017 рік, за даними Центру медичної статистики МОЗ України, хворих на бронхіальну астму 212 883 пацієнти, з них 37 427 діти.
Основні ознаки астми: напади ядухи, важкість дихання, поява хрипів, кашлю, який викликає набряк слизової оболонки дихальних шляхів.
Діти з бронхіальною астмою часто страждають на харчову алергію, екзему та алергічний риніт.
Причини
Досі точно не відомі причини появи цієї хвороби, проте, лікарі виділяють фактори ризику розвитку астми:
- спадкова схильність;
- алергічні захворювання у ранньому дитинстві;
- екологія;
- часті хвороби дихальної системи;
- куріння під час вагітності;
- зайва вага у дитини.
У деяких людей астму можуть викликати лікарські препарати: аспірин й інші нестероїдні протизапальні засоби та бета-блокатори.
Розвиток астми також пов’язують із різними хворобами, на які хворіла дитина. До прикладу, кашлюк. Це заразне захворювання дихальної системи викликане бактерією. Тому дуже важливо запобігти цій хворобі. Це можна зробити завдяки вакцинації. Відповідно до національного календаря щеплень, вакцинувати дітей для профілактики кашлюку необхідно у віці 2, 4, 6 і 18 місяців (чотири щеплення).
Тригери нападів
Головними тригерами нападів є речовини, які людина вдихає: алергени, що можуть знаходитися у приміщенні (пилові кліщі, забруднене повітря, лупа домашніх тварин); алергени поза домом (наприклад, пилок рослин); тютюновий дим та випари хімічних речовин. Деякі причини, які провокують напади, можуть бути спільними для всіх пацієнтів із астмою, інші — індивідуальні особливості перебігу хвороби у людини.
Також є інші фактори, які можуть провокувати напади. Наприклад, емоційне збудження, гнів або страх. Також напади можуть спровокувати фізичні вправи.
Лікування
Астму не можна вилікувати, проте, якщо дотримуватися рекомендацій лікарів і тримати її під контролем, то якість життя пацієнта не постраждає. До того ж, легкі форми астми у дітей з віком можуть зникнути.
Для якісного лікування дитини з підозрою на бронхіальну потрібно:
- При проявах симптомів бронхіальної астми або частих хворобах дихальної системи звернутися до лікаря. Тільки лікар може поставити діагноз та призначити лікування.
- Налагодити зв’язок із лікарем і встановити партнерські взаємовідносини.
- Отримати від лікаря всі необхідні рекомендації в рамках, так званої, “астма-школи”. Це просвітницька робота лікарів для батьків разом із маленькими пацієнтами щодо бронхіальної астми.
- Дотримуватися чистоти у помешканні.
- Усунути засоби, які можуть бути факторами ризику для захворювання.
За даними НСЗУ в 2019 році виписано 298 525 електронних рецептів на ліки проти бронхіальної астми. Це 3% від усіх виписаних рецептів за останній рік.
За цим посиланням https://bit.ly/35b7xm3 можна знайти аптеки в яких відпускають препарати для лікування бронхіальної астми за державною програмою “Доступні ліки”.
Источник
3 111
Останнім часом випадки захворюваності на астму серед дитячої вікової групи все більш частішають. За статистикою, до 10% дітей у всьому світі страждають на цю недугу. При цьому у 50% хворих явні симптоми хвороби проявляються вже у віці до 2 років, у 80% – трохи пізніше, до 5-8 років. Бронхіальна астма – це хронічне захворювання, що супроводжується запаленням дихальних шляхів. В результаті відбувається спазм бронхів, вони починають у великій кількості виділяти слиз – і тоді повітря вже не може нормально проходити по дихальних шляхах. У дитини з’являються напади кашлю, свистячі хрипи, відчуття здавлювання в грудях.
 Бронхіальна астма у дітей
Бронхіальна астма у дітей
Причини бронхіальної астми у дітей
Астматичні напади у дитини здатні викликати різноманітні фактори навколишнього середовища і особливості дитячого організму.
Істотну роль в розвитку патології відіграє також генетичний фактор: якщо один з батьків страждає спадковою алергічною недугою, то ймовірність прояву у дитини астми становить до 25%. Якщо ж подібне захворювання є в обох батьків, то ризики зростають практично до 100%.
Які ж причини виникнення астми у дітей?
Перш за все, це промислові алергени – складові елементи індустріального смогу. Крім того, сьогодні більшість продукції рясніє різними барвниками, консервантами, ароматизаторами для поліпшення смакових якостей. Все це відбивається на організмі малюка з перших днів життя – він вже має алергічну схильність.
Не менш істотний вплив роблять і побутові алергени:
- аміак, сірководень, окисли вуглецю і азоту;
- хімічні сполуки, що утворюються при роботі кухонних плит, печей, камінів;
- компоненти будматеріалів (лаки, клеї і т. д.);
- миючі засоби;
- домашній пил, в якому виявлено понад 50 видів кліщів.
Серед інших причин, здатних дати поштовх розвитку бронхіальної астми, називаються такі фактори:
- патологічна вагітність;
- штучне вигодовування;
- порушення правил вакцинації;
- нераціональне застосування антибіотиків;
- часті вірусні інфекції (риновіруси особливо);
- атопічний дерматит;
- дисбактеріоз та інші патології у малюка, які не лікуються належним чином;
- вплив тютюнового диму (пасивне куріння).
Якщо дитина вже страждає на цю недугу, то спровокувати його загострення здатні:
- повторне контактування з алергенами (для кожної дитини вони індивідуальні);
- присутність у навколишньому середовищі речовин з різким запахом;
- раптові зміни погоди;
- фізичне або емоційне перенапруження.
Ознаки бронхіальної астми у дітей
У дітей будь-якого віку клінічні ознаки бронхіальної астми практично однакові. Спочатку з’являється шкірна алергія у вигляді дерматиту. Потім вона начебто зникає, але насправді хвороба переходить у другу стадію: у дитини частішають гострі бронхіти. Коли відбувається спазм бронхів, в них накопичується слиз і не може вийти назовні. Це ще не астма, але якщо подібні бронхіти почастішали, то треба терміново звертатися до лікаря.
Ознаки астми у дітей такі:
- сонливість, слабкість, пригнічений настрій, незрозумілий страх;
- зворотні реакції: підвищена збудливість, безпричинний сміх, піднесений настрій;
- блідість або почервоніння обличчя, ознаки тахікардії або аритмії, іноді болі в животі, блювота;
- першіння в носі і горлі, сльозотеча, закладений ніс, відчуття тяжкості в грудях.
Після цього підступає напад. Його симптоми:
- починається вночі;
- дитина кидається в ліжку, сон неспокійний;
- всі податливі місця грудної клітини втягуються;
- хворий шумно дихає, у нього утруднений видих;
- приклавши вухо до грудної клітки, можна почути сильні сухі хрипи.
Застосовуючи певне лікування, можна поступово зняти напад, відновити дихання.
Особливості бронхіальної астми у дітей до року
У діточок цього віку бронхіальна астма протікає особливо важко. До того ж, через особливості організму такого малюка лікар може не відразу поставити діагноз. В результаті лікування починається досить пізно, що нерідко призводить до того, що дитина згодом стає інвалідом.

Бронхіальна астма у немовлят виникає, в основному, через харчові і медикаментозні алергени. Багато що також залежить від того, як у мами протікала вагітність. Імовірність розвитку в майбутньому астми у дитини залежить від багатьох чинників:
- які прояви токсикозу спостерігалися в період виношування;
- чи була внутрішньоутробна гіпоксія плода;
- якими хронічними захворюваннями страждає мама;
- хронічні стреси;
- куріння мами (воно сприяє тому, що імунітет малюка «ламається»).
Все це відбивається на стані організму майбутньої дитини, в результаті впливу цих факторів імунна система крихти стає дуже чутливою до алергенів. Будь-які гострі інфекції, перенесені жінкою під час вагітності (ГРВІ, бронхіти, тонзиліт, пневмонія), можуть в майбутньому стати причиною астматичного компонента у її дитини.
Ознаки бронхіальної астми у немовлят
Бронхіальна астма може проявитися у дитини в перші ж місяці життя. Однак часті напади задишки у малюка педіатр приймає за одне з ускладнень ГРВІ. Справа в тому, що у новонародженого дуже маленький об’єм легенів. Це призводить до звуження бронхів, вони швидко набрякають. В результаті утворюється закупорка мокротою просвіту бронхів, що порушує їх прохідність.
У цей період спостерігається хвилеподібний перебіг хвороби: загострення змінюється ремісією.
Загострення бронхіальної астми у дітей до року має такі симптоми:
- вранці у малюка спостерігається рідкісний сухий кашель, нежить;
- ввечері кашель стає вологим і посилюється, досягаючи апогею вночі;
- у дитини відходить в’язке, густе, слизове харкотиння;
- хворий не може лежати;
- на видиху виникає задишка, набухають вени шиї, роздуваються крила носа;
- дихання хворого гучне, свистяче;
- з’являється синюшність навколо рота.
Тижні, місяці у дитини спостерігається помірне утруднене, свистяче дихання, кашель. Можуть з’являтися характерні приступи астми.
Якщо протягом року у малюка три рази сталося загострення захворювання у вигляді задишки, нападів болісного кашлю, то є підстави вважати, що у нього бронхіальна астма.
Чим лікувати бронхіальну астму у дитини
Сьогодні в світі не існує фармацевтичних препаратів, які здатні повністю вилікувати хронічну астму. Ті ліки, що призначає лікар-пульмонолог, можуть лише, блокувати напад, звільнити організм від алергену.
Астма у дітей лікується поетапно: лікуючу речовина збільшують невеликими дозами. Потім лікар визначає: призупинити лікування або зменшити (збільшити) дозу.
При бактеріальному запаленні за призначенням лікаря треба давати хворому антибіотики, на тлі вірусної інфекції – інтерферон, при загостренні для зняття важкого нападу використовуються глюкокортикостероїди (ГКС).
Щоб зняти бронхоспазм, застосовують бронхолітики груп: бета-2-антагоністи, холінолітики, Метилксантиновий і комбіновані препарати.
Діти-астматики користуються аерозолем Інтал: протягом 6 тижнів по 2 вдиху 4 рази на добу. Таке лікування може тривати протягом декількох місяців, року і більше.
Застосовують також протизапальний препарат Тайлед. Призначають по 2 інгаляції 2 або 4 рази на добу. Подібна терапія може тривати від 3 місяців до декількох років.
Крім того, в дитячій пульмонології передбачений комплекс дихальної гімнастики, а також застосовуються медикаменти для профілактики або зняття нападів.
Лікування народними засобами
Народне лікування спрямоване на зменшення чутливості дитини до алергенів, зниження частоти бронхіальних спазмів і набряків слизової оболонки, а також усунення запалення і зміцнення імунітету.
Зняти запалення допоможуть такі трави: шавлія, деревій, ромашка, медунка, солодка і ін.
Зміцнять імунітет трави:
- сильної дії (при загостренні їх використовувати не можна): молочай Палласа, червоний корінь, астрагал перетинчастий, левзея сафроловидна;
- м’якої дії (їх застосовують у всіх випадках): чистотіл, ехінацея, багно, хвощ, листя суниці та ін ..
Трави з спазмолітичні властивості: кмин, кріп, фенхель, ромашка, багульник, чебрець, звіробій і т. Д.
Розріджують мокротиння і полегшують відхаркування: кропива, мати-й-мачуха, хрін, багульник, термопсис та т. Д.
Сечогінні трави: мучниця, хвощ, брусничний лист, спориш. З цих трав можна робити настоянки та відвари окремо або в зборах.
Корисно також застосовувати ванни з екстрактами хвої, дихати повітрям хвойного лісу. Морське повітря також піде на користь хворій астмою дитині – зміцнить дихальну систему.
Гомеопатія при лікуванні астми у дітей
Лікарі-гомеопати здатні підібрати відповідні дитині препарати виключно з натуральними складовими. Серед них Ipecacuanha (блювотний корінь), Sambucus (бузина чорна), Moschus (мускус). Втім, не забувайте, що рослинні інгредієнти – ті ж алергени, тому перед тим, як давати ці ліки дитині, потрібно переконатися, що в їх складі відсутні речовини, на які у нього алергія.
Можна також застосовувати гомеопатичні засоби в домашніх умовах. Це просто: включити в раціон малюка деякі продукти, які значно поліпшать його стан. Це вершкове масло, м’ясо, молочні продукти, овочі, фрукти, соки, ягоди. Їх можна поєднувати з лікарськими гомеопатичними препаратами. Викликати алергію здатні риба, ікра, яйця, іноді м’ясо.
Сприятливо діятимуть на хворого на астму малюка корінь імбиру (він розширює судини і попереджає напади хвороби); масло чайного дерева (очищає повітря, нормалізує дихання); мед (пом’якшує кашель, запобігає задишку).
Невідкладна допомога дитині при астматичному нападі
Напад астми щоразу викликає у дітей сильний стрес. Тому невідкладна допомога тут має свою специфіку. Мама з татом повинні тримати себе в руках і не показувати дитині своєї тривоги.
Якщо у малюка трапився напад сухого кашлю – перш за все, заспокойте його. Постарайтеся припинити контакт з алергеном. Давайте йому рясне пиття – 50-60 мл на 1 кг маси тіла (через рот і підшкірно, вливаючи внутрішньовенно). Можна покласти на грудну клітку і ікри дитини гірчичники.
Швидко і легко можна зняти напад, якщо малюк вже знайомий з інгаляторами. З трьох років можна застосовувати Беродуал: за один раз необхідно вдихнути дві дози, повторити інгаляцію через п’ять хвилин. З півтора років дітям показаний Сальбутамол: під час нападу дітлахам до шести років можна подати одну дозу, після шести – дві.
Корисні відволікаючі заходи. Зробіть дитині масаж грудної клітини, опустіть ноги в теплу воду (t ° 38-40). Забезпечте доступ свіжого повітря, зніміть тісний одяг, виключіть вплив алергену. Замість аерозолів можна застосовувати для вдихання через небулайзер розчини бронхорозширяючих препаратів (особливо це показано для малюків до двох років). Дозування розчину: одна крапля на кілограм ваги. Розчин вдихають через маску.
Клінічні рекомендації та догляд
Головна мета лікування астми – навчитися контролювати хворобу і як можна довше підтримувати період ремісії. Починається терапія з оцінки вираженості захворювання на поточний момент. План лікування весь час переглядається, тому стан здоров’я вдається тримати під контролем.
Догляд за дитиною при бронхіальній астмі передбачає також дотримання важливих медичних рекомендацій:
- використання для постільних речей непроникних чохлів, щоб шкіра дитини не стикалася з алергенами (пилом, пухом, кліщами і т. д.);
- прання постільної білизни при високій температурі;
- усунення м’яких іграшок або їх ретельне прання (як варіант – заморожування);
- позбавлення від тварин в будинку, де живе дитина-астматик.
Источник