Бронхиальная астма частота встречаемости

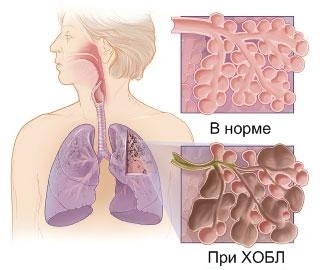
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей.
Астма представляет глобальную проблему здравоохранения – по данным на 2008 год, в мире около 300 миллионов человек, страдающих этим заболеванием.
В 1993 году Национальный институт сердца, легких и крови (NIHLB, США) совместно со Всемирной Организацией Здравоохранения (WHO) создал Рабочую группу, результатом деятельности которой стал Доклад рабочей группы – «Глобальная стратегия лечения и профилактики бронхиальной астмы», в рамках которого был представлен всесторонний план лечения астмы, направленный на снижение количества инвалидов и частоты преждевременных смертей от болезни. Данные «Глобальной стратегии лечения и профилактики бронхиальной астмы» регулярно пересматриваются и обновляются.
Также была разработана программа «Глобальная инициатива по бронхиальной астме» (Global Initiative for Asthma, GINA) для развития взаимодействия между врачами, лечебными учреждениями и официальными инстанциями с целью распространения информации о подходах к лечению больных астмой, а также для того, чтобы обеспечить внедрение результатов научных исследований в стандарты лечения. Для успешного распространения информации о подходах к лечению астмы была создана Ассамблея GINA, в которую вошли эксперты в области лечения бронхиальной астмы из многих стран. Задачей Ассамблеи стало проведение семинаров с врачами и ведущими специалистами, а также выступления на международных и национальных симпозиумах.
Кроме того, в 2001 году GINA стала инициатором проведения ежегодного Всемирного дня по борьбе с бронхиальной астмой (World Asthma Day)
Опираясь на стандартизованные методы оценки распространенности астмы и заболеваний, сопровождающихся свистящими хрипами у детей и взрослых, эксперты утверждают, что распространенность бронхиальной астмы в разных странах мира колеблется от 1 до 18%. В некоторых странах распространенность заболевания увеличивается, а в других увеличивалась в недавнем прошлом, но на данный момент стабилизировалась.
По оценкам ВОЗ, ежегодно астма обусловливает потерю 15 миллионов так называемых DALY (Disability Adjusted Life Year – дословно «год жизни, измененный или потерянный в связи с нетрудоспособностью»), что составляет 1% от общего всемирного ущерба от болезней. По данным специалистов, в мире от астмы умирают 250 тысяч человек в год.
Причины развития бронхиальной астмы являются сложными и взаимозависимыми. Например, генетическая предрасположенность к астме определяется как взаимодействием генов между собой, так и их взаимодействием с внешними факторами, к которым относят аллергены, вирусные инфекции, профессиональные сенсибилизаторы, курение табака (как активное, так и пассивное), загрязнение воздуха внутри и снаружи помещений, питание).
Существует взаимосвязь между развитием астмы и социально-экономическим статусом человека (в частности, астма больше распространена в развитых странах, чем в развивающихся; среди малообеспеченных слоев населения в развитых странах, чем среди обеспеченных; среди обеспеченных слоев населения в развивающихся странах, чем среди необеспеченных), которая, вероятно, отражает различия в образе жизни, например, в уровне контакта с аллергенами, а также в доступности медицинской помощи и т.п.
По данным отчета GINA «Ущерб от бронхиальной астмы в мире» (Global Burden of Asthma, 2004), страны с наибольшей распространенностью бронхиальной астмы – это Великобритания (частота бронхиальной астмы в популяции – от 18,4% до 15,3 % в зависимости от региона), Новая Зеландия – 15,1 %, Австралия – 14,7 %, Ирландия – 14,6 %, Канада – 14,1 %, Перу – 13 %, Тринидад и Тобаго – 12,6 %, Коста-Рика – 11,9 %, Бразилия – 11,4 %, США – 10,9 %, Фиджи – 10,5 %, Парагвай ‑ 9,7 %, Уругвай – 9,5 %, Израиль – 9 %, Барбадос – 8,9 %, Панама – 8,8 %, Кувейт – 8,5 %, Украина – 8,3 %, Эквадор – 8,2 %, ЮАР – 8,1 %, Чехия – 8 %, Финляндия – 8 %, Мальта – 8 %, Республика Берег Слоновой Кости – 7,8 %, Колумбия – 7,4 %, Турция – 7,4 %, Кения – 7 %, Германия ‑ 6,9 %, Франция – 6,8 %, Норвегия – 6,8 %, Япония – 6,7 %, Швеция – 6,5 %, Таиланд – 6,5 %, Филиппины – 6,2 %, ОАЭ – 6,2 %, Бельгия – 6%, Австрия – 5,8 %, Испания – 5,7 %, Саудовская Аравия – 5,6 %, Аргентина – 5,5 %, Иран – 5,5 %, Эстония – 5,4 %, Нигерия – 5,4 %, Чили – 5,1 %. Распространенность астмы в России ‑ 2,2 %.
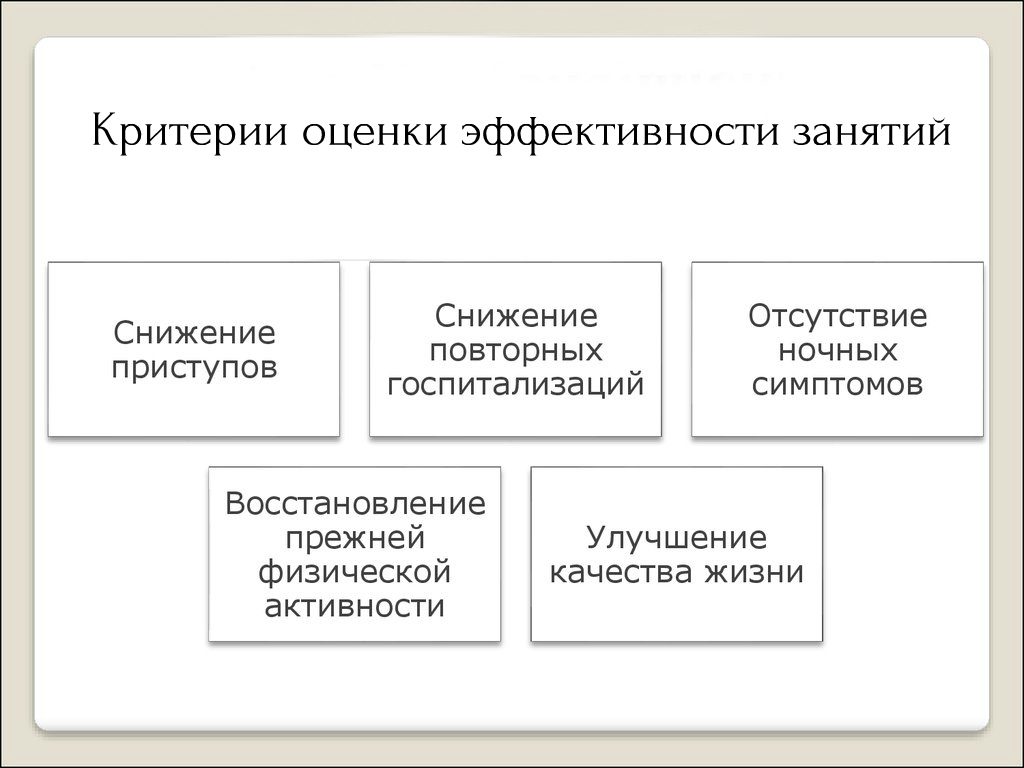
Несмотря на то, что бронхиальная астма неизлечима, в настоящее время считается доказанным, что адекватное лечение позволяет контролировать клинические проявления заболевания – симптомы, нарушения сна, ограничения повседневной активности, нарушение функции легких, потребность в препаратах неотложной помощи. При контролируемой астме характерно не более чем случайное возобновление симптомов и крайне редкое развитие тяжелых обострений заболевания.
Лекарственные препараты для лечения астмы делят на препараты, контролирующие течение заболевания (поддерживающая терапия) и препараты неотложной помощи (для облегчения симптомов). Препараты для поддерживающей терапии принимают ежедневно и длительно, так как благодаря своему противовоспалительному действию они обеспечивают контроль над клиническими проявлениями астмы. Препараты для облегчения симптомов принимают по потребности; эти лекарственные средства действуют быстро, устраняя бронхоспазм и купируя его симптомы. При этом растущее использование, особенно ежедневное, препаратов неотложной помощи указывает на ухудшение контроля астмы и потребность в пересмотре терапии.
Специалисты отмечают, что для успешного лечения астмы необходимо развитие сотрудничества между пациентом и медицинским работниками. Цель такого сотрудничества – дать возможность пациенту с астмой приобретать знания, навыки и уверенность в важности личного участия в лечении своего заболевания. Такой подход получил название управляемого самоведения. Образование населения в области бронхиальной астмы также может помочь – оно дает возможность гражданам распознать симптомы заболевания и их осложнения, побуждает обратиться за медицинской помощью и следовать программам лечения.
В настоящее время существует лишь небольшое количество мероприятий, которые рекомендуются для профилактики астмы, так как в развитии этого заболевания участвуют сложные и до конца не выясненные механизмы. Единственным доказанным и признанным вмешательством, способным предупредить развитие астмы, является отказ матери от курения во время беременности или после рождения ребенка.
Клинические рекомендации по диагностике, лечению и профилактике астмы, выработанные специалистами GINA, адаптируются и распространяются в странах мира через публикации в профессиональных журналах, доклады на симпозиумах, семинарах и конференциях, привлечение средств профессиональной и массовой информации для повышения информированности людей. При этом в документах GINA отмечается, что во многих странах с низким и средним уровнем дохода астма не считается первоочередной проблемой здравоохранения, потому что в этих странах большее значение имеет борьба с другими, более частыми заболеваниями органов дыхания, в частности с туберкулезом и пневмонией.
Источник
ЧАСТОТА ВСТРЕЧАЕМОСТИ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ
Иноятова Шахноза Шухрат кизи
Тошпулатова Гуласал Турабек кизи
студенты 3- курса Ташкентского Педиатрического
Медицинского Института
Республика Узбекистан, г. Ташкент
Бобониязов Комилжон Куранбаевич
ассистент кафедры детской неврологии и медицинской генетики
Республика Узбекистан, г. Ташкент
Каратаева Лола Абдуллаевна
научный руководитель, канд. мед. наук, доцент кафедры Судебно-медицинской экспертизы, патологической анатомии с секционным курсом, Республика Республика Узбекистан, г. Ташкент
Бронхиальная астма это одно из зловредных заболеваний современного мира. Современная новая концепция определения бронхиальной астмы (БА) исходит из следующих основных положений: заболевание формируется чаше у лиц с наследственной аллергической отягощенностью, основным фактором в развитии БА является хроническое аллергическое воспаление, сопровождающееся развитием гиперреактивности бронхов, чувствительность которых резко повышается на действие, как специфического аллергена, так и неспецифических физиологических, патологических факторов, а в механизме развития спазма бронхиол (бронхообструкции) решающее значение имеет сокращение гладких мышц бронхиол, гиперсекреция слизи и отек стенки бронхов [4; 5].
Эти основные положения о сущности БА у детей имеют принципиальное значение для повышения качества специфической диагностики и разработки лечебно-профилактических мероприятий, основанных на этиологическом и патогенетическом принципах [1; 7].
БА относится к широко распространенным аллергическим заболеваниям. Однако частота заболеваемости населения БА в разных странах мира не одинаковая. Это связано с тем, что в разных странах, разные авторы при проведении эпидемиологических исследований и при диагностике БА, придерживаются разных принципов и применяют разные методы исследований.
БА имеет глобальное значение, так как она широко распространена во всех странах мира [2]. Не вызывает сомнений увеличение аллергической заболеваемости взрослого и детского населения за последние два-три десятилетия. Однако частота БА в разных странах мира не одинаковая. Дело в том, что при эпидемиологических исследованиях разные авторы, при диагностике БА, придерживаются разных принципов, применяют разные методики исследований [8].
Так, например, эпидемиологические исследования, проведенные на основе изучения обращаемости больных в медицинские лечебно — профилактические учреждения не отражают истинную картину распространенности БА, так как не все случаи астмы регистрируются.
Полагают, что БА страдает от 4 до 8 % взрослого и 5–10 % детского населения нашей планеты [1; 3; 4]. В США количество больных с аллергией превышает 40 млн. человек, из них 8,9 млн. страдает БА, 25–30 млн. – поллинозами, 11,8 млн. – другими аллергическими заболеваниями [5]. В Германии аллергические заболевания выявлены у четверти населения, а в некоторых городах России частота аллергической заболеваемости, по данным эпидемиологических исследований, находится в пределах от 2 до 18,3 %, что значительно выше, чем данные официальной статистики [7].
Удельная частота бронхиальной астмы у детей, проживающих в г. Ташкенте, в конце восьмидесятых годов прошлого века составляла 4,1%, а на 1000 детского населения – 1,7. Частота аллергической заболеваемости детского населения, в том числе заболеваемость БА у детей, проживающих в экологически неблагоприятных зонах гор. Бухары, выше в 1,5–2,9 раза, а риск трансформации бронхообструктивного синдрома в бронхиальную астму – в 4 раза [6].
По данным эпидемиологических исследований, в гор. Новосибирске симптомы БА были выявлены у детей 13–14 лет в 23,4 %, а у первоклассников – в 27,8 % случаев. По данным же официальной статистики органов практического здравоохранения г. Новосибирска диагноз БА был зафиксирован всего у 2,4 % детей.
Частота распространенности БА у детей, в определенной степени, зависит от тяжести клинического течения. По данным эпидемиологических исследований легкая форма составляет 70 %, среднетяжелая – 25 %, тяжелая – 5 %. По данным официальной медицинской статистики, соответственно, 20 % – 70 % – 10 %, что не отражает реальную действительность.
У детей раннего возраста БА имеет свои особенности. Им часто ставят диагноз астматический бронхит. На самом деле это раннее проявление БА.
БА у детей 3–4 лет является «переходной» формой, так как имеет свойства, характерные для детей раннего возраста и в то же время приобретает отчетливые черты «взрослой астмы».
БА у детей старшего возраста (5–14) во многом отношении близка к таковой у взрослых: по механизму развития, клинической картине и терапевтическим подходам.
По данным некоторых ученых, частота сенсибилизации организма на аллерген домашней пыли – 61,7 %, пыльцевые аллергены: лебеда – 57,5 %, айлантус – 56,7 %, чинара – 55 %, грецкий орех – 45 %, кокон тутового шелкопряда – 31,7 % Сравнительная оценка диагностической эффективности некоторых одноименных пыльцевых (лебеда, полынь марь) и бытовых (домашняя пыль) аллергенов Узбекистана и других регионов (Москва, Ставропольский край) убедительно показало преимущество местных аллергенов. Частота положительных результатов и интенсивность воспалительного процесса на коже, по результатам скарификационных тестов оказались больше в 1,4–1,6 раз, а частота отрицательных результатов меньше в 1,4–3,5 раз.
К факторам, предрасполагающим к развитию БА относятся наследственное предрасположение, атопия и гиперреактивность бронхов. Считают, что риск развития БА у ребенка, родители которого имеют признаки атопии (аллергии) в 2–3 раза выше, чем у детей, родители которых не имеют признаки атопии [3; 6].
К факторам, вызывающим обострение бронхиальной астмы, то есть триггерам относятся: аллергены, вирусные респираторные инфекции, физическая и психоэмоциональная нагрузка, изменение метеоситуации, экологические воздействия, непереносимые продукты питания, лекарства и др. [9].
Таким образом, анализ источников литературы свидетельствует, что в настоящее время интенсивно изучается проблема бронхиальной астмы у детей, однако остаются немало актуальных вопросов, подлежащих изучению. Между тем решение этих аспектов проблемы бронхиальной астмы у детей имеет большое значение в практическом здравоохранении.
Список литературы:
- Андрианова Е.Н., Геппе Н.А., Рывкин А.И. Бронхиальная астма у детей. Иваново, 2002. – 224 с.
- Балаболкин И.И. Бронхиальная астма у детей. М., «Медицина», 2003, – .320 С.
- Болевич С.Б. Бронхиальная астма и свободнорадикальные процессы: патогенетические, клинические и терапевтические аспекты. М.:Медицина, 2006. – 256 с.
- Геппе Н.А. Ингаляционная небулайзерная терапия заболеваний респираторной системы у детей: Практическое руководство для врачей. М., 2008. – 82 с.
- Геппе Н.А. Современные представления о тактике лечения бронхиальной астмы у детей. РМЖ, – 2002, – Том 10, – № 7, – С. 353–358.
- Мизерницкий Ю.Л., Цыпленкова С.Э. Бронхиальная гиперреактив- ность. Функциональные состояния и заболевания в педиатрии / под ред. А.Д. Царегородцева, В.В. Длина. М.: Оверлей, 2011. – С. 332–353.
- Ревякина В.А., Филатова Т.А. От атопического дерматита до брон- хиальной астмы у детей. // Лечащий врач. – 2006. – № 1. – С. 16–20.
- Стволйнский И.Ю. Методология изучения здоровья детей социального риска, проживающих в семьях // Социальная педиатрия: избранные проблемы. СПб. – 2006. – С. 166–192.
- Чучалин А.Г., Белевский А.С., Смирнов Н.А. и соавт. Влияние сопутствующих заболеваний и состояний на качество жизни детей с бронхиальной астмой Аллергология – 2004. – № 4. – С. 5–11.
Источник