Бронхиальная астма диагностика лечение осложнения


Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
Общие сведения
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
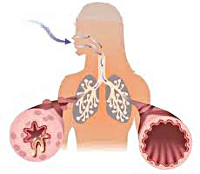
Бронхиальная астма
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Патогенез
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Осложнения
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Прогноз и профилактика
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
Источник
Бронхиальная астма является довольно частым и коварным заболеванием. При ее обострении не всегда удается в короткие сроки оказать быструю и ощутимую помощь. Осложнения бронхиальной астмы вызывают тяжелые приступы удушья случаются у 5% хронических астматиков, а риск летального исхода в такой ситуации достигает 10%.
Степень тяжести заболевания
Для определенной степени тяжести бронхиальной астмы, характерны свои симптомы. Чтобы узнать насколько сильно она развита, необходимо оценить выраженность следующих факторов:
- частота приступов удушья в ночное время в течение суток, недели и месяца;
- количество дневных удушений за сутки, неделю и месяц;
- определить функцию внешнего дыхания (ФВД) и колебание показаний в течение одного дня.
- общее физическое состояние астматика.
Во время приступа удушья внимание обращают на следующие признаки:
- наличие свиста при выдохе;
- затруднена ли речь;
- частота пульса;
- возбужденность;
- ограничение двигательной активности.
По классификации, заболевание может протекать в четырех основных стадиях: интермиттирующая, персистирующая легкого течения, персистирующая средней тяжести и персистирующая тяжелого течения. У каждой присутствуют свои выраженные признаки, и лечить обострившуюся астму определенной стадии нужно по специальной схеме.
- Интермиттирующая (I стадия) – приступы удушья довольно редкие. По ночам симптомы астмы проявляются не более пары раз за месяц.Обычно приступы случаются после контакта с аллергенами, во время простуд или при столкновении с пылью.Состояние здоровья человека почти не изменяется, но некоторые симптомы все же присутствуют: выдох более длинный с тихим свистом, дыхание слегка затрудненное, а сердце бьется в ускоренном темпе.Лечение, как таковое, отсутствует. Единственное: зная о подобной предрасположенности к бронхиальной астме, больной должен всегда носить с собой ингалятор.
- Персистирующая легкого течения (II стадия) – развитие удушья постепенное и мучает человека не чаще одного раза в шесть дней, преимущественно в ночное время.На этой стадии проявляется затрудненный выдох и отдышка. В легких можно услышать сухие хрипы. Во время приступа, с кашлем выделяется мокрота, иногда даже с гноем. При физической нагрузке, человек начинает задыхаться. Эти симптомы проявляются даже в отсутствии приступов.В период удушья у астматика возбужденное состояние. Кожа бледнеет, а губы приобретают синий оттенок. Выдох более длинный, с характерным свистом.Лечение такого заболевания должно проводиться ежедневно. Приступ может застать в любое время, поэтому пациенту назначают профилактические препараты, с помощью которых можно контролировать астму.
- Персистирующая средней тяжести (III стадия) – проявление ночных приступов несколько раз в неделю и практически ежедневно удушье в дневное время.Проявить себя астма может в любое мгновение без видимой причины. На этой стадии, во время бронхоспазма, у человека наблюдается расстройство дыхания, повышенное давление, паника с холодным потом и громкий свист, который можно услышать на большом расстоянии.Контролировать развитие такой болезни не получится, поэтому все силы направлены на облегчение жизни астматика. Одновременно с пролонгированными бронходилататорами проводятся курсы приема пероральных кортикостероидов.
- Персистирующая тяжелого течения (IV стадия) – без применения глюкокортикостероидных препаратов уже не обойтись. С этой стадии легко можно перейти на астматический статус.
Если лечение не оказывает видимого эффекта, в таком случае идет развитие астматического статуса, при котором требуется незамедлительное подключение больного к аппаратам, регулирующим жизненно важные процессы.
Простимулировать развитие статуса может передозировка лекарственных средств или полная отмена их приема, простуда или воздействие большого количества аллергенов.
Виды осложнений
Триггеры астмы в процентном соотношении
Бронхиальная астма является хроническим заболеванием, и с течением времени возможно развитие осложнений. Несвоевременная диагностика и неправильно выбранное лечение могут привести к обострениям различной степени тяжести.
Осложнения бронхиальной астмы затрагивают многие внутренние органы. Среди них: дыхательная система, сердце, желудочно-кишечный тракт, мозг и другие.
Нарушения в дыхательной системе
Осложнения в дыхательной системе, разделяются на острые и хронические.
Острые дыхательные осложнения:
- Астматический статус. Характеризуется тяжелыми и продолжительными приступами, во время которых отекают бронхиолы. Справиться с ними самому не представляется возможным, поэтому незамедлительно нужно обратиться к врачу;
- Дыхательная недостаточность. Эта патология опасна тем, что затруднено поступление кислорода в легкие. В таком случае необходима срочная квалифицированная помощь для расширения пути воздуха в бронхах;
• Пневмоторакс спонтанного типа. В период приступа, из-за сильного давления на легкие, может произойти разрыв, вследствие которого в плевральную полость попадет кислород. Такое осложнение сопровождается болью в области грудной клетки; - Ателектаз. Во время подобного осложнения бронхиальной астмы нарушается циркуляция воздуха в легких по причине того, что в бронхах собралось большое количество слизи. Это очень похоже на обычный приступ удушья, только более длительный, и препараты не в силах помочь.
Хронические осложнения
- Гиперинфляция легких. Кислород с избытком заполняет легкие, вследствие чего они увеличиваются. При выдохе часть воздуха остается внутри, и это является нарушением дыхания;
- Эмфизема легких. Со временем бронхиолы расширятся, а стенки альвеол разрушаются. Функционирование легких нарушено. Сопутствующими симптомами являются отдышка и кашель;
- Пневмосклероз. Патология заключается в том, что здоровые участки ткани легких замещаются бездействующими. Появляются постоянная отдышка, безостановочный кашель и боль в груди.
Сердечные осложнения
Дефицит кислорода, который пациент испытывает при бронхиальной астме, ухудшает работу многих органов. Одним из первых страдает сердце, сокращения которого становятся интенсивней, дабы обеспечить организм всеми нужными веществами.
При частом подобном явлении, в работе сердца происходят изменения. К самым распространенным относится развитие легочного органа. При этой патологии сердце увеличивается, а его стенки утолщаются. Нередко, следствием становятся частые обмороки.
Еще одной проблемой является повышение давления, за счет большой нагрузки на сосуды.
Желудочно-кишечные осложнения
Сама бронхиальная астма никак не вредит органам пищеварения. Они страдают от препаратов, которыми купируют приступы и лечат обострившуюся болезнь. Больше всего достается печени.
Также, возможно развитие гастрита и язвы двенадцатиперстной кишки. В запущенном состоянии может начаться внутреннее кровотечение.
Осложнения в работе мозга
Для правильного функционирования, мозгу необходимо хорошо снабжаться кислородом. Его дефицит может привести к внутричерепному давлению и отеку органа.
Патологические процессы в мозге приводят к периодическим головным болям. Нарушение функций может отразиться на памяти и концентрации внимания. Частым явлением бывает расстройство психики, которому сопутствуют раздражительность и агрессивность.
Еще одно осложнение бронхиальной астмы характеризуется развитием беттолепсии. Это реакция на сбой в кровоснабжении мозга, вследствие чего во время удушья может временно нарушиться сознание.
Иные осложнения
- За счет того, что в момент приступа на легкие оказывается большое давление, это может привести к разрывам внутренних органов и кровотечениям;
- При сильном кашле повышается внутрибрюшное давление, поэтому недержание кала или энурез – нормальная реакция на подобное;
- Если у женщины слабые половые мышцы, то вероятно выпадение матки или геморрой;
Осложнения у детей
 У малышей чаще всего случается ателектаз. У бронха отекает слизистая, и просвет сужается из-за наличия густой слизи. Спровоцировать ателектаз может нарушенная вентиляция в легких. В запущенной стадии начинает развиваться пневмосклероз.
У малышей чаще всего случается ателектаз. У бронха отекает слизистая, и просвет сужается из-за наличия густой слизи. Спровоцировать ателектаз может нарушенная вентиляция в легких. В запущенной стадии начинает развиваться пневмосклероз.
Нередким случаем бывает, когда осложнения бронхиальной астмы доводят до эмфиземы. В хроническую форму заболевание может перерасти у детей более старшего возраста. В связи с ним, нарушатся сердечно-сосудистая деятельность и функциональность легких.
Лечение обострений астмы
В домашних условиях
 Чтобы купировать удушье, очень важно не тянуть время до приезда скорой, а начать принимать меры самостоятельно. Если астматик научится помогать себе сам, то он не только поверит в собственные силы, но и сможет контролировать заболевание. Для этого нужно вовремя распознавать появление признаков удушья и знать, прием каких препаратов необходим.
Чтобы купировать удушье, очень важно не тянуть время до приезда скорой, а начать принимать меры самостоятельно. Если астматик научится помогать себе сам, то он не только поверит в собственные силы, но и сможет контролировать заболевание. Для этого нужно вовремя распознавать появление признаков удушья и знать, прием каких препаратов необходим.
Самостоятельно обычно принимают:
- бронхолитики (они ликвидируют бронхиальную обструкцию);
- кортикостероиды (блокируют воспаление и уменьшают выделения бронхов).
В стационаре
Если произошло обострение бронхиальной астмы, а самостоятельно справиться не получилось, уже не обойтись без госпитализации.
Для начала, по видимым признакам, врач определяет степень тяжести заболевания. Далее, проводит осмотр на наличие возможных осложнений, собирает историю болезни, с целью узнать группу риска больного, назначен ли прием каких-либо препаратов, были ли случаи попадания в больницу с подобными симптомами. Затем выполняется сбор анализов для исследования.
Но лечить начинают до обследования. С помощью маски насыщают легкие кислородом и вводят бронходилататоры. Основное лечение – кортикостероиды, которые вводятся в повышенной дозировке. Снижают ее постепенно, пока ФВД не покажет нормальное значение.
Если лечение не произвело нужного эффекта, больного переводят в интенсивную терапию или в реанимацию.
Другие виды лечения
- При присоединении к астматическим приступам бактериальной инфекции, назначается прием антибиотиков;
- Применение муколитиков достаточно противоречиво – они могут повлиять на усиление кашля и спазмы бронхов;
- Препараты седативного действия не разрешены, в силу их возможности угнетать дыхательные функции;
- Антигистаминные средства могут нанести вред, вследствие нарушения отхождения мокроты;
- Астматикам, у которых случилось тяжелое обострение, противопоказана лечебная физиотерапия.
Алгоритм лечения обострения астмы в зависимости от тяжести
 Для начала оценивают насколько тяжелое обострение бронхиальной астмы. От этого зависит рекомендуемое лечение.
Для начала оценивают насколько тяжелое обострение бронхиальной астмы. От этого зависит рекомендуемое лечение.
- При легком обострении: каждые 20 минут по 2 вдоха β2-агонистов короткого действия.При хорошей реакции: прием продолжается каждые четыре часа в течение двух суток. Необходимо консультирование с лечащим врачом.При отрицательной реакции: добавление внутрь кортикостероидов, продолжение лечения β2-агонистами, госпитализация.
- Обострение средней тяжести: каждые 20 минут по 2 вдоха β2-агонистов, кортикостероиды перорально, наблюдение за реакцией.При положительной: продолжить прием β2-агонистов (каждые четыре часа в течение двух суток) и кортикостероидов.При отрицательной: незамедлительная госпитализация. К приему β2-агонистов прибавляется ингаляционные холинолитики, кортикостероиды каждые 6 часов и оксигенотерапия. При угрозе смерти – искусственная вентиляция легких.
- Тяжелое обострение: β2-агонисты постоянно через небулайзер, кортикостероиды внутривенно (редко перорально), срочная госпитализация.При хорошей реакции: прием β2-агонистов ингаляционно, по 2 вдоха каждые четыре часа в течение двух суток. Продолжить принимать кортикостероиды.При плохой реакции: срочная интенсивная терапия, прием β2-агонистов с кислородом через небулайзер, ингаляционные холинолитики, кортикостероиды парентерально, оксигенотерапия, в некоторых случаях прием теофиллина короткого действия. При угрозе – ИВЛ.
Бронхиальная астма хоть и хроническое заболевание, но жить с ним вполне можно. Главное, научиться самостоятельно справляться с обострениями или вовремя обращаться за медицинской помощью.
Please follow and like us:
Источник


