Бронхиальная астма и беременность статья
Заболеваемость бронхиальной астмой (БА) в мире составляет от 4 до 10% населения [6, 14]; в Российской Федерации распространенность среди взрослых колеблется от 2,2 до 5–7% [15], в детской популяции этот показатель составляет около 10% [9]. У беременных БА является самым распространенным заболеванием легочной системы, частота диагностики которой в мире колеблется от 1 до 4% [3], в России – от 0,4 до 1% [8]. В последние годы были разработаны стандартные международные критерии диагностики и методы фармакотерапии, позволяющие в значительной степени повысить эффективность лечения больных БА и улучшить их качество жизни (Глобальная инициатива по профилактике и лечению бронхиальной астмы (GINA), 2014) [14]. Однако современная фармакотерапия и мониторинг БА у беременных являются более сложными задачами, поскольку имеют целью не только сохранение здоровья матери, но и предотвращение неблагоприятного влияния осложнений заболевания и побочных эффектов лечения на плод.
Беременность по-разному влияет на течение БА. Изменения течения заболевания колеблются в довольно широких пределах: улучшение – у 18–69% женщин, ухудшение – у 22–44%, отсутствие влияния беременности на течение БА выявлено в 27–43% случаев [7, 8]. Это объясняется, с одной стороны, разнонаправленной динамикой у больных с различной степенью тяжести БА (при легкой и средней степени тяжести ухудшение течения БА наблюдается у 15–22%, улучшение – у 12–22%), с другой стороны – недостаточной диагностикой и не всегда правильной терапией. На практике БА достаточно часто диагностируется лишь на поздних стадиях заболевания. Кроме того, если ее начало совпадает с гестационным периодом, то заболевание может остаться нераспознанным, поскольку наблюдающиеся при этом нарушения дыхания часто относят к изменениям, обусловленным беременностью.
В то же время при адекватной терапии БА риск неблагоприятного исхода беременности и родов не выше, чем у здоровых женщин [7, 10]. В связи с этим большинство авторов не рассматривают БА как противопоказание к беременности [13], а контроль за ее течением рекомендуют обеспечивать, используя современные принципы лечения [14].
Сочетание беременности и БА требует пристального внимания врачей ввиду возможного изменения течения БА на фоне беременности, а также влияния заболевания на плод. В связи с этим ведение беременности и родов у пациентки, страдающей БА, требует тщательного наблюдения и совместных усилий врачей многих специальностей, в частности терапевтов, пульмонологов, акушеров-гинекологов и неонатологов [7].
Изменения респираторной системы при БА в период беременности
В период беременности под влиянием гормональных и механических факторов дыхательная система претерпевает существенные изменения: происходит перестройка механики дыхания, изменяются вентиляционно-перфузионные отношения [2]. В первом триместре беременности возможно развитие гипервентиляции вследствие гиперпрогестеронемии, изменения газового состава крови – повышения содержания РаСО2 [1]. Появление одышки на поздних сроках беременности во многом обусловлено развитием механического фактора, который является следствием увеличения объема матки. В результате данных изменений усугубляются нарушения функции внешнего дыхания, снижаются жизненная емкость легких, форсированная жизненная емкость легких, объем форсированного выдоха за 1-ю с (ОФВ1) [11]. По мере увеличения срока гестации повышается сопротивление сосудов малого круга кровообращения, что также способствует развитию одышки [1]. В связи с этим одышка вызывает определенные трудности при проведении дифференциальной диагностики между физиологическими изменениями функции внешнего дыхания на фоне беременности и проявлениями бронхообструкции.
Нередко у беременных без соматической патологии развивается отек слизистых оболочек носоглотки, трахеи и крупных бронхов [7]. Данные проявления у беременных с БА также могут усугублять симптоматику заболевания.
Ухудшению течения БА способствует низкая комплаентность: многие пациентки пытаются отказаться от приема ингаляционных глюкокортикостероидов (ИГКС) из-за боязни их возможного побочного действия. В таких случаях врачу следует объяснить женщине необходимость проведения базисной противовоспалительной терапии в связи с отрицательным влиянием неконтролируемой БА на плод. Симптомы астмы могут впервые появиться во время беременности вследствие измененной реактивности организма и повышенной чувствительности к эндогенному простагландину F2α (PGF2α) [15]. Приступы удушья, впервые возникшие в период беременности, могут исчезать после родов, но могут и трансформироваться в истинную БА. Среди факторов, способствующих улучшению течения БА на фоне беременности, следует отметить физиологическое повышение концентрации прогестерона, обладающего бронходилатационными свойствами. Благоприятно влияют на течение заболевания увеличение концентрации свободного кортизола, циклического аминомонофосфата, повышение активности гистаминазы. Данные эффекты подтверждаются улучшением течения БА во второй половине беременности, когда в кровоток матери в большом количестве поступают глюкокортикоиды фетоплацентарного происхождения [7].
Течение беременности и развитие плода при БА
Актуальными вопросами являются изучение влияния БА на течение беременности и возможность рождения здорового потомства у пациенток, страдающих БА.
Беременные с астмой имеют повышенный риск развития раннего токсикоза (37%), гестоза (43%), угрозы прерывания беременности (26%), преждевременных родов (19%), фетоплацентарной недостаточности (29%) [1]. Акушерские осложнения, как правило, встречаются при тяжелом течении заболевания. Огромное значение имеет проведение адекватного медикаментозного контроля БА. Отсутствие адекватной терапии заболевания приводит к развитию дыхательной недостаточности, артериальной гипоксемии организма матери, констрикции сосудов плаценты, в результате чего формируется гипоксия плода. Высокая частота фетоплацентарной недостаточности, а также невынашиваемости наблюдается на фоне повреждения сосудов маточно-плацентарного комплекса циркулирующими иммунными комплексами, угнетения системы фибринолиза [1, 7].
Женщины, страдающие БА, имеют большую вероятность рождения детей с малой массой тела, неврологическими расстройствами, асфиксией, врожденными пороками [12]. Кроме того, взаимодействие плода с антигенами матери посредством плаценты влияет на формирование аллергической реактивности ребенка. Риск развития аллергического заболевания, в т. ч. БА, у ребенка составляет 45–58% [12]. Такие дети чаще страдают респираторно-вирусными заболеваниями, бронхитами, пневмониями. Низкая масса тела при рождении отмечается у 35% детей, рожденных от матерей с БА. Наибольший процент рождения маловесных детей наблюдается у женщин, страдающих стероидзависимой астмой. Причинами низкой массы новорожденных являются недостаточный контроль БА, что способствует развитию хронической гипоксии, а также длительный прием системных глюкокортикоидов. Доказано, что развитие тяжелых обострений БА на протяжении беременности достоверно повышает риск рождения детей с низкой массой тела [7, 12].
Ведение и лечение беременных, страдающих БА
Согласно положениям GINA-2014 [14], основными задачами контроля БА у беременных являются:
- клиническая оценка состояния матери и плода;
- устранение и контроль триггерных факторов;
- фармакотерапия БА в период беременности;
- образовательные программы;
- психологическая поддержка беременных.
С учетом важности достижения контроля над симптомами БА рекомендуются обязательные осмотры пульмонологом в период 18–20 нед. гестации, 28–30 нед. и перед родами, в случае нестабильного течения БА – по мере необходимости. При ведении беременных с БА следует стремиться к поддержанию функции легких близкой к нормальной. В качестве мониторинга дыхательной функции рекомендуется проведение пикфлоуметрии.
Из-за высокого риска развития фетоплацентарной недостаточности необходимо регулярно оценивать состояние плода и маточно-плацентарного комплекса с применением ультразвуковой фетометрии, ультразвуковой допплерометрии сосудов матки, плаценты и пуповины. С целью повышения эффективности терапии пациенткам рекомендуется принимать меры по ограничению контакта с аллергенами, отказаться от курения, в т. ч. пассивного, стремиться предупреждать ОРВИ, исключить чрезмерные физические нагрузки. Важной частью лечения БА у беременных является создание обучающих программ, которые позволяют наладить тесный контакт пациентки с врачом, повысить уровень знаний о своей болезни и свести к минимуму ее влияние на течение беременности, обучить больную навыкам самоконтроля. Пациентку необходимо обучить пикфлоуметрии с целью контроля эффективности лечения и распознавания ранних симптомов обострения заболевания. Больным БА средней тяжести и тяжелого течения рекомендуется проводить пикфлоуметрию в утренние и вечерние часы ежедневно, вычислять суточные колебания пиковой объемной скорости выдоха и регистрировать полученные показатели в дневнике пациента. Согласно «Федеральным клиническим рекомендациям по диагностике и лечению бронхиальной астмы» 2013 г., необходимо придерживаться определенных положений (табл. 1) [10].

Принципиальные подходы к фармакотерапии БА у беременных те же, что и у небеременных (табл. 2). Для базисной терапии БА легкого течения возможно использование монтелукаста, для среднетяжелого и тяжелого течения предпочтительно использование ингаляционных ГКС. Среди имеющихся сегодня препаратов ингаляционных ГКС только будесонид в конце 2000 г. отнесен к категории В. При необходимости применения системных ГКС (в крайних случаях) у беременных не рекомендуют назначать препараты триамцинолона, а также длительно действующие препараты ГКС (дексаметазон). Предпочтительно назначение преднизолона.
Из ингаляционных форм бронхолитиков предпочтительно использование фенотерола (группа В). Следует учитывать, что β2-агонисты в акушерстве используются для профилактики преждевременных родов, их бесконтрольное применение может вызвать удлинение продолжительности родов. Категорически исключено назначение депо-форм препаратов ГКС.
Обострение БА у беременных
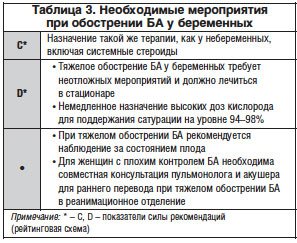
Основные мероприятия (табл. 3):
Оценка состояния: обследование, измерение пиковой скорости выдоха (ПСВ), сатурация кислорода, оценка состояния плода.
Стартовая терапия:
- β2-агонисты, предпочтительнее фенотерол, сальбутамол – 2,5 мг через небулайзер каждые 60–90 мин;
- кислород для поддержания сатурации на уровне 95%. Если сатурация <90%, ОФВ1 <1 л или ПСВ <100 л/мин, то:
- продолжить введение селективных β2-агонистов (фенотерол, сальбутамол) через небулайзер каждый час.
При отсутствии эффекта:
- будесонид суспензия – 1000 мкг через небулайзер;
- добавить через небулайзер ипратропия бромид – 10–15 капель, т. к. он имеет категорию В.
При дальнейшем отсутствии эффекта:
- преднизолон – 60–90 мг в/в (данный препарат имеет самый низкий коэффициент прохождения через плаценту).
При неэффективности проводимой терапии и отсутствии в лечении до обострения заболевания пролонгированных теофиллинов:
- ввести теофиллин в/в в обычных терапевтических дозировках;
- вводить β2-агонисты и суспензию будесонида каждые 1–2 ч.
При выборе терапии необходимо учитывать категории риска назначения лекарственных средств для беременных, установленных Physicians Desk Reference:
- бронхолитики – все категории С, кроме ипратропия бромида, фенотерола, которые относятся к категории В;
- ИГКС – все категории С, кроме будесонида;
- антилейкотриеновые препараты – категории В;
- кромоны – категории В.
Лечение БА во время родов
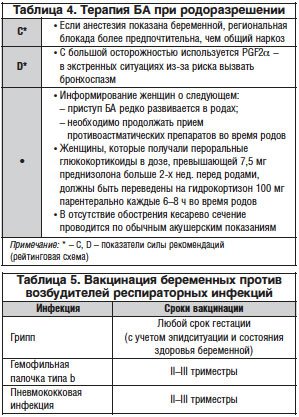
Родоразрешение беременных при контролируемом течении БА и отсутствии акушерских осложнений проводится в срок доношенной беременности. Следует отдавать предпочтение родоразрешению через естественные родовые пути. Кесарево сечение выполняется при соответствующих акушерских показаниях. В родах женщина должна продолжать принимать стандартную базисную терапию (табл. 4). В случае необходимости стимуляции родовой деятельности предпочтение следует отдавать окситоцину и избегать применения PGF2α, который способен стимулировать бронхоконстрикцию [7].
Кормящим матерям рекомендованы грудное вскармливание и использование базисной противоастматической терапии как обычно (показатель силы рекомендаций по рейтинговой схеме – С).
Вакцинопрофилактика при ведении беременности [4]

При планировании беременности необходимо провести вакцинацию против:
- краснухи, кори, эпидемического паротита;
- гепатита В;
- дифтерии, столбняка;
- полиомиелита;
- возбудителей респираторных инфекций;
- вируса гриппа;
- пневмококка;
- гемофильной палочки типа b.
Сроки введения вакцин перед беременностью:
Вирусные вакцины:
- краснуха, корь, эпидемический паротит – за 3 мес. и более;
- полиомиелит, гепатит В – за 1 мес. и более;
- грипп (субъединичные и сплит-вакцины) – за 2–4 нед.
Анатоксины и бактериальные вакцины:
- дифтерия, столбняк – за 1 мес. и более;
- пневмококковая и гемофильная инфекции – за 1 мес. и более.
Схема вакцинации перед беременностью:
Начало вакцинации – не менее чем за 3 мес. до зачатия.
I этап – введение вакцин против краснухи, кори (за 3 мес.), эпидемического паротита, гепатита В (1-я доза), гемофильной палочки типа b.
II этап – введение вакцин против полиомиелита (за 2 мес., однократно), гепатита В (2-я доза), пневмококка.
III этап – введение вакцин против дифтерии, столбняка (за 1 мес.), гепатита В (3-я доза), гриппа (табл. 5).
Сочетание вакцин может меняться в зависимости от состояния женщины и сезона.
Наиболее важна при подготовке к беременности вакцинация против пневмококковой, гемофильной инфекции типа b, гриппа для женщин, имеющих детей, поскольку именно они являются главным источником распространения респираторных инфекций.
БА и беременность – взаимоотягощающие состояния, поэтому ведение беременности, осложненной БА, требует тщательного наблюдения за состоянием женщины и плода. Достижение контроля БА является важным фактором, способствующим рождению здорового ребенка.
Источник
Бронхиальная астма бывает врождённой или приобретённой. Болезнь дыхательных органов протекает в хронической форме, и здесь не важна природа формирования патологии. Под риск попадает любой человек, в том числе и беременная женщина. Каково влияние приступов удушья на плод и можно ли рожать вообще, расскажет статья. Поговорим о том, как протекает бронхиальная астма и беременность.
Степень опасности
Пациентки часто интересуются, опасна ли астма при беременности. Если халатно относиться к этому вопросу, то болезнь навредит ребенку и будущей маме. Чтобы избежать негативных последствий, требуется постоянное наблюдение специалистов. Тогда всё будет в порядке.
Невозможно определить, как повлияет беременность на протекание болезни. Здесь реакция организма зависит от степени тяжести или формы патологии. Если беременная женщина находится в легкой или средней стадии, не исключено улучшение или же исчезновение симптомов. Но при тяжёлой стадии зачастую случается учащение и усугубление астматических приступов. И если в первом случае госпитализация происходит ближе к родам, то во втором женщина обязана лежать на сохранении весь период.
Влияние на мать
Обычно болезнь протекает волнообразно – в какой-то период утихает, в какой-то обостряется. Это зависит от воздействия нескольких факторов, среди которых окружающая среда (климат, влажность и пр.), семейная атмосфера, социум, питание и т.д. В пиковые моменты проявления астмы у беременных обязательна госпитализация, иначе возникнут необратимые последствия.
Каково влияние болезни на организм матери, если игнорировать советы врачей:
- Приступы удушья проявляются чаще и сильнее обычного
- Возникает осложнение – инфекция бактериальной или вирусной природы
- Преждевременные роды и угроза выкидыша, тяжёлая форма токсикоза
Согласно статистике, большинство женщин-астматиков испытывают удушье в начальные три месяца. В этот период важно прислушиваться к организму и вовремя обратиться к врачу. С увеличением срока болезнь подавляется.
Влияние на плод
Если возникают приступы астмы у беременной, то начинается кислородное голодание организма, в том числе и плаценты. Вовремя оказанная медицинская помощь предотвращает гипоксию плода. В противном случае, рождённые дети отстают в развитии.
Каково влияние астмы на плод:
- Удушье будущего ребенка и недостаток веса
- Нарушение развития и формирование сердечнососудистой патологии
- Врождённые неврологические и мышечные болезни
Результатом халатного отношения при астме становятся проблемные роды, вследствие чего будущий малыш рискует обзавестись пороком сердца. Не исключено и формирование патологии дыхательных путей. Поэтому будьте бдительны. Не игнорируйте сигналы организма.
Нужно ли готовиться к беременности
Ответ – да. И это касается всех женщин, в особенности астматиков. Запомните, если будущая мама страдает патологией дыхательных путей, то врачи обязаны контролировать состояние организма даже в момент планирования беременности. Здесь значение имеет первый триместр.
Что нужно делать в период планирования малыша:
- Терапия – найдите хорошего врача для определения правильного курса лечения;
- Раздражители – устраните причины возникновения приступов удушья;
- Атмосфера – создайте в семье благоприятные отношения.
Играет роль питание. Исключите возможные аллергены. Также поддерживайте чистоту в доме, регулярно проветривайте помещение. Если в семье есть курильщики, то им придётся расстаться с вредной привычкой. Табачный дым чрезвычайно опасен не только для беременных астматиков, но и для всех будущих мам.
В профилактических целях потребуется вакцинация. Женщине делают прививки от разных болезней (пневмококк, грипп, гепатит, корь, столбняк и пр.). Рекомендация и контроль врача обязателен! Ничего не делайте без разрешения доктора. В этом вопросе нужно быть предельно осторожным.
Как меняется организм
Среднестатистическая беременная женщина испытывает одышку. Это связано с гормональным фоном и работой дыхательных путей. Первое, что происходит с организмом, это изменение состава крови. Если раньше большую часть составлял кислород, то теперь превалирует углекислый газ. Именно поэтому требуется усиленная вентиляция лёгких, что и объясняет одышку.
Бронхиальная астма усугубляет процесс во время беременности. Основной симптом болезни – это удушье. А вместе с кислородным голоданием в период беременности состояние усиливается. Также влияет и положение диафрагмы, которая находится выше обычного из-за постоянного роста матки. А за счёт роста артериального давления уменьшается объём лёгочной ткани.
Что происходит с организмом женщины-астматика:
- Отекает носоглотка и органы дыхательной системы
- Затрудняется вдох кислородной массы вследствие изменений в лёгких
- Возможно помутнение в глазах вследствие кислородного голодания
Чтобы всего этого избежать, важно точно следовать указаниям лечащего врача. В такой ситуации доктор обычно назначает постоянный приём нескольких препаратов. Не занимайтесь самолечением и не исключайте лекарства из подобранного курса. Каждый специалист ориентируется на индивидуальные особенности организма, поэтому насыщение необходимыми элементами чрезвычайно важно.
Не исключены случаи первого и единственного проявления астмы именно при беременности. И снова всё связан с изменениями в организме. Однако всё может обернуться наоборот – болезнь перерастёт в хроническую форму. Согласно статистике, чаще случаются изменения в сторону улучшения. Если симптомы патологии дыхательных путей впервые проявились во время вынашивания плода, диагностировать болезнь сложно, ведь беременные и без того страдают одышкой. Выявляется болезнь на позднем сроке, а это влечёт проблемы с родами.
Роды при астме
Если лечение бронхиальной астмы в период вынашивания плода было правильным, то пациентки рожают самостоятельно. При этом с учётом стадии болезни происходит госпитализация (обычно за 14 дней до предположительной даты родов). Также обязателен усиленный контроль врачей.
Когда начинаются роды, доктор предупреждает удушье специальным лекарством. Не переживайте за состояние малыша. Вакцина не только безвредна, но и полезна для родов. Укол облегчает процесс. Если реакция организма была отрицательной и симптомы астмы усилились, то совершается кесарево сечение. Плановая операция положена и в случаях перехода болезни в тяжёлую форму до родов. Делается это на 38 неделе. Отказываться от кесарева сечения нельзя, поскольку осложнения при естественных родах угрожают жизни ребенка.
Какие осложнения грозят астматикам:
- Околоплодные воды отходят до положенного срока
- Возникают стремительные роды
- Риск аномальных процессов
Также во время осложнённых родов возникает недостаточность сердечнососудистой системы, а это уже угрожает жизни матери. Но! Если изначально естественные роды были разрешены, и пациентка чётко исполняла поручения врача, риск возникновения вышеописанных последствий минимален. В случае плановой операции врачи рекомендуют использовать наркоз региональной блокады. Перед выбором инъекционного средства получите одобрение лечащего доктора.
Как лечить астму беременным
На этот вопрос ответит только врач, сделавший предварительные анализы. Ниже представлена информация в ознакомительных целях. Не занимайтесь лечением самостоятельно!
Каковы цели лечения астмы у беременных:
- Облегчить и улучшить дыхательный процесс роженицы
- Исключить побочные эффекты от лекарственной терапии
- Контроль протекания болезни на фоне вынашивания плода
Частый случай, когда лечение дыхательной патологии происходило до зачатия. Учитывая процессы изменения организма, доктор меняет курс и лекарства. При этом дозировка каждого строго индивидуальна и зависит от стадии астмы и анализов беременной пациентки. Также имеются противопоказания.
Кроме обязательного контроля УЗИ, астматикам назначают кислородотерапию. Так доктор отслеживает насыщение плода кислородом, чтобы исключить голодание. Плюс к указанным процедурам – контроль маточных сосудов и состояния плаценты. Все методы направлены на подавление приступов удушья.
Рекомендации к повседневной жизни
Чтобы устранить риск осложнений, для начала измените свою жизнь к лучшему:
- Замените синтетическое бельё натуральным;
- Купите гипоаллергенные гигиенические средства;
- Начните питаться правильно, исключите предположительные аллергены;
- Используйте увлажнители воздуха;
- Совершайте ежедневные вечерние прогулки.
Если женщина трудоустроена в промышленное предприятие с выделением вредных паров, то место работы нужно сменить. Важную роль играет чистота помещения и психологическая атмосфера в семье, о чём уже говорилось выше.
Лекарственная терапия
Поскольку во время приступа удушья бронхи выделяют большое количество секрета, будущих мам лечат бронхолитиками и препаратами с отхаркивающими свойствами. Ингалятор – это главное средство, подавляющее симптом. С помощью всего этого происходит оптимизация внутренних процессов.
Обязательное условие – это приём комплексных витаминов. Также доктор по результатам анализов применяет препараты для лучшей свёртываемости крови и укрепления иммунной системы. В комплексе с лекарствами врач назначает массаж и дыхательные гимнастики, направленные на укрепление органов дыхания. При этом исключается физическая нагрузка.
Запрещённые вещества
Среди перечисленных ниже веществ имеются хорошие подавители астматических приступов, но только при обычном состоянии. В период беременности лекарства грозят осложнениями.
Противопоказаны следующие препараты:
- Адреналин – влечёт спазмы маточных сосудов и гипоксию;
- Теофиллин – запрещён с 6 месяца, т.к. нарушает сердечный ритм плода;
- Антигистаминные (второе поколение) – вызывают побочные эффекты.
Также врачи запрещают применять глюкокортикостероиды. Подобные препараты нарушают развитие мышечной системы у будущего малыша. А вот Тербуталин, Сальбутамол, Фенотерол разрешается, но только под контролем врача и на раннем сроке. В противном случае, возникает угроза выкидыша.
Заключение
Астма и беременность могут протекать нормально, если пациентка правильно спланировала процесс, выполняла поручения врача и правильно следила за здоровьем. После родов болезнь часто «засыпает» и не проявляется, но халатное отношение грозит переходом в тяжёлую форму. Если астма выявлена слишком поздно, не паникуйте. Начните правильное лечение, устраните все раздражители и заботьтесь об организме.
Помните, что родовая деятельность у астматиков зачастую зависит от правильной подготовки. Ни в коем случае не отказывайтесь от кесарева сечения, если на этом настоял врач. Не рискуйте своей жизнью и жизнью будущего малыша.
Предыдущая
АстмаАтопическая бронхиальная астма: особенности фенотипа и лечения
Следующая
АстмаЭндогенная астма – причины, симптомы, диагностика и лечение
Источник


