Бронхиальная астма и легочное сердце инвалидность

Медико-социальная экспертиза и инвалидность при болезнях органов дыхания (общие вопросы)
В структуре причин обращений за медицинской помощью неспецифические заболевания легких составляют более 60%. Основное место занимают хронические обструктивные болезни легких (ХОБЛ). Бронхолегочные заболевания как причина смерти занимают 3-4-е место, смертность от болезней органов дыхания составила в 1995 г. 80,8 на 100 тыс. умерших.
В структуре первичной инвалидности вследствие ХОБЛ основное место принадлежит бронхиальной астме (65,8%-70,2%) и хроническому обструктивному бронхиту (26,2%-22,3%), значительно меньшую долю составляют бронхоэктатическая болезнь (3,5%-2,9%), деструктивные процессы в легких (0,9%-1,2%) и т.п. При первичном освидетельствовании в большинстве случаев устанавливается II группа инвалидности (86-90%) при высокой стабильности групп инвалидности (89-91%).
При оценке ограничений жизнедеятельности больных с патологией органов дыхания основными медицинскими критериями, определяющими экспертное заключение, являются нозологическая форма, характер и тяжесть течения заболевания, степень активности воспалительного процесса, выраженность дыхательной недостаточности (ДН), наличие хронического легочного сердца (ХЛС), стадия сердечной недостаточности (СН), эффективность и адекватность лечения.
ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ — состояние организма, при котором возможности легких обеспечить нормальный газовый состав крови при дыхании воздухом ограничены.
Этиология и патогенез.
ДН развивается чаще всего при бронхолегочных заболеваниях, но может быть при различных состояниях и синдромах, когда усиленная функция аппарата внешнего дыхания не способна поддерживать адекватный газообмен организма. Наиболее частые причины ДН:
1.Поражение бронхов и респираторных структур легких: а) поражение бронхиального дерева (бронхоспазм, отечно-воспалительные изменения бронхиального дерева, гипотоническая дискинезия и др.); б) поражение респираторных структур (инфильтрация, деструкция легочной ткани, пневмосклероз); в) уменьшение функционирующей легочной ткани (недоразвитие легкого, сдавление и ателектаз легкого, отсутствие части легочной ткани после операции).
2.Поражение и деформация костно-мышечного каркаса грудной клетки и плевры: ограничение подвижности ребер и диафрагмы (кифоз, кифосколиоз), плевральные сращения.
3.Поражение дыхательной мускулатуры: центральный и периферический параличи дыхательной мускулатуры; дегенеративно-дистрофические изменения дыхательных мышц.
4.Нарушения кровообращения в малом круге: редукция сосудистого русла легких, спазм легочных артериол, застой крови в малом круге, синдром васкулита при некоторых идиопатических заболеваниях легких, эмболиях легочной артерии и т.п.
5.Нарушение регуляции дыхания: угнетение дыхательного центра, дыхательные неврозы, нарушение местных регуляторных отношений.
При хронической ДН расстройства легочного газообмена в первую очередь гипоксемия, нередко сочетающаяся с гиперкапнией, существуют продолжительное время. Организм обычно адаптируется к этому состоянию за счет таких механизмов компенсации, как увеличение содержания гемоглобина крови или развитие эритроцитоза. Дыхательный ацидоз, как правило, полностью или частично компенсируется в результате задержки почками избытка оснований. При этом рН крови находится в нормальных или близких к ним пределах.
В формировании ДН при болезнях органов дыхания принимают участие три возможных механизма ее возникновения: вентиляционные нарушения (бронхообструкция), изменения соотношения вентиляции и кровотока в системе малого круга кровообращения, нарушения диффузии газов. Преобладание того или иного механизма в возникновении ДН определяет ее патогенетическую форму: паренхиматозную (гипоксемическую), вентиляционную (гиперкапническую) или смешанную. При хронических неспецифических болезнях органов дыхания наиболее часто имеет место смешанная форма ДН.
Классификация ДН. Наибольшее распространение в клинической практике получило деление ДН на степени.
I степень: одышка возникает при физических нагрузках, превышающих повседневные; цианоз обычно не выявляется, утомляемость наступает быстро, но вспомогательная дыхательная мускулатура в дыхании не участвует. Качество жизни при этом существенно не снижается.
II степень: одышка возникает при выполнении привычных повседневных нагрузок, нерезкий цианоз, выраженная утомляемость, при нагрузке в акте дыхания участвует вспомогательная мускулатура. Выделяют IIA ст., когда ограничения в повседневной жизни сравнительно невелики, и IIБ ст. — когда выполнение большинства нагрузок оказывается затруднительным.
III степень: отмечается одышка в покое, цианоз и утомляемость резко выражены, в дыхании участвует вспомогательная мускулатура. Больные неспособны выполнять нагрузки даже малой мощности.
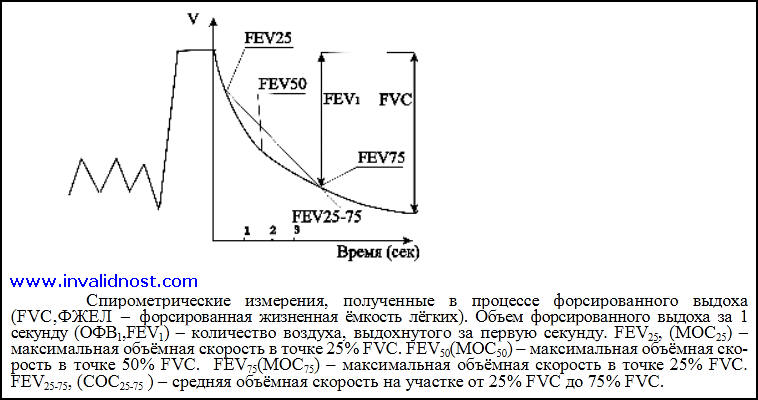
Клинико-функциональная оценка дыхательной недостаточности основана на клинических данных, результатах лабораторных и функциональных исследований (таблица).
Клинико-функциональная оценка дыхательной недостаточности
Показатели | Степени дыхательной недостаточности | |||
I | IIА (I-II) | IIБ (II-III) | III | |
ОДЫШКА | При значительной ФН, быстро проходит | При умеренной ФН, держится длительно | В покое | Выраженная в покое |
ЧД в мин. | 19-21 | 22-24 | 25-26 | Более 26 |
Утомляемость | Утомляемость наступает быстро, кратковременная | Умеренная | Выраженная, длительная | Выраженная, постоянная |
ЧСС в мин. | Норма | Норма или некоторое учащение | Тахикардия | Тахикардия |
Участие вспомогательных мышц | Нет | Появляется после ФН | Резко выраженное при ФН | Отчетливое в покое |
ГАЗЫ КРОВИ: | ||||
| Парциальное давление кислорода РаO2, мм рт. ст. | 79-60 | 59-50 | 49-40 | Менее 40 |
| Насыщение гемоглобина кислородом SaO2, % | 94-90% | 89-82% | 81-75% | Менее 75% |
| Парциальное давление углекислого газа РаСО2, мм рт. ст. | 35-45 | 46-48 | 49-50 | Более 50 |
СПИРОГРАФИЯ: | ||||
ЖЕЛ, % от должной | 84-70% | 69-60% | 59-50% | Менее 50% |
ОФВ I % | 74-55% | 54-45% | 44-35% | Менее 35% |
Индекс Тиффно % | 64-55% | 54-47% | 46-40% | Менее 40% |
МОС50 % (норма>62) | 40-30% | 29-25% | 24-20% | Менее 20% |
МОС75% (норма >54) | 54-41% | 40-27% | 26-10% | Менее 10% |
Легочная гипертензия | Нет или транзиторная | Чаще стабильная | Стабильная с НК | Стабильная с НК |
Тип центральной гемодинамики | Нормо- или гипсркинетический | Гипер- или эукинетический | Эу-или гипокинетический | Гипокинетический |
Трудоспособность | Сохранена | Умеренно ограничена | Выраженно ограничена | Утрачена |
 ХРОНИЧЕСКОЕ ЛЕГОЧНОЕ СЕРДЦЕ — гипертрофия и дилатация правых отделов сердца в результате гипертензии малого круга кровообращения, развившейся вследствие заболеваний бронхов и легких, поражений легочных сосудов или деформаций грудной клетки.
ХРОНИЧЕСКОЕ ЛЕГОЧНОЕ СЕРДЦЕ — гипертрофия и дилатация правых отделов сердца в результате гипертензии малого круга кровообращения, развившейся вследствие заболеваний бронхов и легких, поражений легочных сосудов или деформаций грудной клетки.
Этиология и патогенез.
ХЛС не является самостоятельным заболеванием. Главными причинами его (70-80%) являются хроническая обструктивная болезнь легких, идиопатические заболевания легких, туберкулез органов дыхания, пневмокониозы, а также деформации грудной клетки и поражение легочных сосудов.
Основным патогенетическим звеном XЛC является легочная гипертензия (ЛГ), приводящая к перегрузке правых отделов сердца, гипертрофии правого желудочка с последующей декомпенсацией. В ряде случаев правожелудочковая недостаточность развивается без предшествующей гипертрофии в результате дистрофических изменений миокарда, обусловленных хронической гипоксией, нарушениями кислотно-основного состояния и электролитного баланса. У истоков ЛГ лежит дыхательная недостаточность, которая сопровождается нарушением газового состава крови, альвеолярной гипоксемией, развитием констрикция мелких легочных артерий и артериол (рефлекс Эйлера-Лилиенстранда). В дальнейшем возрастание общего легочного сосудистого сопротивления обусловливает формирование стабильной ЛГ.
В патогенезе ЛГ имеют значение гинеркапния и ацидоз, повышение внутриальвеолярного и внутригрудного давления, внутрилегочное шунтирование, нарушение метаболизма вазоактивных веществ в легких (серотонина, гиетамина, молочной кислоты, эйкозаноидов), изменения реологических свойств крови, нарушения сосудистой архитектоники легких.
Критерии диагностики.
Для определения наличия ЛГ и ХЛС используются неинвазивные методики: ЭКГ (выявление признаков перегрузки и гипертрофии правых отделов сердца); рентгенография грудной клетки; реография легочной артерии; эхокардиография, в последние годы — радиоциркулография, радионуклидная вентрикулография, магнитно-резонансная томография.
Признаками вероятной стабильной ЛГ являются резкие нарушения вентиляции; значительная артериальная гипоксемия (Ра02 < 60 мм рт. ст.); гиперкапния (РаС02 > 45 мм рт. ст.).
Классификация легочной гипертензии приведена в таблице.
Классификация легочной гипертензии (Н.Р. Палеев и др., 1985 с дополнениями)
СТАДИИ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ | |||
I (транзиторная) | II (стабильная) | III (стабильная с СН) | |
Клинические признаки | Огсутствуют | Одышка при обычной ФН, акроцианоз, сердечный толчок, акцент II тона на лёгочной артерии | То же + диффузный цианоз, увеличение печени, отеки |
Рентгенологические признаки | Отсутствуют | Расширение корней легких, выбухание ствола лёгочной артерии, может быть ГПЖ | То же + ГПЖ и дилатация правого желудочка |
ЭКГ-признаки | Отсутствуют или преходящая пере-грузка ПЖ | Чаще имеются признаки перегрузки или ГПП, ГПЖ | Признаки ГПП и ГПЖ |
Степень ДН | 0-I ст. Ра02 и РаС02 в норме | II и II-III ст. Умеренная гипоксемия | III ст. Значительная гипоксемия, гиперкапния |
Вентиляционные нарушения | Умеренные или значительные | Значительные или резкие | Резко выраженные |
Легочная гемодинамика | В покое — давление в легочной артерии в норме, при ФН- повышено | Давление в легочной артерии повышено в покое, возрастает при ФН | Давление в легочной артерии повышено в покое |
Центральная гемодинамика | Нормо- и гинеркинетический тип | Гипер- и эукинетический тип | Гипокинетический тип |
Трудоспособность | Сохранена | Сохранена или ограничена | Ограничена или утрачена |
Принципы лечения.
Основное внимание уделяется лечению обострения бронхолегочного заболевания и устранению гипоксии, гиперкапнии. интоксикации, нарушений кислотно-основного состояния. Необходимо проведение кислородной терапии (30-40-50% увлажненный кислород по 30-40 мин. через носовой катетер со скоростью 4-6 л/мин.), применение периферических вазодилататоров (молсидомин, нитраты пролонгированного действия, антагонисты кальция), мочегонных в сочетании с препаратами калия, витаминов; коррекция реологических нарушений (трентал, курантил, геиарин в малых дозах).Противопоказанные виды и условия труда.
При ДН I ст. противопоказан тяжелый физический труд, работа в неблагоприятных метеорологических условиях (перепады температуры и давления, повышенная влажность и т.п.), с воздействием пыли и раздражающих газов, аллергенов, бронхотропных и пульмотропных ядов. Лицам молодого возраста следует рекомендовать переобучение и обучение новой непротивопоказанной профессии.
При ДН II ст. и СН 0 или СН I ст. противопоказан также физический труд средней тяжести, работа с длительным пребыванием на ногах; умственный труд с высоким нервно-психическим напряжением, речевой нагрузкой.
При ДН II ст. и СН IIA ст. противопоказан также умственный труд средней степени напряженности.
При ДН III ст., СН IIБ-III ст. противопоказан любой профессиональный труд в обычных производственных условиях.
Показания для направления в бюро МСЭ:
тяжелое и средней тяжести основное заболевание; декомпенсированное XЛC; при компенсированном ХЛС — работа в противопоказанных условиях и видах труда и невозможность рационального трудоустройства по заключению ВК лечебно-профилактических учреждений.Необходимый минимум обследования при направлении в бюро МСЭ: рентгенография грудной клетки, спирография, КОС и газы крови, эхокардиография.
Критерии инвалидности.
III группа инвалидности определяется больным с ДН I-II и II ст., компенсированным ХЛС или с СН I, реже — IIА ст., с ограничением способности к трудовой деятельности, самообслуживанию, передвижению I ст., работающим в профессиях тяжелого и средней тяжести физического труда либо умственного труда с выраженным психо-эмоциональным напряжением, постоянной речевой нагрузкой в течение рабочего дня и невозможностью рационального трудоустройства по заключению ВК ЛПУ. Больным доступен легкий физический труд в непротивопоказанных производственных условиях (мелкие слесарно-сборочные работы, ремонт радио-и фотоаппаратуры и др.) и умственный труд с умеренным психоэмоциональным напряжением (инженерно-технические профессии, административно-хозяйственная, канцелярская работа).II группа инвалидности определяется больным с ДН II-III ст. и СН II ст., прогрессирующим течением основного заболевания, нестойким или незначительным эффектом лечения и ограничением способности к трудовой деятельности, самообслуживанию, передвижению II ст. В ряде случаев может быть рекомендован труд в специально созданных условиях, на дому (плетение, вязание, изготовление сувениров, машинописные работы и т.п.).I группа инвалидности определяется больным с прогредиентным течением основного заболевания, ДН III ст., СН IIБ-III ст., с ограничением способности к самообслуживанию, передвижению III ст.
Источник
>
Источник
Заранее хочу предупредить, что описание будет базироваться на действующей законодательной базе, которую повсеместно нарушают экспертные составы ФКУ ГБ МСЭ, судя по отзывам людей, повсеместно. Назначение групп инвалидности в соответствии с нормативно-правовыми документами, скорее исключение, чем норма. Могу только заверить, что будет написано в этой статье, соответствует закону, можете уверенно требовать обязательного исполнения от любого экспертного состава ФКУ ГБ МСЭ в России.
И так, при заболеваниях: астма; астма с преобладанием аллергического компонента; неаллергическая астма; смешанная астма; астма неуточненная назначаются группы инвалидности согласно классификаций и критериев определенных Приказом Минтруда РФ №1024н.
Пункт 1.1.2.1- незначительно выраженная степень нарушения функции дыхательной системы, характеризующаяся легким или среднетяжелым течением вышеуказанных заболеваний, с редкими (2-3 раза в год), сезонными обострениями и/или легкими приступами (бронхиальная астма персистирующая, легкой и средней степени тяжести, контролируемая); с хронической дыхательной недостаточностью 0-1 степени. Определяется — 10-20% нарушения здоровья (1 степень)- группа инвалидности не устанавливается.
Пункт 1.1.2.2.- Умеренная степень нарушения функции дыхательной системы, характеризующаяся среднетяжелым течением вышеуказанных заболеваний с редкими или умеренно частыми обострениями (3-6 раз в год) и среднетяжелыми приступами (бронхиальная асма персистирующая, средней степени тяжести, частично контролируемая); с хронической дыхательной недостаточностью 2 степени. Определяется 40-50% нарушения нарушения здоровья (2 степень) —устанавливается 3 группа инвалидности.
Пункт 1.1.2.3. -Выраженная степень нарушения функции дыхательной системы, характеризующаяся тяжелым течением вышеуказанных заболеваний с частыми (более 6 раз в год) обострениями и тяжелыми приступами, (бронхиальная астма персистирующая, тяжелая неконтролируемая) с хронической дыхательной недостаточностью 2-3 степени, хроническая легочно — сердечная недостаточность 2а стадии. Определяется 70-80% нарушения здоровья (3 степень) —устанавливается 2 группа инвалидности.
Пункт 1.1.2.4 -Значительно выраженная степень нарушения функции дыхательной системы, характеризующаяся тяжелым течением вышеуказанных заболеваний с частыми (более 6 раз в год) обострениями и тяжелыми приступами, (бронхиальная астма персистирующая, тяжелая, неконтролируемая) с хронической дыхательной недостаточностью 3 степени; хроническая легочно -сердечная недостаточность 2б, 3 степени. Определяется 90-100% нарушения здоровья (4 степень) — устанавливается 1 группа инвалидности.
Нет никаких сомнений в том, что такие группы должны устанавливаться на основании клинических диагнозов установленных в государственных медицинских учреждениях, эксперты МСЭ не вправе изменять эти диагнозы, но они преступным образом с помощью служебного подлога в протоколах правильно вносят клинические диагнозы, но неправильно определяют пункты в приложении к Приказу №1024н. Следите за этим, не давайте им обманывать себя. Будьте уверенными в себе, требуйте разъяснения указания на которые они могут ссылаться. Никакие подзаконные акты юридической силы не имеют.
По возможности желательно на освидетельствование, либо переосвидетельствование (особенно в 2019 году, могу начать перепроверку, а значит будет очередное снятие групп необоснованно) приглашать с собой юриста. Даже если это будет стоить каких-то денег, но точно обойдется дешевле, чем потерять статус инвалида любой группы.
В следующих публикациях постепенно будет объяснение по многим заболеваниям, поэтому подписывайтесь наканал, комментируйте, если что не понятно, задавайте вопросы.
Не забывайте ставить лайки.
Источник
Бронхиальная астма характеризуется своим хроническим течением, при котором человек значительно страдает во время приступа и становится недееспособным. Вот почему возможна выдача инвалидности, что происходит после прохождения осмотра и лечения под руководством специальной комиссии.

Симптомы бронхиальной астмы проявляются в виде удушья, когда человек не может нормально получать достаточное количество кислорода и выдыхать углекислый газ. Вот почему люди, страдающие бронхиальной астмой, находятся в группе риска высокой смертности.
Характеристика
Сама по себе бронхиальная астма еще не делает человека инвалидом. Приступы, которые при ней происходят, могут случаться раз в 10 лет, поэтому сильно не нарушают функции дыхательной системы и организма в целом. Однако получение инвалидности возможно, если появляются соответствующие изменения и характеристики осложняющейся болезни. Сайт bronhi.com называет такие показатели для получения инвалидности:
- Легочная или сердечная недостаточность.
- Приступы удушья частые и продолжительные.
- Зависимость от приема гормональных препаратов.
- Воспаление в легких хронического характера.
Постановка диагноза делается врачом в поликлинике по месту проживания. Он выявляет симптомы, проводит диагностические обследования. На начальной стадии бронхиальная астма обычно проявляется редко. Здесь назначаются лекарства, которые достаточно быстро купируют симптомы и помогают в улучшении состояния. Человек обычно чувствует себя хорошо, в редких случаях переживая приступы астмы.

Однако со временем происходит ухудшение состояния, поскольку заболевание невозможно полностью вылечить и оно обладает прогрессирующим характером. Это значительно сказывается на активности и работоспособности человека. Все это время человек находится на учете у врача.
Если вы решили получить справку об инвалидности, тогда у лечащего врача нужно взять два документа:
- Направление на прохождение внутренней медицинской комиссии.
- Справка для медико-социальной экспертизы.
Врач может не видеть оснований для получения инвалидности, однако это уже не ему решать. Он может лишь порекомендовать другие способы лечения, предложив другой набор препаратов.
Внутренняя медицинская комиссия проводит лабораторные и инструментальные обследования больного:
- Электрокардиографию.
- Рентгенографию.
- Стенографию.
- Заключения узких специалистов.
После прохождения всех специалистов и получения всех результатов анализов, больной возвращается к лечащему врачу, который переносит данные в медицинскую карту человека. Затем идет обсуждение о необходимости получения направления на медико-социальную экспертизу. Врач может быть не согласен с необходимостью получения инвалидности, однако больной может настоять. Тогда врач делает пометку «По желанию больного».
После этого нужно записаться на прием в Бюро МСЭ, чтобы в назначенный день прийти вместе со всеми медицинскими справками и документами, паспортом и полисом ОМС. При прохождении процедуры освидетельствования у больного будут интересоваться его условиями проживаниями, работы, самочувствием и прочим для составления полной картины. Если читателю комиссия откажет в предоставлении инвалидности, тогда можно оспорить решение в Главном региональном бюро. Если и здесь будет отказано, тогда можно обратиться в суд.
перейти наверх
Группы инвалидности при бронхиальной астме
Если больному дается инвалидность, тогда это накладывает определенные ограничения на жизнь.
- Легкая и средняя степень бронхиальной астмы, при которой человек лишь частично ограничен в работоспособности и самообслуживании, позволяет получить третью степень инвалидности. При ней больному можно работать, однако не на вредном производстве, в условиях, где рабочее место проветривается, не пыльное. Если же работодатель не может обеспечить всеми условиями инвалида, тогда работник может трудиться не полный рабочий день.
- Средняя и тяжелая степень заболевания, при которой явно отмечаются трудности с дыханием и изменения в строении органов, нарушения кровеносной и эндокринной систем, получают вторую группу инвалидности. Они могут страдать почечной недостаточностью и диабетом. Данная категория людей не способна себя полностью обслуживать и работать, учиться. На рабочем месте им должны быть предоставлены все условия, обусловленные их заболеванием. Можно работать на дому.
- Тяжелая степень бронхиальной астмы, при которой у больного болезнь прогрессирует и отмечаются необратимые изменения в дыхательной системе, позволяет получить первую группу инвалидности. Если человек и работает, то при соблюдении целого ряда условий.
перейти наверх
Положенные льготы
У инвалидов при наличии бронхиальной астмы имеются положенные льготы:
- Право на получение лекарств бесплатно. Если дети могут их получать лишь при обращении к пульмонологу или аллергологу, то взрослым сначала нужно принести справку от Пенсионного фонда о неутрате своей льготы.
- Получение возможности проходить лечение в санаторно-курортных местах. Это позволяет контролировать течение болезни без использования лекарств.
- Право на получение дополнительной жилой площади.
Дети и опекуны детей-инвалидов имеют следующие льготы:
- Сниженные цены на коммунальные услуги.
- Бесплатный проезд в общественном транспорте.
- Бесплатный проезд до места лечения один раз в год.
- Получение профилактических продуктов (молоко) детьми до 15 лет.
- Матери детей-инвалидов могут получать дополнительный отпуск, с них нельзя требовать сверхурочной работы и ночных смен.
- Получение путевок в санатории по льготной цене как детьми, так и их опекунам.
перейти наверх
Служат ли в армии при бронхиальной астме?
Бронхиальная астма становится поводом для исключения человека из списка призывников в армию. Даже легкая степень течения болезни уже делает призывника ограниченно годным. Все это решается на комиссии. Если у человека уже наблюдается заболевание в течение более 5 лет, тогда он точно становится непригодным для армии, даже если приступы удушья происходят раз в год или полгода.

Человек не призывается в армию, если он стоит на учете у врача от 5 лет и периодически проходит лечение. Если же призывник лишь на словах говорит о своей болезни, не имея ни медицинской карты, ни прочих документов, тогда его отправляют на медицинский осмотр и в стационар, чтобы наблюдать и выявлять наличие болезни. Лишь после всех обследований выносится решение.
перейти наверх
Прогноз
Бронхиальная астма — серьезное хроническое заболевание, при котором человек сильно страдает. В момент приступа он не может ничем заниматься, выполнять свои обязанности. Он сам нуждается в помощи. Вот почему он считается ограниченным человеком, поскольку его организм слаб и не функционирует на все 100%. В таком случае лучше не брать больных людей в армию, а в повседневной жизни обеспечивать им более благоприятные условия адаптации и выживания.

Бронхиальная астма становится поводом для присвоения инвалидности и получения отказа от призыва в армию. Также у бронхиальной астмы есть свои минусы, например, во время беременности, о чем тоже следует знать.
Источник


