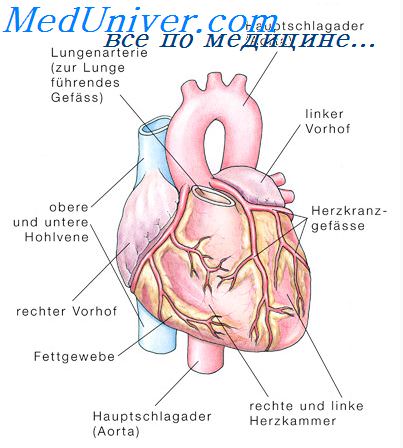
Бронхиальная астма на экг
Повод: «Задыхается, приступ
астмы».
Женщина, 61
год.
Ds: «Бронхиальная астма, средней степени, приступ».
Жалобы: на
чувство нехватки воздуха, кашель с трудноотделяемой мокротой, одышку экспираторного характера. Свистящее, затрудненное дыхание. Ощущение сдавления грудной клетки.
Анамнез: со слов
больного, ухудшение состояния с утра, внезапно. Приступу предшествовало плохое настроение, слабость, ощущение заложенности, першения по ходу трахеи. Сухой кашель. Подобное состояние не впервые. На
протяжении нескольких лет страдает бронхиальной астмой с частыми рецидивами. Постоянно пользуется ингаляторами сальбутамол, небулайзер с препаратами беродуал и пульмикорт. Дата последнего приступа
более двух недель назад. Состоит на Д-учете в ЛПУ у терапевта, пульмонолога. Хронические заболевания: гипертоническая болезнь 2 стадии, риск 3. Бронхиальная астма, средней степени тяжести, частые
рецидивы. Варикозно-расширенные вены нижних конечностей. В ЛПУ обращается крайне редко. Аллерго-эпиданамнез спокойный.
Объективно: общее состояние средней степени тяжести, сознание ясное, положение активное, по шкале Глазго-15 б. Кожные покровы сухие, обычной окраски, цианоз носогубного
треугольника. Сыпи и пролежней нет. Зев чистый, миндалины не увеличены, лимфоузлы не увеличены, отеков нет, температура тела 36,6.
Органы дыхания: ЧДД – 28 в 1 мин, дыхание ритмичное, аускультативно жесткое во всех отделах, хрипы сухие свистящие, слышны на расстоянии, крепитации нет, перкуторный звук легочной по всей
поверхности, шума трения плевры нет, кашель сухой, мокрота трудноотделяемая.
Органы кровообращения: пульс 80 в 1 мин, ритмичный, АД – 140/90, ЧСС – 80 в 1 мин, тоны сердца приглушены. Шумов нет, шума трения перикарда нет, акцента тона нет.
Органы пищеварения: язык влажный, живот правильной формы, мягкий, безболезненный. Отрицательные симптомы: Образцова, Ровзинга, Ситковского, Кохера, Ортнера, Мерфи, Мейо — Робсона, Щеткина —
Блюмберга. Перистальтика прослушивается, печень не увеличена, селезенка не пальпируется. Рвоты нет, стул оформлен, ежедневно.
Нервная система: поведение беспокойное, контактен, чувствительность не нарушена, речь внятная, зрачки ОД = OS, обычные, реакция на свет живая, нистагма нет, ассимметрии лица нет, менингиальные
симптомы отрицательны, очаговая симптоматика — отсутствует, координаторные пробы выполняет верно.
Мочеполовая система: Мочеиспускание свободное, дизурических явлений нет, симптом поколачивания отрицательный.
Данные
инструментальных исследования:
Сатурация О2 = 96%
Пикфлоуметрия 280 л/мин
Глюкометрия = 5,2
— Sol. Beroduali 2 ml. через небулайзер
— Sol. Natrii Chloridi 0,9% — 3 ml.
— Sol. Budesonidi 1 mg. через 5 мин после ингаляции
добавлен в небулайзер.
На фоне проведенной терапии общее состояние больного
улучшилось, хрипы на расстоянии не слышны, ауссультативно дыхание везикулярное, хрипы единичные сухие, АД = 130/80, Ps = 76, ЧДД = 20, сатурация О2 = 98%, пикфлоуметрия 350 л/мин.
Терапия проведена в соответствии с Алгоритмами, код диагноза
J45, раздел Терапия.
Гемодинамика больного стабильная, состояние
удовлетворительное, АД = 130/80, Ps = 76, ЧДД = 18, сатурация О2 = 98%, пикфлоуметрия 360 л/мин.
Оставлен актив в ЛПУ.
Источник
Оглавление темы «Острая сердечная недостаточность»:
Клиническая картина кардиальной астмы. Диагностика кардиальной астмы.Кардиальная астма (КА) — драматическое проявление ОЛЖН. В основе ее развития лежит систолическая или диастолическая дисфункция ЛЖ. Обычно отмечают резкое снижение сократительной функции миокарда (например, когда более 20% его массы выпадает из процесса сокращения при ИМ), рост давления наполнения ЛЖ с последующим ретроградным развитием пассивной ЛГ (гидростатическое давление превышает 28 мм рт. ст. сначала в легочных венах, а потом и в артериях) и давлением заклинивания в ЛА (ДЗЛА) более 18 мм рт. ст. Это способствует повышению проницаемости легочных капилляров, снижению онкотического давления (нарушается баланс между онкотическим и гидростатическим давлением и артериолярным и венозным) и последующему пропотеванию элементов крови в интерстициальную ткань и легкому пропитыванию стенок альвеол. Так появляются отечность слизистой бронхиального дерева (сдавление бронхов извне) и последующий бронхообструктивный синдром (БОС). Бронхиолы (находятся в одном интерстициальном ложе с легочными капиллярами) сдавливаются, их слизистая оболочка набухает, становится отечной, что и определяет клиническую картину кардиальной астмы. Клиническая картина характеризуется развитием респираторного дистресса — появлением в ночное время (во время сна) сухого кашля, тахипноэ и пароксизмальной, нарастающей одышки или удушья вследствие того, что в положении лежа усиливается венозный возврат крови к сердцу, или в связи с острой сердечной катастрофой, возникающей у больного с ХСН. Происходит быстрое повышение нагрузки на левые отделы сердца, с которой оно не справляется. Дополнительно во время сна снижается чувствительность ЦНС, что ухудшает газообмен в легких, в положении лежа нет компенсаторного роста ЧД.
Приступ иногда быстро проходит и без лечения («благодаря открытой форточке»), но, как правило, склонен затягиваться — от десятка минут до нескольких часов. Характер приступов, тяжесть их течения и прогноз разнообразны. В одних случаях приступ КА имеет «предвестники» (в предшествующие 2-3 дня больной отмечает усиление одышки и частоты приступов сухого кашля), а в других — нет (как при митральном стенозе). Больной просыпается (часто в страхе), его дыхание становится частым (ЧД до 30—40 дыхательных движений в 1 мин) и поверхностным (как у «перегревшейся или загнанной собаки») из-за раздражения дыхательного центра. Пациент занимает вынужденное положение — ортопноэ (сидя, с опущенными ногами), иногда с упором на руки для включения в акт дыхания вспомогательных мышц, что снижает застой крови в малом круге кровообращения. Появляются (или усиливаются) сердцебиение (ЧСС более 120-150 уд/мин), сильное ощущение нехватки воздуха — одышка инспираторного или смешанного типа (больные «ловят воздух ртом» и говорят с трудом), надсадный кашель. Вначале он сухой (легкое подкашливание), позже становится продуктивным, с небольшим количеством светлой мокроты, иногда с прожилками крови. АД может быть высоким, а потом резко снижаться на глазах, сигнализируя о коллапсе. Если формируется быстрый подъем давления в малом круге кровообращения (более 50 мм рт. ст., что превышает возможности рефлекса Китаева), то начинается быстрая задержка жидкости в интерстиции. Она в него входит, а обратно вернуться не может из-за высокого венозного давления. Небольшое количество жидкости также поступает и в просвет альвеол, из-за чего возникает органическая блокада газообмена (между воздухом и капилляром оказывается не только эпителий, но и слой жидкости). Это ведет к ускоряющемуся прогрессированию одышки, которая до определенного времени фактически является компенсаторным механизмом. Диагностика включает разнообразные методы исследования. Объективно лицо становится бледным с цианотичным оттенком, кожа покрыта каплями холодного пота (это обусловлено снижением функционирования миокарда ЛЖ и ростом симпатической стимуляции). Больной ведет себя беспокойно, иногда предъявляет жалобы на боли в сердце (если КА развилась на фоне ИМ). На вдохе отмечается втяжение межреберных промежутков и надключичных ямок — признак высокого отрицательного внутригрудного давления, необходимого для дыхания. Границы сердца чаще смещены влево. При аускультации сердца (иногда она затруднительна из-за визинга и массы хрипов) можно выявить симптом той болезни, которая послужила причиной ОЛЖН, глухость тонов сердца, акцент 2-го тона над ЛА, ритм галопа. Пульс частый, слабого наполнения, нередко альтернирующий или нитевидный. Если нет КШ, то АД вначале повышается (как результат симпатической стимуляции), реже остается нормальным, а потом снижается. При выслушивании легких вначале определяют проявления бронхообструктивного синдрома (из-за отека слизистой дыхательных путей) — удлиненный и шумный выдох, «жесткое» дыхание, единичные и рассеянные сухие хрипы (поэтому таких больных часто и опасно путают с пациентами, страдающими истинной БА) или кратковременную крепитацию за счет увлажнения жидкостью стенок альвеол. Позднее возникают незвучные, единичные влажные или крепитирующие хрипы (из-за появления небольшого количества жидкости в мелких бронхах, бронхиолах и альвеолах) сразу в верхних отделах легких, а затем — в задненижних отделах легких с обеих сторон. На рентгенографии грудной клетки обычно определяются признаки венозного застоя, полнокровия; расширение корней легких; нечеткость и усиление легочного рисунка (за счет отечной инфильтрации перибронхиальной межуточной ткани), тонкие линии Керли, отражающие отечность междолевых перегородок и элементы инфильтрации. На ЭКГ снижаются амплитуда зубцов, интервал ST, а также определяются изменения, характерные для основного заболевания. — Также рекомендуем «Дифференциальная диагностика кардиальной астмы. Отек легких.» |
Источник
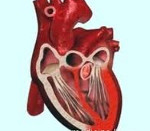
Сердечная астма – острая левожелудочковая недостаточность, обусловленная застоем крови в малом круге кровообращения и интерстициальным отеком легких. Приступы сердечной астмы сопровождаются ощущением острой нехватки воздуха, ортопноэ, надсадным сухим кашлем, цианозом лица, тахикардией, повышением диастолического АД, возбуждением, страхом смерти. Диагноз сердечной астмы основан на оценке клинических симптомов, данных осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ. Приступ сердечной астмы купируется с помощью нитроглицерина, наркотических анальгетиков, гипотензивных и мочегонных препаратов, кровопускания, наложения венозных жгутов на конечности, кислородотерапии.
Общие сведения
Сердечная (кардиальная) астма – клинический синдром, характеризующийся внезапными приступами инспираторной одышки, перерастающей в удушье. В кардиологии сердечная астма относится к тяжелым проявлениям острой недостаточности левых отделов сердца, осложняющей течение ряда сердечно-сосудистых и других заболеваний. При сердечной астме отмечается резкое снижение сократительной способности миокарда и застой крови в системе малого круга кровообращения, приводящие к острым нарушениям дыхания и кровообращения. Сердечная астма может предшествовать развитию альвеолярного отека легких (нередко молниеносного), часто приводящего к летальному исходу.

Сердечная астма
Причины
Сердечная астма может быть связана с непосредственным поражением сердца или развиваться на фоне некардиогенных заболеваний и состояний. Причинами сердечной астмы могут быть первичная острая или хроническая (в стадии обострения) левожелудочковая недостаточность. Сердечная астма может осложнять течение различных форм ИБС (в т.ч. острого инфаркта миокарда, нестабильной стенокардии), постинфарктного и атеросклеротического кардиосклероза, острого миокардита, послеродовой кардиомиопатии, аневризмы сердца. Пароксизмальные формы артериальной гипертензии с высокими подъемами АД и чрезмерным напряжением миокарда левого желудочка, приступы мерцательной аритмии и трепетания предсердий являются потенциально опасными в плане развития сердечной астмы.
К сердечной астме нередко приводят декомпенсированные митральные и аортальные пороки сердца (митральный стеноз, аортальная недостаточность), связанные с препятствием для оттока крови. Нарушению кровотока в левых отделах сердца может способствовать наличие крупного внутрипредсердного тромба или внутриполостной опухоли сердца — миксомы.
Развитие сердечной астмы могут вызывать инфекционные заболевания (пневмония), поражение почек (острый гломерулонефрит), острое нарушение мозгового кровообращения. К факторам, провоцирующим возникновение приступа сердечной астмы, относятся неадекватная физическая нагрузка, сильное эмоциональное напряжение, гиперволемия (при внутривенном введении большого количества жидкости или ее задержке, лихорадке, беременности), обильный прием пищи и жидкости на ночь, переход в горизонтальное положение.
Патогенез
Механизм развития приступа сердечной астмы связан с затруднением внутрисердечной гемодинамики в левых отделах сердца, приводящим к избыточному кровенаполнению легочных вен и капилляров и внезапному повышению гидростатического давления в малом круге кровообращения. Вследствие увеличения проницаемости стенок капилляров происходит активный выход плазмы в ткань легких (в первую очередь в периваскулярные и перибронхиальные пространства) и развитие интерстициального отека легких. Это нарушает вентиляцию легких и ухудшает нормальный газообмен между альвеолами и кровью.
Определенную роль в развитии клинических симптомов сердечной астмы играют нейрорефлекторные звенья регуляции дыхания, состояние мозгового кровообращения. Вегетативная симптоматика, сопутствующая приступу сердечной астмы, развивается при возбуждении дыхательного центра в результате нарушения его кровоснабжения или рефлекторно, в ответ на импульсы из различных очагов раздражения (например, с корня аорты).
Симптомы сердечной астмы
Предвестниками приступа сердечной астмы могут быть появившиеся в предшествующие 2-3 суток одышка, стеснение в груди, покашливание при небольшой физической нагрузке или переходе в горизонтальное положение. Приступы сердечной астмы чаще наблюдаются ночью, во время сна вследствие ослабления адренергической регуляции и увеличения притока крови в систему малого круга в положении лежа. В дневное время приступ сердечной астмы обычно связан с физическим или нервно-психическим напряжением.
Обычно приступы сердечной астмы возникают внезапно, заставляя больного проснуться от ощущения острой нехватки воздуха и нарастания одышки, переходящей в удушье и сопровождающейся надсадным сухим кашлем (позднее — с небольшим отделением прозрачной мокроты). Во время приступа сердечной астмы больному трудно лежать, он принимает вынужденное вертикальное положение: встает или садится в постели, опустив вниз ноги (ортопноэ); дышит обычно через рот, с трудом говорит. Состояние больного сердечной астмой возбужденное, беспокойное, сопровождается чувством панического страха смерти. При осмотре наблюдается цианоз в области носогубного треугольника и ногтевых фаланг, тахикардия, повышение диастолического АД. При аускультации могут отмечаться сухие или скудные мелкопузырчатые хрипы, преимущественно в нижних участках легких.
Продолжительность приступа сердечной астмы может быть от нескольких минут до нескольких часов, частота и особенности проявления приступов зависят от специфики основного заболевания. При митральном стенозе приступы сердечной астмы наблюдаются редко, так как застою в капиллярах и венозном русле малого круга кровообращения препятствует рефлекторное сужение легочных артериол (рефлекс Китаева).
При развитии правожелудочковой недостаточности приступы сердечной астмы могут исчезнуть совсем. Иногда сердечную астму сопровождает рефлекторный бронхоспазм с нарушением бронхиальной проходимости, что осложняет дифференциальную диагностику заболевания с бронхиальной астмой.
При длительном и тяжелом приступе сердечной астмы появляется «серый» цианоз, холодный пот, набухание шейных вен; пульс становится нитевидным, падает давление, больной ощущает резкий упадок сил. Трансформация сердечной астмы в альвеолярный отек легких может происходить внезапно или в процессе нарастания тяжести заболевания, о чем свидетельствует появление обильной пенистой, с примесью крови мокроты, влажных мелко- и среднепузырчатых хрипов над всей поверхностью легких, тяжелого ортопноэ.
Диагностика
Для правильного назначения лекарственной терапии важно дифференцировать приступ сердечной астмы от приступа удушья при бронхиальной астме, остром стенозе гортани, от одышки при уремии, медиастинальном синдроме, истерическом припадке. Установить точный диагноз помогают оценка клинических проявлений сердечной астмы, данные объективного осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ.
Аускультация сердца во время приступа сердечной астмы затруднена из-за наличия дыхательных шумов и хрипов, но все же позволяет выявить глухость сердечных тонов, ритм галопа, акцент II тона над легочным стволом, а также признаки основного заболевания — нарушение ритма сердца, несостоятельность клапанов сердца и аорты и др. Отмечается частый, слабого наполнения пульс, повышение, а затем снижение АД. При выслушивании легких определяются единичные или рассеянные сухие (иногда единичные влажные) хрипы.
На рентгенограмме грудной клетки при сердечной астме отмечаются признаки венозного застоя и полнокровия в малом круге, понижение прозрачности легочных полей, расширение и нерезкость корней легких, появление линий Керли, свидетельствующих об интерстициальном отеке легких. На ЭКГ во время приступа сердечной астмы наблюдается снижение амплитуды зубцов и интервала ST, могут регистрироваться аритмии, признаки коронарной недостаточности.
При сердечной астме, протекающей с рефлекторным бронхоспазмом, обилием свистящих хрипов и повышенной секрецией мокроты, для исключения бронхиальной астмы учитывают возраст первого проявления заболевания (при сердечной астме – пожилой возраст), отсутствие у больного аллергологического анамнеза, хронических воспалительных заболеваний легких и верхних дыхательных путей, наличие острой или хронической сердечно-сосудистой патологии.
Лечение сердечной астмы
Несмотря на то, что приступ сердечной астмы может купироваться самостоятельно, ввиду высокого риска развития отека легких и угрозы жизни больного необходимо экстренное оказание медицинской помощи на месте. Проводимые терапевтические мероприятия должны быть направлены на подавление нейрорефлекторного возбуждения дыхательного центра, снижение эмоционального напряжения и разгрузку малого круга кровообращения.
Чтобы облегчить течение приступа сердечной астмы, больному необходимо обеспечить максимальный покой, удобное полусидячее положение со спущенными ногами, организовать горячую ножную ванну. Показан прием нитроглицерина сублингвально с повторами каждые 5-10 мин. или нифедипина с обязательным мониторингом АД до субъективного облегчения состояния.
При сердечной астме с сильной одышкой и болевым синдромом применяются наркотические анальгетики. В случае угнетения дыхания, бронхоспазма, хронического легочного сердца, отека мозга, они могут быть заменены нейролептаналгетиком — дроперидолом.
Методом срочной разгрузки малого круга кровообращения при артериальной гипертензии и венозном застое является кровопускание (300–500 мл крови). При отсутствии противопоказаний возможно наложение на конечности жгутов, сдавливающих вены и искусственно создающих венозный застой на периферии (продолжительностью не более 30 мин. под контролем артериального пульса). При сердечной астме показаны длительные повторные ингаляции кислорода через этиловый спирт (с помощью носовых катетеров или маски, при отеке легких – ИВЛ), способствующие уменьшению отека легочной ткани.
При развитии приступа сердечной астмы проводится коррекция АД гипотензивными средствами и мочегонными препаратами (фуросемид), Практически во всех случаях сердечной астмы необходимо в/в введение растворов сердечных гликозидов — строфантина или дигоксина. Эуфиллин может быть эффективен при смешанной форме астмы сердечной и бронхиальной, при митральном стенозе за счет расширения коронарных сосудов и улучшения кровоснабжения миокарда. При сердечной астме с нарушением ритма сердечной деятельности применяется электроимпульсная терапия (дефибрилляция). После купирования приступа сердечной астмы проводится дальнейшее лечение с учетом причины заболевания.
Прогноз и профилактика
Исход сердечной астмы в значительной степени определяется основной патологией, приводящей к развитию приступов удушья. В большинстве случаев прогноз сердечной астмы неблагоприятный; иногда комплексное лечение основного заболевания и строгое соблюдение больными ограничительного режима позволяют предупреждать повторные приступы, поддерживать относительно удовлетворительное состояние и даже работоспособность на протяжении нескольких лет.
Профилактика сердечной астмы состоит в своевременном и рациональном лечении хронической ИБС и сердечной недостаточности, артериальной гипертензии, предупреждении инфекционных заболеваний, соблюдении водно-солевого режима.
Источник