Бронхиальная астма неатопическая форма у детей


Астма (удушье) – болезнь с повышенной реактивностью бронхов. Одна из разновидностей недуга – атопическая (неинфекционная, экзогенная) бронхиальная астма, входящая в «большую тройку аллергических болезней». Заболевание, со времён Гомера, находится под пристальным вниманием медиков всего мира, но до сих пор существуют серьёзные трудности с выявлением и постановкой правильного диагноза.
Симптомы атопической формы бронхиальной астмы
В половине случаев атопия развивается на фоне диатеза, экземы, респираторных заболеваний, аллергии. Основные симптомы:
- Удушье, трудности с дыханием. Остро проявляются ночью.
- Свистящее дыхание, хрипы. Чем глубже вдох, тем сильнее слышны помехи.
-
 Сухой лающий кашель. Редко — с отхождением прозрачного секрета по окончании. Важно отметить, что порой это единственный симптом атопической формы бронхиальной астмы.
Сухой лающий кашель. Редко — с отхождением прозрачного секрета по окончании. Важно отметить, что порой это единственный симптом атопической формы бронхиальной астмы. - Крапивница, зуд — частые предшественники приступов.
Одышка при занятиях физическим трудом, спортом – признак средней и тяжёлой степени атопии. Коварство заболевания заключается в том, что явные симптомы можно наблюдать исключительно в периоды обострения. Больной даёт острую реакцию на запахи, перепады температуры и неспецифические раздражители. В таком случае имеет значение наблюдение пациента за периодичностью и характером протекания болезни.
Лечение атопической бронхиальной астмы
Опытный врач поинтересуется обстоятельствами заболевания у пациента, выявит неспецифические для другой патологии признаки. Например, крапивницу, кожный зуд, периодичность, в частности сезонность возникновения. Таким образом исключается «обструктивный бронхит», под видом которого в 20% случаев маскируется заболевание. Это самая большая сложность в настоящее время, поскольку лечение атопической бронхиальной астмы должно быть комплексным. Меры, применяемые при бронхитах, не смогут избавить пациента от самостоятельной, по своей этиологии – атопии.
Первичная противовоспалительная терапия
Существует прямая взаимосвязь между количеством аллергенов в окружающей среде и состоянием больного. Поэтому основная задача элиминационной терапии – исключение контактов с этиологически значимыми веществами-аллергенами. Различают следующие её виды:
-
 Бытовая. Суть её в проведении влажных уборок, особенно перед сном, с целью деакарализации (уничтожения пылевых клещей). Ведь ночные приступы самые частые.Ежедневная обработка игрушек. Исключение ковров, громоздких штор из помещения. Регулярная стирка постельного белья, замена пуховых подушек и перин на принадлежности с гипоаллергенными наполнителями (обыкновенный синтепон, например). Обработка помещения УФ лучами при помощи организации доступа солнечного света естественным путём или применение ламп-излучателей. Поддержание дневной температуры не выше 22 0С, ночной не выше 16-18 0С, влажности воздуха менее 50 %. Астму никогда не вылечить даже самыми современными средствами, если пациент находится в пыльном, душном помещении.
Бытовая. Суть её в проведении влажных уборок, особенно перед сном, с целью деакарализации (уничтожения пылевых клещей). Ведь ночные приступы самые частые.Ежедневная обработка игрушек. Исключение ковров, громоздких штор из помещения. Регулярная стирка постельного белья, замена пуховых подушек и перин на принадлежности с гипоаллергенными наполнителями (обыкновенный синтепон, например). Обработка помещения УФ лучами при помощи организации доступа солнечного света естественным путём или применение ламп-излучателей. Поддержание дневной температуры не выше 22 0С, ночной не выше 16-18 0С, влажности воздуха менее 50 %. Астму никогда не вылечить даже самыми современными средствами, если пациент находится в пыльном, душном помещении. -
 Эпидермальная. Предусматривает удаление из помещения домашних животных. Исключение контактов с тканями натурального животного происхождения – шерстяных пальто, шарфов, шапок, пуховых одеял и т.д.
Эпидермальная. Предусматривает удаление из помещения домашних животных. Исключение контактов с тканями натурального животного происхождения – шерстяных пальто, шарфов, шапок, пуховых одеял и т.д. - Пыльцевая. Может носить как частичный, так и строгий (полный) характер. При частичной элиминации запрещается пребывание в местах, где произрастают растения аллергены. Во втором случае пациент помещается в стерильную палату, где воздух фильтруется.
-
 Инсектная. Направлена на уничтожение тараканов возбудителей.
Инсектная. Направлена на уничтожение тараканов возбудителей. - Грибковая. Помещение постоянного пребывания очищается от плесени, поддерживается оптимальная влажность воздуха. Больному запрещается посещение старых строений, подвалы, хранилища. Назначается диета, исключающая дрожжевые продукты. Строго противопоказаны препараты на основе пенициллина.
- Пищевая. До выявления конкретного раздражителя назначается диета, исключающая самые распространённые продукты, вызывающие аллергию.
Лекарственная противовоспалительная терапия имеет такой же принцип. При выявлении информация о непереносимости, она выносится на лицевую сторону амбулаторной карты пациента.
СИТ – Специфическая иммунотерапия (гипонсенсибилизация) впервые была применена в 1911 г. Суть метода: больным в постепенно увеличивающихся дозах вводится аллерген, с целью снижения чувствительности.Этот метод проводится в специализированных учреждениях, под руководством и наблюдением опытных специалистов. Он имеет множество противопоказаний и строгие условия возможности применения. Но и высокую проверенную эффективность.
Медикаментозная терапия
В период ремиссия назначают иммунокорригирирующие препараты, в период обострения – бронхорасширяющие, противовоспалительные. Антибактериальные препараты назначаются только тем пациентам, у кого исключена соответствующая этимология. В период ремиссии следует уделять внимание физиотерапевтическим процедурам, санаторно-курортному лечению, ЛФК, рефлексотерапии.
Атопическая аллергическая бронхиальная астма в период беременности
Самой большой опасностью для правильно развития ребёнка может стать гипоксия. Но по общемировой статистике, большинство женщин, которые следят за своим здоровьем, отлично справляются. Примерно 14 % отмечают улучшение состояния в период вынашивания плода. Атопическая аллергическая бронхиальная астма в наше время не является противопоказанием к деторождению. Существует множество препаратов, приём которых целесообразен в этот ответственный период и для кормящих матерей.
Атопическая бронхиальная астма у ребенка
В научных кругах укоренилось мнение, основанное на статистических данных, что чаще атопии подвержены мальчики. Поскольку это наследственное заболевание, то признаки проявляются в первые 10 лет жизни. Если один из родителей страдает данным заболеванием, риск проявления его у потомства составляет 20-30 %, если оба, риск возрастает до 75 %. Чем раньше будет поставлен диагноз, тем выше процент выздоровления.
Разделяют следующие степени тяжести приступов астмы:
- Легкая, проходящая (интермиттирующая) – болезнь проявляется реже раза в семь дней, ночные приступы — менее двух случаев за месяц;
- легкая персистирующая – ночью удушье проявляется более раза/неделю, дневные проявления недуга не чаще чем один раз за сутки;
- средняя стадия – ежесуточные приступы, как ночные, так и дневные;
- тяжелая стадия – удушье происходит более трёх раз/сутки.
Крайне опасно развитие у ребёнка астматического статуса, который проявляется затруднением выдоха высокой сопротивляемостью к традиционным способам воздействия.
Лечение атопической астмы ребёнка методом гипонсенсибилизации имеет особую целесообразность, так как эффективность его особенно высока в первые 8 лет жизни пациента, когда формируется иммунный ответ. Но лишь в тех случаях, когда нет противопоказаний. Медицинские препараты требуют тщательного отбора, предпочтение отдают десенсибилизирующей терапии.
Источник

Эндогенная астма – это воспалительное заболевание дыхательных путей, которое вызвано реакцией организма на различные раздражители. В случае если причиной заболевания стали факторы, не связанные с воздействием аллергенов из внешней среды, у больного диагностируется эндогенная форма астмы.
К диагностике и лечению данной патологии необходимо относиться предельно внимательно, так как заболевание прогрессирует со временем. Во многих случаях болезнь развивается у женщин в возрасте от 30 до 40 лет, у мужчин эндогенная бронхиальная астма встречается значительно реже.
Виды бронхиальной астмы

Экзогенная астма, которая также называется аллергической, или атопической, формой заболевания дыхательной системы, развивается на фоне реакции организма на различные аллергены, находящиеся во внешней среде.
Данная разновидность патологии встречается нередко и чаще всего у представительниц прекрасного пола в возрасте старше 35-40 лет.
Эндогенная форма бронхиальной астмы в большинстве случаев развивается стремительными темпами и не имеет никакой связи с наследственными факторами и аллергией – это значительно затрудняет диагностику заболевания и делает ее лечение менее эффективным.
Факторы, влияющие на развитие эндогенной бронхиальной астмы

Эндогенная форма бронхиальной астмы чаще всего возникает под воздействием следующих факторов:
- сильное переохлаждение организма;
- развитие гастроэзофагеального рефлюкса – то есть патологии, при которой содержимое желудка попадает в полость пищевода;
- чрезмерные физические нагрузки;
- нарушения гормонального фона;
- заболевания дыхательной системы инфекционного характера;
- период беременности;
- различные заболевания эндокринной системы;
- воспалительные поражения бронхов;
- сильные нервные потрясения и стрессы.
В некоторых случаях причины развития эндогенной бронхиальной астмы связаны с приемом некоторых лекарственных препаратов, например, содержащих ацетилсалициловую кислоту.
В таких ситуациях медикаментозное средство выступает в качестве агрессивного вещества, провоцирующего проблемы в функционировании дыхательной системы.
Такое же негативное воздействие на состояние дыхательной системы оказывают вредные условия труда на производстве, неблагоприятная экологическая обстановка.
Кроме того, в группу риска попадают люди, чья профессиональная деятельность связана с длительным кислородным голоданием – водолазы, летчики.
Неатопическая бронхиальная астма по своим проявлениям может напоминать обычное простудное заболевание, поэтому многие пациенты просто не обращают внимания на симптомы патологии.
Классификация эндогенной астмы
В зависимости от тяжести течения заболевания выделяются следующие степени эндогенной бронхиальной астмы:
- Первая – сопровождается приступами одышки и кашля, которые беспокоят больного не чаще, чем 1-2 раза в месяц, также называется интермиттирующей.
- Вторая – персистирующее течение бронхиальной астмы легкой степени. Характеризуется приступами удушья, возникающими 2-3 раза на протяжении месяца.
- Третья – патология средней тяжести, при которой у пациента наблюдаются астматические приступы несколько раз в неделю, нарушающие нормальный ритм жизни.
- Четвертая – считается наиболее сложной в лечении и тяжелой, сопровождается регулярными приступами удушья, интенсивным кашлем, а также постоянной бессонницей и дискомфортом.
Также выделяется такое понятие, как астматический статус – это патологическое состояние, при котором астматический приступ продолжается на протяжении длительного времени и не снимается при помощи обычных лекарственных препаратов.
Данное состояние сопровождается интенсивным отеком бронхов, а также их закупоркой густым слизистым секретом. Как результат, может возникнуть остановка дыхания, которая угрожает не только здоровью, но и жизни человека.
Особенности эндогенной астмы

Экзогенная бронхиальная астма развивается на фоне негативного воздействия аллергических факторов – пыли, дыма, плесени, загрязненного воздуха, шерсти животных, растительной пыльцы, косметических или парфюмерных продуктов. Вызвать аллергию может употребление некоторых продуктов питания – шоколада, апельсинов и др.
Эндогенная бронхиальная астма, в отличие от экзогенной формы, хуже поддается лечению, а ее последствия более тяжелые и опасные для жизни человека. Она развивается под воздействием внутренних факторов.
Основные симптомы бронхиальной астмы эндогенного типа:
- сухой непродуктивный кашель с отсутствием мокроты или ее минимальным количеством;
- затрудненное дыхание, удушье;
- частое сердцебиение, усиленная одышка;
- тяжесть в области грудной клетки, ощущение нехватки воздуха;
- посинение кожных покровов около носа и губ, которое возникает на фоне кислородного голодания.
При бронхиальной обструкции у больного человека наблюдаются трудности при дыхании, сухой кашель, ухудшение общего самочувствия, а также нарушения сна.
Пациенты часто жалуются на слабость, вялость, частые головные боли и головокружения.
Диагностика
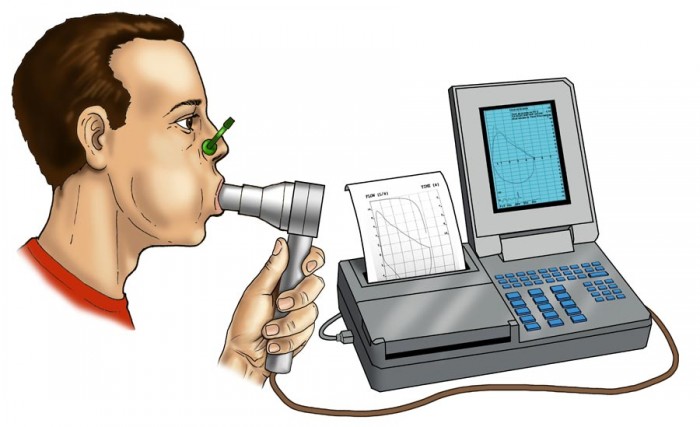
При эндогенной бронхиальной астме необходимо незамедлительно обратиться за врачебной помощью, так как без своевременного и правильно подобранного лечения заболевание может привести к серьезным последствиям для организма человека.
Наиболее эффективные и информативные методы диагностики:
- Общий и биохимический анализ крови, а также анализ мочи.
- Рентгенография.
- Флюорография.
- Реакция кожных проб для выявления возможных аллергенов.
- Лабораторное исследование мокроты, полученной во время приступа кашля.
- Спирография.
Для уточнения диагноза врач может дополнительно назначить специальную пробу с аспирином, которая поможет исключить аллергическую реакцию на лекарственные препараты.
Лечение

Для лечения эндогенной бронхиальной астмы рекомендуется сразу же после проявления первых симптомов заболевания обратиться к врачу. Лечение астмы зависит от таких факторов, как частота и степень тяжести аллергических приступов, а также их продолжительность.
Симптомы и лечение эндогенной бронхиальной астмы зависят от ее причин. Чаще всего применяется комплексный подход, включающий применение лекарственных препаратов, методов физиотерапии, а также специальных лечебных упражнений.
Медикаментозное лечение подразумевает назначение кортикостероидов, лекарственных препаратов с противовоспалительным действием, бета2-агонистов, прием медикаментозных средств, действие которых направлено на устранение отечности и улучшение бронхиальной проводимости. Одними из наиболее эффективных считаются препараты, содержащие теофиллин, фенотерол, сальбутамол, дексаметазон.
В случаях, когда приступы удушья при эндогенной бронхиальной астме вызваны гормональными нарушениями, применяются различные гормональные медикаменты. С целью купирования астматических приступов используются лекарства в форме ингаляторов.
Лфк и санаторно-курортное лечение
Регулярные сеансы лечебной физкультуры и точечного массажа помогают нормализовать выработку бронхиального секрета и облегчить приступы кашля. Положительный результат можно получить от иглорефлексотерапии, регулярного выполнения упражнений дыхательной гимнастики.
В процессе терапии эндогенной бронхиальной астмы чрезвычайно сложно достичь ремиссии, так как в большинстве случаев у пациента наблюдается только облегчение проявлений болезни. В наиболее тяжелых ситуациях, когда медикаментозная терапия не приносит ожидаемых результатов, пациенту рекомендуется провести специальную манипуляцию, в процессе которой врач удаляет густой слизистый секрет, скопившийся в полости легких и бронхиального дерева.
Санаторно-курортное лечение – пациент проходит курс терапии в специализированном лечебном учреждении, где ему предлагается спектр целебных процедур, направленных на облегчение симптомов эндогенной бронхиальной астмы. Кроме того, отдых в специализированных санаториях является эффективным методом профилактики обострений заболеваний дыхательной системы.
Профилактика эндогенной астмы
Для того чтобы не допустить развития такого заболевания, как эндогенная бронхиальная астма, необходимо выполнять несколько важных правил.
Основные способы профилактики болезни:
- делать лечебную гимнастику;
- составить правильный рацион, в котором отсутствуют продукты, провоцирующие развитие аллергических реакций;
- отказаться от вредных привычек – курения и употребления алкогольных напитков;
- систематически выполнять специальные дыхательные упражнения;
- ежедневно совершать пешие прогулки на свежем воздухе;
- избегать эмоциональных потрясений и стрессов.
Для наблюдения за развитием заболевания пациент должен как минимум раз в 6 месяцев проходить врачебный осмотр и сдавать необходимые анализы. Это поможет контролировать течение эндогенной бронхиальной астмы и предупредить возникновение тяжелых осложнений.
Источник