Бронхиальная астма органы кровообращения


Синдром, возникающий внезапно при левожелудочковой сердечной недостаточности, – сердечная астма. Застой крови в кровеносной системе провоцирует приступы затрудненного дыхания, переходящие в удушье.
Так как этот синдром может привести к смерти, в первые минуты приступа нужно срочно обращаться за неотложной помощью. Лечение должно быть комплексным и проводиться в рамках стационарного режима. Кардиолог проводит необходимые обследования, собирает анамнез и на основе полученных данных выбирает схему лечения.
Сердечная астма: общая информация
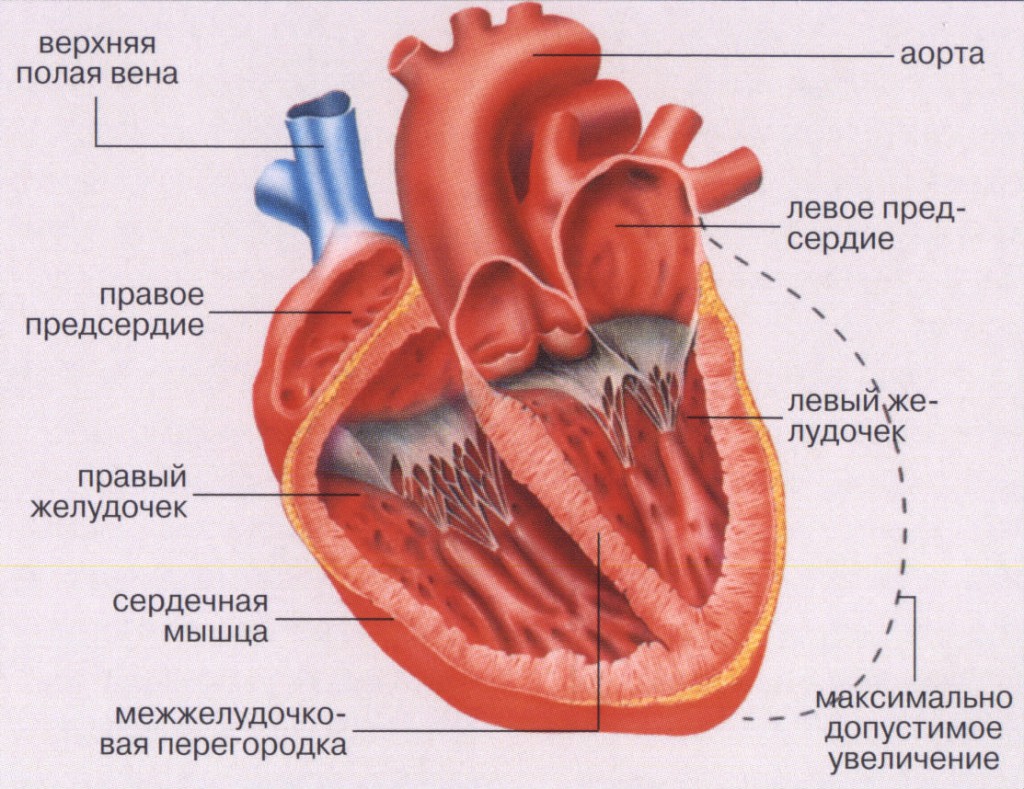
Сердечная астма — это тяжелое состояние организма, для которого характерны резкие приступы осложненного дыхания вплоть до удушья. Случаются такие приступы чаще ночью, длятся они 3-5 минут, но бывают и более долгие, до часа. Кардиологи относят этот вид астмы к симптомам острой сердечной недостаточности на малом круге кровообращения (сердце-легкие-сердце).
По своей сути каждый приступ – это попадание жидкости в органы дыхания. Застой крови в сосудах легких становится причиной затрудненного вдоха, потери сознания, тахикардии и иных нарушений. Без принятия мер на фоне синдрома развивается масштабный альвеолярный отек легких, который приводит к смерти.
Астма бронхиальная и сердечная: отличия
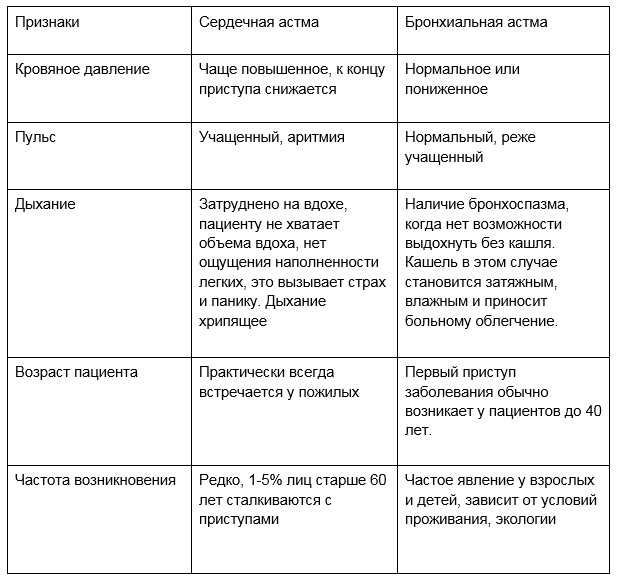
По внешним признакам различия между сердечной астмой и бронхиальной незначительны. Даже специалист на первый взгляд не сможет точно определить природу приступа. Но обычно известна первопричина – заболевание в анамнезе. Бронхиальная, как правило, начинается с аллергии и нарушений работы дыхательной системы, а сердечная – с патологий в области кровеносной системы и сердца.
Трудности при вдохе — главное отличие сердечной астмы от бронхиальной астмы, для которой характерно затруднение при выдохе.
Признаки сердечной астмы также нужно отличать от состояний нервного припадка, сужения дыхательных путей и гортани из-за отека Квинке или сдавливания вен средостения в результате травмы.
Механизм развития и причины сердечной астмы

Причин возникновения синдрома много. Сердечную астму могут спровоцировать такие состояния, как:
- кардиомиопатия;
- острое воспаление сердечной мышцы;
- аневризма;
- ишемическая болезнь;
- стеноз (сужение) митрального клапана;
- истончение миокарда, инфаркт;
- аритмия, тахикардия;
- избыток крови в системе и, как следствие, – высокое артериальное давление (гипертония);
- нарушения работы левых отделов сердца
- также провоцируют приступы образования, перекрывающие ток крови – опухоли, тромбы.
Кроме непосредственно сердечных патологий, повлиять на ухудшение дыхания могут аллергические реакции, пневмония, нарушения циркуляции крови в головном и спинном мозге — инсульты (ишемический, геморрагический).
Провоцирующими факторами являются прежде всего:
- длительное нахождение в неподвижном состоянии;
- злоупотребление алкоголем;
- гестоз у беременных;
- употребление большого количества жидкости и соли, особенно в вечернее время (соль дополнительно задерживает воду, это становится причиной отека легких и нарушений работы сердца);
- постоянные стрессы, из-за которых повышается давление, возникает аритмия, сердце перестает работать в привычном ритме.
Так или иначе, во всех случаях причиной сердечной астмы становится избыточная нагрузка на сердце. Невозможность вдохнуть полной грудью может быть спровоцирована чрезмерной физической нагрузкой, стрессом либо появляется внезапно, без особых причин, на фоне серьезных проблем с кровеносной системой.
Особенности приступа
Спрогнозировать приступ заранее невозможно. Развивается он стремительно. Пациенты с заболеваниями сердца должны знать о риске кардиальной астмы, о том, что может положить начало приступу, его первые признаки и правила оказания первой помощи. Обычно приступ случается, когда человек ложится: меняется положение тела, а вместе с ним интенсивность движения крови. Кровь активнее приливает к легким и там задерживается:
- левое предсердие, которое должно принять объем крови из легких, не справляется с этой задачей;
- митральный клапан между предсердием и желудочком дает сбой, и нарушается направление тока крови;
- левый желудочек не в состоянии протолкнуть кровь в большой круг кровообращения.
Кровь остается в системе малого круга, застой в легких нарастает. Начинаются проблемы с дыханием, повышается давление. Чем серьезнее нарушения в работе сердца, тем меньше провоцирующей физической или эмоциональной нагрузки нужно, чтобы начался приступ.
Малый круг кровообращения в организме человека выглядит так: из правого желудочка кровь проходит через легкие, обогащается кислородом и возвращается в левое предсердие. Механизм развития сердечной астмы связан с неправильной работой именно левой стороны сердца. Если левое предсердие из-за спазма, слабости или по каким-то другим причинам не способно принять в себя объем крови, то происходит ее застой в легочных венах.
Дальнейший патогенез сердечной астмы — интерстициальный отек легких из-за того, что в сосудах возрастает давление, и плазма крови через капилляры попадает в легкие. Именно поэтому кардиальная астма считается жизнеугрожающим состоянием: если не помочь пациенту вовремя, последствия могут быть необратимыми, пациент задохнется из-за жидкости в легких.
Симптомы
Приступ при сердечной астме обычно начинается внезапно. Но предпосылками могут стать постепенно нарастающие проблемы незадолго до появления синдрома. Предвестники появляются на протяжении 2-3 дней: пациент может жаловаться на нарушения дыхания, дискомфорт в грудной клетке при перемене положения тела из вертикального в горизонтальное.
Появляется непривычная одышка даже после небольшой нагрузки или стресса. Признаки могут быть разной степени выраженности, и пациенты, не имевшие ранее серьезных проблем с сердцем, зачастую не обращают на это внимание, ссылаясь на сильную усталость или стрессы.
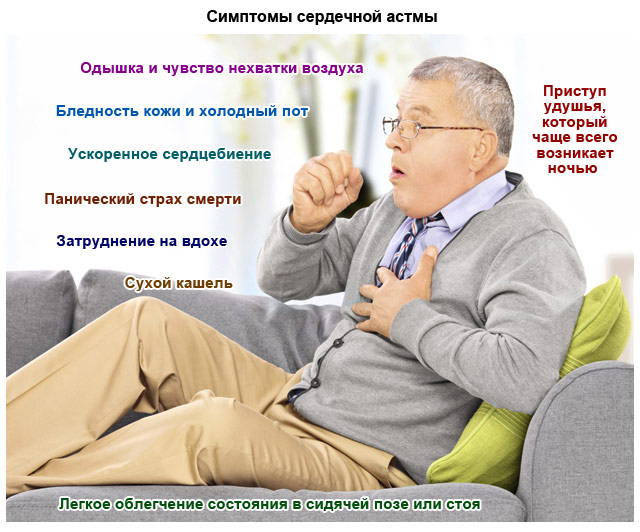
Сам приступ астмы начинается с внезапной нехватки воздуха. Чаще это происходит во время сна, пациент просыпается от того, что не может вдохнуть. Клинические проявления сердечной астмы:
- каждый вдох дается с трудом. Основной симптом – шумное дыхание и отсутствие ощущения наполненности легких кислородом;
- дыхание учащается, но не приносит облегчения, оставаясь поверхностным;
- кожа бледнеет из-за недостатка крови в капиллярах, вокруг губ появляется заметная синюшность, синеют кончики пальцев;
- человек принимает специфическое положение ортопноэ: садится, выпрямляет и немного наклоняет вперед верхнюю часть тела, шею изгибает. Если сесть некуда, пациент упирается руками в стол, спинку кровати, стену. Таким образом он инстинктивно снижает нагрузку на дыхательную систему, чтобы в легкие поступало больше кислорода;
- пульс учащается, сердце бьется в непривычном ритме: слишком быстро или сбивчиво (аритмия);
- вены на шее набухают из-за нарушения оттока крови из верхней части тела;
- через некоторое время (10-15 минут) появляется сухой кашель, который облегчения не приносит. Хрипы при этом влажные и хорошо слышны.
Эти симптомы сердечной астмы вызывают панику, которая усугубляет состояние. Страх появляется из-за кислородного голодания мозга, он заставляет еще больше сжиматься мышцу предсердия, попытки откашляться не дают кислороду попадать в легкие. Поэтому пациентам во время приступа нужно постараться успокоиться и не поддаваться страху.
Осложнения сердечной астмы

Главное осложнение сердечной астмы при длительном застое крови в легких – это обширный отек:
- при кашле начинает отделяться мокрота в небольших количествах;
- кожные покровы приобретают сероватый оттенок, появляется обильный холодный пот из-за нарушения терморегуляции;
- состояние, которое угрожает жизни больного, сопровождается сильной аритмией, тахикардией, розовой пеной изо рта. Кожа синеет из-за длительной нехватки воздуха. Больной не может дышать.
Поэтому уже при первых признаках кардиальной астмы нужно сразу вызывать врача, чтобы не доводить до заполнения альвеол жидкостью и удушья.
Диагностика
При прослушивании стетоскопом врач замечает хрипы в нижней части легких, специфические шумы в сердце и чрезмерное напряжение тех мышц спины и межреберных пространств, которые в обычном состоянии в процессе дыхания не участвуют.
Чтобы подтвердить диагноз «кардиальная астма», после купирования приступа врач назначает:
- ЭКГ;
- рентгенография легких;
- ЭхоКГ.
Для диагностики сердечной астмы достаточно результатов этих обследований. Дополнительно можно сдать анализ крови. Если приступ произошел на почве сердечной недостаточности, то в результатах будут видны последствия серьезных нарушений в работе кровеносной системы.
Первая помощь при приступе

Первым пунктом алгоритма действий является звонок в скорую помощь с четким, быстрым и понятным описанием симптомов состояния больного. Затем меры по оказанию неотложной помощи при сердечной астме должны быть направлены на облегчение дыхания и восстановление работы сердечной мышцы.
Исход приступа во многом зависит от тех людей, которые находятся рядом с пациентом: в тяжелом состоянии больной редко может добраться до телефона, вызвать врача, открыть окно, не говоря уже об остальных мерах. Окружающие должны действовать быстро, четко и без паники:
- Первый пункт доврачебной помощи при сердечной астме – помочь пациенту сесть. Ноги опустить на пол, под спину организовать опору (подушки, спинка стула). При таком положении воздух лучше проникает в легкие и активизируется движение крови по большому кругу кровообращения в нижние конечности.
- Освободить грудную клетку больного от стесняющей одежды.
- Приток свежего воздуха поможет больному меньше паниковать. Поэтому открытое окно будет оптимальным вариантом. Иногда под рукой может оказаться баллон с кислородом – в этом случае он будет как нельзя кстати.
- Через 10 минут поместить ноги пациента в тепло: таз с водой, грелка, одеяло. Сухое или влажное тепло усилит приток крови в нижнюю половину тела и отток из верхней.
- При высоком давлении применяются препараты с сосудорасширяющим действием.
- Если давление высокое, а препаратов под рукой нет, накладывают жгут на бедро поверх одежды в 15 см от паха. Держат такой жгут не более 30 минут. Снимают, как только давление стабилизируется. Жгут уменьшает нагрузку на верхнюю половину тела, не пропуская кровь из большого круга кровообращения в сердце и далее в малый круг. Жгут может накладывать только человек, имеющий необходимые навыки. Неправильное наложение приводит к нарушению кровообращения и иннервации конечности.
- Избежать отека легких помогает вдыхание паров этилового спирта. Его достаточно нанести на вату, ткань или марлю и держать возле лица больного.
Бригада скорой помощи обеспечивает больного кислородной маской, вводит нейролептики внутримышечно для купирования панической атаки и сильные анальгетики, чтобы устранить сердечные боли. Одним из способов снизить давление является кровопускание.
В сложных случаях добавляются препараты для снижения уровня жидкости в организме (мочегонные). Препараты из группы гликозидов помогают снять спазмы сердечной мышцы и наладить ток крови. Экстренно проводится электрокардиостимуляция для выравнивания ритма.
Лечение сердечной астмы

Сразу после приезда бригады скорой помощи и купирования приступа больной либо остается на амбулаторном лечении, либо отправляется в стационар. Решение принимается врачами совместно с пациентом. Лучше соглашаться на госпитализацию, ведь в условиях больницы все обследования проведут быстрее, чем в поликлинике. В любом случае нельзя оставлять кардиальную астму без внимания. Приступ может повториться, когда и где это произойдет, неизвестно.
Лечение сердечной астмы комплексное. Сначала проводятся необходимые анализы и обследования. Врач-кардиолог оценит состояние сердца и легких после приступа и выберет тактику лечения.
Обычно при сердечной астме показаны лекарства, которые:
- устраняют отеки, выводят лишнюю жидкость из организма;
- укрепляют сердечную мышцу;
- восстанавливают ритм сердца и нормализуют давление.
Особенности диеты

Помимо лекарственных препаратов, назначается строгая диета. Рацион должен быть разнообразным, пища приготовлена с максимальным сохранением полезных веществ, витаминов и микроэлементов. Общие правила диеты таковы:
- практически полный отказ от соли;
- пища должна быть легкой, чтобы не задерживалась в организме: супы, мелкорубленые и пюрированные продукты, тушеные и приготовленные в пароварке овощи;
- как можно меньше жиров, подвергшихся тепловой обработке. Идеальными будут блюда отварные и на пару, совсем без масла;
- каши на воде и молоке;
- легкие молочные продукты;
- отварные яйца, свежие овощи и фрукты;
- питьевой режим умеренный. Сразу после приступа лучше ограничивать употребление жидкости (не более 1,5 л в сутки). В дальнейшем можно оставить стандартную норму — 2 л в день.
Не наедаться и не напиваться перед сном. От ужина до сна должно пройти 3 часа.
В первую очередь дальнейшее лечение фокусируется на устранении причины, которая вызвала приступ астмы. Если сердечная недостаточность была вызвана более серьезным заболеванием, врач назначает специфические препараты для его лечения и продолжает наблюдение. После обследования может выясниться, что пациенту необходима операция на сердце. Не стоит отказываться от этого шанса на полноценную жизнь.
Прогноз

Исход приступа сердечной астмы зависит от причин ее возникновения и от того, насколько серьезно отнесется сам пациент к своему состоянию. Выполнение всех рекомендаций кардиолога и прием всех прописанных лекарств в некоторых случаях – мера достаточная для того, чтобы приступ больше не повторился. Но все же этот синдром не возникает без серьезного заболевания, которое требует постоянного контроля, смены образа жизни и привычек.
Даже при общем отличном состоянии пациента прогноз остается неблагоприятным. Считается, что приступ может начаться в любой момент. Состояние, угрожающее внезапной смертью, требует тщательного контроля и бережного отношения пациента к своему здоровью.
Профилактика сердечной астмы
Пациент с любыми болезнями сердца должен знать о риске возникновения сердечной астмы и принимать меры по ее профилактике.
В первую очередь нужно следить за состоянием сердца. Регулярное наблюдение у врача-кардиолога и выполнение всех его предписаний поможет выявить нарушения на ранних этапах. Даже если внешних проявлений сердечных болезней еще не возникало, здоровые люди должны раз в три года проходить диспансеризацию и проверять работу сердечной мышцы.
Здоровый образ жизни позволит сохранить здоровье:
- регулярный восьмичасовой сон;
- прогулки пешком на большие расстояния;
- физические нагрузки в соответствии с состоянием организма;
- отказ от вредных привычек.
При внимательном отношении к своему здоровью каждый сердечник может снизить риск возникновения этого синдрома до минимума.
Источник
Бронхиальная астма
БРОНХИАЛЬНАЯ АСТМА — хроническое рецидивирующее заболевание с преимущественным поражением дыхательных путей. Характеризуется измененной реактивностью бронхов. Обязательным признаком болезни является приступ удушья и (или) астматический статус.
Выделяют две формы бронхиальной астмы — иммунологическую и неиммунологическую — и ряд клинико-патогенетичесиих вариантов: атопический, инфекционно-аллергический, аутоиммунный, дисгормональный, нервно-психический, адренергического дисбаланса, первично измененной реактивности бронхов (в том числе «аспириновая» астма и астма физического усилия), холинергический.
Этиология и патогенез. Общим патогенетическим механизмом, присущим разным вариантам бронхиальной астмы, является изменение чувствительности и реактивности бронхов, определяемое по реакции проходимости бронхов в ответ на воздействие физических и фармакологических факторов. Считают, что у 1/3 больных (преимущественно у лиц, страдающих атоническим вариантом болезни) астма имеет наследственное происхождение. В возникновении аллергических форм астмы играют роль небактериальные (домашняя пыль, пыльца растений и др.) и бактериальные (бактерии, вирусы, грибы) аллергены. Наиболее изучены аллергические механизмы возникновения астмы, в основе которых лежат 1gЕ или 1lG обусловленные реакции. Центральное место в патогенезе «аспириновой» астмы отводят лейкотриенам. При астме физического усилия нарушается процесс теплоотдачи с поверхности дыхательных путей.
Симптомы, течение. Заболевание нередко начинается приступообразным кашлем, сопровождающимся акспираторной одышкой с отхождением небольшого количества стекловидной мокроты (астматический бронхит). Развернутая картина бронхиальной астмы характеризуется появлением легких, средней тяжести или тяжелых приступов удушья. Приступ может начинаться предвестником (обильное выделение водянистого секрета из носа, чиханье, приступообразный кашель т п.). Приступ астмы характеризуется коротким вдохом и удлиненным выдохом, сопровождающимся слышными на расстоянии хрипами. Грудная клетка находится в положении максимального вдоха. В дыхании принимают участив мышцы плечевого пояса, спины, брюшной стопки. При перкуссии над легкими определяется коробочный звук, выслушивается множество сухих хрипов. Приступ, как правило, заканчивается отделением вязкой мокроты. Тяжелые затяжные приступы могут перейти в астматическое состояние — один из наиболее грозных вариантов течения болезни.
Астматическое состояние характеризуется возрастающей резистентностью к бронхорасширяющей терапии и непродуктивным кашлем. Выделяют две формы астматического состояния — анафилактическую и метаболическую. При анафилактической форме, обусловленной иммунологическими или псевдоаллергическими реакциями с высвобождением большого количества медиаторов аллергической реакции (чаще всего у лиц с повышенной чувствительностью к лекарственным препаратам), возникает острый тяжелейший приступ удушья. Метаболическая форма, связанная с функциональной блокадой бета-адренергических рецепторов и возникающая в результате передозировки симпатомиметиков при инфекции дыхательных путей, неблагоприятных метеорологических факторах, вследствие быстрой отмены кортикостероидов, формируется в течение нескольких дней. В ! (начальной) стадии перестает отходить мокрота, появляется боль в мышцах плечевого пояса, грудной клетке и в области брюшного пресса. Гипервентиляция, потеря влаги с выдыхаемым воздухом приводят к увеличению вязкости мокроты и обтурации просвета бронхов вязким секретом. Образование в задненижних отделах легких участков «немого легкого» свидетельствует о переходе статуса во II стадию с явным несоответствием между выраженностью дистанционных хрипов и их отсутствием при аускультации. Состояние больных крайне тяжелое. Грудная клетка эмфизематозно вздута. Пульс превышает 120 в 1 мин. Артериальное давление имеет тенденцию к повышению. На ЭКГ — признаки перегрузки правых отделов сердца. Формируется респираторный или смешанный ацидоз. В III стадии (гипоксически-гиперкапническая кома) нарастают одышка и цианоз, резкое возбуждение сменяется потерей сознания, возможны судороги. Пульс парадоксальный, артериальное давление снижается.
Течение болезни часто циклическое: фаза обострения с характерными симптомами и данными лабораторноинструментальных исследований сменяется фазой ремиссии. Осложнения бронхиальной астмы: эмфизема легких, нередко присоединение инфекционного бронхита, при длительном и тяжелом течении болезни-появление легочного сердца.
Диагноз ставят на основании типичных приступов экспираторного удушья, эозинофилии в крови и особенно в мокроте, тщательно собранного анамнеза, аллергологического обследования с проведением кожных и в некоторых случаях провокационных ингаляционных тестов, исследования иммуноглобулинов Е и G. Тщательный анализ анамнестических, клинических, рентгенологических и лабораторных данных (при необходимости и результатов бронхологического исследования) позволяет исключить синдром бронхиальной обструкции при неспецифических и специфических воспалительных заболеваниях органов дыхания, болезнях соединительной ткани, глистных инвазиях, обтурации бронхов (инородным телом, опухолью), эндокринно-гуморальной патологии (гипопаратиреоз, карциноидный синдром и др.), гемодинамических нарушениях в малом круге кровообращения, аффективной патологии и т. д.
Лечение при бронхиальной астме должно быть строго индивидуализировано с учетом варианта течения, фазы болезни, наличия осложнений, сопутствующих заболеваний, переносимости больным лекарственных средств и наиболее рационального их применения в течение суток. Поликлиника — аллергологический кабинет — специализированное отделение стационара и в последующем постоянное наблюдение в аллергологическом кабинете — примерные этапы преемственности в лечении таких больных.
При атонической бронхиальной астме прежде всего назначают алиминационную терапию — максимально полное и постоянное прекращение контакта с аллергеном. Если аллерген идентифицирован, но изолировать от него больного нельзя, показана специфическая гипосенсибилизация в специализированных аллергологических учреждениях в фазу ремиссии. Больным атонической астмой (особенно при неосложненных формах болезни) назначают кромолиннатрий (интал) по 20 мг 4 раза в день, распыляя его с помощью специального ингалятора. Если астма сочетается с другими аллергическими проявлениями, предпочтительнее прием внутрь задитена (кетотифена) по 1 мг 2 раза в день. Эффект от обоих препаратов наступает постепенно (оценка терапевтической эффективности возможна не менее чем через 3-4 нед). При отсутствии эффекта назначают глюко-кортикоиды, в нетяжелых случаях-желательно в виде ингаляций (бекотид по 50 мкг каждые 6 ч). При тяжелых обострениях показан прием глюкокортикоидов внутрь, начиная с преднизолона по 15-20 мг/сут или триамцинолона по 12- 16 мг/сут; после достижения клинического эффекта дозу постепенно снижают. При пищевой аллергии показано применение разгрузочно-диетической терапии, проводимой в стационаре.
Больным инфекционно-аллергической формой астмы рекомендуют лечение аутовакциной, аутолизатом мокроты, гетеровакцинами, которые в настоящее время готовят по новой технологии. Лечение вакцинами проводят в условиях специализированного стационара. При нарушениях в системе иммунитета назначают соответствующую иммунокорригирующую терапию (левамизол, пирогенал и .др.). В период ремиссии санируют очаги хронической инфекции. Вопрос о показаниях к антибактериальной терапии решают по характеру воспаления на данный момент. Ориентиром служит клеточный состав мокроты: при эозинофилии антибактериальные препараты не рекомендуют. У этой категории больных чаще применяют глюкокортикоиды; интал и задитен менее эффективны.
При инфекционно-зависимой форме астмы показаны оздоровительные мероприятия: физическая активность, регулярные занятия лечебной гимнастикой, закаливающие процедуры. В связи с нарушением мукоцилиарного клиренса необходима разжижающая мокроту терапия: обильное теплое питье, щелочные теплые ингаляции, 3% раствор йодида калия (по 1 столовой ложке 5-6 раз в день при условии переносимости), отвар трав — багульника, мать-и-мачехи и др. , муколитические средства.
Больным астмой физического усилия назначают коринфар при положительной фармакологической пробе с ним: уменьшение бронхоспазма на б-10-й минуте отдыха после приема 20 мг коринфара сублингвально за 1,5 ч до физической нагрузки. При длительном применении препарат принимают по 10 мг 3 раза в день. В случае отрицательного результата фармакологической пробы проводят длительное лечение инталом или задитеном. Целесообразны физические тренировки: плавание или спокойный бег в теплом помещении; при хорошей переносимости каждую неделю увеличивают нагрузку на 1 мин (до 60 мин).
При «аспириновой» астме из рациона исключают продукты, содержащие ацетилсалициловую кислоту (ягоды, томаты, картофель, цитрусовые). Категорически запрещен прием нестероидных противовоспалительных препаратов. При необходимости назначают интал, задитен или кортикостероиды.
При выраженных эмоциональных расстройствах необходимо квалифицированное обследование и лечение психотерапевта с индивидуальным подбором психотропных препаратов. Показаны рациональная психотерапия, рефлексо-терапия.
Для купирования приступов астмы назначают индивидуально подобранную бронхорасширяющую терапию. Оптимальную дозу бронхолитиков подбирают опытным путем (от небольшой дозы к наиболее эффективной). Положительное действие у большинства больных оказывают селективные стимуляторы бета(два)-адренорецепторов (салбутамол, беротек и др.), выпускаемые в виде дозированных ручных (карманных) ингаляторов. Во время приступа помогают 2 вдоха аэрозоля. В легких случаях подобные препараты можно применять в виде таблеток. При более тяжелых приступах используют инъекции бриканила (1 мл 0,005% раствора) или эфедрина (0,5-1 мл 5% раствора), реже адреналина (0,3-0,5 мл 0,1% раствора) п/к. Следует предупредить больных об опасности злоупотребления симпатомиметиками, в частности, в виде дозированньк ингаляторов, которые можно применять не более 3-4 раз в сутки. Передозировка этих препаратов (особенно при гипоксии) может оказать кардиотоксическое действие; кроме того, частое применение симпатомиметиков обуславливает блокаду бета-рецепторов. Эффективным бронхорасширяющим средством остается зуфиллин, назначаемый в тяжелых случаях в/в (5-10 мл 2,4% раствора). Препарат применяют также в виде таблеток (по 0,15 г) и свечей (по 0,3 г).
Холиноблокаторы (атропин, белладонна, платифиллин) предпочтительны при инфекционно-аллергической форме болезни, особенно при обструкции крупных бронхов. Нередко эти препараты присоединяют к другим бронхорасширяющим средствам. Некоторым больным помогают солутан (по 10- 30 капель после еды) и противоастматические сборы в виде порошка для курения или сигарет (астматол, астматин). Следует учитывать влияние холиноблокаторов на мукоцилиар-ный клиренс, что приводит к сгущению мокроты и затруднению ее отделения. Эффективным препаратом этой группы является атровент, выпускаемый в дозированных ингаляторах; его можно применять для профилактики приступов по 2 вдоха 3-4 раза в сутки. Препарат незначительно влияет на мукоцилиарный клиренс. Различные механизмы бронхиальной обструкции у каждого больного обусловливает целесообразность комбинации препаратов. Эффективным препаратом является беродуал -комбинация беротека и атровента в виде дозированного ингалятора.
Лечение астматического статуса проводят дифференцированно в зависимости от его стадии, формы, причины возникновения. При анафилактической форме вводят п/к раствор адреналина и сразу применяют глюкокортикоиды, назначая со 100 мг гидрокортизона в/в капельно. Если в ближайшие 15-30 мин явного улучшения не наступает, влияние гидрокортизона повторяют и начинают в/в капельное введение эуфиллина (10- 15 мл 2,4% раствора). Одновременно проводят оксигенотерапию через носовой катетер или маску (по 2-6 л/мин). Лечение должно проводиться в блоке интенсивной терапии.
Лечение метаболической формы астматического статуса проводят в зависимости от его стадии. Вначале, необходимо ликвидировать непродуктивный кашель, улучшить отхождение мокроты посредством теплых щелочных ингаляций, обильного теплого питья. Если астматическое состояние обусловлено отменой или передозировкой симпатомиметиков, показано капельное введение преднизопона по 30 мг каждые 3 ч в/в до купирования статуса. Развитие ацидоза диктует необходимость в/в вливания 2% раствора гидрокарбоната натрия. Обязательна регидратация путем введения большого количества жидкости. При II стадии астматического состояния дозу глюкокортикоидов повышают (преднизолон до 60- 90-120 мг каждые 60-90 мин). Если в ближайшие 1,5 ч не исчезает картина «немого легкого», показана управляемая вентиляция с активным разжижением и отсасыванием мокроты. В III стадии интенсивную терапию осуществляют совместно с реаниматологом.
После выведения из астматического состояния дозу глюкокортикоидов сразу снижают вдвое, а затем постепенно уменьшают до поддерживающей. Более 50% больных, получающих глюкокортикоиды, нуждаются в длительном их приеме, нередко годами. В таких случаях речь идет о стероидо-зависимом варианте бронхиальной астмы. Диспансерное наблюдение за такими больными, максимальное сокращение поддерживающей дозы глюкокортикоидов, по возможности переход на ингаляционное их применение, комбинация с другими препаратами (задитен, интал, бронхоспазмолитики и др.), прерывистое применение глюкокортикоидов, использование психотропных препаратов и физическая реабилитация позволяют свести до минимума осложнения глгоко-кортикоидной терапии.
У тяжелых больных при отсутствии эффекта или недостаточном эффекте общепринятой терапии, а также при высокой потребности в глюкокортикоидах и в астматическом статусе показано применение плазмафереза.
В период ремиссии проводят гипосенсибилизирующую терапию, санацию очагов инфекции, лечебную физкультуру, физические тренировки (прогулки, плавание), физиотерапию, санаторно-курортное лечение. Наибольшее значение имеет
лечение на местных курортах, так как стало очевидным, что процессы адаптации к новым климатическим условиям и через короткое время реадаптация не оказывают тренирующего действия. Значительно улучшает эффект комплексной терапии квалифицированная психотерапия.
Прогноз. При диспансерном наблюдении (не реже 2 раз в год), рационально подобранном лечении прогноз благоприятен, Летальный исход может быть связан с тяжелыми инфекционными осложнениями, несвоевременной и нерациональной терапией, прогрессирующей легочно-сердечной недостаточностью у больных легочным сердцем.
Источник

