Бронхиальная астма причина хобл
Содержание:
- Миф 1. Если пациент не задыхается, у него нет астмы
- Миф 2. ХОБЛ — это просто кашель курильщика
- Миф 3. Если пациент пользуется ингалятором, значит, лечение бронхиальной астмы и ХОБЛ под контролем
- Миф 4. Все ингаляторы примерно одинаковы
- Миф 5. Всегда можно поменять один ингалятор на другой
По данным Всемирной организации здравоохранения, от бронхиальной астмы страдает около 235 миллионов человек в мире. Это самая распространенная хроническая болезнь среди детей — до 14% маленьких пациентов испытывают те или иные ее симптомы. За последние полвека лечение астмы стало более доступным благодаря широкому распространению ингаляторов, однако в этой области еще очень много мифов, которые мешают добиться полного контроля над заболеванием.
Миф 1. Если пациент не задыхается, у него нет астмы
Бронхиальная астма — хроническое заболевание дыхательных путей, при котором ребенок или взрослый действительно страдает от периодически повторяющихся приступов удушья и свистящего дыхания. Однако тяжесть и частота таких приступов варьируются у разных людей — они могут наступать несколько раз в день или в неделю.
Кроме того, симптомами астмы могут быть:
- кашель, особенно ухудшающийся ночью;
- повторяющееся чувство стеснения в грудной клетке;
- ухудшение симптомов нарушения дыхания ночью, заставляющее пациента просыпаться.
Провоцировать приступы астмы могут следующие обстоятельства:
- контакт с животными, покрытыми шерстью;
- контакт с аллергеном домашнего клеща;
- контакт с аэрозольными химикатами;
- прием некоторых лекарств;
- цветение растений;
- изменение температуры воздуха;
- физическая нагрузка;
- табачный дым;
- сильная эмоциональная нагрузка.
Для того чтобы поставить диагноз бронхиальной астмы, проводят обследование, которое обычно включает:
- исследование функции внешнего дыхания (спирометрия);
- аллергологические тесты;
- клинический анализ мокроты и крови;
- рентгенологическое исследование.
Несмотря на яркие симптомы, вместо диагноза бронхиальной астмы врачи на постсоветском пространстве часто ставят диагноз «обструктивный бронхит» и назначают антибиотики и противокашлевые препараты, которые при астме неэффективны и даже опасны. До последнего времени был также распространен диагноз «предастма», который отсутствует в международной классификации заболеваний.
Все это «смазывает» истинную статистику заболевания в России. По оценкам специалистов, численность больных бронхиальной астмой как минимум в 5-6 раз больше, чем зарегистрированное число пациентов с этим заболеванием — около 1,4 млн человек.
Миф 2. ХОБЛ — это просто кашель курильщика
Действительно, самые распространенные симптомы хронической обструктивной болезни легких (ХОБЛ) — это хронический кашель с патологической мокротой и одышка. Эти симптомы вызваны обструкцией — сужением мелких дыхательных путей — и, соответственно, нарушением движения воздушного потока из легких, которое постепенно прогрессирует, если пациент не получает адекватного лечения. Согласно прогнозам экспертов, в 2030 году ХОБЛ станет третьей ведущей причиной смертности во всем мире.
По мере развития заболевания может значительно затрудняться ежедневная физическая активность, например такая, как подъем по лестнице. Правильное лечение позволяет контролировать состояние пациента и предотвратить потерю жизненной функции легких.
Основная причина ХОБЛ — табачный дым, в том числе пассивное курение. Также сказывается на развитии заболевания загрязнение воздуха — как атмосферного, так и внутри помещений.
Диагноз ХОБЛ подтверждается простым тестом, называемым спирометрией, который показывает, какое количество воздуха человек может вдохнуть и выдохнуть и как быстро воздух может входить в легкие и выходить из них.
Миф 3. Если пациент пользуется ингалятором, значит, лечение бронхиальной астмы и ХОБЛ под контролем
Важно помнить, что астму и ХОБЛ нельзя излечить, однако можно добиться контроля заболевания и замедлить его развитие. Действительно, основной метод лечения бронхиальной астмы и ХОБЛ — ингаляционная терапия. Применение ингаляторов позволяет доставлять действующее вещество в самые мелкие и дальние отделы легких, сократить в десятки раз дозу действующего вещества и избежать побочных явлений.
Однако, как показывает практика лечения астмы и ХОБЛ, недостаточно разработать эффективное действующее вещество и поместить его в ингалятор: врач должен подобрать максимально подходящее для пациента устройство, обучить им пользоваться, а также у пациента должен быть стимул принимать препарат регулярно.
Только при стечении всех этих обстоятельств достигается контроль над заболеванием. В Европе и США это происходит примерно в 50% случаев, в России — лишь у 23% пациентов с бронхиальной астмой.
По словам Владимира Булатова, к.м.н., медицинского директора «АстраЗенека Россия и Евразия», улучшить контроль над заболеванием помогают школы пациентов и информационные онлайн-платформы. Уже разрабатываются digital-устройства, напоминающие пациенту о времени ингаляции лекарственного препарата и контролирующие правильную технику его применения, — они станут незаменимыми помощниками больных астмой в будущем.
Миф 4. Все ингаляторы примерно одинаковы
В настоящее время на рынке существует 5 типов ингаляционных устройств, которые используются для лечения бронхиальной астмы и ХОБЛ:
- дозированные аэрозольные ингаляторы (ДАИ);
- дозированные аэрозольные ингаляторы, активируемые вдохом;
- дозированные порошковые ингаляторы (ДПИ), однодозовые и многодозовые;
- «мягкие» аэрозоли;
- небулайзеры.
Порошковые ингаляторы имеют ряд важных преимуществ: портативность, компактность, удобство, относительная простота функционирования. Они отличаются высокой и стабильной легочной депозицией препарата: более 40% отмеренной дозы попадает в легкие пациента. Это объясняется тем, что при применении многодозовых порошковых ингаляторов пациенту нет необходимости координировать вдох и активацию ингалятора, а качество работы ингалятора в меньшей степени зависит от выраженности обструкции дыхательных путей и силы вдоха пациента.
Также, по данным ряда исследований, у порошковых ингаляторов — наименьший процент ошибок при выполнении ингаляции, который составляет не более 18%. У аэрозольных ингаляторов данный показатель может достигать 80%.
А какие ингаляторы от астмы предпочитают сами пациенты? По данным исследований, наиболее предпочтительны такие параметры, как:
- простота в использовании;
- доступность для понимания инструкции по применению;
- отсутствие необходимости помещать лекарственный препарат в устройство перед применением;
- возможность продолжительного использования ингалятора;
- компактность.
Сергей Зырянов, д.м.н., заведующий кафедрой общей и клинической фармакологии Российского университета дружбы народов уточняет: «Сейчас на рынке появляется большое количество новых препаратов для борьбы с астмой и ХОБЛ. Очень важно, чтобы при регистрации таких лекарственных средств, в особенности дженериков, производитель смог доказать не только эффективность и безопасность действующего вещества, но и эквивалентные характеристики ингаляционного устройства».
Миф 5. Всегда можно поменять один ингалятор на другой
Увы: при переходе с одного ингалятора при бронхиальной астме на другой (даже с одним и тем же действующим веществом) резко увеличивается частота критических ошибок из-за неправильного обращения с устройством, а эффективность терапии снижается в 1,5 раза, предостерегает Александр Синопальников, д.м.н., профессор, заведующий кафедрой пульмонологии Российской медицинской академии последипломного образования Министерства здравоохранения РФ.
От ингаляционного устройства зависит не только эффективность действующего вещества лекарственного препарата, но и готовность пациента к длительному лечению, которое необходимо для поддержания качества жизни пациентов с астмой и ХОБЛ.
Источник
ХОБЛ – собирательное понятие, которое объединяет группу хронических болезней дыхательной системы: хронический обструктивный бронхит (ХОБ), эмфизема легких (ЭЛ), бронхиальная астма (БА) тяжелого течения.
ХОБЛ рассматривают и как симптомокомплекс с признаками терминальной дыхательной недостаточности : ОФВ1<1,5 л или 30% от должной величины, т.е. прогрессирование болезни, приведшее к утрате обратимого компонента бронхиальной обструкции, легочному сердцу. Наиболее часто (около 90%) причиной ХОБЛ является ХОБ, около 1% составляет эмфизема легких (вследствие дефицита α1-антитрипсина) около 10% приходится на БА тяжелого течения.
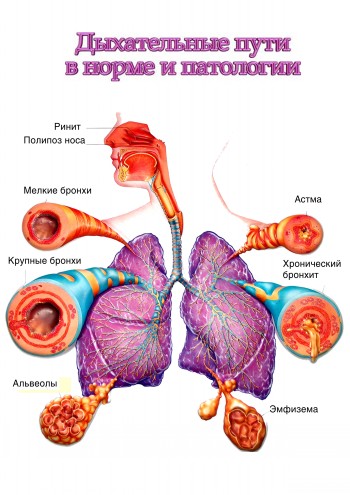
Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, в котором принимают участие тучные клетки, эозинофилы и Т-лимфоциты. У предрасположенных лиц это воспаление приводит к повторяющимся эпизодам хрипов, одышки, тяжести в грудной клетке и кашлю, особенно ночью и/или ранним утром. Эти симптомы обычно сопровождаются распространенной, но вариабельной обструкцией бронхиального дерева, которая, по крайней мере частично, обратима спонтанно или под влиянием лечения. Воспаление также вызывает содружественное увеличение ответа дыхательный путей на различные стимулы (с) GINA (Global Initiative for Asthma).

Распространение бронхиальной астмы.
- Бронхиальной астмой болеет более 300 миллионов людей.
- Заболеваемость бронхиальной астмой в разных странах составляет от 1% до 18% населения (в России – 6,2%).
- Максимальное распространение бронхиальной астмы наблюдается в странах с теплым и сырым климатом, минимальное в зоне пустынь и в Заполярье.
- В настоящее время отмечается нарастание степени тяжести течения бронхиальной астмы.
Факторы, влияющие на развитие и степень тяжести БА:
| Эндогенные: | Экзогенные: |
|
|
Механизм развития бронхиальной астмы:
- Патоморфология
Воспаление дыхательных путей
Ремоделирование бронхиальной стенки
- Патофизиология
Сужение просвета дыхательных путей
Гиперреактивность дыхательных путей
- Особые механизмы
Острый приступ болезни
Ночная астма
Клиническая картина.
Основными симптомами бронхиальной астмы являются эпизоды одышки, свистящие хрипы, кашель и заложенность в грудной клетке. Существенное значение имеют: появление симптомов после контакта с аллергеном, сезонная вариабельность симптомов, наличие родственников с бронхиальной астмой или другими атопическими заболеваниями.
Основные группы препаратов, применяемых для лечения БА:
β2 – адреномиметики (короткого действия – фенотерол, среднего – сальбутамол, длительного – сальметерол, формотерол).
Эффекты: Расслабление гладкой мускулатуры дыхательных путей, подавление высвобождения медиаторов из тучных клеток, повышение мукоцилиарного клиренса, предупреждение бронхоспазма.
М-холинолитики – Ипратропия бромид (атровент).
Метилксантины (короткого действия – Теофиллин, Эуфиллин, длительного – Теопэк, Теофилллон).
Эффекты:бронходилатация,мембраностабилизирующий эффект, улучшение бронхиальной проходимости, положительный ино-, хроно-, дромо- и батмотропный эффекты,возбуждение дыхательного центра,психоэмоциональное возбуждение.
Стабилизаторы мембран тучных клеток (кромогликат натрия (интал),недокромил натрия,кетотифен).
Применяются для базисной терапии легкой степени бронхиальной астмы, профилактики бронхоспазма, вызванного физическим усилием, вдыханием табачного дыма, холодного воздуха
Антилейкотриеновые препараты (антагонисты лейкотриеновых рецепторов –(Зафирлукаст, Монтелукаст),ингибиторы 5-оксиЛОГ (Зилеутон)
Глюкокортикостероиды
Регулируют экспрессию генов, изменяют спектр и количество синтезируемых белков, оказывают противовоспалительный эффект (ФЛА2, стабилизация лизосомальных мембран), влияют на активность фибробластов, уменьшают миграцию моноцитов в очаг воспаления, подавляют фермент гиалуронидазу.
Также для лечения бронхиальной астмы используются ПНЖК (полиненасыщенные жирные кислоты), как ложный субстрат.
Источник
Разница между астмой и ХОБЛ
Респираторные заболевания трудно различить из-за сходства признаков и симптомов, которые они проявляют. Тем не менее, есть кардинальные или отдельные характеристики, которые вы должны знать, чтобы отличать друг от друга. Определенные диагностические процедуры используются для определения этих респираторных состояний. Точный диагноз очень важен, поскольку он является основой для правильного лечения.
Два из этих состояний легких обычно сбиты с толку, потому что большинство симптомов схожи, и их способность влиять на картину дыхания напоминает друг друга — эти два условия — это астма и ХОБЛ. Они могут иметь сходство, но они не совпадают. Основная клиническая разница между ними заключается в том, что обструкция дыхательных путей при астме полностью обратима, но не с ХОБЛ. Чтобы узнать больше об этих респираторных состояниях, читайте дальше.
удушье
Звук свистящего
https://www.differencebetween.net/wp-content/uploads/2009/10/Wheeze2O_noise_reduced.ogg
Астма часто характеризуется обратимым брохоспазмом, вызванным преувеличенным ответом на различные раздражители или аллергены. Большую часть времени, астма диагностируется в детстве или подростковом возрасте, хотя это может произойти в любое время в течение вашей жизни. Нет никаких или нескольких симптомов, проявляющихся между «атаками» или астматическими эпизодами, и они происходят меньше по мере взросления.
ХОБЛ (Хроническая обструктивная легочная болезнь)
ХОБЛ вызвано необратимыми повреждениями в прокладке дыхательных путей, вызванных травмами, вызванными хроническим курением или чрезмерным воздействием загрязнителей окружающей среды. В ответ на травму возникает воспаление, стимулируя поврежденную подкладку, чтобы выделять чрезмерное количество слизи, дополнительно сужая воздушные проходы. ХОБЛ распространена среди людей среднего возраста, у которых есть история хронического курения, и симптомы постоянно присутствуют изо дня в день, в отличие от астмы, симптомы проявляются только во время атак или обострений.
Типы ХОБЛ
- Эмфизема
Это связано с разрушением или повреждением небольших дыхательных путей и альвеол (воздушных мешков) легких.
- Хронический бронхит
Это воспаление бронхов или больших дыхательных путей легких, что приводит к длительному кашлю с чрезмерной продувкой слизи.
Астма против ХОБЛ — Сравнение
Характеристики | удушье | ХОЗЛ |
| Определение | Сужение дыхательных путей легких из-за бронхоспазма. | Сужение или сужение дыхательных путей из-за воспламенения дыхательных путей легких или повреждения в небольших дыхательных путях и альвеол (воздушных мешков) легких. |
| этиология | Астма обычно наследственная или связана с аутоиммунными состояниями и вызвана воздействием аллергенов. | Курение является основной причиной ХОБЛ, но оно также связано с чрезмерным воздействием загрязнителей окружающей среды (оно развивается в результате неправильного образа жизни) |
| Различия | Симптомы астмы являются прерывистыми, и эффекты становятся обратимыми через бронходилататоры. | При ХОБЛ признаки и симптомы являются последовательными. Повреждения в дыхательных путях являются постоянными и необратимыми, а иногда бронхолитические средства практически не влияют. |
| распространенность | Приступы астмы обычно происходят из-за внешних факторов, над которыми вы мало или совсем не контролируете — аллергены, физические нагрузки, загрязняющие вещества, погоду и т. Д. | Симптомы генерируются внутри самой дыхательной системы и могут усугубляться вторичной инфекцией. |
| Признаки и симптомы |
|
* Симптомы могут возникать и уходить, но со временем это становится актуальным и обычно сопровождается рецидивирующими легочными инфекциями. |
| лечение |
|
|
Заметки:
* Существует мало того, что можно сделать для лечения ХОБЛ.
* Человек может проявлять как ХОБЛ, так и Астма.
* Астма и ХОБЛ не могут быть излечены, но симптомы могут быть смягчены.
Возможно, самая большая проблема не связана с определением того, имеет ли пациент астму или ХОБЛ. Он заключается в определении того, как предотвратить и облегчить обострения и проявления симптомов. Как мы все знаем, дыхание — это в основном то, что удерживает нас в живых, и связанные с этим проблемы существенно влияют на качество жизни человека.
Источник
Ãëàâà 6
Áðîíõèàëüíàÿ àñòìà è õðîíè÷åñêàÿ îáñòðóêòèâíàÿ áîëåçíü ëåãêèõ. Ëå÷åíèå îñíîâíûõ ëåãî÷íûõ çàáîëåâàíèé
Ïðîäîëæèì îáñóæäàòü áîëåçíè îðãàíîâ äûõàíèÿ. Òîëüêî òåïåðü ïîãîâîðèì î õðîíè÷åñêèõ çàáîëåâàíèÿõ áðîíõèàëüíîé àñòìå è õðîíè÷åñêîé îáñòðóêòèâíîé áîëåçíè ëåãêèõ.
«Ó ìåíÿ íåò íè àñòìû, íè ýòîé âòîðîé áîëåçíè ñ íåïîíÿòíûì íàçâàíèåì», ñêàæåòå âû. Íå áóäó ÷èòàòü ýòó ãëàâó. Ñòîï, íå òîðîïèòåñü ïåðåâîðà÷èâàòü ñòðàíèöó!
Áðîíõèàëüíàÿ àñòìà
Ñîãëàñíî ìèðîâûì äàííûì ðàñïðîñòðàíåííîñòü áðîíõèàëüíîé àñòìû íà ïëàíåòå ñîñòàâëÿåò äî 10 %. Ïî ðîññèéñêîé ñòàòèñòèêå, îôèöèàëüíîå ÷èñëî áîëüíûõ àñòìîé â Ðîññèè 2 %. Î ÷åì ýòî ãîâîðèò? Ó íàñ ìåíüøå àñòìàòèêîâ, ÷åì â îñòàëüíûõ ñòðàíàõ ìèðà? Íåò, ïðîñòî óñòàíîâëåííûé äèàãíîç èìååò ëèøü îäèí èç ïÿòè ÷åëîâåê, ðåàëüíî ñòðàäàþùèõ ýòîé áîëåçíüþ.
Íàïîìíþ, ÷òî ÿ ïðåïîäàþ êóðñ òåðàïèè â ìåäèöèíñêîì óíèâåðñèòåòå (ýòèì ÿ åùå ðàç îïðàâäûâàþñü, ïî÷åìó âðà÷-êàðäèîëîã ïîçâîëÿåò ñåáå ðàññóæäàòü î íåêàðäèîëîãè÷åñêèõ çàáîëåâàíèÿõ).  ìîåé ãðóïïå îêîëî 10 ñòóäåíòîâ. È ïðàêòè÷åñêè åæåãîäíî èç äâóõ ãðóïï âñåãäà íàõîäèòñÿ õîòÿ áû îäèí ñòóäåíò, êîòîðûé ïîäõîäèò êî ìíå ïîñëå çàíÿòèé ñ âîïðîñîì, ìîæíî ëè ïðîéòè äîîáñëåäîâàíèå, ïîòîìó ÷òî ñèìïòîìû, êîòîðûå ó íåãî åñòü, îêàçûâàåòñÿ, î÷åíü ïîõîæè íà àñòìó.
Ìíîãèå âðà÷è è ïðàêòè÷åñêè âñå ëþäè áåç ìåäèöèíñêîãî îáðàçîâàíèÿ ñ÷èòàþò, ÷òî àñòìà ýòî ïðèñòóïû óäóøüÿ, à åñëè íåò óäóøüÿ, òî íåò è àñòìû. Íè÷åãî ïîäîáíîãî. Ïðèñòóï óäóøüÿ ó áîëüíîãî áðîíõèàëüíîé àñòìîé â XXI âåêå ýòî ïîçîð: ýòî âñåãäà ïîçäíÿÿ äèàãíîñòèêà è íåïðàâèëüíîå ëå÷åíèå.
À òåïåðü ïåðå÷èñëèì ïðèçíàêè, êîòîðûå ïîçâîëÿò çàïîäîçðèòü áðîíõèàëüíóþ àñòìó ó âàñ èëè âàøèõ áëèçêèõ:
1. Ó âàñ è/èëè âàøèõ áëèçêèõ ðîäñòâåííèêîâ åñòü êàêèå-ëèáî àëëåðãè÷åñêèå çàáîëåâàíèÿ (êîæíûå ïðîÿâëåíèÿ, ñåííàÿ ëèõîðàäêà, àòîïè÷åñêèé äåðìàòèò).
2. Êòî-òî èç âàøèõ ðîäñòâåííèêîâ ñòðàäàåò áðîíõèàëüíîé àñòìîé.
3. Âû ÷àñòî è äîëãî áîëååòå ïðîñòóäàìè.  ðàññêàçàõ ïàöèåíòîâ ýòî âûãëÿäèò òàê: «Ó âñåõ ïðîñòóäà ïðîõîäèò çà 5 äíåé, à ÿ ïîòîì êàøëÿþ ìåñÿö, ïðè÷åì íèêàêèå ëåêàðñòâà, âêëþ÷àÿ àíòèáèîòèêè, ìíå íå ïîìîãàþò».
4. Âû ïðîñûïàåòåñü íî÷üþ îò îùóùåíèÿ, ÷òî âàì òÿæåëîâàòî äûøàòü èëè îò ñóõîãî êàøëÿ, ïðè÷åì ýòè ýïèçîäû ïðîâîöèðóþòñÿ àëëåðãåíàìè (âåñåííåå öâåòåíèå, êîíòàêò ñ æèâîòíûì) èëè ïðîñòóäîé.
Óçíàëè ñåáÿ? Èäèòå ê âðà÷ó è îáñëåäóéòåñü. Áåç ïðèìåíåíèÿ ñïåöèàëüíûõ ïðåïàðàòîâ ïîïûòêè ëå÷èòü ïðè àñòìå êàøåëü è îäûøêó ïîäðó÷íûìè ëåêàðñòâàìè èç àïòåêè áóäóò áåçóñïåøíû. Íå áóäóò ðàáîòàòü ïðîòèâîêàøëåâûå è îòõàðêèâàþùèå ïðåïàðàòû èç ïðîøëîé ãëàâû, íå áóäåò òîëêîì ðàáîòàòü ñòàðûé è íåäîáðûé ýóôèëëèí (íåêîòîðûå óìóäðÿþòñÿ æ åãî íàõîäèòü â àïòåêàõ!) îäûøêó íà êîïåéêó óìåíüøàåò, íî ïðîâîöèðóåò àðèòìèè.
Äëÿ ëå÷åíèÿ áðîíõèàëüíîé àñòìû èñïîëüçóþò äâå ãðóïïû ïðåïàðàòîâ. Ïåðâàÿ ãðóïïà ýòî ïðåïàðàòû ðàñøèðèòåëè áðîíõîâ (êîðîòêîãî äåéñòâèÿ: àòðîâåíò, âåíòîëèí, áåðîòåê, áåðîäóàë; äëèòåëüíîãî äåéñòâèÿ: ñåðåâåíò, îêñèñ, ôîðàäèë, îíáðåç). Ïàöèåíòû î÷åíü ëþáÿò ýòè ïðåïàðàòû. Îíè ðàñøèðÿþò áðîíõè, îäûøêà ïðîõîäèò, äûõàíèå îáëåã÷àåòñÿ Íî òîëüêî íà ïåðèîä äåéñòâèÿ ïðåïàðàòà. Îãðàíè÷èâàòü ëå÷åíèÿ àñòìû áðîíõîðàñøèðÿþùèìè ïðåïàðàòàìè ýòî î÷åíü ñåðüåçíîå çàáëóæäåíèå, Âî-ïåðâûõ, â âûñîêèõ äîçàõ ýòè ïðåïàðàòû äàþò ñåðüåçíûå îñëîæíåíèÿ íà ñåðäöå (÷àñòûé ïóëüñ, àðèòìèè, ïîâûøåíèå äàâëåíèÿ). Íî ãëàâíàÿ ïðîáëåìà çàêëþ÷àåòñÿ â òîì, ÷òî ýòè ëåêàðñòâà íå ëå÷àò ñàìó àñòìó, à òîëüêî ñèþìèíóòíî îáëåã÷àþò ñèìïòîìû. Äåëî â òîì, ÷òî â îñíîâå áðîíõèàëüíîé àñòìû ëåæèò àëëåðãè÷åñêîå âîñïàëåíèå, à çíà÷èò, è ëå÷èòü åå íóæíî ñïåöèàëüíûìè ïðîòèâîâîñïàëèòåëüíûìè ïðåïàðàòàìè.
Âòîðàÿ ãðóïïà ñîáñòâåííî ïðîòèâîâîñïàëèòåëüíûå ïðåïàðàòû. Âàæíåéøåå ïðàâèëî ëå÷åíèÿ àñòìû: ïðàêòè÷åñêè êàæäûé àñòìàòèê äîëæåí ïîëó÷àòü ïðîòèâîâîñïàëèòåëüíûå ïðåïàðàòû. Îðãàíèçì òàê óñòðîåí, ÷òî ëþáîå õðîíè÷åñêîå âîñïàëåíèå ñî âðåìåíåì ïðåâðàùàåòñÿ â ñêëåðîç. Íå â òîò ñêëåðîç, êîãäà íå ïîìíèøü, êóäà òîëüêî ÷òî ïîëîæèë î÷êè, à â òîò, êîãäà ôóíêöèîíèðóþùàÿ òêàíü çàìåùàåòñÿ íà ñîåäèíèòåëüíóþ, ïî-ïðîñòîìó, íà ðóáåö. È òîãäà ê 60 ãîäàì âûÿñíÿåòñÿ, ÷òî ó ÷åëîâåêà, êîòîðûé âñþ æèçíü òîëêîì íå ëå÷èë áðîíõèàëüíóþ àñòìó, ôîðìèðóåòñÿ ñåðüåçíàÿ è ïî÷òè íåîáðàòèìàÿ äûõàòåëüíàÿ íåäîñòàòî÷íîñòü.
Ïðîòèâîâîñïàëèòåëüíûå ïðåïàðàòû äëÿ ëå÷åíèÿ àñòìû äåëÿòñÿ íà ãëþêîêîðòèêîñòåðîèäû è âñå îñòàëüíûå. Ñàìûå ÷àñòî èñïîëüçóåìûå ïðåïàðàòû ýòî èìåííî êîðòèêîñòåðîèäû. Íå íàäî èõ ïóãàòüñÿ. Ìåñòíûå ïðåïàðàòû â ôîðìå èíãàëÿòîðîâ âïîëíå áåçîïàñíû, õîðîøî ïåðåíîñÿòñÿ è óñïåøíî ïðèíèìàþòñÿ ïàöèåíòàìè âî âñåì ìèðå. Ýòî ñîâåðøåííî íå òå ãîðìîíû â òàáëåòêàõ (ïðåäíèçîëîí, ìåòèïðåä, äåêñàìåòàçîí è ò. ä.), êîòîðûå èñïîëüçîâàëè â ïðîøëîì, îò êîòîðûõ ïîïðàâëÿëèñü, îò êîòîðûõ âûïàäàëè âîëîñû è ò. ä. Âðåäà îò ñîâðåìåííûõ ïðîòèâîâîñïàëèòåëüíûõ ïðåïàðàòîâ ãîðàçäî ìåíüøå, ÷åì îò íåëå÷åíîé àñòìû, ïîýòîìó íå íàäî áîÿòüñÿ, åñëè âðà÷ íàçíà÷àåò áåêëîìåòàçîí (áåêëàçîí), ôëóòèêàçîí (ôëèêñîòèä) èëè áóäåñîíèä (ïóëüìèêîðò). Ê ñîæàëåíèþ, ñòåðîèäîôîáèÿ ðàñïðîñòðàíåíà íå òîëüêî ñðåäè ïàöèåíòîâ, íî äàæå ñðåäè âðà÷åé, íå æåëàþùèõ «ïîäñàæèâàòü» ïàöèåíòîâ íà ãîðìîíû. Ýòî ñîâåðøåííî íåãðàìîòíî. Ïîâòîðþ, â XXI âåêå çàäûõàòüñÿ îò ïðèñòóïîâ àñòìû áåç ëå÷åíèÿ íåëåïî è ãëóïî. Êñòàòè, åñëè ëå÷èòü àñòìó ïðàâèëüíî è ñèñòåìíî, òî äîçû ãîðìîíàëüíûõ ïðîòèâîâîñïàëèòåëüíûõ ïðåïàðàòîâ ìîæíî óìåíüøàòü äî î÷åíü íåâûñîêèõ.
Âòîðàÿ ãðóïïà ïðîòèâîâîñïàëèòåëüíûõ ïðåïàðàòîâ ãîðàçäî ñëàáåå è èñïîëüçóåòñÿ ëèáî ïðè ëåãêîé àñòìå, ëèáî â äîïîëíåíèå ê êîðòèêîñòåðîèäàì. Ýòî áëîêàòîð ëåéêîòðèåíîâûõ ðåöåïòîðîâ ìîíòåëóêàñò (ñèíãóëÿð) è ñòàáèëèçàòîð òó÷íûõ êëåòîê íåäîêðîìèë (]òàéëåä). Ïîñëåäíèé, âïðî÷åì, ñîâñåì ñëàáåíüêèé è èñïîëüçóåòñÿ òîëüêî ó äåòåé.
Íåñìîòðÿ íà òî ÷òî ÿ ïî îñíîâíîé ñïåöèàëüíîñòè êàðäèîëîã, èíîãäà î÷åíü ëþáëþ ïîëå÷èòü áðîíõèàëüíóþ àñòìó, îñîáåííî åñëè áîëåçíü äèàãíîñòèðîâàíà âïåðâûå è íèêòî äî ìåíÿ íå íàçíà÷àë ëå÷åíèÿ. Áîëåå áëàãîäàðíûõ ïàöèåíòîâ (íå â ìàòåðèàëüíîì ïëàíå, êîíå÷íî, à â ñìûñëå îòâåòà íà òåðàïèþ) ñëîæíî ñåáå ïðåäñòàâèòü. Íèêîãäà íå çàáóäó 24-ëåòíþþ äåâóøêó, êîòîðàÿ áîëåëà àñòìîé ñ 4 ëåò. Íà ñëåäóþùèé äåíü ïîñëå íàçíà÷åíèÿ òåðàïèè îíà ïðèøëà â ñëåçàõ: «ß íèêîãäà íå ìîãëà ïîäóìàòü, ÷òî êîãäà-íèáóäü ñìîãó íîðìàëüíî äûøàòü. ß ñ÷èòàëà, ÷òî ìîÿ îäûøêà è íî÷íîé êàøåëü óæå íåèçëå÷èìû, âåäü âñå ïðåäûäóùèå ïîïûòêè áûëè áåçóñïåøíû »
Íåðåäêî áðîíõèàëüíàÿ àñòìà ñî÷åòàåòñÿ ñ àëëåðãè÷åñêèì ðèíîñèíóñèòîì. Ýòî âïîëíå îáúÿñíèìî. Äåëî â òîì, ÷òî äûõàòåëüíàÿ ñèñòåìà åäèíà îò íîñà äî ëåãî÷íûõ àëüâåîë îíà çàêëàäûâàåòñÿ åäèíîé «äûõàòåëüíîé òðóáêîé». Ýòî óæå ïîòîì òàê äîãîâîðèëèñü, ÷òî âåðõíèå îòäåëû äûõàòåëüíîé ñèñòåìû ïîïàëè â âåäåíèå ËÎÐ-âðà÷åé, à ëåãêèìè çàíèìàþòñÿ ïóëüìîíîëîãè. Íî áîëåçíü åäèíà: àëëåðãè÷åñêîå âîñïàëåíèå áðîíõîâ (àñòìà) è àëëåðãè÷åñêîå âîñïàëåíèå ñëèçèñòîé íîñà è ïðèäàòî÷íûõ ïàçóõ (ðèíîñèíóñèò). Ìåòîäû ëå÷åíèÿ òîæå ñõîäíû äëÿ óìåíüøåíèÿ çàëîæåííîñòè íîñà ïðè àëëåðãè÷åñêîì ðèíîñèíóñèòå èñïîëüçóþò òå æå ïðîòèâîâîñïàëèòåëüíûå ïðåïàðàòû íà îñíîâå êîðòèêîñòåðîèäîâ (íàçîíåêñ, ôëèêñîíàçå).
Ìíîãî èñòîðèé î òîì, êàê áðîíõèàëüíóþ àñòìó ó äåòåé õîðîøî ëå÷àò ãîìåîïàòû. Îñíîâàíû îíè íà òîì, ÷òî âî ìíîãèõ ñëó÷àÿõ àñòìà ó äåòåé ñ âîçðàñòîì ïðîõîäèò (ïðàâèëüíåå ñêàçàòü, íàñòóïàåò ñòîéêàÿ ðåìèññèÿ), è ïàöèåíò áîëåå íå íóæäàåòñÿ â ëå÷åíèè. Íå íàäî ïðèïèñûâàòü ýòî íè ãîìåîïàòèè, íè ÁÀÄàì, íè äðóãèì øàðëàòàíñêèì ìåòîäèêàì. Ïðîñòî òàêîâà îñîáåííîñòü òå÷åíèÿ áîëåçíè.
Õðîíè÷åñêàÿ îáñòðóêòèâíàÿ áîëåçíü ëåãêèõ (ÕÎÁË)
×òî çà çâåðü òàêîé? Âòîðîå ñëîâî â ýòîé êîíñòðóêöèè îáû÷íîìó ÷åëîâåêó ìîæåò áûòü íåïîíÿòíûì. Îáñòðóêöèÿ â ïåðåâîäå íà ðóññêèé ÿçûê ýòî ñóæåíèå. Ñóòü áîëåçíè çàêëþ÷àåòñÿ â ìåäëåííîì íåóêëîííîì ñóæåíèè áðîíõîâ, êîòîðîå â 99 % âîçíèêàåò èç-çà àêòèâíîãî èëè ïàññèâíîãî êóðåíèÿ è ïðèâîäèò ê òÿæåëîé äûõàòåëüíîé íåäîñòàòî÷íîñòè.
Íà÷èíàåòñÿ âñå ñ ïðèâû÷íîãî óòðåííåãî êàøëÿ, êîòîðûé ïðèíÿòî èìåíîâàòü áðîíõèòîì êóðèëüùèêà. Ê 4550 ãîäàì ÷åëîâåê ïîíèìàåò, ÷òî ïðèâû÷íûå íàãðóçêè óæå âûçûâàþò îäûøêó Ñ ýòîãî ìîìåíòà ëîâóøêà íà÷èíàåò çàõëîïûâàòüñÿ.
Ó âàñ âåëèêà âåðîÿòíîñòü ÕÎÁË, åñëè:
? âàì 45 ëåò è áîëüøå;
? âû êóðèòå áîëüøå 30 ëåò õîòÿ áû ïî 1 ïà÷êå ñèãàðåò â äåíü;
? ó âàñ åñòü êàøåëü, ïðåèìóùåñòâåííî ïî óòðàì, è îäûøêà.
Åñëè âû óçíàëè ñåáÿ â ýòîì ïîðòðåòå, òî íåîáõîäèìî ñäåëàòü èññëåäîâàíèå, êîòîðîå íàçûâàåòñÿ ñïèðîìåòðèÿ, èëè ôóíêöèÿ âíåøíåãî äûõàíèÿ (ÔÂÄ).
Ïåðâûé ïðèíöèï ëå÷åíèÿ ÕÎÁË îòêàç îò êóðåíèÿ. Ïðè ïðîäîëæåíèè êóðåíèÿ ëå÷åíèå ïðàêòè÷åñêè áåññìûñëåííî ýòî áóäåò ñèòóàöèÿ êàê â áàñíå ïðî ëåáåäÿ, ðàêà è ùóêó.
Âïðî÷åì, ëå÷èòü, êîíå÷íî, íàäî â ëþáîì ñëó÷àå, è çäåñü íà ïåðâîå ìåñòî âûõîäÿò âñå òå æå áðîíõîðàñøèðÿþùèå ïðåïàðàòû: àòðîâåíò, áåðîäóàë, ñïèðèâà, ôîðàäèë è ò. ä. (ñì. òàáëèöó).
Ïðîòèâîâîñïàëèòåëüíûå ïðåïàðàòû íà îñíîâå êîðòèêîñòåðîèäîâ òîæå ïðèìåíÿþò, íî òîëüêî ïðè òÿæåëûõ ôîðìàõ áîëåçíè.
Ïðè ÕÎÁË áðîíõîðàñøèðÿþùèå ïðåïàðàòû ïîìîãàþò ãîðàçäî õóæå, ÷åì ïðè àñòìå, íî òóò èäåò áîðüáà çà êàæäûé ïðîöåíò áðîíõèàëüíîé ïðîõîäèìîñòè. Óâû, êóðåíèå ñæèãàåò áðîíõè ïðàêòè÷åñêè íåîáðàòèìî.
Îòõàðêèâàþùèå (áðîìãåêñèí, àìáðîêñîë) ìîæíî èñïîëüçîâàòü ïî òåì æå ïðàâèëàì, ÷òî è ïðè ïðîñòóäå, åñëè ìîêðîòà îòõîäèò ïëîõî.
Ïîäâåäåì èòîãè:
Îñíîâíûå ëåêàðñòâåííûå ïðåïàðàòû äëÿ ëå÷åíèÿ çàáîëåâàíèé, ñîïðîâîæäàþùèõñÿ ñóæåíèåì áðîíõîâ
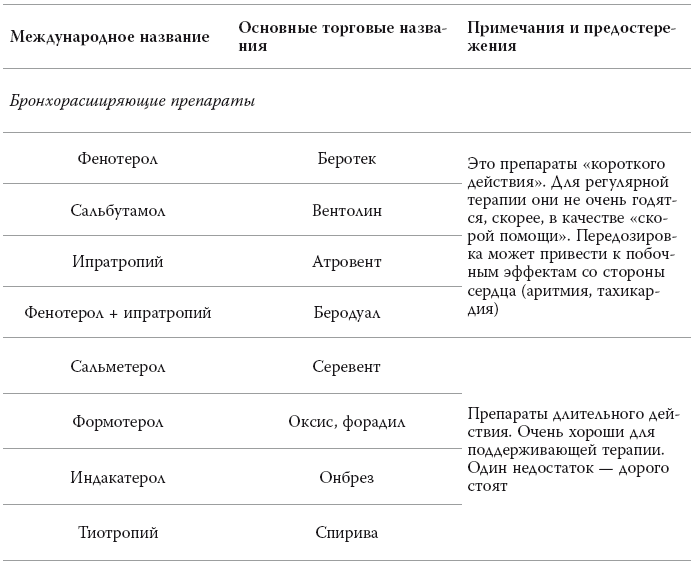
Äîçèðîâêè ïðèâîäèòü íå áóäó. Ýòî ðåöåïòóðíûå ïðåïàðàòû, ïóñòü äîçû ïîäáèðàåò âðà÷.

? Àñòìà è ÕÎÁË äàëåêî íå òàêèå ðåäêèå çàáîëåâàíèÿ, êàê ìîæåò ïîêàçàòüñÿ. Î÷åíü ìîæåò áûòü, ÷òî, ïðî÷èòàâ ýòó ãëàâó, âû â ýòîì óáåäèòåñü ñàìè.
? Èçëå÷èòü áðîíõèàëüíóþ àñòìó ÷àùå âñåãî íå óäàåòñÿ (õîòÿ ó äåòåé îíà èíîãäà ïðàêòè÷åñêè ïîëíîñòüþ ïðîõîäèò, ýòî íàçûâàåòñÿ ðåìèññèÿ), íî ñîâðåìåííûå ìåòîäû ëå÷åíèÿ ïîçâîëÿþò ïîääåðæèâàòü ïðåêðàñíîå êà÷åñòâî æèçíè. Ìíîãèå ñïîðòñìåíû è äàæå îëèìïèéñêèå ÷åìïèîíû ñòðàäàþò ýòèì çàáîëåâàíèåì.
? Íå íàäî áîÿòüñÿ èíãàëÿöèîííûõ ãîðìîíîâ. Ýòî äîñòàòî÷íî áåçîïàñíûå ïðåïàðàòû, êîòîðûå ìîæíî ïðèìåíÿòü â òå÷åíèå äëèòåëüíîãî âðåìåíè. Îíè íå âûçûâàþò çàâèñèìîñòè â îáùåïðèíÿòîì ñìûñëå ýòîãî ñëîâà. Âðåä îò íåëå÷åíîé àñòìû ãîðàçäî áîëüøå.
? Îñíîâà ëå÷åíèÿ õðîíè÷åñêîé îáñòðóêòèâíîé áîëåçíè ëåãêèõ ïîëíûé îòêàç îò êóðåíèÿ. Îäíàêî åñëè ôóíêöèÿ ëåãêèõ ñóùåñòâåííî íàðóøåíà, ïðèäåòñÿ ïîñòîÿííî èñïîëüçîâàòü áðîíõîðàñøèðÿþùèå èíãàëÿòîðû.

Источник

