Бронхиальная астма статьи из научных журналов 2016
Заболеваемость бронхиальной астмой имеет во всем мире тенденцию к росту. Основные причины — аллергизация населения в связи с загрязнением воздушной среды, химизацией сельского хозяйства, увеличившимся использованием различных химических веществ в промышленности. Несомненно, играет роль и широкое применение в лечебной практике антибиотиков, вакцин, сывороток. Лечение бронхиальной астмы затрудняет множественность этиологических факторов и патогенетических механизмов болезни,
Этиологические факторы астмы могут быть распределены на пять групп: неинфекционные аллергены (пыльцевые, пылевые, производственные, пищевые, лекарственные, аллергены клещей, насекомых, животных); инфекционные агенты (вирусы, бактерии, грибки, дрожжи); механические и химические воздействия (пары кислот, щелочей, неорганическая пыль); физические и метеорологические факторы (изменение температуры и влажности воздуха, колебания барометрического давления, магнитного поля Земли); наконец, нервно-психические стрессовые воздействия.
Исходя из современных знаний об этиологии и патогенезе бронхиальной астмы, можно предложить следующее ее определение. Это хроническое, рецидивирующее заболевание, затрагивающее преимущественно дыхательные пути. Характеризуется измененной реактивностью бронхов, обусловленной специфическими иммунологическими или неспецифическими (а возможно, теми и другими) механизмами. Обязательный признак — приступ удушья или астматический статус (иногда их сочетание), в патогенезе которых основную роль играют измененная и чрезмерная секреция слизи в бронхах, их отек и бронхоспазм.
Выявление патогенетических механизмов, определение условий, при которых они формируются, устранение причин их возникновения и коррекция патогенетических механизмов — основная задача лечащего врача.
В распознавании атонического механизма, связанного с аллергизирующим воздействием неинфекционного аллергена, помогают анамнез и кожные аллергологические пробы. Прежде всего, следует выяснить, нет ли связи обострений астмы (особенно в сочетании с вазомоторными ринитом и конъюнктивитом) с сезоном цветения деревьев, кустарников, трав, появлением приступов во время нахождения пациента в поле, лесу. Если есть, то больного направляют в аллергологический кабинет для постановки кожных проб с пыльцевыми аллергенами. Положительные кожные пробы позволяют диагностировать аллергию к пыльце растений.
Информация, полученная от больного, дает возможность предположить аллергические реакции на воздействие пыли, меховых и шерстяных вещей, средств бытовой химии, а также при контакте его с животными, Во всех этих случаях необходимо провести кожные пробы с соответствующим аллергеном.
Для диагностики пищевой аллергии сведений из анамнеза об ощущениях больного после съеденной им пищи недостаточно. Поэтому используют диету с последовательным исключением из рациона продуктов, которые могут вызывать, приступы бронхиальной астмы и другие аллергические синдромы.
Важны также полученные из анамнеза данные о переносимости лекарственных веществ (особенно ацетилсалициловой кислоты и других препаратов из группы салицилатов). Обострения бронхиальной астмы могут вызывать различные лекарства (часто антибактериальные препараты).
Механизм патогенеза бронхиальной астмы, зависящий от инфекционного начала встречается довольно, часто. Диагностика включает решение трех основных задач: выявление инфекционного воспалительного процесса, установление его этиологии и влияния инфекционного процесса на течение бронхиальной астмы.
Для выявления бактериальной, грибковой и плесневой этиологии производят повторные . посевы мокроты или смыва из бронхов на соответствующие среды и определение чувствительности бактериальных возбудителей к антибактериальным препаратам.
Комплекс диагностических приемов помогает выявить локализацию инфекционного воспалительного процесса, нозологическую форму, в которой он проявляется, этиологические факторы воспаления.
Аутоиммунный механизм может быть основным при тяжелом течении бронхиальной астмы. Косвенным подтверждением наличия аутоиммунных изменений служат положительная внутрикожная проба с аутолимфоцитами, высокий уровень кислой фосфатазы сыворотки крови. Аутоиммунный механизм формируется в процессе развития и прогрессирования атонической аллергии и инфекционно-воспалительного процесса в легких и бронхах.
Дисгормональный механизм может быть выражением глкжокортикостероидной недостаточности и дизовариальных нарушений. В первом случае выявляется стероидная зависимость, при которой попытки отмены или уменьшения суточной дозы глюкокортикостероидов приводят к улучшению состояния: нарастанию признаков
обструкции бронхов. Дизовариальный вариант характеризуется приступами удушья и усилением других признаков обструкции бронхов перед и во время менструального цикла, в связи с беременностью и во время климактерического периода.
Нервно-психические механизмы в патогенезе бронхиальной астмы встречаются довольно часто. Они связаны с особенностями преморбидной личности больных и вызываются различными психическими травмами. Не последнюю роль играют травмы головного мозга, диэнцефальные и стволовые расстройства.
Первично измененная реактивность бронхов может быть диагностирована в тех случаях, когда отсутствуют какие-либо признаки аллергии, нарушения функции эндокринной и нервной систем, приводящие к вторичному изменению реактивности бронхов. Типичные проявления ее — приступы удушья после физических перегрузок, от резких запахов, ухудшение состояния в холодную и ветреную погоду, при ее резкой перемене.
Перечисленными методами осуществляют только первичную диагностику. Более углубленное исследование следует проводить в специализированных аллергологических и пульмонологических кабинетах и отделениях.
Можно выделить три этапа развития бронхиальной астмы. Первый характеризуется наличием биологических дефектов, врожденных или приобретенных, у практически здоровых людей. От клинической реализации таких дефектов зависит развитие заболевания. Второй — состояние предастмы. Этот этап необязателен. Болезнь может развиться и без предшествующего первому приступу состояния предастмы. Наконец, третий — клинически выраженная бронхиальная астма, начинающаяся после первого приступа или же астматического статуса.
Предастма не самостоятельная нозологическая форма, а состояние, свидетельствующее о реальной угрозе возникновения бронхиальной астмы. Предастма формируется под влиянием названных выше этиологических факторов. Диагностика ее основана на учете четырех групп признаков: наличие заболеваний бронхов и легких (острый и хронический бронхит, острая и хроническая пневмония с клиническими и функциональными признаками обструкции бронхов); внелегочные аллергические заболевания (вазомоторный ринит и риносинусопатия, крапивница, вазомоторный отек Квинке, мигрень, поллиноз); лабораторные признаки (эозинофилия крови, эозинофилы в мокроте); наследственное предрасположение к бронхиальной астме и другим аллергическим заболеваниям. Состояние предастмы может быть констатировано при наличии у пациента признаков из двух и более указанных групп.
Основная задача при диагностике бронхиальной астмы, от успешного решения которой зависит эффективность лечения и профилактики — установление этиологических факторов и патогенетических механизмов у каждого больного к моменту обследования.
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Козлова А.С.
1
Миненкова Т.А.
1
1 Курский государственный медицинский университет
В данной статье рассмотрена проблема выбора и применения базисной терапии у детей, страдающих бронхиальной астмой. Заболевание остается одной из ведущих нозологий не только среди хронических заболеваний легких, но и в целом среди хронических заболеваний как у детей, так и у взрослых. Проанализированы характерные особенности, влияющие на течение и тяжесть заболевания. На основании анализа применения базисной терапии при лечении бронхиальной астмы у детей, устанавливается , что назначенная базисная терапия является эффективной для осуществления контроля бронхиальной астмы у исследуемой группы детей, но с целью оптимизации терапии пациентов с частично контролируемой и неконтролируемой астмой на стандартной базисной терапии необходимо внедрение дополнительных препаратов. Кроме того, на основании исследования данной патологии выявлено, что помимо уменьшения симптомов заболевания и положительной динамики показателей функции легких достижение ремиссии бронхиальной астмы сопровождается значительным улучшением качества жизни пациентов. Тема данной статьи является актуальной на сегодняшний день, и представленные взгляды будут интересны специалистам как в педиатрической области, так и в области фармацевтики Значимость данной патологии требует дальнейших исследований и внесения новых материалов для успешной терапии.
бронхиальная астма
дети
базисная терапии.
1. Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактики».3-е изд., испр. и доп. – М.: Издательский дом «Атмосфера» ,2008. – 108 с., ил.
2. Ненашева Н. М. Обзор некоторых основных изменений GINA – 2014. // Практическая пульмонология. — № 3.– 2014. С. 5.
3. Akiyama K. The role of fungal allergy in bronichial asthma // Nippon Ishinkin Gakkai Zasshi.- 2016.- V.41.- N 3.- P.149-155.
4. Denning D.W. Adjunctive therapy of allergic bronchopulmonary aspergillosis with intraconazole. // J. Allergy Clin. Immunol. — 2017.- V.82.- P.164.
5. Бронхиальная астма у детей. Стратегия лечения и профилактики. проф. Геппе Н. А., проф. Каганов С. Ю. [Электронный ресурс] // medlinks.ru URL: https://www.medlinks.ru/sections.php?op=viewarticle&artid=76 ( дата обращения: 2.04.2018).
Бронхиальная астма (БА) – хроническое воспалительное заболевание, ассоциированное с вариабельной обструкцией дыхательных путей и бронхиальной гиперреактивностью, проявляется повторяющимися эпизодами свистящего дыхания, кашля, одышки и чувством сдавления в груди.
Бронхиальная астма – хроническое заболевание, которое может привести к значительным ограничениям в физическом, эмоциональном и социальном аспектах жизни больных, может мешать профессиональному росту. Эмоциональные факторы и ограничения в социальной сфере могут быть важнее не адекватно контролируемых симптомов. Неадекватная медицинская помощь может усугублять эти трудности. Многие больные бронхиальной астмой не полностью осознают влияние болезни на их социальную жизнь и заявляют, что ведут «нормальный» образ жизни. Это является следствием того, что их понятие «нормальности», возможно, основано на изменениях и ограничениях, которые они уже включили в свой образ жизни, или следствием маскировки этих ограничений, желания «жить как все». Качество жизни, или общее благополучие, является концепцией, которая может быть полезна для определения степени болезненности, вызванной бронхиальной астмой. Поэтому ВОЗ (1996) уделяет большое внимание развитию науки о качестве жизни как важному инструменту при принятии решения о методах лечения, профилактики, направлениях научных исследований и подготовки медицинского персонала. Качество жизни стало предметом научных исследований, имеющим свои методы определения и критерии оценки. [1]
Актуальность: Актуальными остаются вопросы подбора адекватной терапии при тяжелой форме БА, что обусловлено ограниченными количеством клинических исследований в детской популяции, часто неадекватным подходом при выборе препаратов, их доз, продолжительности лечения, распространенной стероидфобией и низкой приверженностью терапии среди пациентов. Базисная терапия пациентов с бронхиальной астмой строится по ступенчатому принципу и начинается со ступени, наиболее соответствующей степени тяжести течения заболевания.
Существенный прогресс в лечении бронхиальной астмы был достигнут при выделении базисной терапии, призванной воздействовать на воспалительный процесс. К этим методам относится ингаляционное назначение кромогликата или недокромила натрия и кортикостероидных препаратов, специфическая вакцинация аллергенами (иммунотерапия). Основу терапии бронхиальной астмы у детей составляет противовоспалительная терапия. В случаях обострения бронхиальной астмы осуществляется подключение бронхоспазмалити-ческих средств. Характер проводимого противорецидивного лечения определяется тяжестью бронхиальной астмы, возрастом больных детей, динамикой состояния больного на фоне начатой превентивной терапии. Детям с легкой и среднетяжелой бронхиальной астмой противовоспалительная терапия проводится с использованием таких нестероидных противовоспалительных средств, как кромогликат или недокромил натрия, при тяжелом течении бронхиальной астмы необходимо использование ингаляционных кортикостероидов. Одна из причин распространенной фобии при назначении гормональных препаратов обусловлена бесконтрольным назначением препаратов системного действия, применение которых весьма ограничено. Ингаляционные кортикостероиды имеют существенные преимущества перед системными.[4]
Одновременно с проведением базисной терапии у больных бронхиальной астмой детей осуществляется лечение других, сопутствующих основному заболеванию патологических процессов. Осуществление наблюдения за состоянием больного и мониторинга проводимого лечения с исследованием функции внешнего дыхания позволяет в случае необходимости своевременно провести коррекцию назначенной терапии. Кромогликат натрия и недокромил натрия занимают основное место в лечении легкой и среднетяжелой астмы у детей и менее эффективны при тяжелом ее течении. Широкий спектр активности препаратов этого класса определяется способностью ингибировать как раннюю фазу аллергического ответа, так и позднюю фазу аллергических реакций при хроническом воспалении и уменьшать бронхиальную гиперреактивность.[5]
Кромогликат натрия принадлежит к широко используемым фармакологическим средствам лечения бронхиальной астмы у детей. Необходим курс не менее 1,5-2 месяцев по 1-2 ингаляции 3-4 раза в день. Нежелание пациентов и врача ждать в течение этого периода является одной из главных причин, почему антиаллергические препараты рассматриваются как неэффективные. Детям раннего возраста возможны ингаляции раствора препарата с помощью небулайзера масочным способом. При сохраняющихся приступах или бронхообструкции, по данным спирографии, эффективным может быть назначение комбинированных препаратов, в состав которых, помимо кромогликата натрия, входят симпатомиметики. Применение кромогликата натрия способствует урежению и более легкому течению приступов бронхиальной астмы, исчезновению ночных приступов, препарат предупреждает возникновение приступов бронхиальной астмы при физическом напряжении. Длительное применение препарата позволяет поддерживать устойчивую ремиссию болезни. Недокромил натрия представляется более специфичным для лечения воспаления бронхов при астме, тормозит высвобождение медиаторов аллергии. Он ингибирует высвобождение из воспалительных клеток слизистой оболочки дыхательных путей LTC4, PGD2, PAF, хемотаксических факторов. В исследованиях in vitro показана ингибиция аккумуляции эозинофилов в легких после провокаций аллергенами, причем недокромил натрия обладает приблизительно в 6-8 раз большей активностью, чем кромогликат натрия. In vivo кромогликат и недокромил натрия уменьшают активацию эозинофилов, нейтрофилов и макрофагов. Недокромил натрия предотвращает бронхоконстрикцию, вызванную аллергеном, физическими упражнениями, холодным воздухом, диоксидом серы. Продолжительное, не менее 2 месяцев, назначение ингаляций недокромила натрия (по 2 ингаляции 2 раза в день) способствует снижению бронхиальной гиперреактивности, урежению приступов бронхиальной астмы, более легкому их течению и достижению клинической ремиссии болезни. Этот препарат очень широко применяется для лечения астмы у детей. Наряду с дозированным ингалятором применяются ингаляторы со спейсером. У детей с астмой использование только кромогликата или недокромила натрия может обеспечить терапию астмы без потенциальных опасностей, которые отмечаются при применении b2-адреномиметиков, кортикостероидов или теофиллинов. Поэтому эти препараты особенно полезны у детей на начальных этапах заболевания. Ингаляционные кортикостероиды (ИКС). Воспалительный процесс в бронхах выявляется не только во время обострения, но и в фазе ремиссии, в связи с чем необходимым является длительное применение противовоспалительных препаратов для профилактики обострений бронхиальной астмы. Наиболее мощным противовоспалительным эффектом обладают кортикостероиды, которые применяются как короткими курсами при лечении обострений, так и длительно при непрерывно рецидивирующем течении астмы. В клинической практике наиболее показательным при лечении ИКС является улучшение легочной функции. Другие положительные эффекты включают уменьшение вариабельности показателей ФВД в течение дня, а также потребности в кортикостероидах per os, защиту от бронхоконстрикции при контакте с антигеном, при длительном применении снижение частоты обострений и частоты госпитализаций. Предполагается влияние ингаляционных кортикостероидов на снижение смертности от астмы, предотвращение изменений в легких, ведущих к необратимой обструкции дыхательных путей. Современные ингаляционные кортикостероиды (беклометазон, будезонид, флунисолид, флутиказон) оказывают минимальное общее воздействие. Результаты исследований свидетельствуют о необходимости длительного применения ингаляционных кортикостероидов при тяжелом течении (не менее 6-8 месяцев), однако даже при длительной ремиссии после отмены препарата возможно возобновление симптомов заболевания. Ингаляционные кортикостероиды назначают после ликвидации основных симптомов острой дыхательной недостаточности, восстановления бронхиальной проходимости. Ингаляционные кортикостероиды имеют относительно медленное начало действия через несколько дней, поэтому возможна комбинация в начале лечения с парентеральным или энтеральным введением кортикостероидов и бронхолитиков (пролонгированными теофиллинами и симпатомиметиками). При кратковременном назначении ингаляционные кортикостероиды не имеют очевидных побочных эффектов. Менее чем у 5% пациентов отмечается оральный кандидоз, несколько чаще описана дисфония (20-30%). Длительное назначение нередко ограничивается опасением побочных эффектов в виде системного воздействия на организм. В настоящее время не получено клинически достоверных данных депрессивного влияния ИКС на гипоталамо-гипофизарно-надпочечниковую систему у детей, которым проводят эту терапию в течение нескольких лет при использовании стандартных (в педиатрии) доз. Нет доказательств увеличения риска катаракт у детей, частоты инфекций, включая туберкулез, при лечении ИКС. У маленьких детей, лечившихся небулизированными кортикостероидами, может наблюдаться истончение кожи вокруг рта. Бронхорасширяющая терапия для длительного применения. При недостаточном эффекте базисной противовоспалительной терапии в комплекс терапии добавляют пролонгированные бронхолитики (теофиллины длительного действия или пролонгированные b2-агонисты). Теофиллины длительного действия используют как в комплексе противовоспалительной терапии, так и для предупреждения возникновения приступов бронхиальной астмы, особенно ночных.[5]
Ингаляционные b2-агонисты длительного действия (сальметерол, формотерол) обеспечивают бронходилатирующий эффект на протяжении 12 часов. Пролонгированные b2-агонисты обычно назначают больным при наличии признаков недостаточной эффективности проводимой противовоспалительной терапии. Их можно использовать в целях сокращения числа возникающих приступов бронхиальной астмы и, в частности, для предупреждения приступов, возникающих в вечерние и ночные часы. Пероральные формы b2-агонистов длительного действия (например, вольмакс, спиропент) в основном используются при нетяжелом течении бронхиальной астмы.
Другая медикаментозная терапия:
Антилейкотриеновые препараты. Ингибиторы синтеза (зилетон) и блокаторы рецепторов к лейкотриенам (зафирлукаст, монтелукаст). Кетотифен находит применение в лечении легкой и среднетяжелой бронхиальной астмы у детей, особенно у детей раннего возраста при сочетании бронхиальной астмы с кожной и/или гастроинтестинальной аллергией. Противоаллергический иммуноглобулин, гистаглобулин . В настоящее время не рекомендуются большинством руководств в качестве стандартного метода терапии БА. Иммуностимуляторы бактериального происхождения (IRS-19, бронхо-мунал, бронховакс, рибомунил и др.). Применение иммуностимулирующих бактериальных препаратов снижает частоту интеркуррентных острых респираторных заболеваний и обострений очагов хронической инфекции и тем самым способствует урежению обострений бронхиальной астмы. Не входят в число стандартных методов базисной терапии . [3]
Целью исследования являлась оценка вариантов базисной терапии у детей, страдающих бронхиальной астмой.
Материал и методы исследования: работа проведена в дизайне простого открытого клинического проспективного рандомизированного исследования; было обследовано 30 детей в возрасте от 5 до 14 лет, которым проводилось лечение на базе 1 педиатрического отделения ОБУЗ «ОДКБ»; критерием включения пациентов в исследование явилось: наличие у них бронхиальной астмы; критерием исключения пациентов из исследования явилось: наличие другой патологии. Степень тяжести астмы и уровень контроля болезни на момент сбора информации уточняли в соответствии с Федеральными клиническими рекомендациями по диагностике и лечению бронхиальной астмы от 2013г. и GINA-2014. Pезультаты исследования обрабатывались с использованием стандартных методов вариационной статистики, используемых при сравнении средних величин, интенсивных и экстенсивных показателей.
В ходе проделанной работы было выявлено следующее распределение пациентов по полу: мальчики составили 60%(18), а девочки – 40%(12). Средний возраст в исследованной группе детей составил 7,53±0,45 лет. Средняя продолжительность заболевания у обследованных детей составила 1,5±1,3 лет. 50% (15) пациентов поступили в период обострения бронхиальной астмы с менее выраженной симптоматикой, а 13,3%(4) пациентов – в период обострения с приступом удушья, оставшиеся 36,7%(11) пациентов были госпитализированы на дообследование и аллергообследование.
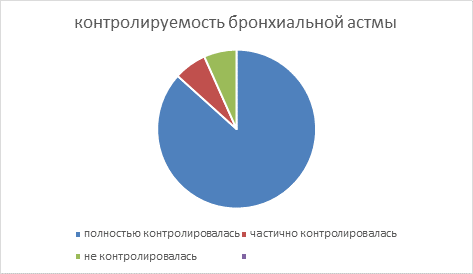
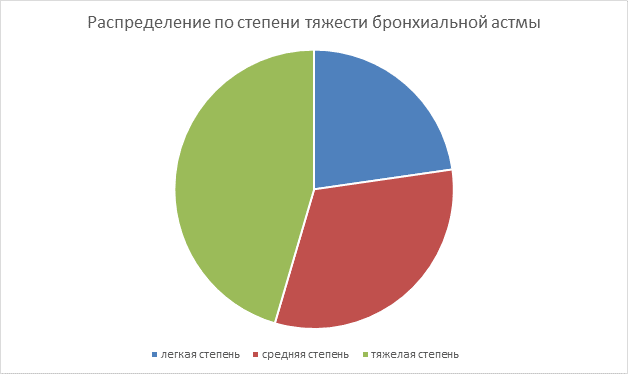
Распределение по степени тяжести бронхиальной астмы было следующим: легкая астма – 33,3%(10), средней степени тяжести – 46,7%(14), тяжелая астма – 20%(6). Было выявлено, что астма контроль заболевания был достигнут у 60%(18) пациентов, частично контролировалась у 26,7%(8), вовсе не контролировалась у 13,3%(4).
Из объективного обследования было выявлено, что перкуторно – ясный легочный звук и аускультативно – везикулярное дыхание у 26,7%(8), ясный легочный звук и жесткое дыхание у 53,3%(16), коробочный легочный звук, жесткое дыхание, сухие хрипы у 20%(6).
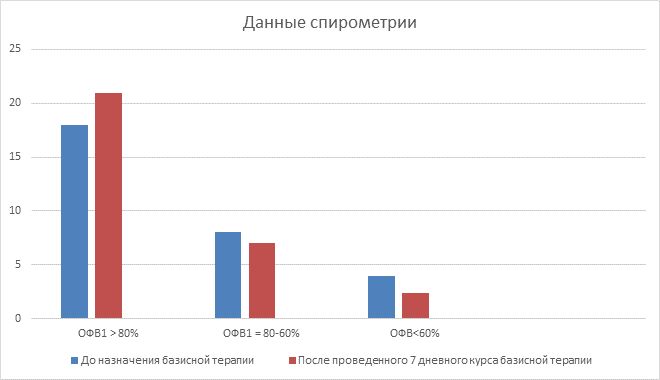
Данные спирометрии до назначения базисной терапии выглядели следующим образом: ОФВ1 ≥ 80% от должного зарегистрирован у 60%(18) пациентов, ОФВ1 80 – 60% от должного – у 26,7%(8) и менее 60% от должного – у 13,3%(4).
Были определены следующие варианты базисной терапии: 33,3% (10) пациентам терапия проводилась кромонами, антилейкотриеновыми препаратами (тайлед, сингуляр), монотерапия ингаляционными глюкокортикостероидами (пульмикорт) – 33,3%(10) пациентов, терапия ингаляционными глюкокортикостероидами в средних или высоких дозах в комбинации с ингаляционным ß2-агонистом длительного действия (серетид, симбикорт) – 33,3%(10).
После проведенного 7 дневного курса базисной терапии :
ОФВ1 ≥ 80% от должного зарегистрирован у 70%(21) пациентов, ОФВ1 80 – 60% от должного – у 23,3%(7) и менее 60% от должного – у 6,7%(2);астма хорошо поддавалась контролю у 86,6%(26) пациентов, частично контролировалась у 6,7%(2), вовсе не контролировалась у 6,7%(2).

Заключение: Таким образом, назначенная базисная терапия является эффективной для осуществления контроля бронхиальной астмы у исследуемой группы детей.
Данные варианты терапии способствовали улучшению показателей функции внешнего дыхания по результатам повторной спирометрии.
С целью оптимизации терапии пациентов с частично контролируемой и неконтролируемой астмой на стандартной базисной терапии необходимо внедрение дополнительных препаратов, относящихся к данной ступени, в том числе ИКС, отличающихся большей клинической эффективностью и безопасностью.[2]
Библиографическая ссылка
Козлова А.С., Миненкова Т.А. ОСОБЕННОСТИ И ВАРИАНТЫ БАЗИСНОЙ ТЕРАПИИ У ДЕТЕЙ, СТРАДАЮЩИХ БРОНХИАЛЬНОЙ АСТМОЙ // Международный студенческий научный вестник. – 2018. – № 5.;
URL: https://eduherald.ru/ru/article/view?id=18546 (дата обращения: 13.07.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник


