Бронхиальная астма у детей диссертации
Библиографическое описание:
Клинико-функциональная характеристика бронхиальной астмы у детей / Ш. Х. Рамазанова, А. А. Айтжанова, К. А. Кадирова [и др.]. — Текст : непосредственный // Молодой ученый. — 2016. — № 7 (111). — С. 430-433. — URL: https://moluch.ru/archive/111/27907/ (дата обращения: 26.05.2020).
В данной статье изучались факторы риска развития и клинико-функциональные особенности бронхиальной астмы (БА) у детей. Было установлено, что факторами риска БА явились роды путем операции кесарево сечение и токсикозы беременности. У детей с БА среди сопутствующих аллергических заболеваний у детей дошкольного возраста достоверно чаще встречались аллергический ринит и пищевая аллергия. Почти у половины детей отмечался отягощенный семейный анамнез по БА. В общем анализе крови у большинства детей воспалительных изменений не выявлено. В спирографии преобладали изменения по обструктивному и смешанному типам.
Ключевые слова: бронхиальная астма, дети, клинико-функциональная диагностика
Актуальность
Бронхиальная астма (БА)являетсяглобальной проблемой, актуальность которой во всем мире возрастает. Ее называют одной из болезней цивилизации, поскольку распространенность в современном обществе постоянно растет. Статистика свидетельствует, что заболевание, проявившееся в детском возрасте в 60–80 % случаев, продолжается у взрослых пациентов. В настоящее время в мире насчитывается около 300 млн. больных бронхиальной астмой. В мире с 2002 по 2011 годы возросла заболеваемость БА на 18 %, а также возросла тяжесть течения БА, появились новые маски в клинике БА. От нее умирают 250 000 человек в год. По оценкам ВОЗ, ежегодно БА обусловливает потерю 15 млн.$, что составляет 1 % от общего всемирного ущерба от болезней (DALY)**. В 2011 году в Казахстане было зарегистрировано 58938 случаев БА, из них: взрослые — 45780, дети 10659, подростки — 2499. Заболеваемость БА в городе Алматы неуклонно возрастает на период с 2007 по 2011 годы.
Целью нашего исследования являлось изучение факторов риска развития и клинико-функциональные особенности бронхиальной астмы у детей.
Для осуществления поставленной цели были определены следующие задачи:
Выявить факторы, способствующие развитию бронхиальной астмы у детей;
Определить клинические особенности бронхиальной астмы у детей;
Определить функциональные особенности бронхиальной астмы у детей.
Материалы иметоды исследования
Нами была проанализирована клиническая картина бронхиальной астмы по историям болезней 97 детей, госпитализированных в детское аллергологическое отделение ДГКБ № 2 г. Алматы в 2013 году. В 27,65 % дети были доставлены бригадой скорой медицинской помощи, в 72,35 % — по направлению врача поликлиники или ГДАЦ.
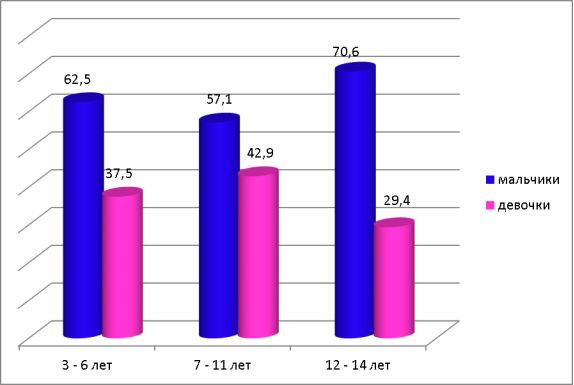
У 53 % детей была выявлена контролируемая БА, 35 % детей — частично контролируемая БА, 12 % детей — неконтролируемая БА. Чаще всего данная патология встречалась у мальчиков в возрасте от 12 до 14 лет (70,6 %), а у девочек в возрасте от 7 до 11 лет (42,9 %).
БА достоверно чаще встречалась у детей в возрасте 7–8 лет (18,8 %), 1–2 лет (17,6 %) и 5–6 лет (16,5 %).
Возрастные игендерные особенности детей сбронхиальной астмой


У детей, рожденных от женщин с токсикозом и родоразрешением путем Кесарева сечения, данная патология встречалась в 26 % случаев, с анемией в 17 %, с УПБ — 14 %, с асфиксией в родах — 3,5 %.
Отягощенная наследственность по БА отмечалась у 52 % детей, поллинозу — 40 % детей, лекарственной аллергии — 22 %. Из сопутствующих аллергических заболеваний достоверно чаще выявлялись аллергический ринит и пищевая аллергия.
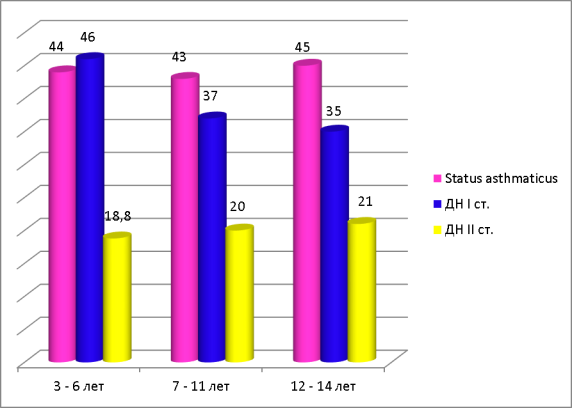
При оценке тяжести состояния детей, во время поступления в стационар, нами было установлено, что в возрасте от 3 до 6 лет в 18,8 % случаев дети поступали в тяжелом состоянии, а 44 % — со средней степенью тяжести; в возрасте от 7 до 11 лет — 20 % — тяжелое состояние, 43 % — средняя степень тяжести и в возрасте от 12 до 14 лет — 21 % детей поступили в тяжелом состоянии, 45 % — в состоянии средней степени тяжести.
Тяжесть состояния при поступлении
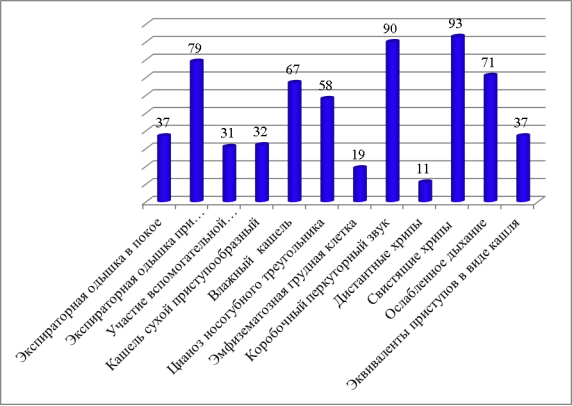
В клинической картине при поступлении наиболее часто выявлялись следующие признаки: свистящие хрипы (93 %), перкуторно определялся коробочный звук (90 %), экспираторная одышка при минимальной нагрузке (79 %), ослабленное дыхание (71 %), влажный кашель (67 %) и цианоз носогубного треугольника (58 %).
Клиническая картина при поступлении

В ОАК наблюдалось — повышение СОЭ (больше 10 мм/ч) у 58,8 % детей, повышение СОЭ (больше 15 мм/ч) у 41 % детей, эозинофилия в 48,2 % случаев.
По данным спирографии во всех возрастах превалировала обструкция (7–11 лет — 34,3 %, 12–14 лет — 38,2 %)
Выводы
Факторами риска являлись роды путем кесарева сечения и токсикоз;
Среди обследованных детей во всех возрастных группах превалировали мальчики;
Среди сопутствующих аллергических заболеваний у детей дошкольного возраста достоверно чаще встречались аллергический ринит и пищевая аллергия;
У большинства детей бронхиальная астма диагностирована в возрасте от 1 до 3 лет и в 5–8 лет;
Отягощенный семейный анамнез по БА встречался в 42,35 % случаях;
У всех пациентов отмечена дыхательная недостаточность;
Воспалительных изменений в клиническом анализе крови у большинства пациентов не выявлено;
Спирография — преобладали изменения по обструктивному и смешанному типу.
Литература:
- Global Initiative for Asthma (GINA) 2014, Global Strategy for Asthma Management and Prevention.
- Иманбаева Т. М., Шаким Г. А., Рамазанова Ш. Х. — Бронхиальная астма у детей // Сборник 3-й Республиканской научно-практической конференции «Экология и здоровье детей». — Астана, 2000. — с.59–60.
- Черняк Б. А., Иванов А. Ф. Клинико-функциональные особенности эволюции бронхиальной астмы у молодых пациентов, болеющих с детского возраста // Сибирский медицинский журнал. 2013, № 67–69, 13.
Основные термины (генерируются автоматически): бронхиальная астма, ребенок, аллергический ринит, пищевая аллергия, клиническая картина, кесарево сечение, возраст, тяжелое состояние, отягощенный семейный анамнез, дошкольный возраст.
Источник
Библиографическое описание:
Хашимова, З. М. Принципы патогенетической терапии бронхиальной астмы у детей / З. М. Хашимова, Е. А. Ахмедова, Н. А. Шамсутдинова. — Текст : непосредственный // Молодой ученый. — 2015. — № 1 (81). — С. 150-152. — URL: https://moluch.ru/archive/81/14630/ (дата обращения: 26.05.2020).
Статья посвящена принципам патогенетической терапии БА у детей. Показано, что совместное применение ингаляционных глюкокортикостероидов и предложенной схемы эффективно.
Ключевые слова: бронхиальная астма, ингаляционные глюкокортикостероиды.
The article is devoted to the principles of pathogenesis therapy of asthma in children. It is shown that the combined use of inhaled glyukokortikosteroiov and the proposed scheme effectively.
Key words: Bronchial asthma, inhaled glucocorticosteroids.
Бронхиальная астма — это хроническое заболевание дыхательных путей, патогенетическую основу которого составляет аллергическое воспаление и гиперреактивность бронхов, характеризующееся повторными эпизодами бронхиальной обструкции, обратимой спонтанно или под влиянием проводимого лечения, проявляющейся одышкой, свистящими хрипами в легких, нередко слышными на расстоянии, кашлем, чувством стеснения в груди, чаще ночью или ранним утром. [1,2].
В патогенезе БА лежит хронический воспалительный процесс дыхательных путей, который обуславливает их гиперреактивность, что клинически проявляется бронхообструктивным синдромом и другими респираторными симптомами [1].
Ведущую роль в патогенезе развития БА у детей отводится иммунологическому воспалению дыхательных путей. Иммунная система осуществляет свои функции через антитело-опосредованный (гуморальный иммунитет) и клеточно-опосредованный (клеточный иммунитет). При первичном попадании АГ (антигена) происходит сенсибилизация организма образование комплекса АГ-АТ (антитело) и при повторном попадании аллергена происходит высвобождение БАВ (медиаторов воспаление) из тучных клеток. Медиаторы воспаления приводят к развитию отёка, нарушению кровообращения и гиперсекреции слизи. В связи с этим возникает необходимость, своевременного использование препаратов препятствующих активации функции БАВ медиаторов воспаления. К таким препаратам можно отнести глюкокортикостероиды. Однако глюкокортикостероиды таблетированной или инъекционной формы имеют немало побочных эффектов (развитие воспаления и язвы желудка, нарушение гормонально фона, прибавка в весе и подавление иммунитета). Но фармацевтическая промышленность не стоит на месте, и существенным достижением на сегодняшний день являются ингаляционные глюкокортикостероиды (ИГ). ИГ препарата местного действия, а не системного, и обладает малыми побочными действиями. В частотности к таким препаратам относится Будесонид. Препарат обладает высокой эффективностью и хорошей переносимостью.
Актуальность темы: Бронхиальная астма (БА) является одним из наиболее распространенных аллергических заболеваний в детском возрасте (Чучалин А. Г., 1994, 1995, 1996; Каганов С. Ю., 1997; Новик Г. А., 2001; Коростовцев Д. С., 2004). Высок вклад БА в формирование детской инвалидности (Альбицкий В. Ю. и соавт., 2006; Балева JI.C., Лаврентьева Е. Б., 2006).
В структуре хронических заболеваний детского возраста удельный вес БА составляет от 8 % до 35 % [Балаболкин И. И., 2003]. Распространенность БА в различных странах варьирует от 1,5 % до 8 %, достигая в экономически развитых странах 5–10 % [Коростовцев Д. С., 2004]. В России количество больных с БА не превышало в начале 90-х годов 1 %, а к концу 90-х годов увеличилось до 2–4 % в популяции [Геппе Н. А., 2001]. В 50–80 % среди детей с БА первые клинические симптомы появились < 5лет. Бронхиальная астма является самым распространенным хроническим заболеванием детского возраста, тем самым представляя собой важную проблему здравоохранения.
Цель исследования:
1. Определить доминирующие провоцирующие факторы (триггеры) развития приступа удушья и обострения БА у детей, проживающих в городе Андижан.
2. Оценить эффективность своевременного применения ингаляционных глюкокортикостероидов при лечении БА у детей школьного возраста.
Результаты исследования: нами были обследованы 35 больных, находящиеся в отделении пульмонологии на базе Областной Детской Многопрофильной Медицинской Клинической Больницы с августа 2014 по январь 2014 года.
Больные были распределены на 2 группы: контрольная — получавшая терапию по ниже представленной схеме:
1. Устранение воздействия причинных факторов (элиминационные мероприятия)
2. Глюкокортикостероиды, бронходилятаторы
3. Антигистаминные
4. Реабилитация
5. Обучение пациентов и их родителей
Группа сравнения: взамен глюкокортикостероидов таблетированной и инъекционной формы были применены глюкокортикостероиды ингаляционной формы.
Распределение больных по полу, возрасту, тяжести состоянию.
Возраст | Показатели | ||
Пол | Ступень тяжести | Провоцирующие факторы (триггеры) % | |
6–7 лет (9 детей) | Ж — 3 М — 4 | I — 7 II — 2 | Цветочная пыль — 25(78,1 %) Шерсть животных — 10(28,5 %) Домашняя пыль — 8 (22,8 %) Пища, пищевые добавки, лекарства — 13 (37,1 %) аэрозоли, запахи краски — 6 (17.4 %) тополиный пух — 15 (42,8 %) |
7–8 лет (11 детей) | Ж — 6 М — 4 | I — 8 II — 3 | |
8–9 лет (8 детей) | Ж — 2 М -3 | I — 5 II — 3 | |
9–14 лет (7 детей) | Ж-2 М -4 | I — 2 II — 5 | |
В процессе лечения в группе сравнения произошло значительное улучшение общего состояния за счёт снижения выраженности приступов БА. Ночные симптомы приступов БА сначительно снизилось у 20(71,4 %) детей. Отмечалось довольно быстрое улучшение общего состояния и нормализация сна у 22 (62,8 %) детей. Кроме того прекратились короткие обострения БА.
Таким образом, наши данные свидетельствуют об эффективности добавления в схему ингаляционных глюкокортикостероидов.
Вывод:
1. Частыми провоцирующими факторами развития приступов удушья и обострения БА являются цветочная пыль и тополиный пух, в связи с этим необходимо проводить ранние профилактические мероприятия в весенне-осенний период для предупреждения обострения БА у детей в городе Андижан.
2. Совместное использование выше изложенной схемы и ингаляционных глюкокортикостероидов значительно сокращает период реабилитации детей.
Литература:
1. Лекция профессор Беляева Л. М.
2. Глобальная стратегия лечения и профилактики бронхиальной астмы (Global Initiative For Asthma). Москва, Атмосфера (2002).
3. Учебник детские болезни Н. П. Шабалов (2003) часть 1 стр.217–310
4. Современные представления о патогенезе и лечении бронхиальной астмы у детей Дюбкова Т. П. Медицинские новости 1996 № 9 стр. 115–118
Основные термины (генерируются автоматически): бронхиальная астма, ребенок, детский возраст, Андижан, группа сравнения, медиатор воспаления, общее состояние, цветочная пыль.
Источник


