Бронхиальная астма у детей википедия
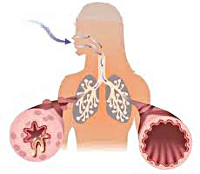
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей, проявляющееся сухим кашлем и затрудненным на выдохе свистящим дыханием, в основе которого лежит бронхоспазм. Бывает и атипичное течение астмы, при котором основным проявлением является упорный и длительный кашель.
Бронхиальная астма является одним из самых распространенных хронических заболеваний среди детей. В последнее время наблюдается стабильный рост заболеваемости астмой среди всех возрастных групп. Очень часто начало заболевания приходится на дошкольный возраст.
Описание бронхиальной астмы
Бронхиальная астма – патологический процесс, протекающий в хронической форме. Патогенетическую основу заболевания составляет гиперреактивность бронхов – их патологическая повышенная реакция на различные раздражители. Они могут быть как внешними, так и внутренними. Развитие астмы происходит в результате взаимодействия внутренних факторов и воздействий внешней среды.
К внешним раздражителям относятся:
- Аллергены (пищевые продукты, лекарственные препараты, клещи домашней пыли, пыльца растений, плесневые грибы, шерсть и кожа домашних животных).
- Инфекционные агенты. В развитии бронхиальной астмы важная роль принадлежит вирусным инфекциям. Вирусы повреждают эпителий дыхательных путей, усиливают гиперреактивность бронхов, вызывают избыточную продукцию иммуноглобулинов Е.
- Неблагоприятная экологическая обстановка – проживание в районах с загрязненным воздухом (в городах с крупными промышленными предприятиями, около крупных автомагистралей и т.д.)
- Курение родителей. Пассивное курение рассматривается как один из сильнейших факторов риска возникновения БА.
К внутренним факторам относится генетическая предрасположенность к атопии и наличие бронхиальной астмы у кого-либо из родителей.
Повышенная физическая нагрузка и стрессовые ситуации могут также служить запускающими приступ механизмами.
Классификация БА
- Аллергенная форма – провокаторами болезни выступают различные аллергены: частицы домашней пыли, шерсть домашних питомцев, некоторые виды продуктов питания. В более чем 90% случаев наблюдается именно данный тип астмы.
- Неатопическая – выражается в гиперчувствительности к инфекционным возбудителям, выступающим в роли аллергена
- Астма физической нагрузки
- Астма при ожирении
Последние два типа встречаются нечасто.
По характеру протекания БА бывает легкой, средней и тяжелой степени.
По стадиям БА включает в себя:
- Ремиссию, т.е. отсутствие симптомов заболевания. Она бывает нескольких видов: полная, неполная и фармакологическая. При полной ремиссии ребенок выглядит абсолютно здоровым, ведет обычный образ жизни. При неполной ремиссии нет особого дискомфорта, но при физических нагрузках появляется одышка, быстрая утомляемость, хрипы. Фармакологическая ремиссия предполагает нормализацию образа жизни только на фоне приема лекарственных препаратов
- Обострение (приступ), т.е. период появлений симптомов заболевания.
Сопутствующие заболевания могут серьезно утяжелить течение бронхиальной астмы. Сочетание астмы с атопическим дерматитом, аллергическим ринитом, болезнями желез внутренней секреции и патологиями ЖКТ может существенно усложнять процесс лечения и делать контроль над течением заболеванием не полным.
Признаки и симптомы
Сложность первичной постановки диагноза у маленьких детей связана со схожестью симптоматики приступа БА и симптоматики, свойственной респираторным инфекциям. Однако отличия все же существуют. При астме повышение температуры не наблюдается независимо от наличия и характера кашля.
Развитию симптоматики предшествуют различные дополнительные проявления, которые могут между собой отличаться в зависимости от индивидуальных особенностей организма. В большинстве случаев наблюдается повышенная возбудимость, раздражение и нарушение сна.
При приступе БА определяется сухой приступообразный кашель, экспираторная одышка (затрудненный выдох), сухие свистящие хрипы над всей поверхностью легких, участие дополнительной мускулатуры в акте дыхания, втяжение уступчивых мест грудной клетки, шеи и надключичных ямок. Симптомы могут усиливаться ночью или в предутренние часы. Одним из самых явных признаков надвигающегося приступа является посинение носогубного треугольника. При приступе БА в отличие от инфекционно-зависимого обструктивного бронхита никогда не наблюдается повышение температуры независимо от наличия и характера кашля.
Также БА дифференциируют с муковисцидозом, бронхогенными кистами, инородным телом в дыхательных путях и с другими заболеваниями.
Диагностика астмы у ребенка
Для назначения эффективной и адекватной терапии необходимо пройти ряд диагностических мероприятий, которые помогут определить причину патологии.
Если обращение к врачу происходит в момент приступа бронхиальной обструкции, то оценка состояния начинается с первичного визуального осмотра. Оцениваются кожные покровы, степень их бледности, участие дополнительной мускулатуры в акте дыхания, проводится аускультация (выслушивание легких), делаются стандартные лабораторные исследования крови и мочи, рентгенограмма органов грудной клетки (на предмет исключения пневмонии). Повышенный уровень лейкоцитов свидетельствует о наличии воспалительных процессов, эозинофилия указывает на аллергический характер проблемы.
При плановом обращении к пульмонологу или аллергологу на первый план выходит исследование функции внешнего дыхания и аллергологическое обследование, которое включает в себя проведение кожного тестирования или определение уровня общего и специфических иммуноглобулинов E в сыворотке крови.
Пикфлоуметрия – наиболее важный метод диагностики и контроля за течением бронхиальной астмы. С помощью несложного прибора (пикфлуометра) определяют пиковую скорость выдоха (ПСВ). Именно она позволяет ежедневно оценивать состояние ребенка, страдающего БА, эффективность базисной терапии и определять возможное приближение приступа.
Лечение астмы
Терапия зависит от формы заболевания и характера протекания болезни. Лечащий врач разрабатывает индивидуальную схему терапии с комплексным подходом, включающим в себя прием лекарственных препаратов, специальные физические упражнения, особую форму питания и физиотерапевтические методы лечения.
Терапия в период приступа и межприступный период кардинально различается.
В момент приступа БА на первый план выходит необходимость купирования бронхиальной обструкции и восстановление функции внешнего дыхания. Для этого используются бронхорасширяющие препараты (адреномиметики и холинолитики) в виде ингаляций. Они могут вводиться через небулайзер или с помощью специальных дозаторов. Также назначаются глюкокортикоидные гормоны в виде ингаляций, для того чтобы уменьшить отек и снять воспаление. Если имеет место инфекционный процесс, то обязательно назначаются антибиотики.
После купирования приступа решается вопрос о назначении базисной терапии. В нее входят мембраностабилизирующие средства и стероидные гормоны длительным курсом.
Терапевтический эффект от применения базисных препаратов наступает через две-три недели при их систематическом приеме. При применении стероидных средств может наблюдаться развитие побочных реакций в виде грибковой инфекции.
В дополнение назначаются различные гимнастические упражнения, рефлексотерапия или посещение специальных мест: соляные шахты, гала-камеры.
Профилактические меры
- Грудное вскармливание не менее, чем до года. При отсутствии возможности и только после консультации с врачом необходимо тщательно подбирать готовые смеси.
- Период прикорма. Прикорм осуществляется только с разрешения специалиста. Продукты вводят в строгой последовательности. Из рациона исключают возможное аллергенное питание: шоколад, мед, цитрусы.
- Обстановка жилища. По возможности рекомендуется избавиться от всех пылесборников: ковровых изделий, тяжелых штор, шерстяной обивки, обилия мягких игрушек. Книги рекомендуется держать в закрытых и недоступных для детей местах.
- Питомцы. Не рекомендуется разрешать заходить домашним животным в помещение, где спит ребенок.
- Постельные принадлежности. Постельное белье и одеяла должны быть изготовлены из гипоаллергенных материалов и с таким же наполнителем.
- Чистящие и моющие средства должны иметь гипоаллергенный состав.
- Обязательное ежедневное проветривание помещения.
- Рекомендуется проводить систематическую влажную уборку без использования химических средств.
- Способы поднятия иммунитета ребенка: гимнастика, закалка.
Также необходимо следить за психоэмоциональным состоянием ребенка. Необходимо проявлять любовь и заботу, особенно когда начинается приступ. Это поможет ускорить выздоровление.
Источник

Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
Общие сведения
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.

Бронхиальная астма
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Патогенез
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Осложнения
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Прогноз и профилактика
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
Источник


