Бронхиолит и бронхиальная астма
Бронхиолит и бронхиальная астма у младенцев весьма сходны по своим клиническим проявлениям и их дифференциация представляет определенные трудности даже для опытных клиницистов. Действительно, их клиническая дифференциация в некоторых ситуациях не представляется возможной. Наиболее важное значение при дифференциальной диагностике астмы у детей (независимо от возраста) имеют повторные эпизоды свистящего дыхания и(или) кашля в анамнезе.
Другими клиническими данными, предполагающими наличие астмы у ребенка, являются указания на аллергические или астматические заболевания у членов семьи, физические признаки атопического заболевания у ребенка, внезапное возникновение свистящего дыхания без предшествующей инфекции, значительное увеличение фазы выдоха и быстрое исчезновение бронхоспазма при лечении эпинефрином или другими симпатомиметиками.
Острый бронхиолит обычно возникает у детей в возрасте 2— 6 мес (но он может наблюдаться и у детей до 2-летнего возраста) в зимние и весенние месяцы. Нередко респираторная инфекция верхних дыхательных путей отмечается у других членов семьи и заболевание ребенка начинается с ОРЗ. Анамнез сопутствующего атопического заболевания у ребенка или у членов семьи обычно отсутствует.
Некоторые врачи неохотно ставят диагноз астмы у детей до 2 лет, и при наличии у ребенка повторных приступов кашля и эпизодов свистящего дыхания заболевание диагностируется как астматический бронхит, бронхоспастический бронхит или рецидивирующий бронхиолит. Однако вполне очевидно, что примерно у 5—10 % детей до 2-летнего возраста имеет место астма.
Связь между бронхиолитом и последующим развитием астмы весьма загадочна. С учетом того, что у 25—50 % детей с бронхиолитом впоследствии развивается астма, бронхиолит можно считать первым проявлением астмы у таких детей. Правда, не совсем ясно, то ли дыхательные пути у некоторых детей изначально гиперреактивны (что предрасполагает их к бронхиолиту), то ли первая вирусная инфекция и возникающее в результате повреждение эпителия сенсибилизируют возбудимые рецепторы и приводят к гиперреактивности дыхательных путей.
Известно, что РСВ и другие вирусы являются потенциальными стимуляторами бронхоспастического состояния у индивидуумов, склонных к развитию астмы. Это предполагает, что бронхиолит может быть первой атакой астмы у ребенка с атопией и что вероятность появления свистящего дыхания у таких детей выше в случае инфицирования РСВ или другими вирусами.
У большинства больных с РСВ-инфекцией любого типа igE связывается с клетками слущенного эпителия носоглотки. Присутствие IgE-связанных клеток у больных с астмой или бронхиолитом вследствие РСВ (в отличие от больных с нетяжелой инфекцией верхних дыхательных путей или пневмонией, обусловленной РСВ) может объяснить повторные эпизоды свистящего дыхания, которые наблюдаются у младенцев, перенесших вызванный РСВ бронхиолит.
В других исследованиях показаны нарушения легочной функции у асимптоматичных детей через несколько лет после перенесенного бронхиолита, что говорит о наличии у них остаточных поражений паренхимы легких или верхних дыхательных путей, которые могут предрасполагать к хроническому обструктивному заболеванию легких. С другой стороны, при умеренно выраженном бронхиолите не отмечается связи с нарушением легочной функции.
При дифференциации бронхиолита и астмы целесообразно пробное лечение бета-адренергетиком, например изоэтарином (ингаляция) или адреналином (подкожно). Младенцы, отвечающие на бета-адренергическую медикацию, вероятнее всего, имеют астму. Поскольку острый вирусный бронхиолит редко бывает рекуррентным заболеванием, младенцев с повторными атаками «бронхиолита» (три эпизода или более) следует считать страдающими астмой и соответственно лечить.
Поскольку дети с БЛД часто имеют гиперреактивные дыхательные пути, а нередко и семейный анамнез астмы, они предрасположены к развитию бронхиолита или астмы при респираторной инфекции. Младенцы с БЛД могут идентифицироваться по анамнезу недоношенности, осложненной РДС, при лечении которого использовалась искусственная вентиляция. Их рентгенограммы, как уже отмечалось выше, обнаруживают признаки хронического заболевания легких, чего не наблюдается у детей со свистящим дыханием, обусловленным только бронхиолитом или астмой. Такие дети при поступлении часто имеют умеренно выраженное заболевание, которое быстро прогрессирует до тяжелого респираторного дистресса с тахипноэ и цианозом. Иногда причиной затрудненного дыхания и свистящих хрипов у таких детей служит отек легкого, что может осложнять интерпретацию клинической картины.
Другие патологические процессы, сопровождающиеся свистящим дыханием, которые можно спутать с бронхиолитом, астмой и(или) БЛД, могут быть исключены при тщательном сборе анамнеза, объективном исследовании и рентгенографии грудной клетки (табл. 1). Так, повторная аспирация пищи при гастроэзофагеальном рефлюксе или трахеоэзофагеальной фистуле обычно наблюдается у детей с анамнезом частой рвоты после кормления, которая сопровождается кашлем и удушьем.
Наличие инородного тела в трахее, бронхах или пищеводе может быть заподозрено в случае внезапного возникновения тяжелого кашля, цианоза и респираторного дистресса у практически здорового ребенка, который недавно держал во рту зерна или любой другой мелкий предмет. При этом свистящее дыхание часто бывает односторонним. Рентгенография может обнаружить инородное тело, если оно задерживает рентгеновские лучи. В этом случае, когда инородное тело рентгенопрозрачно, на снимке, сделанном в фазу выдоха, может наблюдаться гиперинфляция легкого на пораженной стороне.
Поскольку получение экспираторных рентгенограмм у маленьких детей представляет определенные трудности, весьма целесообразно выполнение билатеральных и латеральных (в положении лежа) снимков. Зависимое легкое (на стороне, прижатой к столу) ввиду его относительной неподвижности обычно имеет на снимке меньший объем, чем противоположное легкое. Однако при наличии инородного тела в этом зависимом легком блокирование воздуха в нем сохраняется и гиперинфляция становится вполне очевидной.
Таблица 1. Дифференциальный диагноз при затрудненном (свистящем) дыхании
- Астма
- Бронхиолит
- Бронхолегочная дисплазия
- Аспирация инородного тела
- Вирусный пневмонит
- Муковисцидоз
- Заболевание сердца
- Сосудистые кольца (сдавление)
- Гастроэзофагеальный рефлюкс
- Стеноз: трахеальный и бронхиальный
- Дефицит альфа-антитрипсина
- Неоплазмы
- Аденома
- Папиллома
- Бронхогенные кисты
- Увеличение лимфоузлов
- Гиперсенситивный пневмонит
Стеноз бронха обычно проявляется свистящим дыханием и рецидивирующим инфекционным поражением нижних дыхательных путей. Заболевание может диагностироваться при бронхоскопии.
Кистозный фиброз на начальной стадии у детей иногда трудно отличить от бронхиолита или астмы. Данное заболевание следует обязательно иметь в виду у ребенка с отставанием в росте и развитии при наличии в анамнезе повторных эпизодов свистящего дыхания, пневмонита и респираторного дистресса. При застойной сердечной недостаточности, обусловленной врожденным заболеванием сердца или вирусным миокардитом, могут наблюдаться такие же клинические проявления, как при бронхиолите, астме или БЛД; при этом пальпируемые печень и селезенка особенно затрудняют диагностику.
Анамнестические данные о нормальном росте и развитии ребенка, а также отсутствие аускультативных аномалий сердца делают диагноз бронхиолита или астмы более вероятным. Рентгенография грудной клетки при застойной сердечной недостаточности обычно выявляет кардиомегалию, но не обнаруживает всех аномалий, присущих БЛД. Указания на недоношенность и искусственную вентиляцию легких могут помочь в дифференциации врожденного заболевания сердца и БЛД. Правда, встречаются недоношенные младенцы с врожденным пороком сердца и искусственной вентиляцией (в анамнезе), которые имеют БЛД. В случаях неясности диагноза целесообразно проведение ЭКГ. У детей с заболеванием сердца застойная сердечная недостаточность иногда возникает при вирусной инфекции, поэтому у них могут иметь место оба заболевания одновременно.
Трахея или бронхи могут сдавливаться медиастинальными кистами, сосудистыми образованиями и опухолью. Если подозревается сосудистое сдавление, но рентгенография не обнаруживает сдавливающего трахею сосудистого кольца, то исследование с барием может показать констрикцию пищевода на уровне этого кольца. Опухоль или киста средостения имеет на рентгенограмме вид новообразования.
Интоксикация салицилатами или другие метаболические расстройства могут клинически симулировать бронхиолит из-за резкого учащения дыхания. Подобные расстройства могут диагностироваться при целенаправленном сборе анамнеза (например, в отношении приема ацетилсалициловой кислоты), исследовании газов артериальной крови, измерении уровня салицилатов и определении сывороточных электролитов.
Круп, эпиглоттид и другие причинные факторы обструкции верхних дыхательных путей обычно присутствуют при свистящем дыхании (стридор) на вдохе и редко — на выдохе. При сомнениях в диагнозе целесообразно рентгенологическое исследование грудной клетки и боковых отделов шеи. Однако в случае серьезного и обоснованного подозрения на эпиглоттид следует придерживаться госпитальной схемы ведения для данного заболевания и ни в коем случае не оставлять больного без врачебного наблюдения, особенно если предполагается рентгенологическое исследование.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 22 января 2016;
проверки требуют 13 правок.
Облитерирующий бронхиолит (констриктивный бронхиолит) — тяжёлое респираторное заболевание, обусловленное стойкой прогрессирующей воспалительной и/или фиброзной обструкцией бронхиол (терминальных отделов бронхиального дерева)[2]. Иногда облитерирующим бронхиолитом называют тяжело протекающую форму аденовирусного бронхиолита у детей.
Этиология[править | править код]
Облитерирующий бронхиолит может развиваться по разным причинам, включая: системные заболевания соединительной ткани (в том числе ревматоидный артрит), посттрансплантационные реакции («трансплантат против хозяина»), вирусные инфекции (парагрипп, корь, аденовирусная, РСВ-,ЦМВ-инфекции), синдром Стивенса — Джонсона, пневмоцистную пневмонию, осложнения медикаментозной терапии, осложнения недоношенности (бронхолёгочную дисплазию), ингаляцию токсичных паров, таких, как диацетила (используется в некоторых ароматизаторах), диоксида серы , диоксида азота, аммиака, хлора, тионилхлорида, метилизоцианата, фтороводорода, бромоводорода, хлороводорода, сероводорода, фосгена, полиамид-аминовых красителей, горчичного газа и озона. Помимо этого, различают идиопатический (развившийся без видимой причины) облитерирующий бронхиолит. Широкое освещение в прессе получили случаи диацетилового облитерирующего бронхиолита (т. н. «попкорновой болезни лёгких»), обнаруженного у рабочих-производителей микроволнового попкорна (диацетил применялся в качестве ароматизирующего ингредиента).
Клиническая картина[править | править код]
Патоморфологически облитерирующий бронхиолит представлен стойкой воспалительной фиброзирующей обструкцией дыхательных путей, что проявляется одышкой и сухим кашлем. Симптоматика может нарастать постепенно или манифестировать остро[3].
Диагностика[править | править код]
Облитерирующий бронхиолит может клинически ошибочно диагностироваться как бронхиальная астма, бронхит, эмфизема лёгких или пневмония. В план обследования пациентов входят:
- Рентгенография грудной клетки (часто не обнаруживающая изменений, в некоторых случаях выявляется избыточная воздушность лёгочной ткани или диффузное обогащение лёгочного рисунка за счёт интерстициального компонента).
- Диффузионная способность лёгких обычно в пределах нормы.
- Спирометрия демонстрирует стойкую обструкцию дыхательных путей, иногда в сочетании с рестрикцией. Показатели ОФВ1/ФЖЕЛ (коэффициента Тиффно) в связи с этим снижены менее 75 %.
- Исследования ёмкости лёгких могут показывать лёгочную гиперинфляцию (избыточную воздушность лёгких в связи с «воздушными ловушками».
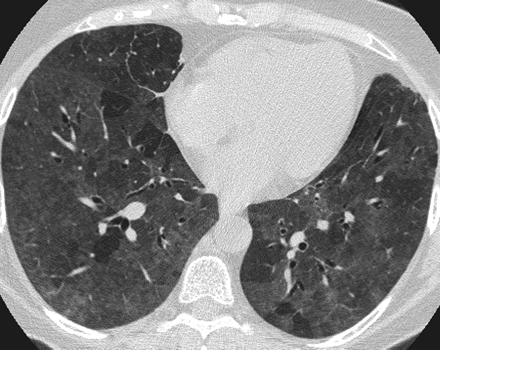
- Компьютерная томография высокого разрешения демонстрирует мозаичную воздушность лёгочной ткани за счёт наличия «воздушных ловушек». Наиболее достоверно данные изменения выявляются при исследовании в фазе глубокого выдоха.
- Биопсия лёгких указывает на наличие констриктивного бронхиолита (резкого сужения или полной обструкции бронхиол). Открытая биопсия лёгких (в частности, торакоскопическая) более предпочтительна, чем трансбронхиальная биопсия. При анализе биоптата для диагностики может потребоваться специальная окраска и исследование множественных тканевых срезов.
Лечение[править | править код]
Заболевание обычно выявляется поздно, на стадии формирования грубых фиброзных изменений в бронхиолах, в связи с чем прогноз считается неблагоприятным. Лечение направлено на стабилизацию патологического процесса и предотвращение его прогрессирования. В тяжёлых случаях может быть показана трансплантация лёгкого. При ранней диагностике, «агрессивная» терапия может способствовать регрессии активного воспалительного процесса и купированию заболевания[4].
Примечания[править | править код]
Литература[править | править код]
- Brant & Helms. Fundamentals of Diagnostic Radiology LWW, 1999.
- Webb, et al. High Resolution CT of the Lung. 3rd edition. LWW, 2000.
Ссылки[править | править код]
- Авдеев С.Н., Авдеева О.Е., Чучалин А.Г. Облитерирующий бронхиолит (недоступная ссылка). РМЖ (1998). Дата обращения 12 февраля 2012. Архивировано 18 мая 2012 года.
- A Case of Regulatory Failure: Popcorn Workers’ Lung (англ.) (недоступная ссылка). Defendingscience.org. Дата обращения 12 февраля 2012. Архивировано 18 мая 2012 года.
- Немецкий форум, посвящённый обмену опытом по облитерирующему бронхиолиту (нем.)
Источник
Бронхиолы, или малые дыхательные пути, имеют наименьший диаметр в трахеобронхиальном дереве и являются терминальным его отделом. Располагаются в легочной паренхиме. Из-за маленького калибра бронхиолы имеют очень тонкую хрящевую пластинку. Стенки бронхиол хорошо снабжены кровеносными сосудами.
Бронхиолит встречается часто при различных патологиях дыхательной системы. В медицинской литературе указано, что бронхиолит – это такое воспалительное заболевание, при котором поражаются малые дыхательные пути. Выделяют несколько основных видов патологии.
Что такое облитерирующий бронхиолит
Облитерирующий, или констриктивный, бронхиолит развивается на фоне сужения терминальных бронхиол. Малокалиберные бронхи полностью или частично закрыты грубой соединительной тканью. Другими характерными признаками патологии являются:
· хронический воспалительный инфильтрат;
· бронхиолоэктазы;
· формирование слизистых пробок в просвете бронхиол.
Заболевание развивается на фоне вирусной инфекции (ВИЧ, цитомегаловирус, аденовирус).
К причинам возникновения бронхиолита относятся:
· микоплазмы;
· ингаляции пылью и токсическими веществами;
· осложнения на фоне терапии некоторыми медикаментами (препараты золота, сульфасалазин);
· болезни соединительной ткани (системная красная волчанка);
· воспалительные болезни кишечника;
· осложнения после лучевой терапии.
Поражение малых дыхательных путей на ранних этапах заболевания может протекать бессимптомно. Патологические изменения обнаруживаются уже при далеко зашедшем воспалении.
Чем отличается от бронхита
Диффузное воспаление бронхов большого и среднего калибра называют бронхитом. Бронхиолит поражает мелкие бронхи. Это то, чем отличается бронхит от бронхиолита.
Воспаление малых дыхательных путей зачастую протекает более тяжело, сопровождается дыхательной недостаточностью, одышкой, тяжелыми осложнениями.
У детей
Бронхиолит у детей в основном развивается с первых лет жизни после респираторных болезней. Иногда болезнь является осложнением кори и коклюша. У детей постарше и подростков причиной возникновения патологии является вдыхание токсичных паров. В редких случаях бронхиолит может развиваться внутриутробно при поражении вирусами плода.
Как проявляется в острой инфекционной форме
Инфекционный бронхиолит начинается с появления признаков вирусных респираторных болезней. Через 4 дня или раньше возникает учащенное и свистящее дыхание. Родители отмечают сухой спастический кашель. Присоединяются другие симптомы бронхиолита у детей:
· частое дыхание;
· затрудненный вдох и долгий выдох;
· синюшность кожных покровов;
· хрипы и хруст (крепитация) при дыхании;
· участие мышц в акте дыхания.
При дыхании ребенок раздувает крылья носа из-за нехватки воздуха. Отсутствие лечения приводит к быстрому нарастанию дыхательной недостаточности, гипоксии, гипокапнии при обструкции бронхиол. В этом случае клиническими рекомендациями при остром бронхиолите у детей являются срочная госпитализация и оказание помощи.
Течение острого бронхиолита у детей в большинстве случаев при лечении благоприятное. На 2-ой день признаки обструкции нарастают, но уже через 10 дней полностью исчезают.
В некоторых случаях болезнь вызывает осложнения: остановку дыхания, присоединение вторичной инфекции, ателектазы, пневмоторакс. Смерть наступает в 2% случаев.
Облитерирующий бронхиолит протекает с осложнениями. В пораженном участке легкого снижается кровоток. Иногда осложнением болезни становится замещение соединительной тканью (склероз) участка или целого легкого. Острый период сопровождается выраженными дыхательными расстройствами, приступообразным кашлем, эмфиземой.
При нарастании дыхательной недостаточности у детей при облитерирующем бронхиолите клиническими рекомендациями предполагается госпитализация в реанимационное отделение и искусственная вентиляция легких.
Острый период при обструкции бронхиол длится 2 недели. После наступает период затишья до 6 недель, во время которого беспокоит кашель. Спустя два месяца обструкция может проявляться приступами, которые похожи на бронхиальную астму.
Клинические рекомендации по лечению
Клинические рекомендации по лечению бронхиолита у детей направлены на коррекцию недостаточности органов дыхания. Врачи рекомендуют обеспечить свежий прохладный воздух в комнате, где находится маленький пациент. В условиях стационара в палате должен быть увлажненный кислород. При неэффективности увлажненного кислорода и кислородных палаток, маленьких пациентов переводят на аппарат искусственной вентиляции легких.
Так как одышка при бронхиолите всегда сопровождается недостатком жидкости в организме, необходимо обеспечить ребенку достаточное количество потребляемой жидкости. В условиях больницы назначают инфузионную терапию под контролем суточного диуреза. При риске развития отека легких и нарастания признаков левожелудочковой недостаточности назначают диуретики.
При вентиляционной дыхательной недостаточности, когда есть признаки гиперкапнии, которые увеличивают риск смерти от остановки дыхания, острый бронхиолит у детей лечится только в условия стационара.
При бронхиолите у детей раннего возраста при лечении запрещают вводить в рацион коровье молоко при подозрении на аллергические реакции. Назначают:
· противовирусные средства в аэрозолях;
· селективные β2-агонисты (Сальбутамол);
· муколитики;
· спазмолитики;
· глюкокортикоиды в аэрозолях и парентерально;
· при подозрении на инфекцию антибиотики.
· ингибиторы протеолитических ферментов.
После эффективного лечения и улучшения состояния пациента рекомендуют постуральный дренаж и вибрационный массаж.
Ребенку, перенесшему бронхиолит с обструктивным эпизодом, назначают прививку АДС без коклюшного компонента вместо АКДС.
Продолжение
Источник