Бронхоспазм и астма отличия
Иногда на фоне острого инфекционного или хронического заболевания у человека развивается опасное патологическое состояние – удушье, приводящее к кислородному голоданию, перенасыщению крови углекислым газом и, в тяжёлом случае, к смерти. В медицинской литературе это явление носит название «бронхоспастический синдром».
Что такое бронхоспазм?
Бронхоспазм – это рефлекторный ответ бронхов на какой-либо раздражитель. Гладкая мускулатура сокращается и резко сужает просвет, по которому воздух двигается к лёгким и обратно. Эволюционно этот механизм возник для защиты организма от загрязнённого, задымлённого или отравленного воздуха.
 Когда механизм нормальной регуляции калибра бронхов нарушается, может возникнуть опасное патологическое состояние со следующими симптомами:
Когда механизм нормальной регуляции калибра бронхов нарушается, может возникнуть опасное патологическое состояние со следующими симптомами:
- Чувство сдавленности в груди и нехватки воздуха.
- Форсированное дыхание с судорожными краткими вдохами и свистящими долгими выдохами.
- Непродуктивный тяжёлый кашель.
- Тахикардия.
Визуальные признаки, позволяющие заподозрить у человека развитие бронхоспазма:
- Характерная поза: наклоненный вперёд корпус с опорой на руки.
- Общая бледность, цианоз в области носогубного треугольника и под глазами.
- Набухшие шейные сосуды, втянутые крылья носа, проступивший пот.
- Втянутые межрёберные промежутки.
Затяжной бронхоспазм вызывается отёком стенок бронхов из-за непрекращающегося давления мускулатуры. При этом повышается секреция густой мокроты. Накапливаясь в дыхательных путях, она ещё сильнее перекрывает бронхиальный просвет. Поэтому при первых признаках спазма больному необходима помощь.
Отчего возникает бронхоспазм?
Есть множество причин развития этого феномена. Иногда он может возникать даже у вполне здоровых людей. Например, около четверти профессиональных спортсменов переживали состояние, описанное в медицинской литературе термином «бронхоспазм физической нагрузки». К группе риска относятся также аллергики, курильщики, работники вредных производств, жители экологически неблагополучных районов.
В зависимости от этиологии триггерами приступа могут выступать:
- Обострение хронического заболевания (бронхиальная астма, хронический бронхит и т.д.).
- Острое респираторное заболевание с общей интоксикацией.
- Аллергическая реакция.
- Раздражение дыхательных путей летучими химическими веществами, дымом, инородным телом, частицами пыли.
- Интоксикация при гельминтозах.
- Употребление некоторых лекарственных средств.
- Холодный или слишком сухой воздух.
- Сильный стресс.
Не стоит упускать из внимания и наследственную предрасположенность к гиперреактивности бронхов. Именно по её вине одинаковые раздражители у кого-то провоцируют развитие спазма, а у кого-то нет.
Бронхоспазм – это астма?
 Бронхиальная астма – это хроническое воспаление дыхательных путей. Чувствительная слизистая оболочка бронхов астматика возбуждает немедленный ответ гладкой мускулатуры на действие раздражителя. Эпизоды обострения этого заболевания всегда сопровождаются приступами удушья. Их картина полностью аналогична вышеописанной. Однако у многих пациентов с гиперреактивностью бронхов нет диагноза «астма». Поэтому бронхоспазм – это ещё не всегда астма. Но астма – практически всегда бронхоспазм.
Бронхиальная астма – это хроническое воспаление дыхательных путей. Чувствительная слизистая оболочка бронхов астматика возбуждает немедленный ответ гладкой мускулатуры на действие раздражителя. Эпизоды обострения этого заболевания всегда сопровождаются приступами удушья. Их картина полностью аналогична вышеописанной. Однако у многих пациентов с гиперреактивностью бронхов нет диагноза «астма». Поэтому бронхоспазм – это ещё не всегда астма. Но астма – практически всегда бронхоспазм.
Чтобы не провоцировать рецидивов астматического приступа, больной должен вести определённый образ жизни:
- Избегать простудных заболеваний.
- Избегать контакта с аллергенами: пылью, шерстью и пером домашних животных, цветочной пыльцой, комнатными растениями, пищевыми аллергенами.
- Избегать переутомления и стрессов.
- Осторожно обращаться с фармакологическими препаратами.
- Заниматься дыхательной гимнастикой и лечебной физкультурой.
- Принимать лекарства, назначенные врачом.
Следует помнить: несоблюдение этих правил может приводить к учащению проявления бронхоспастического синдрома, который вызывает обструкцию бронхов. Частые затяжные приступы становятся причиной развития состояния с высоким летальным потенциалом – астматического статуса.
При каких ещё болезнях бывает бронхоспазм?
Есть целая группа заболеваний, при тяжёлом течении которых может развиваться бронхоспазм:
- Бронхиты – острый, хронический, обструктивный.
- Аллергический риноконъюнктивит (поллиноз).
- Периартериит (некротизирующий васкулит) с поражением сосудов дыхательной системы.
- Аденоидит.
- Ларингит и ларинготрахеит.
- Эмфизема лёгких.
- Респираторная форма муковисцидоза.
- Кардиты.
Если спазм бронхов возник у человека впервые, нужно обязательно пройти комплексное обследование с участием терапевта, пульмонолога, отоларинголога и аллерголога. Только специалисты могут выяснить истинную причину состояния, поставить диагноз и назначить адекватное лечение.
Как помочь?
Приступ обычно наступает внезапно, а его клиника может развиваться стремительно. Очень важно не упустить время. Иногда за час или немногим меньше больной может почувствовать заложенность и сдавленность в груди, появляется сухой кашель и небольшая затруднённость выдоха. У астматиков за некоторое время до спазма иногда может начаться сильный насморк с водянистым отделяемым, першение в горле, кашель, частое чихание.
Во всех случаях важно знать, как помочь больному до приезда врача.
Что можно
- Усадить больного в положение полусидя.
- Снять с него тесную одежду, галстук, расстегнуть воротник.
- Обеспечить приток свежего воздуха (окно открывать, если под ним нет цветущих растений).
- Устранить вероятные источники аллергенов (животных, растения, пыль, подушки и т.д.).
- Если больному уже выписан бронхорасширяющий препарат, помочь ему принять его.
- Дать тёплое питьё, которое улучшает отхождение слизи из бронхов.
- Вызвать врача.
Что нельзя
- Давать успокоительные, антигистаминные средства и препараты для подавления кашля.
- Растирать больного разогревающими мазями и ставить горчичники.
- Давать травяные отвары и мёд.
Бронхоспазм любой этиологии – опасное для жизни состояние. Если его не купировать вовремя, человек может впасть в кому и умереть. Всевозможные народные средства применять категорически нельзя. Заниматься лечением должен только специалист.
Источник
Бронхиальная астма и бронхит относятся к категории заболеваний дыхательных путей, воспалительного характера. Оба заболевания имеют схожие симптомы, и все же причина возникновения этих двух заболеваний разная. Различаются эти болезни и по методике лечения.
Бронхиальная астма
Бронхиальная астма – это хроническое заболевание, которое поражает нижние дыхательные пути. Под действием раздражитель происходит сужение бронхов, что приводит к приступу удушья. Астматически кашель чаще всего носит непродуктивный характер, это сухой кашель, без обильной мокроты.
В большинстве случаев причиной астмы является аллергия. Астматический приступ начинает прогрессировать в ответ на воздействие аллергена. Это атопический вариант заболевания. Кроме этого, отмечают инфекционно-аллергический вариант. В этом случае обострение болезни наступает после перенесенной простуды или ОРВИ.
Астматики очень чувствительны к внешним воздействиям окружающей среды.
Их бронхи реагируют на:
- химические раздражители;
- дым;
- загазованность воздуха;
- пыль;
- резкие запахи.
Все эти факторы служат причиной развития бронхоспазма. Приступ удушья сопровождается следующими симптомами:
- мучительный кашель;
- отдышка с затрудненным выдохом;
- хрипы и свистящие звуки, сопровождающие дыхание.

Бронхиальная астма – это заболевание, которое передается по наследству. Если у одного из родителей есть такой диагноз, очень высок риск развития болезни у ребенка. При этом, бронхиальная астма не обязательно проявиться сразу после рождения, она может начаться в любом возрасте.
Бронхит
Бронхит сопровождается воспалительными процессами в бронхах. Причиной его возникновения являются вирусы и бактерии, в большинстве случаев это:
- пневмококки;
- гемофильная палочка;
- вирусы гриппа;
- стрептококки;
- аденовирусы.
Инфекция проникает в организм воздушно-капельным путем.
Диагностируют две формы бронхита: острую и хроническую. Острый бронхит очень часто переходит в хроническую форму. Причиной этому является слабый иммунитет, плохая экология, курение.
Основной симптом бронхита – кашель. Первоначально развивается сухой кашель, затем появляется обильная мокрота. При наличии инфекции мокрота будет окрашена в желтый или зеленый цвет. Острая форма недуга сопровождается насморком и повышением температуры.
Хроническая форма заболевания характеризуется чередованием периодов ремиссии и обострения. Обострение бронхита вызывают ОРЗ, грипп, переохлаждение. При запущенной форме болезни возникает одышка.
Отличия бронхита от астмы

Отличить бронхиальную астму от бронхита иногда бывает очень сложно из-за схожей симптоматики. Но различать эти два заболевания очень важно, поскольку лечатся они по-разному. Если лечение было назначено некорректно, пользу оно не принесет.
Существует несколько признаков, на которые можно ориентироваться при постановке диагноза:
- Источник возникновения. Бронхит развивается на фоне вирусной инфекции. Аллергическая реакции для данного вида заболевания дыхательных путей не характерна. При бронхиальной астме решающим фактором является преимущественно аллергическая реакция. Бронхиальная астма – это заболевание бронхиального дерева, имеющее иммуно-аллергическую природу. Приступы одышки могут возникать и после физической нагрузки, и в состоянии покоя, в ночной период.
- Одышка. Каждый астматический приступ сопровождается одышкой. При бронхите одышка характерна только для хронической формы заболевания и только в период обструкции.
- Кашель. Бронхит всегда сопровождается кашлем. При этом на начальном этапе заболевания он сухой, спустя два-три дня он переходит в продуктивный кашель с обилием мокроты. Для бронхиальной астмы характерен сухой кашель. И лишь при его купировании отходит небольшое количество мокроты.
- Мокрота. При бронхите образуется обильная мокрота. Она может быть и прозрачной, и желтой, и зеленой. Консистенция ее также разнообразна – от жидкой прозрачной до густой с гнойными комками. При бронхиальной астме мокроты много не бывает. Мокрота слизистая и имеет прозрачный цвет.
- Хрипы. Если у пациента диагностируют бронхит, то при прослушивании легких определяют влажные хрипы. Астма отличается свистящими сухими хрипами.
- Анализ крови. Во время обструкции бронхита в анализе крови наблюдают лейкоцитоз и повышение СОЭ. При бронхиальной астме анализ крови в большинстве случаев положительный.
В большинстве случаев бронхиальная астма сохраняется на протяжении всей жизни, тогда как от бронхита, при правильно составленном курсе лечения можно избавиться. И это еще одно отличие этих двух недугов.
Для того чтобы поставить точный диагноз, потребуется пройти полное обследование, на основании которого врач определит какой именно недуг прогрессирует в организме больного.
Дифференциальная диагностика

Далеко не всегда удается отличить бронхиальную астму от бронхита по одним лишь симптомам. Особенно, если заболевание находится на начальной стадии и симптоматика еще не явно выражена.
Для того чтобы дифференцировать бронхиальную астму прибегают к лабораторным методам исследования крови. По анализу крови можно определить, имеет ли место аллергическая реакция. Как известно, бронхит не относится к разряду аллергических заболеваний.
Анализ мокроты укажет на наличие микрочастиц, которые характерны только для бронхиальной астмы.
Чтобы уточнить наличие аллергена и его характер, делают кожные пробы.
Очень эффективным методом диагностики, который позволяет дифференцировать бронхиальную астму и бронхит, является спирометрия. Процедура заключается в измерении объема выдыхаемого воздуха за одну секунду времени. У бронхиальной астмы и бронхита эти показатели различны, но в обоих случаях ниже нормы.
Иногда прибегают к рентгенографическому исследованию. Но на начальных этапах болезни такой метод диагностики мало информативен. Для постановки диагноза потребуется пройти полную диагностику, на основе ее показателей картина заболевание будет видна гораздо отчетливее.
Разница в лечении бронхита и астмы

Для того, чтобы правильно разработать курс лечения, нужно знать, как отличить бронхит от астмы. А лечатся эти два заболевания по-разному.
При бронхите лечебные действия направлены на:
- расширение просвета бронхов;
- облегчение отхождения мокроты путем назначения отхаркивающих препаратов;
- устранение обструкции;
- устранение вирусов и бактерий.
Лечение бронхиальной астмы проводится комплексно. Астму лечат на протяжении нескольких лет. Основные направления лечения:
- исключение контакта с аллергеном;
- терапия по выработке антител к аллергенам;
- снижение воспалительных процессов;
- устранение бронхоспазма.
При правильно подобранной терапии можно значительно облегчить состояние больного бронхиальной астмой, продлить периоды ремиссии и сократить количество рецидивов. Но полностью вылечить болезнь удается крайне редко.
Please follow and like us:
Источник
Основное и наиболее опасное проявление бронхиальной астмы – бронхоспазм. Он представляет собой резкое сужение бронхиальных стенок, что препятствует нормальному прохождению воздуха по дыхательным путям. Это становится причиной недостаточного снабжения организма кислородом и перенасыщения его углекислым газом. Самочувствие больного ухудшается, ему делается тяжело дышать, может наблюдаться удушье и одышка.
Недостаток кислорода оказывает воздействие на деятельность сердца и сосудов, поэтому сердечный ритм возрастает, также наблюдается повышение давления.
Выраженность неприятных симптомов зависит от того, насколько тяжела форма астмы у пациента, от особенностей его организма и от причин, которые вызвали спазм бронхов. В некоторых случаях данное явление может привести к смерти больного, если не оказать ему своевременную помощь. Поэтому следует узнать основные особенности этой проблемы.
- Причины возникновения
- Как проявляется?
- Можно ли избежать проявления?
Сущность явления
Бронхоспазм при бронхиальной астме является реакцией бронхов на негативное воздействие внешних факторов. Поскольку астма развивается под влиянием определенных раздражителей, то любой контакт человека с ними вызывает подобную реакцию, из-за чего и происходит бронхоспазм.
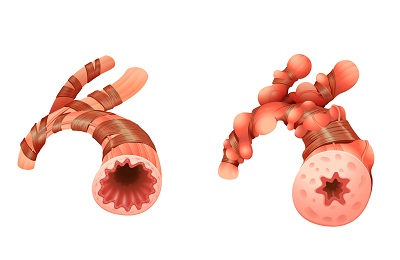 Стенки бронхов стараются помешать попаданию раздражающего вещества вглубь дыхательных путей, поэтому они сжимаются. Если воздействие неблагоприятного фактора не прекращается, мышцы бронхов остаются в сжатом состоянии. За счет этого затрудняется дыхание – в легкие не попадает достаточное количество воздуха, и больной ощущает приступ удушья.
Стенки бронхов стараются помешать попаданию раздражающего вещества вглубь дыхательных путей, поэтому они сжимаются. Если воздействие неблагоприятного фактора не прекращается, мышцы бронхов остаются в сжатом состоянии. За счет этого затрудняется дыхание – в легкие не попадает достаточное количество воздуха, и больной ощущает приступ удушья.
Чтобы компенсировать нехватку кислорода, человек начинает дышать чаще. Но из-за суженного прохода в бронхах наблюдаются трудности не только с вдыханием воздуха, но и с его выдыханием. Часть воздуха остается в легких, что приводит к их распиранию. Также при проблемах с выдыханием воздуха в легких остается меньше места для последующих вдохов, а это еще больше усугубляет ситуацию.
Причины возникновения
Для ликвидации данного явления используются быстродействующие лекарственные препараты, способствующие расслаблению бронхиальных мышц. Однако предупредить астматический бронхоспазм проще, чем купировать, поэтому стоит знать те факторы, которые могут его спровоцировать. В этом случае можно избегнуть их воздействия, что снизит вероятность обострений. Основные из этих факторов:
- аллергены,
- вещества химического происхождения,
- раздражение дыхательных путей механическим способом (воздействие инородных предметов),
-
 вирусы и бактерии, оказавшиеся в дыхательных путях,
вирусы и бактерии, оказавшиеся в дыхательных путях, - грибковые инфекции,
- лекарственные препараты, стимулирующие раздражение бронхов,
- ингаляционные анестетики,
- стресс,
- физические нагрузки,
- холод,
- особенности климата,
- вредные экологические условия.
Реакции на перечисленные факторы возникают не у всех людей. Обычно для их возникновения необходимы определенные организменные особенности, такие как:
- наследственная предрасположенность,
- склонность к возникновению аллергии,
- чувствительность бронхов,
- курение (активное и пассивное),
- занятость на вредном производстве.
Эти обстоятельства, сочетаясь с неблагоприятными факторами, легко вызывают спазм бронхов.
Как проявляется?
Пациентам необходимо точно знать признаки данного явления, чтобы своевременно воспользоваться необходимыми лекарственными средствами. Это:
-
 тяжесть в груди,
тяжесть в груди, - нехватка воздуха,
- короткие вдохи и продолжительные тяжелые выдохи,
- кашель,
- бледность,
- усиленное потоотделение,
- хрипы.
Для тех, у кого бронхоспазм возник впервые, данные симптомы являются поводом для обращения к врачу.
В некоторых случаях перед возникновением спазма тоже проявляются некоторые признаки, по которым можно предположить его приближение.
Это существенно упрощает его купирование, иногда даже есть возможность предупредить его появления. Среди этих признаков можно назвать:
- головную боль,
- приступы сильного кашля,
- чихание,
- заложенность носа,
- раздражение глаз,
- кожный зуд,
- усталость,
- раздражительность.
 Пациенту стоит анализировать свое самочувствие и проявляющиеся симптомы. Если удастся выявить признаки, которые свидетельствуют о приближении спазма бронхов, бороться с астмой станет проще. Однако не нужно из-за любого необычного явления принимать сильные лекарственные препараты, поскольку реакции организма могут и не быть связаны с обострением бронхиальной астмы.
Пациенту стоит анализировать свое самочувствие и проявляющиеся симптомы. Если удастся выявить признаки, которые свидетельствуют о приближении спазма бронхов, бороться с астмой станет проще. Однако не нужно из-за любого необычного явления принимать сильные лекарственные препараты, поскольку реакции организма могут и не быть связаны с обострением бронхиальной астмы.
Полностью избавиться от бронхоспазмов невозможно, однако, есть возможность минимизировать их количество. Поскольку данное явление – защитная реакция бронхов на неблагоприятные внешние воздействия, то для избегания его следует свести к минимуму контакты с раздражающими веществами. Но прежде необходимо выяснить, какие именно раздражители вызывают такую реакцию. Для этого существуют специальные аллергические и провокационные пробы.
Можно ли избежать проявления?
Общие рекомендации по предупреждению бронхоспазмов заключаются в следующем:
- Отказаться от курения.
-
 Бывать на свежем воздухе и проветривать жилые помещения.
Бывать на свежем воздухе и проветривать жилые помещения. - Не подвергаться длительному воздействию холода.
- Исключить контакты с аллергенами.
- Укреплять иммунитет.
- Избегать эмоциональных переживаний.
- Соблюдать правила гигиены.
- Выполнять назначения лечащего врача.
Если не выполнять профилактические мероприятия и не лечить основное заболевания, есть риск возникновения серьезных осложнений. В некоторых случаях спазм бронхиальных мышц может стать причиной смерти. Кроме этого, среди основных последствий можно назвать:
- дыхательную недостаточность,
- сердечную недостаточность,
- эмфизему легких,
- легочное сердце и пр.
Многие заболевания, возникающие из-за нехватки кислорода в организме, имеют необратимый характер, поэтому лучше не допускать их возникновения.
Особенности лечения
Как было сказано выше, при бронхоспазмах очень велик риск развития осложнений, поэтому очень важно своевременно их устранять. Нередко для этих целей врачи назначают специальные препараты, которые характеризуются быстрым действием. Эти препараты пациенту стоит всегда держать при себе, особенно если спазмы бронхов – нередкое явление для его организма.
Для устранения бронхоспахма используются сильные препараты, которые быстро нейтрализуют симптомы проблемы. Это:
- Бронхорасширяющие (Сальбутамол, Бронхолитин, Синглон),
- Растворы гормональных препаратов для ингаляций (Флутиказон, Атровент, Беродуал),
- Глюкокортикостероиды (Преднизолон),
- Отхаркивающие (Амбробене, Флуимуцил).


Важно, чтобы лекарственные средства и их дозировка были подобраны врачом, поскольку болезнь каждого пациента имеет свои особенности, которые нужно учесть. Ни в коем случае нельзя самостоятельно изменять дозировку лекарства или прекращать лечение. При обнаружении побочных эффектов или при отсутствии результата от применяемого средства нужно обратиться к врачу, чтобы процесс лечения был откорректирован.
Кроме лекарственных средств, помогают при таком состоянии следующие меры:
-
 Устранение травмирующего фактора.
Устранение травмирующего фактора. - Принятие полусидячего положения.
- Ослабление сжимающих деталей одежды (при бронхоспазме стоит ослабить галстук, расстегнуть ремень и пуговицы, чтобы не мешать дыханию).
Если спазм возник впервые, лучше обратиться за помощью к врачу.
Лишь он сможет определить причины данного явления и назначить лечение. Самостоятельно принимать лекарственные средства или игнорировать явные симптомы заболевания недопустимо. Также врачебная помощь нужна, если использование назначенных лекарств не приносит никаких результатов в течение часа. Это свидетельствует о развитии осложнений, и определить их может только специалист.
Загрузка…
Источник


