Чем снять спазм при кашле астма

Одним из симптоматических признаков бронхиальной астмы является кашель. При обострении заболевания кашлевой рефлекс может сопровождаться выделением мокроты (незначительным), а может и нет. Чаще всего этот мучительный симптом беспокоит больного в ночное время.

Признаки симптомов у взрослых
В большинстве случаев астматический кашель сопровождается распространением очагов воспаления на верхние дыхательные пути. Организм естественным образом реагирует на раздражители, которые проникают в дыхательные пути, что и провоцирует кашлевой симптом.
Астматический кашель протекает достаточно специфично. При этом больной делает резкие быстрые вдохи, сменяющиеся длительными и тяжелыми выдохами. В этом случае может наблюдаться значительное расширение легких, которое сопровождается слабыми дыхательными шумами. Иногда присутствуют хрипы и свисты.
Астматический кашель может иметь следующие провоцирующие факторы:
- наследственная предрасположенность, которая связана с нарушением образования вещества, несущее ответственность за выработку антител к аллергенам;
- лишний вес;
- пол человека – мальчики до 15 лет страдают от астмы чаще, чем девочки;
- аллергены – плесень, пыль, пыльца и т. д.;
- вирусы;
- вредные токсические вещества;
- некоторые пищевые продукты;
- лекарственные препараты;
- дым (в том числе и табачный).
ВАЖНО! Надо понимать, что астматический кашель может указывать не только на астму, но и на ряд других заболеваний – астматический бронхит, туберкулез, онкологические процессы в легких.
Как уже было сказано, при бронхиальной астме кашель может быть двух видов:
- Сухой. Никаких выделений и мокроты при этом не происходит. Опасность такого кашля в том, что без лечения он может вызывать удушье. Сухой кашель практически всегда сопровождается болевыми ощущениями в области грудной клетки, проблемами со сном, сильным потоотделением и слабостью;
- Влажный. Если астма возникла на фоне респираторных заболеваний, спровоцированных инфекционными агентами, возможно повышение температуры, развитие признаков интоксикации, появление насморка, а в некоторых случаях удушья. Чаще все влажных астматический кашель диагностируется при холинергической форме заболевания. Лечение такого кашля проводится с учетом лабораторного исследования мокроты.
Диагностика и необходимые анализы
 Отталкиваясь только от симптоматики поставить диагноз «бронхиальная астма» не получится. Чтобы определить наличие заболевания нужна консультация пульмонолога и специальные диагностические мероприятия:
Отталкиваясь только от симптоматики поставить диагноз «бронхиальная астма» не получится. Чтобы определить наличие заболевания нужна консультация пульмонолога и специальные диагностические мероприятия:
- Рентгенография. Это исследование помогает выяснить сопутствующие недуги, но если рентген делается не в момент приступа, возможно он не покажет наличие астмы. А вот при удушье на снимке можно будет увидеть значительное уменьшение или полное отсутствие подвижности диафрагмы, усиление прозрачности легочных полей, купола диафрагмы становятся более плотными, подвижность ребер ограничена, сердечные контуры просматриваются нечетко. Кроме того, легочный рисунок может быть деформирован, а пневматизация легких повышена;
- Клинические анализы крови и мочи;
- Аллергическое пробы;
- Ингаляционные тесты;
- Анализ микрофлоры мокроты;
- Определение объема легких – спирография. Это исследование помогает выяснить сколько воздуха в течение минуты попадает в легкие, объем легких, максимальную вместимость органов (то есть резервы легких), определить каков просвет бронхов, и нет ли в них воспалительного процесса.
Методы лечения
В принципе все препараты, которые применяются для лечения кашля при бронхиальной астме можно разделить на две категории:
- препараты, купирующие приступ;
- средства для систематического использования.
Форма лекарственных средств может быть разной:
- таблетки;
- ингаляции;
- инъекции.
СПРАВКА! Выписанные врачом лекарства для систематического приема должны приниматься больным ежедневно, вне зависимости от самочувствия.
Чаще всего препараты для лечения заболевания используются в виде:
- Таблеток – для систематического лечения.
- Аэрозолей – быстрый и эффективный способ снять приступ удушья. Аэрозольное средство моментально проникает в бронхи и трахею, и в считанные секунды улучшить состояние больного. Побочные эффекты при этом минимальные, поскольку медикаментозные средства оказывают местное влияние.
Для купирования приступа астмы используются бронхолитики. Эта группа препаратов способна не только оказать терапевтическое воздействие, но и оказать неотложную помощь при приступе.
Врачи для лечения астмы назначают:
- Бронхорасширители – таблетированные или в форме аэрозолей.При частом использовании эти лекарства могут переставать оказывать нужное воздействие на организм, поэтому ихнадо периодически менять после консультации с врачом.
- Противовоспалительные препараты. Так как обсуждаемый недуг практически всегда сопровождается воспалением,эти средства позволяют снизить частоту приступов.
- При возникновении аллергических реакций в процессе активно принимают участие тучные клетки, поэтому для снятия аллергических астматических проявлений назначаются стабилизаторы клеточных мембран (тучных клеток). Эти вещества останавливают их выброс в кровь, тем самым предотвращая приступы.
- Гормональные бронхолитические препараты. Эти медикаменты обладают очень сильным противовоспалительным эффектом, снижают выделение мокроты, и уменьшают чувствительность организма к аллергенам. Но быстро снять приступ удушья эти средства не могут.
- Препараты нового поколения, которые очень эффективно снижают воспалительный процесс. Они известны как антилейкотриеновые препараты.
- Отхаркивающие медикаментозные средства. Муколитические препараты назначаются для вывода мокроты из бронхов. Это может быть Мукодин, АЦЦ и прочие.
- Антигистаминные препараты выписываются редко.
- Средства, в состав которых входят кромоновые вещества уменьшают просвет бронхов. Их не используют в острый период, а назначают для базового лечения недуга. Это Кромолин, Недокромил, Кетотифен.
- Существуют комбинированные средства для лечения астмы – это комплексы бронхорасширителей и противовоспалительных средств. Их возможно использовать для купирования приступов – Зенхейл, Тевакомб.

ВАЖНО! Антибактериальная терапия показана только в тех случаях, когда отход мокроты очень затруднителен по причине инфекционных процессов.
Купирование астматического приступа
После того, как пациент обращается к специалисту за консультацией по поводу бронхиальной астмы, врач обязательно детально объяснит как нужно купировать возможный приступ. Однако знать, как помочь человеку в этом случае должен каждый сознательный человек.
 Итак, алгоритм действий при приступе:
Итак, алгоритм действий при приступе:
- Больного необходимо усадить перед открытым окном или форточкой, чтобы обеспечить ему приток свежего воздуха.
- Расстегнуть или снять стесняющую грудную клетку одежду.
- Если вдох затруднен или присутствует большое количество вязкой мокроты, рекомендуется дать больному молоко с содой или щелочную минеральную воду.
- Если приступы кашля очень сильные можно поставить горчичники или банки.
- В случае кровавой мокроты необходимо срочно вызвать скорую помощь, а до приезда врачей следить, чтобы кровь не попала в легкие и больной не захлебнулся. Для этого человека укладывают на живот и поддерживают руками его голову.
- При повышении температуры можно приложить к голове лед.
- Если приступ возник у ребенка, и он паникует, для расслабления можно сделать легкий массаж грудной клетки и спины.
- Если приступ случился впервые и больной еще не знает какой ингалятор ему надо использовать, для снятия приступа подойдет вода с добавлением соды и йода. На стакан воды достаточно 2 ложек соды и нескольких капель йода. Это смесь для дыхания. При отсутствии эффекта в дальнейшем это средство применять не целесообразно.
- При отсутствии ингалятора можно ввести Эуфиллин внутривенно.
Для купирования приступов используются:
- Эфедрин;
- Эуспиран;
- Теофедрин;
- Алупент.
При простуде
Средства, которые применяются для улучшения отхождения мокроты, могут быть медикаментозными или нетрадиционными. Такие средства раздражающее влияют на слизистую желудка, что в свою очередь стимулирует центр продолговатого мозга, отвечающий за рвотный рефлекс. При этом активность бронхиальных желез повышается, а перистальтика бронхов усиливается. Таким образом выработка мокроты происходит сильнее, кроме того, секрет разжижается, и поэтому легче выводится.
 Если говорить о растительных средствах, то это может быть:
Если говорить о растительных средствах, то это может быть:
- солодка;
- алтей;
- термопсис;
- девясил и прочие.
Их применяют в виде экстрактов, отваров, порошков, настоев.
Некоторые эфирные масла тоже могут увеличивать секрецию бронхиальных желез. Это:
- тимиановоемасло;
- анисовое;
- фенхелевое;
- эвкалиптовое.
Ароматические углеводы, которые присутствуют в составе этих масел,напрямую воздействуют на железистые структуры бронхов. Помимо этого, вещества, содержащиеся в эфирных маслах, оказывают противовоспалительное и антимикробное воздействие.
Муколитические медикаментозные средства делятся на следующие виды:
Прямого действия:
- тиолы – лекарственные препараты на основе мукомиста, ацетилуистеина, мукосольвиа и прочих веществ.
- ферменты претеолитического вида – трипсин, альфахимотрипсин, стрептокиназа и другие.
- другие действующие вещества – аскорбиновая кислота, йодиды калия, гидрокарбонат натрия.
Непрямого действия:
- средства, которые уменьшают вырабатываемую слизь;
- средства с антиадгезивным действием – бикорбанат натрия, Амброксол, Бромгексин.
Наиболее действенные препараты для снижения вязкости и более эффективного вывода мокроты:
- Каделак;
- АЦЦ;
- Лазолван;
- Бромгексин;
- Термопсис;
- Стоптуссин;
- Пектуссин;
- Амброксол;
- Флюдитек;
- Бронхобос.
Народными рецептами
 В настоящее время все больше людей предпочитают лечить различные недуги травами. Во многих случаях это оправдано и целесообразно, поскольку лечение травами может быть не менее эффективно, чем медикаментозными средствами, но уж точно более безопасно.
В настоящее время все больше людей предпочитают лечить различные недуги травами. Во многих случаях это оправдано и целесообразно, поскольку лечение травами может быть не менее эффективно, чем медикаментозными средствами, но уж точно более безопасно.
Важно! Лечение травами должно начинаться только после консультации с врачом и с его одобрения. Нельзя забывать, что бронхиальную астму может провоцировать пыльца растений.
Борьба с болезнью при помощи трав происходит как за счет лекарственных средств того или иного растения, так и за счет наличия полезных веществ, витаминов и антиоксидантов, которые укрепляют иммунную систему организма.
СПРАВКА! Лечение травами вполне может совмещаться с традиционными способами лечения, а также применяется в качестве поддерживающей и профилактической терапии.
Для профилактики заболевания показания для использования траволечения могут быть следующими:
- генетическая предрасположенность к данному недугу;
- физиологические особенности организма;
- инфекционные процессы в дыхательных путях хронического течения;
- астма, возникающая на фоне приема медикаментозных средств, стрессов и эмоциональны перегрузок;
- заболевание, которое обостряется при сильных нагрузках на организм или в результате воздействия холода.
Травы для лечения астмы использовать запрещено в следующих случаях:
- кашель сухой и удушливый;
- затяжной вдох и одышка;
- нехватка воздуха;
- ощущение давления в грудине;
- свист при дыхании;
- удушье.
ВАЖНО! При наличии перечисленных симптомов необходима консультация с врачом и медикаментозное лечение.
Травы, редко провоцирующие аллергические реакции,которые можно использовать при астматических проявлениях:
- куркума – антисептический, противомикробный и противовоспалительный эффект;
- ромашка – противовоспалительный и антигистаминный эффект;
- иссоп – противовоспалительный и обезболивающий эффект;
- солодка – противовоспалительный эффект и нормализация дыхательного процесса;
- мать-и-мачеха – восстанавливает организм после приступов астмы и улучшает пропускаемую способность дыхательных путей;
- гинкобилоба – противоаллергенный и противовоспалительный эффект;
- гринделия – подавляет астматические приступы и улучшает отхождение слизи из дыхательных путей;
- белокопытник – противовоспалительный и антигистаминный эффект.

Кроме того, народная медицина использует для лечения бронхиальной астмы:
- имбирь;
- лук;
- чеснок;
- сирень;
- калину;
- клюкву.
Репчатый лук
Прокрутить через мясорубку 400 гамм репчатого лука, добавить в полученную кашицу литр воды, столовую ложку меда и половину стакана сахарного песка. Затем средство должно кипятиться на медленном огне в течение 3 часов. За это время лук полностью растворяется, но процедить полезное варево все-таки придется.
Принимать по столовой ложке несколько раз в день без привязки к приему пищи. Лук обладает противовоспалительными свойствами, но при наличии приступа может сужать просветы дыхательных путей, поэтому сырой лук при астме использовать не рекомендуется. Что касается варенного лука, он оказывает положительное воздействие и способствует освобождению дыхания.
Ягода калины
 Размять столовую ложку ягод калины, добавить стакан воды и ложку меда. На медленном огне варить минут 20. Затем хорошо перемешать и процедить. Получается довольно вкусное средство, которое надо принимать по столовой ложке каждые два часа.
Размять столовую ложку ягод калины, добавить стакан воды и ложку меда. На медленном огне варить минут 20. Затем хорошо перемешать и процедить. Получается довольно вкусное средство, которое надо принимать по столовой ложке каждые два часа.
Калина вообще очень распространенное средство для лечения астмы, аллергиками и людям, склонным к повышению артериального давления рекомендуется принимать калиновый сок.
А вот гипотоникам и беременным женщинам увлекаться калиной не стоит. Несмотря на то, что она приносит организму неоспоримую пользу, являясь противовоспалительным и жаропонижающим средством, она снижает давление и может вызывать различные патологии у плода.
Яснотка
Это растение чем-то напоминает крапиву, только ее листья не снабжены стрекательными клетками, которые оставляют ожоги. Для лечения нужны венчики цветков, поэтому если вы собираетесь запасать сырье самостоятельно, готовьтесь к долгому и кропотливому труду. Для приготовления лекарственного средства на один прием потребуется столовая ложка цветков, вот и представьте сколько потребуется цветков для трехнедельного курса.
Это растение содержит слизь и сапонины, которые оказывают положительное воздействие на бронхолегочную систему, а корме того, очищает кровь от токсинов, предотвращает развитие аллергических реакций и успокаивает нервы. Для приготовления средства нужно залить столовую ложку цветков крутым кипятком в количестве 1 стакан. Настаивать пару часов и пить. В день необходимо выпить три стакана средства.
Камнеломковый бедренец
Зонтичное растение под названием камнеломковый бедренец упоминается в рецептах для лечения астмы нечасто, а зря, поскольку корень этого растения довольно эффективен для лечения этого недуга. Из корня готовят отвар (литр кипятка на две ложки измельченного корня). Настаивать лучше в термосе часов 5-6. Принимать по 100 грамм несколько раз в сутки.
Также можно готовить спиртовую настойку. Для этого необходимо смешать 70% спирт (2 части) и измельченные корни (1 часть). Настаивать корни на спирту нужно в течение недели, а если использовать водку, то потребуется около 3 недель. Для снятия бронхиального спазма достаточно развести 20 капель настойки в столовой ложке воды.
ВАЖНО! Следует отметить, что при лечении травами, имеются противопоказания. Необходимо проконсультироваться у лечащего врача.
 Кроме того, для лечения рекомендуют использовать следующие травы:
Кроме того, для лечения рекомендуют использовать следующие травы:
- девясил;
- багульник;
- чистотел;
- солодку;
- паслен;
- фиалку;
- веронику;
- эфедру;
- первоцвет;
- бузину и другие.
В некоторых случаях врачи сами настаивают на лечении бронхиальной астмой именно травами и народными средствами, но, если специалист говорит о необходимости медикаментозного лечения, пренебрегать его рекомендациями не следует, особенно, если речь идет о ребенке. В этом случае лечение травами может использоваться в качестве дополнительной терапии к традиционной форме лечение.
Рекомендации по профилактике
Профилактика кашля при бронхиальной астме заключается в следующем:
- систематические прогулки на свежем воздухе;
- избегание контактирования с аллергенами;
- укрепление иммунитета;
- отказ от вредных привычек;
- соблюдение правил здорового образа жизни;
- организация сбалансированного режима питания и сна.
Астма – это достаточно опасное заболевание, которое требует своевременного и грамотного лечения. В противном случае недуг приводит к осложнениям опасным для жизни. Кроме того, само течение астмы напрямую зависит от того насколько быстро будет начато лечения. Поэтому при первых симптомах заболевания необходимо обращаться к врачу, и в точности выполнять все его рекомендации.
Полезное видео
Ознакомьтесь визуально о лечении кашля при бронхиальной астме на видео ниже:
Оцените статью:
Загрузка…
Источник

Бронхиальный спазм представляет собой патологическое состояние, при которой мышцы бронхов начинают непроизвольно сокращаться, что приводит к уменьшению просвета в них.
При этом прекращается поступление кислорода в организм и выведение углекислого газа. У больного наблюдаются сложности при выдыхании и вдыхании воздуха, создается ощущение тяжести.
Причин для возникновения таких приступов достаточно много, это может быть аллергия или респираторное заболевание.
Что такое бронхоспазм
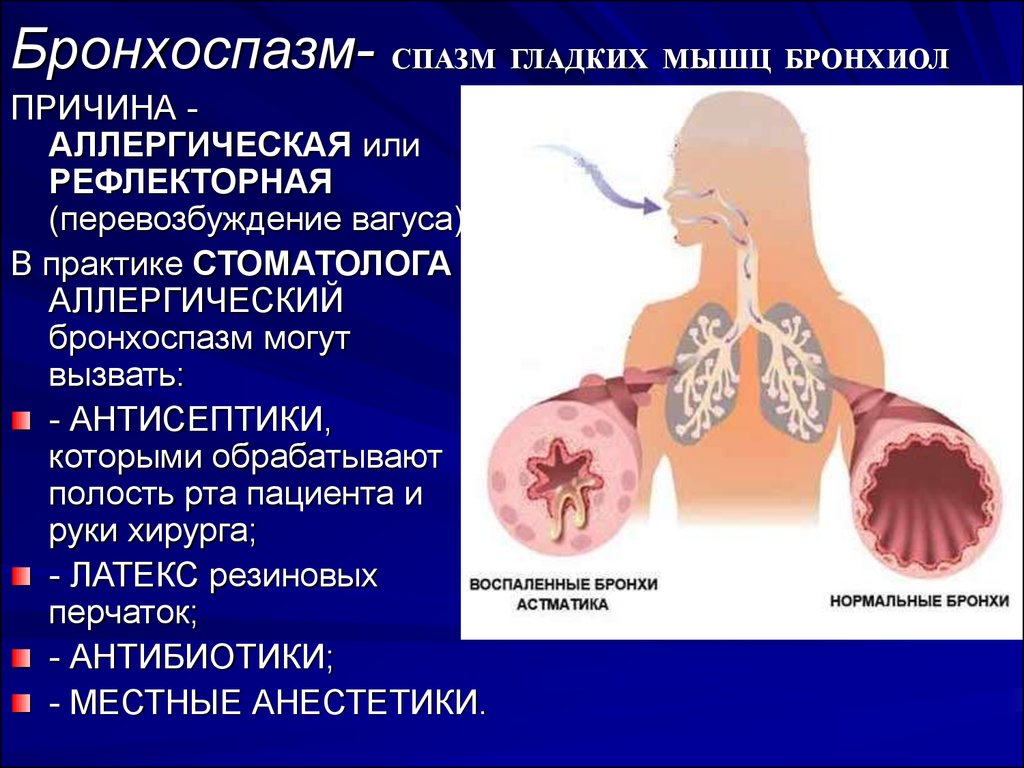
Данное патологическое состояние – это реакция на какой-либо раздражитель. В бронхах происходит непроизвольное сокращение мышц, что уменьшает просвет дыхательных путей, в результате дышать становится тяжелее.
Дыхание человека затрудняется, в легкие не попадает достаточное количество кислорода, может наступить удушье. Чтобы восполнить нехватку кислорода, больной начинает активно дышать.
В это время требуется немедленная помощь, нужно как можно быстрее снять приступ и нормализовать дыхание.
Формы бронхоспазма

Выделяют несколько форм бронхоспазма:
- С возможностью восстановления дыхания при помощи медицинских препаратов.
- С необратимой закупоркой бронхов.
Также бронхоспазм может быть:
- Парциальный – в легких имеются участки, сохранившие свои функции.
- Тотальный – спазм мышц охватил все бронхи.
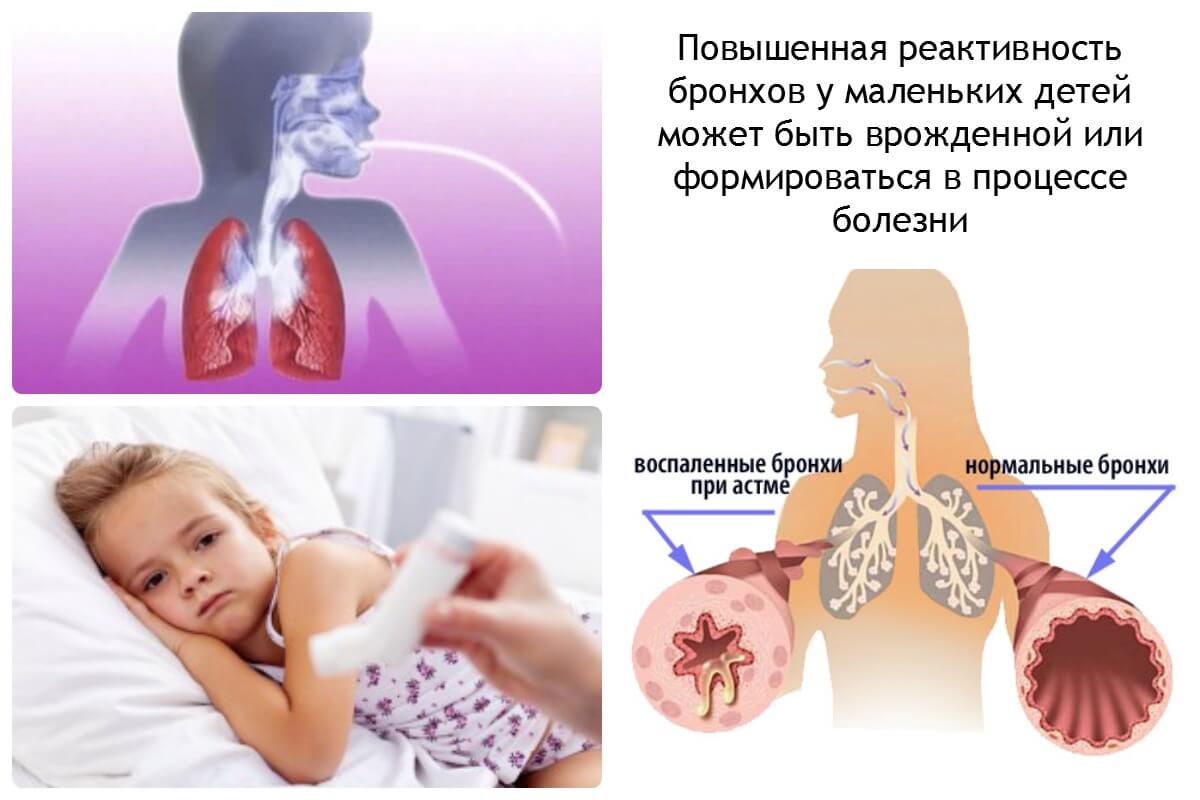
Причины бронхоспазма и факторы риска

Чаще всего бронхоспазмы наблюдаются у больных бронхиальной астмой. Однако патология может возникнуть как результат:
- обструктивного бронхита – данный тип в основном встречается у людей с аллергией;
- бронхиолита – часто диагностируется у детей как последствие вирусных инфекций и респираторных заболеваний, которые поражают мелкие бронхи и альвеолы. Заболевание протекает очень быстро и может приводить к развитию пневмонии;
- аллергии – это может быть ринит, пищевая или бытовая аллергия. При данных заболеваниях бронхи становятся особо чувствительными к любым негативным воздействиям. В результате бронхоспазмы начинают проявляться при воздействии аллергенов. При таком заболевании следует пройти обследование и исключить все риски, чтобы заболевание не привело к астме;
- муковисцидоза – это врожденное заболевание, из-за которого нарушается образование бронхиального секрета;
- сердечной астмы – реакция бронхов возникает по причине застоя крови в легочных капиллярах;
- попадания в дыхательные пути инородного тела. Бронхоспазм возникает на фоне перекрытия просвета посторонним предметом, отека стенок бронхов. Особую опасность представляют острые предметы, которые могут повредить слизистую и вызвать повышенное выделение слизи;
- отравления – бронхоспазм возникает при рвоте, когда мелкие частицы могут попасть в бронхи и привести к раздражению слизистой. Чаще всего возникает у детей;
- постоянные стрессы;
- воздействие неблагоприятных погодных условий.
Факторы риска:
- Наследственная предрасположенность к заболеваниям дыхательных путей.
- Частые простуды в детстве, бронхиты и аденоиды.
- Особенности развития дыхательных путей, из-за чего возможно недостаточное очищение бронхов от скопившегося там секрета.
У людей, склонных к аллергии, предрасполагающими факторами к развитию заболевания является:
- Острые респираторные и вирусные заболевания.
- Частые контакты с аллергенами.
- Прием некоторых лекарственных средств (пенициллин, бета-блокаторы для снижения артериального давления и прочие).
- Пассивное курение.
- Чрезмерные физические нагрузки.
Симптомы бронхоспазма

Сжатие мышц бронхов при негативном на них воздействии – это реакция на раздражитель. При бронхоспазме мышцы долго не расслабляются, это приводит к усилению притока крови, отеку слизистой и сужению просвета бронхов.
В результате развивается дыхательная недостаточность. Если не принять срочные меры для снятия приступа, начинается кислородное голодание, которое может привести к летальному исходу.
Основными симптомами развития приступа являются:
- Постоянное ощущение нехватки воздуха, тяжесть в грудной клетке.
- Одышка, т.е. короткий вдох и длинный выдох.
- Сильный кашель, в редких случаях с отхождением мокроты.
- Побледнение кожных покровов.
- Учащенное сердцебиение.
- Обильное потоотделение.
- Шумное свистящее дыхание.
Пациент в такие моменты находится в напряженном состоянии, его тело слегка наклонено вперед с опорой на руки, а голова втянута.
Существует симптоматика приступа, по которой можно судить о приближающейся патологии:
- Чихание с обильным выделением слизи из носа.
- Покраснение глаз, кожный зуд.
- Сильный кашель.
- Цефалгия.
- Частые позывы в туалет.
- Слабость, апатия.
Даже по внешнему виду человека можно понять, что у него бронхиальный спазм: ему сложно дышать, усиленно работает дыхательная мускулатура.
У пациентов с астмой такие приступы могут случаться по любым причинам, будь то насморк или контакт с аллергеном. При бронхите с обструкцией кашель с удушьем может проявиться внезапно.
Сначала человека мучает сильная одышка, после проявляется удушье и невозможность сделать полноценный вдох. Отчетливо слышны хрипы в легких.
Возможные осложнения и последствия

При продолжительном бронхоспазме возможно отравление организма углекислым газом, который не выводится из организма.
Нарушение дыхания приводит к увеличению объема легких, недостатку кислорода в крови, застою крови в верхней и нижней полой вене, остановке работы сердца и кровообращения.
При отсутствии экстренной помощи возможна смерть больного!
Диагностика
Для выявления причин нарушения дыхания требуется проведение тщательной диагностики:
- Для начала проводится осмотр пациента для выявления отеков, артериальной гипертензии и пр. У пациентов отмечается неполный выход воздуха из легких при выдохе, а также сопротивление вдоху.
- Собирается анамнез, который помогает выяснить, что стало причиной заболевания.
- Аппаратные исследования:
- спирометрия – используется для выявления возможной обструкции легких;
- пикфлоуметрия – позволяет определить, насколько сужены бронхи.
- бодиплетизмография – помогает получить информацию о состоянии дыхательной и газообменной функции легких.
Лечение бронхоспазма

Медикаментозное лечение лишь снимает симптомы и предотвращает неприятные последствия заболевания. Главное — это устранить причину приступов.
Лечение бронхоспазмов включает:
- прием бронхорасширяющих препаратов, которые расслабляют мышцы бронхов, это помогает снять приступ;
- использование ингаляторов с гормональными средствами, расширяющими бронхи, снимающими спазмы и воспаление;
- применение глюкокортикостероидов;
- частое и теплое питье, употребление отхаркивающих препаратов, которые помогают вывести мокроту.
Если в течение часа такое лечение не дает результатов, следует обратиться к врачу. Дальнейшее лечение пациент проходит в стационаре под пристальным наблюдением специалистов.
В каждом случае лечение будет отличаться, но главное — исключить контакты с факторами, которые вызвали спазм. Если это аллергия, то нужно выйти на свежий воздух, промыть нос и прополоскать горло.
Бронхоспазмы при астме требуют немедленного принятия лекарственных средств, которые снимут спазм, и расширят просвет в бронхах. Через полчаса можно принять отхаркивающие препараты.
Неотложная помощь

Первая помощь при бронхоспазме заключается в следующем:
Необходимо открыть окно для притока свежего воздуха. Следует быть осторожным, если причиной заболевания послужили аллергены, которые находятся на улице (пыльца, запах и т. п.).
- Вызвать бригаду скорой помощи.
- Если приступ случился не в первый раз, то следует принять препараты, которые помогут снять спазм.
- Успокоиться, сесть удобнее.
- Дышать ровно, без волнения, ведь паника только усугубит состояние.
У астматиков в аптечке всегда должны быть препараты, позволяющие снять бронхоспазм. Они помогают увеличить просвет в бронхах, расслабить мышцы, снять отек слизистой и дать возможность отхождению мокроты. К таким препаратам относят:
- Симпатомиметики в форме ингаляторов.
- Глюкокортикостероиды – гормональные препараты, которые бывают в форме спрея или раствора для ингаляций.
- Противоаллергические.
- Холиноблокаторы для ингаляций.
Все препараты должны быть назначены компетентным врачом. Самолечение в данном случае строго запрещено.
Лечение после купирования приступа

После того как приступ был снят, лечение должно продолжаться. Это необходимо для устранения причин, его вызвавших.
- Если это была респираторная инфекция, то назначают антибиотики и противовирусные лекарства, ингаляции.
- При аллергии – антигистаминные препараты, глюкокортикостероиды.
Профилактика
Чтобы предотвратить повторное развитие бронхоспазмов у ребенка и взрослого, необходимо принимать меры для профилактики:
- своевременно лечить вирусные и инфекционные заболевания, которые могут послужить факторами развития спазмов бронхов;
- избегать избыточной физической нагрузки;
- контролировать свое психическое и эмоциональное состояние;
- отказаться от вредных привычек.
- по возможности исключить неблагоприятное воздействие окружающей среды.
Для предотвращения таких спазмов во время операции и после нее назначается курс десенсибилизирующей терапии с использованием антигистаминов и кортикостероидов.
Во время оперативного вмешательства показан общий наркоз с вентиляцией легких, который поможет нормализовать газообмен.
Спазмы бронхов – это серьезное и опасное состояние, которое может привести к летальному исходу. Первые симптомы должны стать поводом для обращения к врачу.
Пациенты с обструктивным бронхитом и астмой должны беречь свое здоровье и регулярно проходить врачебные осмотры.
Следует исключить любые контакты с аллергенами, не находиться в местах с большим скоплением людей в периоды эпидемий, а при любых признаках простуды немедленно начинать лечение.
Источник

