Что такое острый двойной гайморит
Оториноларингологи не так часто ставят диагноз «двухсторонний гайморит». Одностороннее воспаление гайморовой пазухи доставляет больному массу неудобств и неприятных симптомов, что уж говорить о воспалении, имеющим двухсторонний характер.
Исследования показывают, что пятая часть населения нашей страны, как взрослых так и детей, хотя бы раз, но сталкивалась с этим диагнозом. И количество заболевших с каждым годом увеличивается на два — три процента. Из всех разновидностей болезни самой тяжёлой формой считается острый двухсторонний гнойный гайморит. При неправильном лечении он может перейти в хроническую форму. Как же выявить симптомы двухстороннего гайморита, и какие принципы лечения двустороннего гайморита существуют? Давайте разбираться.
О заболевании
Исследования показывают, что пятая часть населения нашей планеты (заболеванию подвержены как взрослый, так и ребёнок) хотя бы раз в жизни, но сталкивалась с этим недугом. Просто «перенести болезнь на ногах» не получится — воспаление верхнечелюстной пазухи чревато развитием более серьёзных осложнений.
Когда поражается одна пазуха, мы говорим об одностороннем воспалении. Двухсторонним гайморитом в оториноларингологии называют воспаление, охватившее обе пазухи, что гораздо опаснее первого варианта. Оно протекает гораздо тяжелее, нежели односторонняя форма и требует грамотного профессионального лечения заболевания. К счастью, такое воспаление диагностируется гораздо реже, нежели одностороннее, но это вовсе не значит, что о нём не нужно знать. Ведь не зря говорится: «Предупреждён значит вооружён».
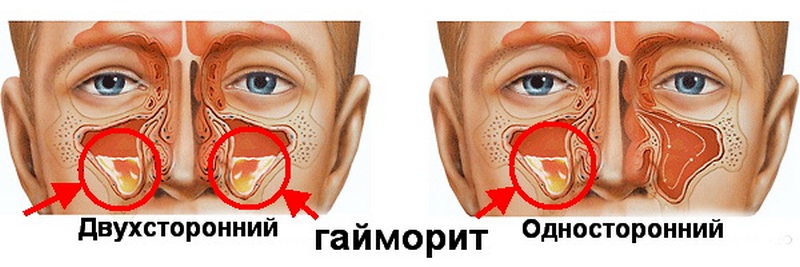
Как возникает двухсторонний гайморит
Как ни банально звучит, но всё начинается с бактерий. Бактерии попадают в носовую полость и начинают вести свою жизнедеятельность. Так возникает насморк. Если его не лечить, бактерии активизируются, распространяются на верхнечелюстные пазухи, что приводит к их воспалению, а в последствие становится причиной боли. Различные вирусы, бактерии стрептококка и стафилококка вызывают катаральное воспаление слизистых оболочек, которые в свою очередь отекают, и процесс выхода продуцированной пазухами слизи становится сильно затруднительным. Слизистые массы накапливаются, превращаясь в оптимальную среду для дальнейшей активизации патогенных микроорганизмов. И если при одностороннем заболевании затронута одна пазуха, для двустороннего гайморита характерно поражение обеих. А это значит, что больной испытывает в два раза больше болевых ощущений и дискомфорта. Если своевременно не начать лечить гайморит, катаральное воспаление перерастёт в гнойную форму. А значит неприятные симптомы лишь усилятся, а лечение двухстороннего воспаления пазух затянется и, вероятнее всего, станет причиной направления в стационар.
Хотя заболевание может возникать самостоятельно, по большей части оно проявляется как осложнение перенесённых инфекционных заболеваний (гриппа, кори, скарлатины) или недолеченного насморка.
Помимо вирусной этиологии существуют другие предпосылки для развития болезни. Вызвать двухстороннее воспаление пазух носа могут:
- травмы носа;
- хронический насморк;
- искривлённая носовая перегородка и другие аномальные особенности строения носовой полости;
- аллергические реакции;
- стоматологические болезни.
Предпосылками воспаления могут служить факторы, ослабляющие иммунную систему человека (переохлаждение, неблагоприятные условия труда), а также различные новообразования в носовой полости (киста, полипы).
Случаи заболевания учащаются в холодный период года, когда иммунитет человека ослаблен и легко поддаётся атакам вирусов и бактерий.
При отсутствии правильного лечения острых заболеваний, воспаления переходят в хроническую форму. Гайморит — не исключение. По статистике, один случай из десяти приходится на хронизацию воспалительного процесса. При лечении воспалений пазух нужно руководствоваться правилом: лучше сразу обратиться к ЛОР-врачу и не затягивать лечение гайморита, чем потом несколько раз в год бороться с обострениями хронического заболевания.
Причины развития заболевания
Чаще всего сначала поражается одна пазуха, но поскольку все околоносовые синусы связаны между собой, то воспалительный процесс из одного синуса переходит на другой. Нередко инфекция распространяется из одной пазухи в другую по вине самого пациента: этому способствует лечение в домашних условиях и неправильное самостоятельное промывание пазух на стадии появляющегося синусита.
Можно выделить следующие причины двустороннего гайморита:
- болезнетворные микроорганизмы, проникающие в верхнечелюстные пазухи (болезнь возникает, как правило, на фоне ОРВИ);
- в десяти процентах случаев причиной заболевания выступают больные зубы: из-за анатомически близкого расположения инфекция с корней зубов может легко проникнуть в гайморовы пазухи (в этом случае мы говорим об одонтогенном воспалении);
- долго не проходящий насморк, который неправильно или вовсе не лечится;
- искривлённая перегородка носа, кисты и полипы, которые могут частично перекрывать пути выхода слизистых масс из пазух;
- аденоиды — становятся частой причиной двухстороннего воспалительного процесса в детском возрасте;
- аллергические реакции;
- неблагоприятные внешние условия: загазованность, пыльный воздух, «вредные» производства;
- курение, в том числе пассивное.
Если у детей и взрослых с гайморитом не проводилось должное лечение, произойдёт хронизация воспалительного процесса. Причём при двухстороннем воспалении эта вероятность в разы выше, чем при одностороннем.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Какие могут быть последствия?
Многие пациенты почему-то недооценивают гайморит, и воспринимают его как обычное проявление насморка. Столь беспечное отношение может сказаться на здоровье человека не самым лучшим образом. Более того, подобное воспаление может создавать реальную опасность жизни и здоровью больного. Острые формы, как правило, проявляются после домашнего самостоятельного лечения.
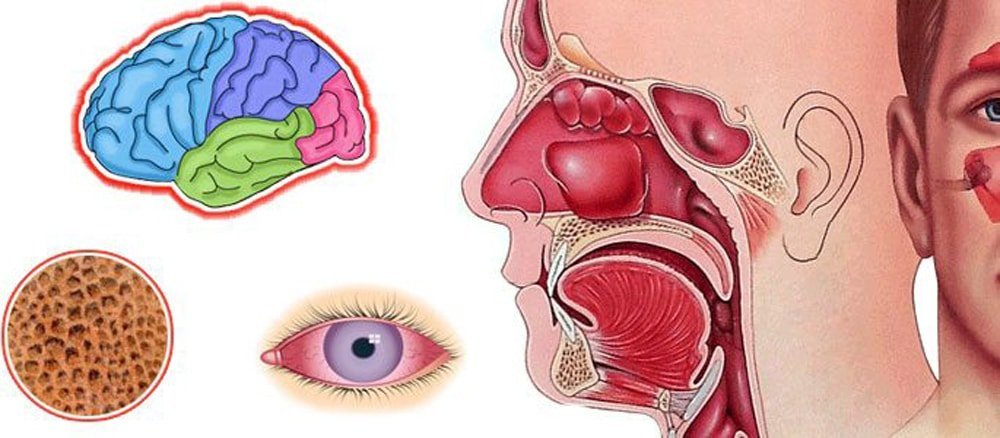
Любое воспаление, которое возникает в голове, само по себе уже опасно, потому что его очаг слишком близко расположен к головному мозгу, поэтому вероятность распространения инфекции на оболочки и развития менингита крайне велика. Менингит очень трудно лечится, и, как правило, после перенесённой болезни человек остаётся инвалидом на всю жизнь.
Стенки верхнечелюстных пазух очень тонкие, поэтому инфекция может распространиться на глазницу и привести к серьёзным проблемам со зрением.
Затруднённое дыхание через нос неизбежно приводит к дефициту кислорода в крови, а недостаток кислорода может пагубно сказаться на нормальной работе сердца и почек. Сбои в работе сердца, в свою очередь, могут привести к нарушению функций внутренних органов и сказаться на общем состоянии человека. Эти состояния в запущенном виде не всегда удается успешно лечить даже в условиях стационара.
Мы привели достаточно аргументов, чтобы показать всю серьёзность заболевания. Поэтому при подозрении на гайморит первым шагом на пути к выздоровлению должен быть поход к ЛОР-врачу.
Как протекает заболевание?
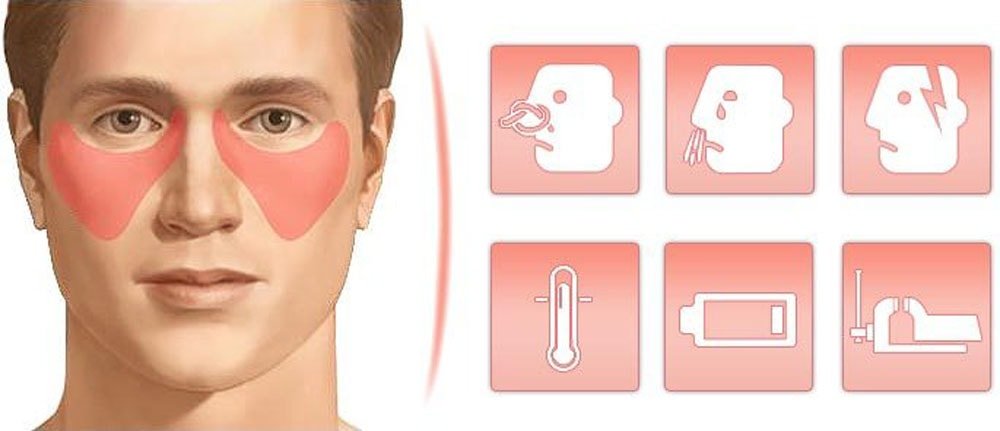
Одновременное воспаление в обеих пазухах провоцирует ярко выраженные признаки:
- болевые ощущения в области обеих пазух, лба, около носа; при надавливании на эти участки или при наклоне головы болевые ощущения усиливаются;
- головная боль;
- заложенность носа с обеих сторон;
- повышенное слезотечение;
- выделения из носовой полости различного цвета (от прозрачных до жёлто-зелёных) в зависимости от тяжести воспаления;
- постоянное чувство распирания в области гайморовых пазух;
- повышение температуры тела до 38°С;
- слабость, недомогание.
При хронической форме заболевания симптомы менее ярко выражены. Больной может жаловаться на длительную заложенность носа. Из-за постоянно нарушенного носового дыхания, мозг не насыщается кислородом в полной мере, и человек, страдающий от этого диагноза, быстро утомляется, испытывает проблемы с памятью, у него снижается работоспособность.
Возможные осложнения
Многие пациенты не считают это заболевание достаточно серьёзным, но недооценивать его серьёзность нельзя. Пазухи очень близко расположены к глазницам и головному мозгу. А это значит, что любое воспаление пазух может вызвать проблемы со зрением или спровоцировать развитие менингита (воспаление оболочек головного мозга).
Затруднённое носовое дыхание мешает полноценному насыщению кислородом крови, а это чревато проблемами с сердцем и почками. Инфекция также может спровоцировать отит, бронхит и воспаление лёгких. Поэтому болезнь нужно лечить на ранней стадии, чтобы осложнения после двухстороннего гайморита не появились. Диагностика гнойного гайморита (как и любой другой разновидности болезни) производится врачом-оториноларингологом.
Лечение
Вылечить без антибиотиков заболевание нельзя: антибиотики при гайморите и их дозировку назначает только ЛОР-врач. Помимо антибактериальной терапии лечение катарального и лечение гнойного двухстороннего гайморита включает в себя:
- приём сосудосуживающих капель,чтобы снять отёчность;
- промывание верхнечелюстных пазух (особенно эффективны промывания методом «Кукушка»);
- приём антигистаминных препаратов, если причина болезни — аллергия);
- при повышении температуры принимают жаропонижающие.
Если медикаментозное лечение не помогает, пациенту назначают пункцию гайморовой пазухи (прокол).
Профилактика
Безусловно крайне важна профилактика двустороннего гайморита, ведь любое заболевание легче предупредить, чем лечить. Чтобы снизить риск развития болезни, избегайте мест скопления людей в период эпидемий, при первых признаках простуды- лечитесь сразу, избегайте контактов с аллергенами, табачным дымом и загрязнённым воздухом.
Лечить двухсторонний гайморит в Москве предлагают многие медучреждения. Соответственно разнится и стоимость лечения заболевания в Москве. Наши цены не меняются уже более трёх лет и остаются лучшими по Москве. Наши специалисты имеют большой практический опыт, и непременно помогут вам справиться с болезнью. Пожалуйста, приходите! Будем рады помочь!
Источник
Иногда приходится сталкиваться с очень неприятным заболеванием — двухсторонним гайморитом. Чтобы как можно быстрее побороть этот недуг и не допустить осложнений, необходимо знать причины, симптомы и правильные методы лечения.
Что такое двухсторонний гайморит
Двухсторонним гайморитом является воспаление обеих верхнечелюстных придаточных пазух носа, которые ещё называют синусами. Отсюда и второе название болезни — верхнечелюстной синусит.
Двухсторонний гайморит является более опасным и тяжелым заболеванием, чем его односторонняя форма, так как приводит к серьёзным последствиям в случае отсутствия лечения
Протекает преимущественно в острой форме, и при отсутствии соответствующего лечения может переходить в хроническую стадию. Если сравнивать двухсторонний гайморит с односторонним, то область поражения пазух при первом гораздо шире. К тому же течение двухстороннего синусита намного тяжелее. Часто болезнь выявляют у детей младшего возраста. Лечение патологии должно проводиться в стационаре (особенно это касается малышей), ведь справиться дома с ней очень сложно, а риск серьёзных осложнений угрожающе велик.
Подробно о гайморите — видео с Еленой Малышевой
Классификация
По характеру течения двухсторонний верхнечелюстной синусит бывает:
- Острый. Возникает по причине бактериального и вирусного поражения организма, из-за чего протока пазухи закупоривается.
- Подострый. Его симптомы сходны с признаками простудного заболевания.
- Хронический. Он, как правило, является результатом запущенной острой формы или же следствием инфекционных очагов, локализованных в близлежащих органах.
- Рецидивирующий. Проявляется в острой форме несколько раз в год, периоды между рецидивами занимают не меньше 2 месяцев.
По типу возбудителя гайморит подразделяется на следующие виды:
- Вирусный. Развивается на фоне респираторных заболеваний. В подобной ситуации воспалительный процесс распространяется по всей дыхательной системе.
- Бактериальный. Причиной становится заселение носоглотки патогенной микрофлорой (стафилококком, стрептококком) на фоне низкой сопротивляемости организма.
- Грибковый. Фактором возникновения чаще всего является иммунодефицитное состояние, злоупотребление антибактериальными препаратами, систематический приём гормонов, сахарный диабет.
- Травматический. Появляется в результате повреждения головы, особенно гайморовых пазух, в которых скапливается кровь, а присоединившаяся инфекция вызывает воспалительные процессы.
Классификация в зависимости от формы заболевания:
- Катаральная. Считается самой лёгкой, развивается по причине проникновения инфекции бактериального происхождения и затрагивает исключительно верхние слои слизистой оболочки. Характеризуется тягучими выделениями, не имеющими ни цвета, ни запаха.
- Экссудативная (серозная). Имеется нарушение оттока серозной жидкости из носовых пазух. Часто эта форма болезни становится фактором формирования гнойного процесса на фоне бактериальной инфекции.
- Гнойная. Проявляется в виде отделения гноя и тягучей жёлто-зелёной слизи с неприятным запахом из носовых ходов.
- Гиперпластическая. Представляет собой утолщение слизистой, которое возникает в результате длительного воспалительного процесса. Характеризуется сужением пазух и затруднением носового дыхания как при отёчности, так и без неё.
- Атрофическая. Это вариант хронического гайморита, при котором в слизистой происходят дегенеративные изменения.
- Полипозная. Проявляется патологическим разрастанием соединительной ткани верхнечелюстных пазух в течение длительного времени с последующим формированием полипов.
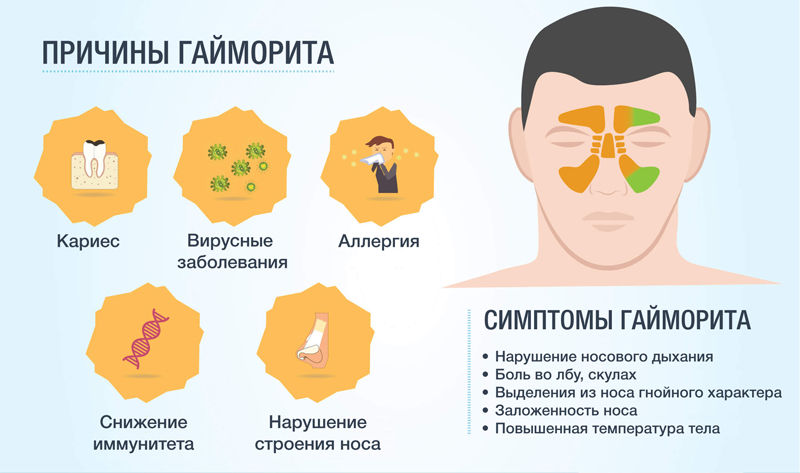
Причины
Часто двухсторонний синусит является осложнением банального респираторного заболевания. Если должное лечение отсутствует, а симптомы приглушаются только каплями сосудосуживающего действия, потихоньку в гайморовых пазухах прогрессирует воспалительный процесс.
Заболевание может также возникнуть самостоятельно. В основном поражает людей со слабым иммунитетом. Существуют факторы, которые приводят к развитию гайморита:
- разрастание полипов и аденоидов;
- травмы верхней челюсти и носа;
- аллергические заболевания;
- вредные привычки: курение, алкоголь;
- врождённые или приобретённые болезни зубов;
- воспалительные заболевания слизистой оболочки рта;
- искривление носовой перегородки;
Искривление носовой перегородки может стать следствием постоянной заложенности носа и хронического гайморита
- муковисцидоз.
Симптомы
Острое течение синусита сопровождается, как правило, тяжёлой клинической картиной. Появляются:
- сильные головные боли;
- высокая температура;
- заложенность носа;
- обильные светлые отделения, с прогрессированием недуга — плотные и трудноотделяемые.
Признаки заболевания полностью зависят от его типа и стадии процесса. Катаральная форма практически не имеет ярко выраженных симптомов, именно поэтому больные редко обращаются к врачу, а патология тем временем прогрессирует. Основными признаками этого периода являются:
- обильные прозрачные выделения из носовых ходов;
- затруднённое дыхание (пациент дышит только ртом);
Постоянная заложенность носа является одним из основных симптомов гайморита, которая провоцирует нарушение дыхания и гнусавость голоса
- болевые ощущения, сосредоточенные в области лба и переносицы.
Гнойный синусит характеризуется застоявшейся жидкостью в пазухах, что является причиной размножения патогенной микрофлоры и образования гноя. Клиническая картина:
- высокая температура, озноб;
- общее ухудшение состояния: слабость, вялость;
- боль, локализующаяся преимущественно в области лба и по бокам крыльев носа.
Если на этом этапе двухсторонний гайморит не лечить, есть все шансы получить опасные для жизни и здоровья осложнения в виде менингита и отита.
Симптомы хронического гайморита очень скудные. Они могут проявляться в виде периодической заложенности носа и трудноотделяемого секрета.
Диагностические мероприятия
Диагностика начинается с посещения отоларинголога. На основании жалоб больного, клинической картины и тщательного осмотра (риноскопии), специалист ставит предварительный диагноз и назначает необходимые обследования для его подтверждения.
Современные методы диагностики двухстороннего гайморита включают в себя следующие мероприятия:
- Рентгенографию. Выявляют любое затемнение в верхнечелюстной пазухе (тотальное, локальное, пристеночное).
- Диафаноскопию. Просвечивание пазух носа в тёмном помещении с помощью лампочки Геринга через ротовую полость. Необходима для определения прозрачности синуса.
Диафаноскопия является методом предварительной диагностики, который позволяет более точно определить дальнейшую тактику обследования
- Пункцию гайморовых пазух. С помощью специальной иглы прокалывают стенку синуса и отсасывают его содержимое для дальнейшего лабораторного исследования.
- КТ и МРТ (компьютерная и магнитно-резонансная томография). Применяют в редких случаях для получения более точных данных о поражении окружающих структур, разрушении в стенках верхнечелюстной пазухи, а также при дифференциальной диагностике, чтобы подтвердить или опровергнуть опухолевые процессы.
Дифференциальную диагностику двухстороннего верхнечелюстного синусита проводят с такими патологиями:
- воспалением тройничного нерва;
- конъюнктивитом;
- доброкачественным новообразованием — остеомой;
- кистами;
- остеомиелитом (гнойно-некротический процесс).
Лечение взрослых и детей
Борьба с гайморитом в большинстве случаев основывается на комплексном лечении. Сюда входит медикаментозная терапия, физиотерапия, хирургическое вмешательство, а также народная медицина.
Медикаментозная терапия
Какими препаратами будет проводиться лечение зависит от диагностированной формы гайморита. Но чаще всего для лечения двустороннего гайморита назначают следующие средства:
- Антибактериальные препараты:
- Азитрокс;
- Ровамицин;
- Цефалексин и другие.
- Антигистаминные и нестероидные противовоспалительные средства:
- Лоратадин;
- Зиртек;
- Ибупрофен;
- Нимесулид.
- Сосудосуживающие капли:
- Назол;
- Галазолин.
- Местные препараты для промывания носовых ходов:
- Фурацилин;
- Мирамистин;
- Хьюмер;
- Маример.
Когда лечение выполняется грамотно, а главное, своевременно, воспаление быстро ликвидируется и не прогрессирует в более тяжёлую хроническую форму.
Приоритетным направлением в лечении гайморита является консервативная терапия современными лекарственными препаратами
Если человека тревожит сильная головная боль, а выхода экссудата не наблюдается, проводится анемизация слизистой оболочки носа. Подобная манипуляция предполагает распыление специальных препаратов, которые вызывают спазм кровеносных сосудов. Появление гноя после проведения процедуры говорит о блокировке верхнечелюстной пазухи.
Физиотерапия в помощь
Физиотерапевтические методы уже давно и успешно применяются в терапии патологий дыхательных путей. Они доступны, не несут никакой опасности и не причиняют болезненных ощущений.
Для лечения двухстороннего гайморита используются следующие физиотерапевтические мероприятия:
- магнитотерапия — воздействие магнитного поля на воспалённый участок;
- тубус-кварц — лечение с помощью ультрафиолетовых лучей, вследствие чего повышаются защитные силы организма, улучшается кровообращение, увеличивается количество эритроцитов в крови;
- УВЧ-терапия — высокочастотное электромагнитное поле прогревает пазухи и в результате этого проходит боль, отёк, воспаление, улучшается регенерация тканей;
- лазеротерапия — в основе метода заложено положительное воздействие ультрафиолетовых или инфракрасных лучей на поражённую область;
- электрофорез — введение лекарства с помощью тока в необходимую зону.
Хирургический метод
В некоторых случаях консервативная терапия бессильна в борьбе с болезнью. Тогда больному проводят прокол пазух, который предназначен для следующих целей:
- Оттока выделений.
- Ввода лекарственных средств в место локализации воспаления.
Прокол гайморовой пазухи предназначен для механического дренажа пазухи носа и взятия содержимого для лабораторного исследования
Процедура несложная, поэтому осуществляют оперативное вмешательство под местным наркозом. С помощью анестезирующих средств (Новокаина или Лидокаина) обрызгивают сначала полость носа, а затем вводят их глубоко под слизистую. Как только анестезия подействует, специальной иглой выполняют вскрытие гайморовых пазух и вставляют специальную трубку для оттока содержимого. Затем полость носа промывают антисептиками. На завершающем этапе в область воспаления вводят антибактериальные средства.
Рецепты нетрадиционной медицины для домашнего применения
Методы народной медицины имеют скорее вспомогательное значение и применяются как дополнительные меры.
Хорошо зарекомендовали себя следующие рецепты:
- Медовые капли. В равном количестве (по 1 чайной ложке) смешивают мёд, сок алоэ и чистотела. Закапывают в носовые ходы по 3 капли 4 раза в день.
- Лавровый лист. Для приготовления отвара 10 штук сухих листьев залить 500 мл воды, довести до кипения и оставить томиться в течение 15 минут. После этого жидкость процедить, немного остудить, смочить в ней салфетку и наложить на область переносицы. Держать рекомендуется не менее часа, иначе эффекта от процедуры не будет. Чтобы сохранялось тепло, сверху следует положить полотенце. Внимание! Не применять этот рецепт при гнойной форме гайморита.
Лечение двухстороннего гайморита лавровым листом является популярным ещё с давних времён, поэтому признано проверенным и эффективным
- Компресс из глины. Для этого 50 гр сухой глины развести в кипятке так, чтобы получилась пластилинообразная смесь. Смочить в растительном масле марлю и приложить её в области гайморовых пазух. Сверху выложить глину и накрыть полотенцем. Лучше использовать голубую или зелёную глину, так как они обладают уникальными целебными свойствами, которые порой превосходят даже средства традиционной медицины.
Осложнения и последствия
Хронический двухсторонний гайморит коварен своими последствиями. Пазухи являются «соседями» головного мозга, поэтому инфекция может быстро добраться к его оболочкам. В результате у больного диагностируют менингит.
Кроме того, запущенные формы двухстороннего гайморита часто осложняются:
- невритом лицевого и зрительного нерва;
- флегмоной глазной орбиты;
- патологическим нарушением дыхания, которое ведёт к дефициту кислорода в тканях;
- периоститом (воспалением костных стенок);
- тромбозом вен глазницы;
- сепсисом;
- евстахиитом (воспалением слуховой трубы);
- отитом.
Длительное течение болезни чревато снижением обоняния, быстрой утомляемостью.
Своевременное обращение к оториноларингологу и проведение грамотного лечения при острой форме болезни улучшит состояние больного уже на 5 день. Спустя 10 дней, как правило, пациент полностью выздоравливает.
Профилактические меры
Во избежание двухстороннего гайморита нельзя допускать переохлаждения, которое влечёт за собой респираторные инфекции. Поскольку заболевание поражает в первую очередь людей со слабым иммунитетом, внимание необходимо уделить повышению защитных сил организма. Важно своевременно лечить заболевания ЛОР-органов, ведь зачастую верхнечелюстной синусит является следствием их осложнений.
Профилактические мероприятия:
- пешие прогулки на свежем воздухе;
- закаливание организма и умеренные занятия спортом;
- приём иммуномоделирующих лекарственных средств в период эпидемических вспышек.
- своевременное лечение заболеваний зубов;
- контроль аллергического статуса.
Двухсторонний гайморит — опасное заболевание, которое чревато своими осложнениями. Поэтому важно прислушиваться к своему организму, ведь здоровье можно потерять в один миг, а на его восстановление может не хватить и жизни. Своевременное обращение к врачу и грамотное лечение не только поможет избавиться от болезни, но и предупредит возникновение более тяжёлых последствий.
- Автор: Алёна Климова
- Распечатать
Здравствуйте! Меня зовут Алёна. Мне 35 лет. По образованию – медик.
Оцените статью:
Источник


