Что такое перфоративный гайморит

Большой практический интерес имеет про блема лечения гайморитов, сочетающихся с перфорационным отверстием в области дна верхнечелюстной пазухи — на месте удаленного зуба, а также вопрос о закрытии этого отверстия при отсутствии картины одонтогенного гайморита Комплекс лечебных мер при перфорации должен зависеть от наличия или отсутствия воспалительных явлений в пазухе, их характера и степени протяженности Согласно исследова ниям Г Б Трошковой (1987), развитие перфо-ративного гайморита можно представить схема тически так 1) в первые 40 ч после удаления зуба и перфорации пазухи развивается отек ели зистой оболочки (ОСО) без выраженной инфильтрации лейкоцитами, 2) в течение 3-14 суток выраженный ОСО, преобладание нейтро-фильной инфильтрации, на отдельных участках слизистой оболочки — отсутствие эпителия, массивные наложения детрита; 3) в период от 2 недель до 2 месяцев- умеренный ОСО, собственный слой оболочки на отдельных участках представлен грануляционной тканью, в толще его, вокруг сосудов и протоков слизистых желез
— скопления клеточных элементов (преимущественно плазматических клеток с примесью лейкоцитов), 4) в период от 2 до 4 месяцев преобладает фиброз стромы, в отдельных участках
— очаговая инфильтрация нейтрофилами и плазматическими клетками; дефекты эпителиального пласта и участков переходного эпителия;
5) после 4 месяцев, фиброз стромы, участки трансформации мерцательного эпителия в плоский; в строме — отдельные скопления нейтро-фильных лейкоцитов по типу микроабсцессов.
На основании этой патогистологической характеристики рекомендуется производить пластическое устранение ороантрального сообще
ния либо в течение первых 48 ч после перфорации, либо в период от 2 до 8 недель
В ряде случаев возможно самопроизвольное закрытие перфорационного отверстия в лунке удаленного зуба Это может иметь место в трех случаях: 1) при отсутствии в пазухе инородных тел (корень зуба) и воспалительных изменений, 2) при остром воспалении ее, 3) при обострении хронического гайморита, но без явлений полипоза В первом случае достаточно сделать защитную пластинку или протез из быстротвер деющей пластмассы (АКР-100, стиракрил), плотно прилегающих к перфорационному отверстию, чтобы при помощи их изолировать верхнечслюстную пазуху от полости рта. Во втором и третьем случаях необходимы’ 1) промывания верхнечелюстной пазухи {ежедневно, в течение 6-10 дней) раствором фурацилина (1-5000) и введение в пазуху 1,000,000 ЕД пенициллина в 10 мл 0.5% раствора новокаина);
2) физиотерапия (УВЧ, соллюкс, диатермия, дарсонвализация); 3) введение в полость носа 3-5% раствора эфедрина гидрохлорида, нафтизина или санорина В последние годы по предложению Г П Бернадской с успехом применяется для промывания гайморовых пазух новый антисептик — бализ-2
После прекращения гнойного отделяемого и затихания острого или обострившегося воспалительного процесса необходимо изготовить защитную пластинку
Пластическое закрытие перфорационного отверстия местными тканями без вмешательства на верхнечелюстной пазухе показано в следующих случаях 1) при наличии перфорационного отверстия значительных размеров или свищевого хода на месте прободения верхнечелюстной пазухи без явлений гайморита; 2) при хроническом неполипозном гайморите, сопровождаю-
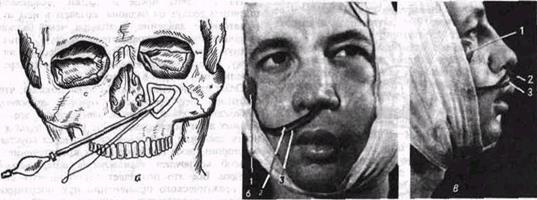
Рис 50. Схема (о) применения пневматического устройства для гемостаза после операции по поводу хронического гайморита’
б, в — больной на второй день после гайморотомии (перед удалением пневматического устройства), виден контрольный баллон (/), эластическая трубка (2), страховочная нить (J)
Часть IV. Воспалительные заболевания
шемся только утолщением слизистой оболочки пазухи (что определяется рентгенографией с применением контрастного вещества); 3) при отсутствии изменений функциональной мобильности холодовых рецепторов кожи скуловой области. Эту операцию следует предпринять в стационаре после вышеописанного консервативного лечения. Вместе с тем, Н. И. Рассанова с соавт. (1985) считают возможным рекомендовать более широкое применение лечения одонтогенных перфоративных гайморитов и в амбулаторных условиях, включая комплексную противовоспалительную терапию с последующим устранением соустья.
Операция состоит в скусывании выступающих краев лунки на месте перфорации, перемещении и подшивании (к небному краю раны) слизисто-надкостничного лоскута с переходной складки и вестибулярной поверхности десны по вышеописанной методике.
Пластическое закрытие перфорационного отверстия с одномоментным вмешательством на вертечелюстной пазухе, но без образования ан-троназоанастомоза, является показанным у больных, у которых после консервативного лечения сохраняются клинические явления хронического гайморита, а при гайморографии (с контрастированием) устанавливается или утолщение, или полипозное изменение ограниченного участка слизистой оболочки пазухи — около корня ранее удаленного зуба.
Радикальную гайморотомию (с образованием соустья с нижним носовым ходом) в сочетании с пластическим закрытием перфорационного отверстия следует рекомендовать при полипо-зном изменении всей слизистой оболочки полости или значительной части ее.
Во всех случаях, когда наряду с перфорацией дна верхнечелюстной пазухи имеет место и проталкивание корня зуба в нее, показана гайморо-томия. Если при этом окажется, что слизистая оболочка пазухи не воспалена, следует ограничиться лишь извлечением корня, промыванием пазухи антибиотиками и пластическим закрытием перфорационного отверстия лоскутом с вестибулярной поверхности десны, который должен быть .соответственно выкроен (в начале операции). Для закрытия соустья между верхнечелюстной пазухой и полостью рта можно воспользоваться как этим лоскутом, так и лоскутом с небной поверхности. Рекомендуется некоторыми авторами также пересадка свободного лоскута слизистой оболочки со щеки, либо с боковой стенки носа (в последнем случае лоскут формируют во время образования соустья между носовой, и верхнечелюстной полостями). Лоскут фиксируется тампоном-пробкой, вводимым в освеженный свищ, а тампон — акрилатовым пелотом с кламмерами.
Ддя устранения перфораций между верхнечелюстной пазухой и полостью рта можно использовать фибринную пленку.
В подавляющем большинстве случаев сообщение рта и пазухи удается устранить при помощи мобильного и толстого слизисто-пери-остального вестибулярного лоскута. При этом следует позаботиться о том, чтобы хорошо сместить его на поверхность дефекта десны и тщательно подшить к слизистой оболочке у небного края дефекта так, чтобы линия швов не оказалась провисающей над зияющей лункой. Для этого необходимо конец вестибулярного лоскута деэпителизировать и в таком виде подвести под отслоенную у лунки слизистую оболочку со стороны неба. Линию швов прикрывают йодоформ-ной марлей, которую удерживают изготовленной перед операцией защитной небной пластинкой из пластмассы. На 5-6 день пластинку снимают, линию швов очищают от остатков пищи и укладывают свежий тампон еще на 3-4 дня. После этого больной пользуется пластинкой еще в течение 5-7 дней, но только во время приема пиши. Однако, мы, как правило, не пользуемся пластинкой, однако лоскут подшиваем только полиамидной леской, избегая кет-гутовых швов, обладающих способностью набухать, раздражать окружающие ткани.
Лишь в тех редких случаях, когда мобилизация вестибулярного трапециевидного лоскута, почему-либо измененного рубцами, невозможна, приходится выкраивать пластический материал не с вестибулярной, а небной стороны и перемещать его на область соустья. При этом необходимо устранять стоящий конус на дис-тально-латеральном крае небного слизисто-пе-риостального лоскута, чтобы улучшить его прилегание к шейке рядом расположенного зуба. Мы почти в 100% случаев с успехом используем трапециевидный лоскут из вестибулярной поверхности десны.
Детальное описание всех новых модификаций методов устранения соустья верхнечелюстной пазухи имеется в методических рекомендациях В. А. Сукачева и соавт. (Лечение перфораций и свищей верхнечелюстных пазух, М, Медиздат РВСН, 1997)
Перед зашиванием раны на месте гайморо-томии следует тщательно проверить верхнечелюстную пазуху, чтобы случайно не оставить в ней промокший кровью шарик, который может очень плотно склеиться со стенкой пазухи и остаться незамеченным. После операции в таком случае обязательно разовьется нагноение в пазухе с постоянным выделением гноя в полость носа.
При повторных операциях, а также при цис-тэктосинусотомии, приводящей к образованию значительного костного дефекта, Г. Б. Трош-кова (1987) рекомендует операцию с использо-
Ю И Вернадский Основы челюстно-лчцевой хирургии и хирургической стоматологии
ванием костной пластики остеоиндуктивным пластическим материалом — аллогенным деми-нерализованным костным трансплантатом в виде тонкой эластичной пластины, изготовленной из кортикального слоя большеберцовой кости и консервированной в 0.25% растворе формалина с мономицином (1 г на 1л).
При любой форме гайморита и любом методе хирургического лечения не следует забывать о необходимости применять после операции не только бактериостатичсские и антибактериальные средства, но и десенсибилизирующие препараты, а в нос закапывать сосудосуживающие средства (эфедрин, нафтизин, санорин и т. п.), чтобы обеспечить беспрепятственный отток раневого отделяемого из верхнечелюстной пазухи наружу (через нос), а также аэрацию.
Наряду с медикаментозным воздействием на больного необходимо позаботиться о нормализации иммунного статуса оперированного больного, т. к. исследования в нашей клинике (Т. Q Мухаметзянова, Е. Г. Гаркавая, 1989) выявили, что имеющиеся до операции снижение числа Т-лимфоцитов (42.5±4.0) и трансформированных лимфоцитов (48.4±4.34), а также повышение содержания В-лимфоцитов (43.6±3.66) не нормализуется даже через 10-12 суток после операции.
Прогноз
У некоторых больных (около 6%) возможно расхождение швов в преддверии рта, развитие остеомиелита верхней челюсти, образование сообщения между верхнечелюстной пазухой и полостью рта. При правильном лечении гайморита наступает клиническое выздоровление, которое
может сочетаться (примерно у 12% больных) с более или менее продолжительной парестезией или гиперестезией зубов на стороне операции.
В тех случаях, когда применяется не щадящая операция (предусматривающая удаление не всей, а лишь полипозно измененной слизистой оболочки гайморовой пазухи, без формирования соустья между ней и нижним носовым ходом), а «классическая» радикальная гайморотомия (с удалением всей слизистой оболочки, образованием указанного соустья), результаты операции могут быть значительно хуже: так, по данным А. Г. Шаргородского (1959), хорошие и удовлетворительные результаты после «классической» операции получены у 60% оперированных; у остальных сохранился после операции ряд тяжелых симптомов гайморита (выделения из носа, затрудненность носового дыхания, нарушение обоняния, головные боли), хотя полноценность соустья между пазухой и нижним ходом при контрольных осмотрах была регистрирована у 90% оперированных.
По нашему мнению, почти у всех больных одонтогенными гайморитами нет нужды в удалении всей оболочки пазухи; достаточно удалить только полипозно измененную, а воспаленную следует всегда оставлять; после удаления полипов и источника одонтогенной инфекции (зуб, нагноившаяся киста) воспаление прекращается.
Профилактика
Профилактика одонтогенньк гайморитов включает лечение и профилактику кариеса зубов, пульпитов, периодонтитов и одонтогенных остеомиелитов.
Часть IV. Воспалительные заболевания
ГЛАВА XVI
Источник
Гайморит чаще всего развивается на фоне переохлаждения или проникновения в организм вирусной инфекции. Однако так бывает не всегда. У людей с больными зубами иногда возникает схожее по клиническим проявлением заболевание — одонтогенный гайморит. При появлении первых его симптомов желательно сразу обратиться за помощью к врачу. В противном случае потребуется уже более серьезная терапия.
Краткое описание недуга
Гайморит одонтогенный (перфоративный верхнечелюстной синусит) представляет собой достаточно серьезное воспаление, образующееся на слизистом слое так называемых гайморовых пазух. Патология развивается вследствие поражения задних зубов именно верхней челюсти, что обусловлено некоторыми анатомическими особенностями данной области. Верхние премоляры/моляры очень близко располагаются к гайморовым пазухам. Поэтому появившийся в них кариозный процесс может стремительно распространиться на соседние области. Так развивается гайморит одонтогенный.
Обычно заболевание возникает только в одной из носовых полостей — правой или левой. Двухсторонний патологический процесс выявляется крайне редко. Однако вне зависимости от его формы и течения к терапии необходимо приступать сразу после подтверждения предварительного диагноза. В противном случае могут развиться осложнения. Среди них наиболее опасным считается менингит.
Механизм развития
История болезни всегда начинается с изучения некоторых анатомических особенностей. Гайморовы пазухи представляют собой достаточно объемные полости, обладающие выводными отверстиями — соустьями. Они весьма узки. Однако являются связующим элементом между гайморовыми пазухами и носовыми проходами.
Изнутри полости выстилает толстый слой слизи. Основное его предназначение состоит в уничтожении патогенной флоры. Таким образом, отработанный секрет выводится посредством соустий в нос. Если человек страдает одонтогенным гайморитом, происходит сужение этих отверстий. В результате отток слизи становится невозможным.
Перечисленные изменения также распространяются на процесс поступления кислорода к верхнечелюстным пазухам. При его недостатке в работе слизистой наблюдается сбой. Отек постепенно нарастает, отработанный секрет застаивается, возникает воспалительный процесс. Патогенная микрофлора начинает активно размножаться. У больного появляются первые симптомы, указывающие на перфоративный верхнечелюстной синусит.
Основные причины болезни
Развитию заболевания предшествует «перенаселение» полости рта различного рода микробами. Это, прежде всего, стафилококки, палочки, энтерококки и диплококки. Перечисленные микроорганизмы попадают в пазухи прямо из патологических очагов, локализованных в полости рта. В результате возникает воспаление.

Среди основных причин, вызывающих перфоративный гайморит, следует отметить:
- Неопытность стоматолога. Корни моляров и премоляров расположены чрезвычайно близко к носовой полости. Поэтому во время гигиенической чистки человек может совершенно случайно занести материал пломбы в пазухи. Организм дает своеобразную реакцию. Он воспринимает пломбу в качестве инородного тела, начинает усиленно ее атаковать. В результате у человека возникает насморк, дискомфорт и иные симптомы.
- Некачественный уход за зубами. К группе риска относятся пациенты с запущенным кариозным процессом. При отсутствии лечения он может спровоцировать некротизирование нервов. Это приводит к воспалению расположенных вблизи тканей, распространению инфекции прямо в гайморовы пазухи.
- Неудачная резекция также иногда способствует развитию воспалительного процесса.
Многие задаются вопросом, почему перфоративный синусит возникает далеко не у всех людей, имеющих проблемы с зубами? Здесь уместно рассказать о так называемых предрасполагающих факторах, наличие которых повышает вероятность развития недуга. В первую очередь к ним относится пониженный иммунитет. Также к этой группе следует отнести соматические болезни.
Главное отличие одонтогенного варианта гайморита от классического состоит в том, что последний возникает преимущественно на фоне простуды. Его появление не обусловлено инфекционными процессами во рту.
Клиническая картина
Нельзя сказать, что перфоративный верхнечелюстной синусит характеризуется внезапным началом. Перед этим многие отмечают незначительный дискомфорт в области альвеолярного отростка. Его появление может быть обусловлено кариозным процессом в зубе, воспалением десны или проведенным стоматологическим лечением.
Сначала бактерии проникают в верхнечелюстную пазуху носа. Они вызывают воспаление и сильный отек, нарушая при этом отток слизи. Активное размножение патогенной флоры приводит к нагноению. В результате возникает определенная клиническая картина. Среди главных симптомов гайморита однотогенного можно выделить:
- проблемы с носовым дыханием;
- увеличение температуры;
- слабость во всем организме;
- нехарактерный запах изо рта;
- заложенность носа;
- слезотечение;
- отечность щеки;
- выделение гнойного секрета из носа.
При появлении перечисленных симптомов нужно сразу обращаться к врачу. Если пренебрегать терапией и рекомендациями врача, заболевание может трансформироваться в хроническую форму. Его проявления схожи с острым периодом патологического процесса. Однако дополняются синдромом хронической усталости, снижением нормальной работоспособности, дискомфортом в зоне висков и переносицы. Хронический одонтогенный гайморит также требует квалифицированного лечения. Его рецидивы возможны даже после обычной ОРВИ.
Методы диагностики
Многие пациенты первоначально обращаются за консультацией к стоматологу. Это не ошибка, но лечением гайморита занимается исключительно ЛОР.
Диагностика заболевания начинается с физикального осмотра. Специалист одновременно проводит переднюю риноскопию. Благодаря этой процедуре можно визуализировать гиперемию слизистой носовых полостей и отечность. После этого пациенту назначают ряд дополнительных медицинских мероприятий:
- рентгенографию;
- анализ крови;
- пункцию (полученный секрет впоследствии отправляют на анализ для определения конкретного вида инфекции).
Обязательно проводится дифференциальная диагностика с определенными заболеваниями. К их числу относятся: острый пульпит, периодонтит и воспаление лицевого нерва. Хронический одонтогенный гайморит в обязательном порядке требует проведения обследования с целью исключения новообразований, в том числе и злокачественного характера.
Особенности терапии
Лечение заболевания начинается с устранения инфекции в зоне верхнечелюстной пазухи. Дополнительно назначаются мероприятия по санации полости рта с целью ликвидации патогенной флоры. В противном случае, если пренебрегать такой комплексной терапией, хронический одонтогенный гайморит будет периодически давать о себе знать.

Чаще всего больным с таким диагнозом рекомендуется операция по резекции зуба. При стойком патологическом процессе, сопровождающимся нагноением, требуется более серьезное вмешательство. Обычно в ходе операции врач вскрывает абсцесс и обеспечивает ему дренаж. После санации приступают непосредственно к лечению гайморита одонтогенного.
Когда пациент обращается за помощью на ранней стадии, при ярко выраженных клинических симптомах, обычно назначается прокол гайморовой пазухи. Это своеобразная мини-операция. Во время ее проведения специалист откачивает гнойный секрет шприцем с иголкой на конце. После этого в течение последующих 3-6 суток полость необходимо промывать антисептическими растворами.
Затем пациенту назначают медикаментозное и физиотерапевтическое лечение. Игнорировать его нельзя, поскольку патологический процесс может усугубиться. Что предлагает современная медицина для лечения одонтогенного гайморита?
- Прием антибактериальных препаратов. Лекарства назначаются в индивидуальном порядке с учетом чувствительности патогенной флоры.
- Прием антигистаминных средств («Супрастин», «Диазолин»).
- Промывание носовых ходов посредством синус-катетера.
- Использование сосудосуживающих капель.
- Орошение носовых проходов антисептическими растворами («Мирамистин», «Изофра»).
Хронический одонтогенный гайморит — это достаточно серьезное заболевание. Чтобы предупредить его возникновение, после проведения пункции врачи советуют физиотерапевтические процедуры. Среди них наибольшей эффективностью характеризуются магнитотерапия и лазерное облучение.
Возможные осложнения
Перфоративный верхнечелюстной синусит требует своевременного и грамотного лечения. При отсутствии терапии возрастает вероятность развития осложнений. Среди негативных последствий этого заболевания можно выделить: абсцесс десны, флегмону и менингит.
Хроническая форма патологического процесса со временем может стать причиной распространения очагов поражения в пазухах носа. В этом случае говорят о формировании кист и полипов. К сожалению, не всегда подобного рода образования имеют доброкачественный характер. Поэтому хронитизация недуга иногда приводит к онкологическим последствиям.
Меры профилактики
Любое заболевание проще предупредить, чем впоследствии лечить. Такое утверждение характерно и для одонтогенного гайморита. Симптомы и лечение этой патологии всегда требуют квалифицированного подхода. Далеко не каждый сможет на ранней стадии определить ее присутствие. Что касается вопроса терапии, то самостоятельный подбор лекарственных препаратов не рекомендуется.
Профилактика этой формы недуга во многом отличается от таковой при классическом гайморите. Она сводится к поддержанию нормального состояния ротовой полости. С этой целью рекомендуется дважды в год посещать стоматолога, а при необходимости не откладывать лечение в дальний ящик. Особенно это касается кариозных процессов. Важно не допускать резекции зубов. Такая процедура опасна не только появлением гайморита. Она негативно отражается на жевательной способности челюсти.
Также профилактика патологического процесса подразумевает под собой контроль за состоянием иммунной системы. Необходимо правильно питаться и заниматься посильными видами спорта. Дважды в год врачи рекомендуют принимать поливитаминные комплексы. Их лучше подбирать вместе со специалистом. Нужно стараться избегать общественных и людных мест в период эпидемии ОРВИ или гриппа. Если это сделать не представляется возможным, рекомендуется носить ватно-марлевые повязки.
Источник


