Что такое сенсибилизация при бронхиальной астме
Анализ больных с аллергией к 3 — 4 группам неинфекционных аллергенов показал, что у 82,1% больных бронхиальной астме предшествовал период предастмы, а у 17,9% — период предастмы отсутствовал.
Сенсибилизация к одному аллергену прослеживается и обозначается условно как «моновалентная» сенсибилизация, что и определяет сравнительно благоприятное течение атопической бронхиальной астмы. Постепенно присоединяется, как правило, сенсибилизация к другим аллергенам и формируется поливалентная сенсибилизация. Наличие сочетанных форм сенсибилизации формирует атопическую бронхиальную астму с более тяжелым течением и различными осложнениями, затрудняет диагностику и лечение.
Приводим выписку из истории болезни больного, где представлены пути формирования бронхиальной астмы на примере одной семьи.
Больная И. М., 1969 г. р. (история болезни №379), обратилась к аллергологу с жалобами на приступы удушья по ночам, кашель с мокротой белого цвета, заложенность носа, которая усиливается перед приступом удушья.
Из анамнеза заболевания — страдает аллергическим диатезом с 4-месячного возраста. Постепенно родителям удалось определить аллергенные продукты — цитрусовые, шоколад. В 3-летнем возрасте девочка осенью упала в холодную речку, после чего развилась пневмония, затем на этом фоне развился первый приступ удушья. В последующем в течение двух лет приступы удушья приняли тяжелое рецидивирующее течение. Девочку лечили амбулаторно и стационарно.
Со слов родителей, постепенно астма приняла элиминационный характер: дома ночью тяжелые приступы удушья, вне дома приступов удушья нет. Больная была направлена к аллергологу. При обследовании выявлены положительные кожно-аллергические скарификационные пробы с аллергеном домашней пыли ++, пера подушки ++, шерсти кошки ++. С бактериальными аллергенами (стрептококк и стафилококк) внутрикожные пробы отрицательные.
Исходя из данных клиники, анамнеза заболевания ребенку был поставлен диагноз — бронхиальная астма, атопическая форма средней степени тяжести. Аллергический ринит. Аллергия к домашней пыли, перу подушки, шерсти кошки. Пищевая аллергия — к цитрусовым и шоколаду.
Данные аллергологического анамнеза показали, что у отца и у бабушки (по линии отца) — бронхиальная астма.
В последующие годы приступы удушья продолжались, но стали протекать легче, в связи с чем девочка лечилась неспецифическими методами лечения.
Появились приступы удушья и у ее брата, когда ему было 3 года. У него также имел место аллергический диатез с 2-месячного возраста, кожные проявления пищевой аллергии к цитрусовым и шоколаду сохранились в виде дерматита и на этом фоне появились насморки, чихание, заложенность носа — состояние явно ухудшалось ночью дома, на улице чувствовал себя лучше.
У отца же имела место бронхиальная астма, которой предшествовал период предастмы в виде аллергического ринита. Со временем стала проявляться четко очерченная сезонность в заболевании, состояние больного резко ухудшается с конца августа и до конца сентября с клиническими проявлениями риноконъюнктивального синдрома. Отец с двумя детьми ежегодно стал выезжать в августе-сентябре в горный район Приэльбрусья, где приступы удушья у детей прекращались, а по возвращении домой заболевание протекало легче.
У дочери и у сына присоединяется пыльцевая аллергия с мая до октября включительно. Больные были обследованы в аллергологическом кабинете, у всех троих выявлены резко положительные скарификационные кожно-аллергические пробы с аллергенами: домашняя пыль +++, перо подушки +++, шерсть овцы +++, аллергена амброзии ++++, полыни +++, лебеды +++, аллергия к луговым травам — тимофеевке луговой +++, овсянице +++, еже сборной +++.
Таким образом, в детском возрасте фактор предастмы представлен пищевой аллергией у двоих детей, на фоне которой начался аллергический бытовой ринит и затем приступ астмы. У детей предастма начинается с пищевой аллергии, в то время как у взрослых чаще предастма характеризуется сенсибилизацией к бытовым аллергенам, проявляется вазомоторными расстройствами со стороны слизистых органов дыхания (нос, придаточная пазуха, трахея, бронхи).
По нашим наблюдениям, пищевая аллергия у детей в различных ее проявлениях как пусковой фактор, предшествующий бронхиальной астме, имел место у большинства больных (56,8%). Время с начала проявления пищевой аллергии до первого приступа удушья расценивалось нами как период предастмы.
У 11,2% больных пусковым фактором являлась бытовая и эпидермальная аллергия в виде аллергического ринита и астматического бронхита, что завершалось приступом удушья. Насморки носили круглогодичный характер.
Формированию бронхиальной астмы предшествовал астматический бронхит, с появлением которого предастма быстро трансформировала в бронхиальную астму в сроки от 1 до 2 лет.
У 14,2% больных пусковым фактором являлась пыльцевая аллергия. Длительность периода предастмы, связанного с аллергией к амброзии, была короткой.
Амброзийный поллиноз ускорял переход сезонного заболевания в круглогодичное. При аллергии к луговым травам предастма редко трансформировалась в астму.
У 17,8% больных предастмы не было.
Анализ факторов, предшествовавших первому приступу удушья, показал, что начало развития бронхиальной астмы больные связывали с острой пневмонией, некоторые указывали на фактор переохлаждения и грипп. Первый приступ мог последовать после прививки АКДС. В единичных случаях больные отмечали непереносимость резких запахов (скипидар, нитрокраска, запах жареного подсолнечного масла). Некоторые больные не могли указать причинный фактор — первый приступ удушья развился неожиданно ночью на фоне полного здоровья.
Разрешающими моментами часто были острая пневмония, грипп, переохлаждение; это согласуется с мнением А. Д. Адо и Н. В. Адриановой (3), что инфекция дыхательных путей способствует переходу субклинической формы аллергии в клиническую. Среди врачей практического здравоохранения наличие пневмонии, предшествующей астме, позволяет им обычно ставить диагноз инфекционно-аллергической формы бронхиальной астмы.
Приводим выписку из истории болезни больного бронхиальной астмой с полиаллергией.
Больной К. В. (история болезни № 31) обратился к аллергологу в 23 года с жалобами на приступы удушья экспираторного характера, дома ночью кашель с трудноотделяемой мокротой слизистого характера. В анамнезе частые простудные заболевания. Первый приступ удушья после перенесенной пневмонии, второй приступ удушья развился через месяц дома, ночью, и протекал в более тяжелой форме. Если первый приступ удушья сам больной связал с простудой, то последующие приступы удушья развились без связи с ней.
В последующем приступы удушья стали беспокоить каждую ночь, с трудом купировались теофедрином, а затем и внутривенным введением эуфиллина. Больной стал отмечать, что в течение недели, когда он жил у сестры в государственной квартире, приступов удушья не было. Приступов удушья также не было в стационаре, где больной неоднократно лечился. Из перенесенных заболеваний отмечает частые простуды. Из аллер-гологического анамнеза — у матери поллиноз, у двоих детей аллергический диатез. У самого больного после употребления шоколада появилась крапивница. Из-за частых тяжелых приступов удушья больному определена II группа инвалидности с диагнозом: бронхиальная астма, инфекционно-аллергическая форма, тяжелое течение, ДН II ст.
Больному было проведено аллергологическое обследование с аллергеном домашней пыли, пера подушки, шерсти овцы, клеща D. pteronyssinus. Определены резко положительные пробы.
Диагноз был подтвержден: общий IgE равен 300 МЕ/мл. Кожно-аллергические пробы были резко положительные с аллергенами домашней пыли +++, пера подушки +++, шерсти овцы +++, с аллергеном клеща ++++, амброзии ++, полыни +++, кукурузы +++. Отмечено совпадение результатов прямого базофильного теста Шелли, результатов PACT с аллергеном амброзии +++ и с пищевыми аллергенами (виноградом ++).
В последующем больному назначена аллерген-специфическая иммунотерапия смесью бытовых и эпидермальных аллергенов. СИТ проводили по классической схеме: I курс — 4 — 5 месяцев. После I, II и III курсов СИТ приступы удушья стали протекать легко и возникали редко. После проведения IV курса СИТ с «подключением» аллергена клеща и четырех курсов СИТ — аллергеном амброзии приступы удушья прекратились, состояние стало хорошим, у больного была снята группа инвалидности.
Таким образом, у пациента — явно атопическая астма с четким элиминационным характером течения, с сочетанной аллергией: бытовой, эпидермальной, пищевой, пыльцевой сенсибилизацией. Заболевание носило круглогодичное, рецидивирующее течение.
В настоящее время больной здоров, приступов удушья нет. Клиническая ремиссия — 18 лет.
Из представленного материала видно, что аллергенный спектр у больных бронхиальной астмой отличался своей полиэтиологичностью. Ведущими аллергенами являлись бытовые и эпидермальные. Наличие выраженной сенсибилизации к клещу утяжеляло течение астмы. У 106 больных помимо основной формы сенсибилизации определена аллергия к пыльце растений. Амброзийный поллиноз, как правило, протекал тяжело и формировал пыльцевую бронхиальную астму. У 159 больных имела место сопутствующая пищевая аллергия. Наиболее частыми являлись аллергены, актуальные для региона, где проживает больной.
У 25,3% больных бытовая эпидермальная аллергия сочеталась с пыльцевой. Клиническое течение бронхиальной астмы в этой группе зависело от характера и клинических проявлений пыльцевой сенсибилизации. Если бытовая и эпидермальная аллергия сочеталась с пыльцевой аллергией к луговым травам, астма имела доброкачественное течение.
Интерес представляла группа больных (24,5%), имевшая сенсибилизацию к 4 группам аллергенов — бытовым, эпидермальным, пыльцевым и пищевым. Тяжесть клинического течения астмы в этой группе зависела от наличия бытовой и эпидермальной аллергии за счет выраженной сенсибилизации к аллергену клеща; от пищевой аллергии, когда пища оказывала астмогенное действие, и от аллергии к пыльце амброзии при наличии пыльцевой астмы. Сочетание этих трех факторов, раннее присоединение хронического бронхита у большинства больных формировали тяжелое непрерывно рецидивирующее течение астмы.
Таким образом, сочетанная сенсибилизация создает трудности как в процессе диагностики заболевания — определения спектра причинно-значимых аллергенов, так и в правильном выборе тактики и последовательности лечения аллергенами при проведении специфической иммунотерапии. Особенности клинического течения бронхиальной астмы зависят не только от аллергенного спектра, но и от клинических проявлений сопутствующих форм сенсибилизации.
В процессе длительного наблюдения за больными удалось установить, что большую роль при формировании аллергических заболеваний играет наследственная предрасположенность. Она выявлена у 63,2% больных.
Возраст пациентов имел большой диапазон — от 3 до 67 лет. В число наблюдаемых включены больные трех поколений: родители, дети, внуки. У 35,2% аллергическими заболеваниями страдали дети. Двусторонняя наследственная отягощенность определена у 11,2%. У 43,2% больных выявлена «семейная» аллергия; из них у 51,7% в одной семье болели бронхиальной астмой от 3 до 8 человек, что позволило говорить о «семейной» астме.
Среди аллергических заболеваний, выявленных у родственников, наибольший удельный вес падал на долю бронхиальной астмы (61,3%) (табл. 14).
Таблица 14. Семейный аллергологический анамнез

Приводим пример семейной наследственной отягощенности.
Больной Б. А. 1925 г. р. (история болезни N737) обратился в аллергологический кабинет 18.07.1974 г. Страдает бронхиальной астмой с 1960 г., когда будучи жителем села, стал отмечать каждую ночь приступы удушья. Лечился антибиотиками, сульфаниламидными препаратами, т.к. астма расценивалась как инфекционно-аллергическая. Однако уже тогда сказывался эффект элиминации — при приезде в г. Нальчик приступы удушья прекращались.
В 1967 г. появились приступы удушья у дочери, а в 1968 г. — у двух сыновей. Таким образом, к 1968 г. в семье страдало бронхиальной астмой 4 человека. У всех отмечался четкий эффект элиминации, что свидетельствует об атопическом характере заболевания. При выяснении семейного аллергологического анамнеза было обнаружено, что бабушка больного также страдала бронхиальной астмой.
В 1973 г. семья вынуждена была переехать из села в г. Нальчик, где в течение года приступы удушья отсутствовали у всех четверых. Однако в 1974 г. приступы возобновились и особенно были тяжелыми у отца и дочери, в связи с чем они обратились к аллергологу. Таким образом, отец обратился через 14 лет, а дочь — через 7 лет. У обоих диагностирована атопическая форма бронхиальной астмы с гиперчувствительностью к бытовым и эпидермальным аллергенам.
В 1985 — 1986 гг. к аллергологу стало обращаться третье поколение этой семьи (внуки) по поводу приступов удушья. Двое мальчиков от двух сыновей, при этом у одного из них развилось тяжелое астматическое состояние, потребовавшее реанимационных мероприятий. Оба мальчика ранее страдали пищевой аллергией. В 1986 г. у их сестры 6 лет также возник приступ удушья ночью в селе у бабушки.
Следовательно, из четырех детей трое болели бронхиальной астмой и только один был здоров. Из пяти внуков у троих — бронхиальная астма, двое — здоровы, однако у одного из них обнаружено повышение общего до 380 МЕ/мл, что несомненно свидетельствует о наличии у него фактора риска для формирования бронхиальной астмы.
Нами были обследованы здоровые дети, родители которых страдали бронхиальной астмой, и у 61,8% определены высокие уровни IgЕ, что говорит о наличии у них фактора риска для формирования аллергических заболеваний. Это подчеркивает необходимость решения организационных вопросов, т.е. создание специализированных центров, где одновременно будут лечиться мать и ребенок. С особым вниманием в период беременности необходимо относиться к женщинам, страдающим аллергическими заболеваниями. Правильное ведение и соблюдение пищевого режима беременной приведут к уменьшению процента пищевой аллергии у детей, которая является пусковым фактором при формировании бронхиальной астмы.
При наличии специализированных центров можно будет планово проводить первичную и вторичную профилактику аллергических заболеваний.
Хутуева С.X., Федосеева В.Н.
Опубликовал Константин Моканов
Источник

Аллергическая астма – самая распространенная разновидность бронхиальной астмы, встречающаяся как у детей, так и у взрослых. На долю аллергической формы заболевания приходится три четверти случаев диагностики патологии бронхов. Опасность ситуации заключается в том, что на начальной стадии симптоматика выражена слабо.
Признаки астмы часто совпадают с клинической картиной болезней легких и не сразу попадают в поле зрения врачей. Важно знать, как проявляется астма и как ее лечить. Это позволит избежать развития серьезных осложнений и вовремя купировать опасные симптомы.
Что такое аллергическая бронхиальная астма
Аллергическая форма бронхиальной астмы (атопическая астма) – это ответ бронхолегочной системы на воздействие аллергенов. Попадая в организм, эти раздражители вызывают воспалительную реакцию, которая приводит к сужению и отеку бронхов. Заболевание проявляется приступами кашля и удушья, частота которых увеличивается по мере развития обструкции бронхов.
Период обострения заболевания связан с развитием аллергии. Приступы появляются после контакта с определенным видом аллергена. Реакция организма возникает незамедлительно. Состояние больного ухудшается. Тяжелая стадия воспалительного процесса вызывает серьезные осложнения, приступ астмы может стать причиной летального исхода.
Механизм развития и причины аллергической астмы

Патогенез бронхиальной аллергической астмы до сих пор вызывает вопросы у специалистов. Ответный воспалительный процесс со стороны бронхов формируется с участием многих клеточных структур под воздействием аллергена.
Когда в организм попадает раздражающее вещество, активизируются отдельные клетки крови. Они вырабатывают вещества, которые отвечают за воспалительные процессы в организме. Рецепторы мышечных клеток бронхов откликаются на любые воздействия активных веществ.
Гладкая мускулатура бронхов сокращается. Возникающий спазм приводит к уменьшению просвета дыхательных путей. Больной испытывает трудности с дыханием, особенно на выдохе. Появляется одышка, приступ удушья, исход которого невозможно предсказать.
В зависимости от того, какой тип аллергена вызвал нарушения, выделяется несколько форм аллергической астмы:
Бытовая

Организм чувствителен к компонентам, содержащимся в домашней пыли. Это могут быть пылевые клещи, фрагменты тел насекомых, слюна и шерсть домашних животных, частицы эпителия и волосы человека, бактерии, волокна ткани.
Период обострения приходится на зимнее время. Приступ длительный. Облегчение наступает после устранения источника аллергии. Аллергическая реакция на пыль может спровоцировать также развитие хронического бронхита. Эта один из самых распространенных аллергенов, справиться с которым очень сложно.
Помещение должно содержаться в идеальной чистоте. Ежедневная влажная уборка с использованием минимального количества чистящих средств является обязательным условием жизни аллергика. Бытовая астма часто сопровождается аллергией на химические вещества, входящие в состав средств для уборки.
Пыльцевая

Обостряется во время цветения растений. Сначала появляется насморк, затем удушье. Избежать аллергии в весенний период невозможно, так как аллерген распространен во вдыхаемом воздухе.
В некоторых случаях приступы появляются и в другое время года при нахождении рядом любых цветущих растений. У больного с пыльцевой формой аллергического заболевания всегда должно быть под рукой лекарство. Важно не доводить до проявления приступа удушья и вовремя принять препарат.
Грибковая

Повышена чувствительность к спорам плесневых грибков. Аллергия возникает в любое время года. В зимний период чувствуется облегчение. Приступы часто происходят ночью и в дождливое время. Это самый труднодиагностируемый вид заболевания.
Долгое время пациент даже не догадывается, что провоцирует реакцию организма. Причиной данной формы астмы может стать плесень, образовавшаяся во влажных местах. Поэтому необходима тщательная уборка мест в жилом помещении, где наблюдается повышенная влажность.
Независимо от того, что стало причиной аллергии, в какой форме она проявляется, астма может вызвать серьезные осложнения в работе других систем органов.
Среди причин, вызывающих воспалительный процесс в бронхах, следует отметить:
- хронические инфекционные заболевания органов дыхания;
- длительный прием лекарственных препаратов, которые оказывают влияние на органы дыхания;
- плохую экологическую обстановку в зоне проживания человека, когда окружающий воздух содержит раздражающие слизистую бронхов частицы;
- профессиональную деятельность, связанную с химическим производством или взаимодействием с химическими веществами (часто это болезнь людей, занятых в парфюмерном и фармацевтическом бизнесе);
- несбалансированный рацион, в который входят продукты с большим содержанием консервантов и других веществ (многие пищевые добавки, например в полуфабрикатах, продуктах фастфуда могут быть аллергеном);
- наследственную предрасположенность (если среди родственников есть случаи заболевания астмой, вероятность развития недуга выше).
Если большинство причин, способствующих формированию астматического воспалительного процесса, можно устранить, то наследственный фактор вызывает изменения на клеточном уровне. Патология может проявиться у новорожденного ребенка. В этом случае потребуются комплексные меры по устранению опасной симптоматики. Важно не допустить развитие астматического статуса.
Аллергическая астма у ребенка развивается быстрее, так как иммунная система не может справиться с возникшей реакцией организма. Заболевание в детском возрасте требует особого подхода к лечению с учетом индивидуальных особенностей и невозможностью применения в детском всего спектра лекарственных средств.
К факторам риска можно отнести табакокурение (активное и пассивное), дым от фейерверков, свечи, ароматические вещества в составе духов, туалетной воды, освежителей воздуха. Аллергическая реакция может возникнуть из-за сильного психоэмоционального потрясения.
Степени тяжести заболевания

В зависимости от выраженности симптоматики в медицинской науке выделяют 4 степени тяжести заболевания:
- 1 ступень – интермиттирующая форма астмы.
Приступы беспокоят больного редко: днем – раз в 7-10 дней, ночью – раз в две недели. Период обострения длится недолго и обычно не ограничивает жизнедеятельность человека;
- 2 ступень – легкая персистирующая форма астмы.
Частота проявления приступов увеличивается: до 5-7 случаев в месяц в дневное время, более 2 случаев в месяц в ночной период. При этом снижается активность больного, приступы не дают уснуть;
- 3 ступень – персистирующая астма средней степени тяжести.
Кашель и приступы удушья возникают каждый день. Ночное обострение беспокоит раз в неделю. С переходом болезни на 3 ступень больной вынужден отказаться от привычного образа жизни. Он сильно ограничен в физической активности, во время обострения ночью невозможно спать;
- 4 ступень – персистирующая астма в тяжелой форме.
Приступы удушья беспокоят больного днем и ночью. Их количество увеличивается до 8-10 раз в сутки. Человек испытывает затруднения при движении, теряет способность полноценно осуществить вдох и выдох, что может привести к потере сознания.
Лечение астмы тяжелой степени с помощью традиционных методов не приносит результата. Во времена обострения может понадобиться срочная медицинская помощь.
Симптомы проявления
Симптомы аллергической формы астмы у взрослых не имеют особенностей. При неаллергической астме больной испытывает те же ощущения.
Проявления аллергической астмы выражаются в следующем:
- трудности при вдохе и выдохе. При этом выдох сделать сложнее, чем вдох;
- сильная одышка, которая появляется спустя пару минут после контакта с аллергеном;
- хрип и свист при дыхании. Медленное прохождение воздуха через суженые пути дыхания вызывает характерные звуки;
- приступообразный кашель с выделением вязкой мокроты. Иногда этот единственный симптом не принимается во внимание или интерпретируется как признак простудного заболевания;
- специфическая поза больного во время приступа, когда он упирается руками о горизонтальную поверхность.
Приступы при аллергической форме астмы могут быть разной степени выраженности. При тяжелом обострении высока вероятность астматического статуса. Это состояние, когда человек испытывает затяжное удушье, и медикаментозная терапия не приносит облегчения. На фоне кислородного голодания больной может потерять сознание и даже умереть. Требуется немедленная госпитализация в отделение стационара.
Перед началом приступа состояние больного изменяется. Существуют первые признаки, свидетельствующие о приближении приступа и прогрессировании заболевания:
- кашель, особенно проявляющийся в ночное время;
- бессонница;
- учащение дыхания;
- при физической нагрузке — одышка, слабость и усталость;
- симптоматика простудных заболеваний (насморк, слезотечение, головная боль).
Данные симптомы напоминают начало респираторных заболеваний. Больной не обращает внимания на характерный кашель и начинает принимать лекарства от простуды, усугубляя состояние.
Диагностика
Диагностике заболевания уделяется особое внимание, так как его легко спутать с другими патологиями. Врач учитывает жалобы пациента, характерную симптоматику.
Об аллергической астме могут дать информацию следующие методы исследования:
- спирометрия (исследуется функция дыхания);
- цитологическое исследование мокроты;
- тесты на определение вида аллергена;
- рентгенографическое исследование области груди;
- анализ крови на биохимические показатели.
Выяснив, какое вещество стало возбудителем аллергии, врач назначает соответствующее лечение. Его главная цель – минимизировать реакцию на аллерген.
Лечение

Ограничение контакта с аллергеном - главный принцип лечения аллергической бронхиальной астмы. Чтобы предотвратить или минимизировать случаи появления приступов, назначаются лекарственные препараты. Они позволяют держать под контролем симптомы и справляться с ухудшением состояния.
Симптоматическое лечение включает прием лекарств разного спектра действия — бронхолитических, противовоспалительных, антигистаминных, модификаторов лейкотриенов.
- Бронхолитические препараты
Основной механизм действия связан с расслаблением гладкой мускулатуры бронхов и их расширением.
Бронхолитики применяются с целью снять приступ и бывают длительного или короткого действия. Обычно препараты данной группы используются для кратковременного приема. Они лишь облегчают симптоматику и должны быть всегда под рукой. Постоянный прием препаратов этой группы снижает эффективность терапии.
- Противовоспалительные препараты.
Лечебный эффект достигается за счет воздействия на вещества, участвующие в процессе развития воспаления. В результате снижается чувствительность органов к раздражителям.
Данные лекарственные средства нужно принимать каждый день, пока не появится стойкий терапевтический эффект.
- Антигистаминные препараты.
Применяются для устранения симптомов аллергии. Они уменьшают реакцию организма на гистамин, который участвует в механизме развития основных аллергических проявлений.
- Модификаторы лейкотриенов.
Лейкотриены представляют собой вещества, которые вырабатываются
в нашем организме. Из-за их воздействия сужается просвет дыхательных путей. При этом продуцируется излишнее количество слизи. Модификаторы тормозят эти процессы, предотвращают бронхоспазм.
Ингаляционные средства

Большой популярностью в лечении у взрослых и детей пользуются ингаляционные препараты. Их длительное применение позволяет контролировать проявления астмы за счет уменьшения чувствительности бронхов.
В состав ингаляторов могут входить разные вещества:
- Глюкокортикоиды. Препараты используются в лечении тяжелой формы астмы. Они имеют побочные эффекты и назначаются врачом с учетом индивидуальной непереносимости организмом компонентов лекарственного средства. Ингаляционные препараты отличаются большей эффективностью.
- Симпатомиметики. Основное действие направлено на увеличение просвета бронхов. Моментальная нейтрализация приступа и быстрое выведение препарата из организма — главные характеристики препаратов данной группы.
- Метилксантины. Применяются в период астматического обострения. Блокируя адренорецепторы, препараты снимают спазм гладкой мускулатуры, что облегчает дыхание больного.
Лечить аллергическую астму необходимо при первых признаках заболевания.
Если у больного бронхиальной астмой имеются также хронические нарушений работы сердечно-сосудистой системы, необходимо предупредить об этом врача. Многие препараты, назначаемые при сердечных болезнях, противопоказаны при астме.
Дыхательная гимнастика
Неотъемлемой частью терапии при астме аллергической природы является дыхательная гимнастика. Обычно назначается гимнастика Бутейко, которая позволяет быстро и эффективно избавится от астматических проявлений.
В процессе выполнения заданий уменьшается глубина дыхания и количество углекислого газа, содержащего в крови больного. Именно его избыток и недостаток кислорода являются последствием сужения просвета бронхов.
Перед тем как выполнять упражнения, необходимо проконсультироваться с врачом. Гимнастика требует проведения подготовки, в ходе которой больной выполняет несложные действия:
- садится прямо на любой твердой поверхности (стул, диван, пол), расслабившись;
- выполняет вдох-выдох быстро, поверхностно;
- слабо выдыхает через нос;
- задерживает дыхание, насколько максимально возможно.
Все действия проводятся в течение 10-12 минут. Процедура может сопровождаться незначительным головокружением. Больной чувствует, что ему не хватает воздуха. После того как все манипуляции выполнены, можно приступить к выполнению заданий.
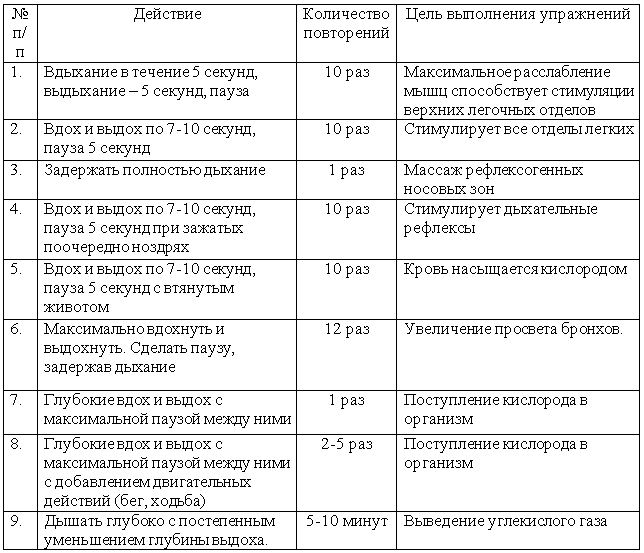
На начальном этапе выполнения упражнений больной испытывает неприятные чувства: недостаток воздуха, невозможность полноценно дышать, страх. Но это не должно стать причиной прекращения занятий. Гимнастику нужно делать ежедневно. Со временем эти симптомы ослабнут, приступы астмы исчезнут.
Существует методика лечения, основанная на устранении аллергической реакции – СИТ-терапия. Эта процедура проводится в период отсутствия обострения. Обычно это приходится на осенне-зимнее время, когда больной чувствует облегчение. Цель терапевтического метода заключается в том, чтобы сформировать невосприимчивость организма к аллергенам, которые вызывают развитие патологии и ее обострение.
Суть метода состоит в том, что в организм пациента в течение определенного времени вводится вещество, на которое имеется аллергия. Постепенно его дозировка увеличивается. В результате аллерген уже не воспринимается как раздражитель и не приводит к бронхоспазмам. Эффективность данного метода тем выше, чем раньше введен аллерген.
Лечение при аллергической астме осуществляется с помощью различных групп препаратов. При использовании лекарственных средств важно учитывать противопоказания. Большинство препаратов запрещено принимать детям в возрасте до 6 лет.
Аллергическая астма у детей

Аллергическая астма у детей имеет свои особенности. Это связано с тем, что детский организм еще не сформировался. Болезнь может проявиться у ребенка в любом возрасте.
Часто она имеет симптоматику, сходную с хроническим бронхитом. При подозрении на аллергическую природу приступов кашля проводится наблюдение за периодами обострения в течение года. Если их больше пяти, необходимо показаться специалисту.
Профилактика аллергической астмы
Специальных профилактических мер против аллергической астмы не существует. Чтобы снизить частоту периодов обострения, необходимо исключить контакт с аллергенами. Выполнение несложных рекомендаций позволит избежать развития астматических проявлений:
- поддерживать необходимую влажность воздуха в помещении;
- вовремя проводить влажную уборку;
- правильно питаться, исключив из рациона продукты с аллергеном;
- еженедельно менять постельное белье.
Пациентам с астмой нужно помнить, что профилактические мероприятия не избавят их болезни, а лишь снизят частоту обострений. Аллергия имеет свойство проявляться в любое время.
Только внимательное отношение к своему здоровью позволит избежать опасных проявлений.
Источник

