Что такое зондирование при гайморите

Зондирование придаточных пазух носа через естественное соустье – уникальный, высокоэффективный, доступный, не требующий дорогостоящего оборудования, амбулаторный метод лечения гнойных синуситов (гайморитов, фронтитов, сфеноидитов).
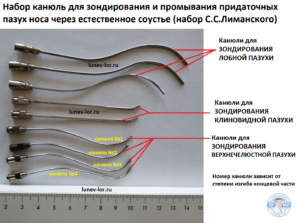
Зондирование придаточных пазух носа через естественное соустье позволяет ЛОР врачу поликлиники удалить гной из верхнечелюстной, лобной, клиновидной пазух с помощью специальных канюль. В наборе С.С.Лиманского есть несколько разноизогнутых канюль, для зондирования каждой пазухи (верхнечелюстной, лобной, клиновидной). Зондирование пазухи проводится под местной анестезией по методике предложенной С.С.Лиманским.
Набор зондов для дренирования придаточных пазух носа через естественное соустье С.С.Лиманского состоит из 8-10 канюль разной формы. Для введения зонда в полость пазухи через естественное соутье ЛОР врач должен подобрать канюлю именно той формы, которая позволит ввести ее в полость пазухи через соустье. Выбор канюли ЛОР врач делает основываясь на тактильные ощущения при попытке введения канюли в полость пазухи. ЛОР врач поочередно вводит разноизогнутые канюли в средний носовой ход (для зондирования верхнечелюстной и лобной пазух) или носоглотку (для зондирования клиновидной пазухи) пока не найдет оптимальный изгиб, позволяющий ввести наконечник зонда в полость пазухи, обойдя все препятствия.
Видеозапись зондирования и промывания верхнечелюстных пазух (см. ниже).

Синусит – воспаление придаточных пазух носа.
Синусит является самой распространенной патологией ЛОР-органов. Удельный вес гайморита при поражении придаточных пазух носа составляет от 56 до 70%. Практически, при воспалении околоносовых синусов в процесс всегда вовлекаются верхнечелюстные пазухи.
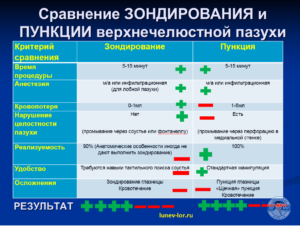
Для диагностики и лечения гайморитов применяются разные методы:
- Промывание полости носа методом перемещения (по Проетцу)
- Синус-катетер ЯМИК
- Пункция верхнечелюстной пазухи
- Зондирование и промывание верхнечелюстной пазухи через естественное соустье с помощью специальных канюль (С.С.Лиманский).
Промывание полости носа под отрицательным давление и синус-катер ЯМИК дренируют пазуху за счет создания в полости носа отрицательного давления, которое и вытягивает гной через соустье верхнечелюстной пазухи в полость носа. Данные методики помогают пазухе дренироваться и улучшают эвакуацию гноя из синуса, но не промывают пазуху изнутри.
Пункция верхнечелюстной пазухи – позволяет промыть вернечелюстную пазуху от гноя с помощью иглы Куликовского, введенной в полость пазухи через нижний носовой ход.
Зондирование и промывание верхнечелюстной пазухи (по С.С.Лиманскому) позволяет промыть полость пазухи с помощью специального металлического зонда (канюли), который вводится в полость пазухи через естественное соустье.
Все вышеперечисленные способы промывания верхнечелюстной пазухи от гноя имеют право на существование. Но промыть полость пазухи и удалить экссудат из пазухи могут только последние два метода: пункция и зондирование верхнечелюстной пазухи.
Слайды из лекции «Зондирование и промывание придаточных пазух носа через естественное соустье»
Докладчик: А.В.Лунёв
Самара 6.10.18.

Местная анестезия при зондировании придаточных пазух носа через естественные соустья
Слайды из лекции «Зондирование и промывание придаточных пазух носа через естественные соустья»
Докладчик: А.В.Лунёв
Самара 6.10.18.
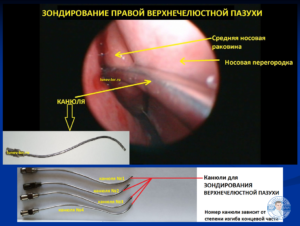
ЗОНДИРОВАНИЕ ВЕРХНЕЧЕЛЮСТНОЙ ПАЗУХИ ЧЕРЕЗ ЕСТЕСТВЕННОЕ СОУСТЬЕ
Слайды из лекции «Зондирование и промывание придаточных пазух носа через естественные соустья»
Докладчик: А.В.Лунёв
Самара 6.10.18.
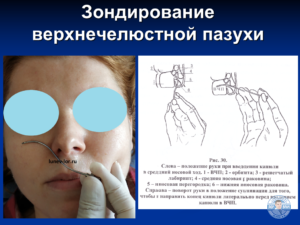
Зондирование пазух носа. Анестезия перед зондирование пазух носа.
Зондирование придаточных пазух носа через естественное соустье. Лечение синусита. Гайморит. Фронтит. Сфеноидит.
Зондирование пазух носа. Анестезия перед зондирование пазух носа.


ЗОНДИРОВАНИЕ ЛОБНОЙ ПАЗУХИ ЧЕРЕЗ ЕСТЕСТВЕННОЕ СОУСТЬЕ
Слайды из лекции «Зондирование и промывание придаточных пазух носа через естественные соустья»
Докладчик: А.В.Лунёв
Самара 6.10.18.
ЗОНДИРОВАНИЕ КЛИНОВИДНОЙ ПАЗУХИ ЧЕРЕЗ ЕСТЕСТВЕННОЕ СОУСТЬЕ
Слайды из лекции «Зондирование и промывание придаточных пазух носа через естественные соустья»
Докладчик: А.В.Лунёв
Самара 6.10.18.
Источник

К справочнику
Зондирование пазух предполагает осмотр носовых пазух через специальный эндоскоп, в некоторых случаях дополняется применением синус-катетера.
Зондирование пазух носа – это диагностический метод осмотра синусов эндоскопом, при необходимости дополняется введением лекарственных веществ через синус-катетер.
Основная задача исследования – выделение патологического содержимого синуса для проведения бактериологического, цитологического анализа.
В рамках процедуры удается также определить объем синусов, что важно при наличии отечности и инфильтративных изменениях.
Показания
Показания к исследованию:
- хронические воспалительные процессы (синуситы);
- киста;
- опухоли и опухолеподобные новообразования;
- врожденная атрезия хоан;
- травмы носа (трещины, переломы и пр).
К диагностике при помощи зонда прибегают после визуальной оценки состояния полости носа. Это вспомогательный метод, который обычно сочетается с пункцией, дренированием, рентгенографией, компьютерной и магнитно-резонансной томографией.
Как проходит процедура?
Зондирование гайморовой пазухи не представляет технических трудностей.
Оно проводится пуговчатым зондом через средний носовой ход. Его конец загибается под прямым углом. Изогнутая часть должна быть обращена в латеральном направлении, кверху. Врач выполняет плавные движения таким образом, чтобы зонд скользил по слизистой оболочке до полного проникновения в пазуху.
Диагностическая ценность метода достигается только при условии стекания отделяемого синусов мимо зонда, поэтому сейчас показания для этого метода были значительно сокращены. К преимуществам данного способа относится простота проведения и атравматичность, поэтому его активно применяют в детской отоларингологии.



а — 1. крючковидный отросток на нижней стенке лабиринта, 2. впадина, 3. гайморова пазуха
б — 1. крючковидный отросток на нижней стенке лабиринта, 2. воронка, 3. лобная пазуха, 4. впадина, 5. клиновидная пазуха
в — 1,2,3 позиции катетера
При исследовании лобной пазухи путем зондирования врач должен обладать высокой квалификацией. Манипуляции в области лобно-носового канала не всегда оказываются безопасны, а в некоторых случаях вообще отсутствует техническая возможность для их проведения.
При благоприятных анатомических условиях процедуру дополняют промыванием. В этом случае используют зонды с другой длиной и кривизной. Они вводятся под передним концом средней раковины кончиком слегка кверху и вперед. В случае успешного проведения исследования удается получить данные о состоянии лобной пазухи, не прибегая к травматичным методам диагностики, предполагающим ее вскрытие.
Зондирование пазух решетчатой кости
К зондированию пазух решетчатой кости прибегают сравнительно редко. Это объясняется трудностями, которые связаны с проникновением зонда через верхний носовой ход. Чтобы обеспечить доступ, приходится смещать среднюю носовую раковину в сторону перегородочного хряща, а в некоторых случаях и прибегать к дополнительной резекции тканей. Такие действия не всегда оказываются оправданы, поэтому в последнее время все чаще заменяются отсасыванием.
Зондирование клиновидной пазухи
Клиновидная пазуха также трудно поддается зондированию. Процедура сопряжена с серьезными рисками, касающимися повреждений важных полостей черепа, поэтому она не получила особого распространения в отоларингологической практике. Если зондирование всё же оказывается необходимо, предварительно выполняется рентгенография, которая позволяет судить о её размерах и форме. Предпочтение отдается пуговчатому носовому зонду, который вводится по линии Цукеркандля до входа в пазуху. Последний обнаруживается на ощупь.
Общим для всех процедур является использование местной аппликационной анестезии.
Источник
Воспалительные процессы в околоносовых пазухах (ОНП) микробной этиологии и гнойные по своей морфологической сути, в течение вековой истории лечились по канонам гнойной хирургии, что требовало обязательной эвакуации гнойного очага.
Пункция в нашей стране остается ведущим способом лечения [1]. Вероятность сывороточного гепатита и ВИЧ вследствие инвазивных способов заставила ряд западных стран отказаться от пункции. Однако даже в тех случаях, когда отдается предпочтение системной антибиотикотерапии, не удается обойтись без пункции при отсутствии дренажной функции пазухи [2—4]. В работах Г.З. Пискунова и С.З. Пискунова [5], С.В. Рязанцева и В.И. Кочеровца [3] говорится о том, что разгрузка ОНП от гнойного экссудата является необходимым и обязательным условием при лечении бактериального синусита. Те же авторы считают, что при гайморите это правило может соблюдаться лишь посредством пункции. Зондирование же этой пазухи считается крайне затруднительным или невозможным, «поскольку основное соустье верхнечелюстной пазухи (ВЧП) располагается за крючковидным отростком». В нашей практике метод принудительного дренирования ОНП через естественные соустья (ПДЕС) является повседневным и осуществляется не только у взрослых, но и у детей с 3—4-летнего возраста [6, 7]. Речь идет о зондировании, промывании пазух и введении лекарственного препарата через естественные соустья без эндоскопического контроля, при ориентировке только на зрение и осязание. Последнее обстоятельство непривычно для практического оториноларинголога, так как в пропедевтике оториноларингологии не делалось акцента на использование при диагностике и лечении собственного тактильного анализатора.
В литературе имеется информация о применении ПДЕС при фронтите и сфеноидите, но лишь единичные сообщения встречались о дренировании ВЧП через средний носовой ход. Имеются сообщения о пункции ВЧП в области воронки специальной трубочкой [8] и о введении полиэтиленового катетера в ВЧП после его вскрытия через переднюю стенку [9]. Г.З. Пискунов и А.С. Лопатин [10] применяли специальную канюлю для промывания ВЧП после расширения естественного соустья при эндоскопической операции. Ранее мы сообщали о возможности промывания ВЧП через естественное соустье [12, 13].
Цель данной работы — предоставление практическим врачам необходимой информации для освоения методики зондирования ВЧП.
Для зондирования и промывания ВЧП используются канюли собственной конструкции длиной 9 см, имеющие S-образную форму (рис. 1). Рисунок 1. Канюли с разным радиусом изгиба для зондирования и промывания ВЧП. Рабочий конец канюли имеет боковые отверстия и овальную форму. Дистальный конец снабжен павильоном для присоединения шприца. Наружный диаметр канюли — 1,6 и 2 мм. Канюли диаметром 2 мм и более используются для бужирования соустья. Их конец имеет коническую форму.
Рисунок 1. Канюли с разным радиусом изгиба для зондирования и промывания ВЧП. Рабочий конец канюли имеет боковые отверстия и овальную форму. Дистальный конец снабжен павильоном для присоединения шприца. Наружный диаметр канюли — 1,6 и 2 мм. Канюли диаметром 2 мм и более используются для бужирования соустья. Их конец имеет коническую форму.
Небольшой по размеру канюлей легче тактильно определить расположение соустья и почувствовать проникновение ее в пазуху.
На основании секционных патологоанатомических исследований и эндоскопических данных нами подтверждено отсутствие серьезных препятствий для зондирования ВЧП [15]. В большинстве случаев зондированию не препятствует крючковидный отросток.
В некоторых случаях для проникновения канюли в синус требуется отодвигать крючковидный отросток кпереди. При наличии дополнительного соустья, которое выявлено в 30% случаев, проникание канюли в ВЧП осуществляется беспрепятственно (рис. 2). Рисунок 2. Зондирование правой ВЧП. 1 — перегородка носа; 2 — нижняя носовая раковина; 3 — крючковидный отросток; 4 — основное соустье правой ВЧП; 5 — канюля введена в дополнительное соустье ВЧП.
Рисунок 2. Зондирование правой ВЧП. 1 — перегородка носа; 2 — нижняя носовая раковина; 3 — крючковидный отросток; 4 — основное соустье правой ВЧП; 5 — канюля введена в дополнительное соустье ВЧП.
Выполнение данной методики возможно и при эндоскопии, однако процедура при этом гораздо сложнее и далеко не всегда выполнима, что делает неприемлемым эндоскопическое зондирование пазухи в амбулаторных условиях. Эндоскопическая визуализация соустий невозможна при узости среднего носового хода, при выраженных реактивных изменениях слизистой оболочки носа (аллергический или воспалительный отек, экссудация). Абсолютно невозможно ориентироваться эндоскопически в полипозной массе. Мы же успешно применяем зондирование при полипозе, ориентируясь лишь на тактильное ощущение. Зондирование при полипозе осуществляется даже легче в связи с тем, что полипы дилатируют соустья и, будучи мягкими и податливыми, совершенно не препятствуют прохождению канюли в пазуху.
Процедура зондирования ВЧП становится понятной с учетом анатомии среднего носового хода и остиомеатального комплекса (ОМК).
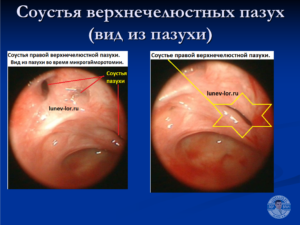
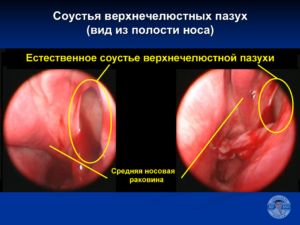
ВЧП зондируется через основное или дополнительные естественные соустья, которые находятся в передней или задней фонтанеллах. Передняя фонтанелла находится между слезным отростком нижней носовой раковины и крючковидным отростком, задняя — позади крючковидного отростка и решетчатого отростка нижней носовой раковины.
Основное соустье ВЧП находится в задней фонтанелле в области полулунной щели позади крючковидного отростка. Именно через основное отверстие чаще всего и удается осуществить зондирование ВЧП. Введение канюли диаметром 1,6—1,8 мм в узкое пространство, даже при наличии отека, незатруднительно. Визуальный контроль при проведении процедуры необходим только для введения кончика канюли под среднюю носовую раковину. Дальнейшие манипуляции осуществляются под контролем тактильных ощущений. Необходимые технические моменты при зондировании ВЧП проиллюстрированы ниже.
Анестезия производится в следующей последовательности. В полость носа под среднюю носовую раковину вводится марлевая турунда, смоченная 10% лидокаином, а через 2—3 мин — ватный тампон с тем же раствором лидокаина. При этом зонд следует слегка изогнуть, что облегчает более плотное примыкание его к области соустий.
При зондировании правой ВЧП канюля вводится в средний носовой ход выпуклостью кверху. Она как бы ложится на нижнюю носовую раковину своей вогнутой стороной. Указательный палец должен постоянно находиться со стороны, противоположной кончику канюли, тогда будет известно, куда она направлена.
Визуальный контроль возможен только до момента введения канюли за крючковидный отросток. Здесь, над нижней носовой раковиной, находится основное соустье. После этого зеркало откладывается и дальнейшие действия производятся при тактильном контроле. Удерживая голову пациента левой рукой, врач разворачивает канюлю на 90° движением своей правой руки из положения пронации в положение супинации, не меняя положения своих пальцев. Кончик канюли при этом будет направлен латерально, где и следует нащупывать соустье ВЧП. Если канюля свободно не проникает в соустье, следует ее кончиком оттянуть крючковидный отросток кпереди. В некоторых случаях легче ввести канюлю в дополнительное отверстие в задней фонтанелле. Проведение канюли кзади при узком среднем носовом ходе удается легче, если правая рука врача в этот момент вновь вернется в положение пронации, а канюля расположится в сагиттальной плоскости. Затем кончик канюли вновь следует направить латерально и здесь в задней фонтанелле осуществить поиск соустья. При воспалении соустье синуса может быть прикрыто отечной слизистой оболочкой, тогда может потребоваться некоторое усилие для проникновения в ВЧП.
На рис. 3 Рисунок 3. Зондирование левой ВЧП. Слева — положение канюли в среднем носовом ходе, справа — в ВЧП. показаны движения руки и канюли при зондировании левой ВЧП.
Рисунок 3. Зондирование левой ВЧП. Слева — положение канюли в среднем носовом ходе, справа — в ВЧП. показаны движения руки и канюли при зондировании левой ВЧП.
При зондировании левой ВЧП под визуальным контролем кончик канюли вводится в средний носовой ход за крючковидный отросток в косом верхнелатеральном направлении, после чего носовое зеркало откладывается и дальнейшие действия производятся под тактильным контролем. Левой рукой врач контролирует положение головы пациента, а правой разворачивает канюлю кончиком латерально, нащупывает отверстие и вводит инструмент в пазуху. Дальше проделываются те же манипуляции, которые были описаны при зондировании правой пазухи. Однако в этом случае при перемещении канюли кзади кончик ее следует возвращать направленным кверху.
Основное отверстие ВЧП находится в непосредственной близости к ее верхней стенке, поэтому при зондировании и промывании пазухи следует направлять кончик канюли в направлении скуловой выпуклости, что облегчает процедуру и исключает вероятность проникновения в орбиту или в решетчатый лабиринт (рис. 4). Рисунок 4. Кончик канюли (2) при зондировании ВЧП направлен к выпуклости скуловой дуги (1).
Рисунок 4. Кончик канюли (2) при зондировании ВЧП направлен к выпуклости скуловой дуги (1).
Правильно выполненное зондирование контролируется по определенным критериям. Прежде всего, при введении канюли в ВЧП ощущается достаточно глубокое «проваливание» ее. Если конец канюли введен в просвет пазухи, дистальный ее конец будет отклонять колумеллу носа в противоположную сторону, а направление канюли будет указывать на положение кончика ее в подглазничной области. При промывании пазухи требуется сохранять постоянное положение кончика канюли в просвете пазухи. Поэтому после введения канюли в пазуху ее следует удерживать левой рукой с помощью пинцета.
При этом левая рука врача располагается тыльной поверхностью пальцев на лице больного, а мизинец охватывает край нижней челюсти. При таком положении левой руки правой рукой следует наклонить голову больного вперед и вниз, повернуть несколько вбок (на себя), чтобы можно было подключить к канюле шприц. После этого производится промывание. Оценка степени сопротивления при промывании ВЧП в динамике позволяет сделать вывод об эффективности лечения, а также констатировать момент выздоровления.
При выраженной обструкции синуса промывание его может быть крайне болезненным или невозможным. Проблему можно решить при зондировании соустья двумя канюлями одновременно. Кроме того, для расширения естественного отверстия используются канюли большего диаметра или бужи той же формы, что и канюли.
Как показала практика, неоднократное промывание ВЧП с введением необходимых лекарственных препаратов является эффективным способом лечения как острого, так и обострения хронического гайморита, имеющим определенные преимущества перед катетеризацией синуса. Повторные зондирования ВЧП становятся легко выполнимыми, поэтому мы считаем нецелесообразным дренирование синуса с помощью катетера, который является своеобразным инородным телом, катализатором биопленок, создает неудобства больному и зачастую, не выполняя своей дренажной функции, приводит к травмированию слизистой оболочки пазухи.
При правильном выполнении зондирования, с соблюдением анатомических ориентиров и описанной техники, вероятность осложнений минимальна. Мы не имели ни одного осложнения, хотя при грубом манипулировании допускаем возможность прободения бумажной пластинки орбитальной стенки, что при введении антисептика в орбиту может привести к реактивному отеку ее клетчатки.
При накоплении опыта увеличивается процент успешных зондирований у детей. Если в 2003 г. зондирование ВЧП у детей старше 3 лет через естественное соустье было успешным только в 70%, то в настоящее время это удается практически всегда. ПДЕС верхнечелюстной пазухи (так же как и других пазух) применяется нами как основной лечебный метод при острых процессах. При хроническом синусите ПДЕС используется для лечения обострения, а также в пред- и послеоперационном периодах. Применение ПДЕС перед операцией позволяет уменьшить степень выраженности и распространенность воспалительного процесса, а следовательно, минимизировать потенциальный объем хирургического вмешательства. Использование метода в послеоперационном периоде позволяет добиться элиминации воспалительного процесса в пазухе и дает возможность контролировать этот процесс.
Источник


