Дебют бронхиальной астмы у детей лечение

Содержание
- Дети первых 2 лет жизни
- Дети в возрасте от 2 до 5 лет
- Ребенок в возрасте от 6 до 12 лет
- Бронхиальная астма у подростков
Распространенное заблуждение о том, что астма — это болезнь взрослых, в последние годы полностью опровергнуто. При наличии убедительных доказательств в виде клинических данных и результатов обследований, доктор может поставить такой диагноз малышу, которому еще не исполнилось 2 года. Однако в каждом возрасте бронхиальная астма имеет свои особенности, о чем обязательно осведомлены врачи-педиатры. Какие же именно симптомы могут стать поводом для того, чтобы заподозрить этот недуг у детей?
Дети первых 2 лет жизни
У малышей первых двух лет жизни чаще всего дебютом бронхиальной астмы являются рецидивирующие бронхообструктивные состояния, развивающиеся на фоне острой респираторной вирусной болезни. В большинстве случаев причиной бывает респираторно-синцитиальная инфекция, парагрипп или грипп. При этом ребенок испытывает дыхательную недостаточность различной степени тяжести: одышку при физической нагрузке или в покое, сухой непродуктивный кашель, свистящие хрипы на выдохе, у него можно увидеть цианоз носогубного треугольника, втянутые на выдохе межреберные промежутки и др. Эти симптомы довольно быстро и эффективно купируются ингаляциями бронхолитиков (Беродуал, Атровент и др.).
Вне вирусной инфекции ребенок часто не имеет никаких дыхательных симптомов, приступы бронхообструкции не развиваются. Однако любая простуда провоцирует ухудшение и в итоге малыш в течение года переносит обструктивный бронхит 3-6 раз.
Часто такие дети имеют отягощенную по аллергическим заболеваниям наследственность (обычно по материнской линии), пищевую аллергию, непереносимость молочных продуктов и глютена. В анализах у них повышен уровень эозинофилов, иммуноглобулина E, могут выявляться положительные аллергопробы на различные провоцирующие факторы. Очень часто бронхиальная астма появляется у малышей, страдающих атопическим дерматитом, аллергическим ринитом или конъюнктивитом.
Дети в возрасте от 2 до 5 лет
У детей от 2 до 5 лет дебют заболевания также может возникнуть в виде рецидивирующих обструктивных бронхитов. Формально диагноз бронхиальная астма может быть поставлен в случае, если эту болезнь малыш перенес 3 и более раз за последний год. Однако по мере прогрессирования состояния приступы бронхиальной обструкции могут развиться и вне связи с вирусной инфекцией. Они могут провоцироваться вдыханием загрязненного воздуха, табачного дыма, контактом с животными или физической нагрузкой. Иногда это может быть длительный ночной сухой кашель с присоединением свистящих хрипов на выдохе, при этом днем данные симптомы часто вообще отсутствуют.
Эти дети также часто страдают от других аллергических болезней (атопический дерматит, аллергический ринит или конъюнктивит), имеют неблагополучную по ним наследственность. Нередко матери у них курили, причем задолго до наступления беременности. Такие малыши, как правило, тяжелее переносят физическую нагрузку, просятся на руки после нескольких минут бега. После плача или смеха может появиться одышка или глубокое шумное дыхание.
Иногда диагностическим критерием является значительное улучшение состояния после пробного курса ингаляционных кортикостероидов в течение 2-3 месяцев. Значительно урежается частота эпизодов бронхиальной обструкции, улучшается переносимость физической нагрузки.
Ребенок в возрасте от 6 до 12 лет
Нередко врачи видят следующую ситуацию: в первый год жизни у малыша был атопический дерматит, в возрасте от 1 до 3 лет к нему присоединился аллергический ринит и конъюнктивит, и начиная с 6-7 лет их дополняет еще и астма. Данная триада болезней имеет название «атопический марш» и является крайне распространенным в педиатрии явлением.
В данном случае приступы бронхиальной обструкции развиваются у ребенка при контакте с вполне конкретным аллергеном (пыльца растений, шерсть и эпидермис животных, домашняя пыль и др.). Простудные болезни могут протекать тяжелее, при них возможны приступы свистящих хрипов, удушья, одышки и сухого кашля, однако на первое место выходит все-таки провоцирующий фактор в виде аллергена.
Если ребенку будет своевременно начата базисная терапия, то это сведет к минимуму вынужденное ограничение физической активности и он сможет заниматься спортом. Однако при этом необходимо направить все свои силы на выявление причинного аллергена и полное исключение контакта с ним, максимально возможное усиление иммунитета для борьбы с вирусными инфекциями.
Бронхиальная астма у подростков
Иногда бывает и так, что дебют астмы приходится на подростковый возраст. Это крайне непростая ситуация, так как приверженность к лечению у таких пациентов не самая лучшая. Гормональная перестройка, появление первых менструаций у девочек часто является толчком для появления приступов бронхиальной обструкции. Таким подросткам становится тяжелее переносить физическую нагрузку, во время бега, активной ходьбы во время занятий в школе им приходится постоянно останавливаться, чтобы восстановить дыхание.
Лечение астмы у подростков представляет собой нелегкую задачу. Нередко они стыдятся делать ингаляции, боясь насмешек со стороны сверстников, пропускают дозы, чем ухудшают свое состояние. Часто именно в этом возрасте они начинают курить, что сказывается крайне негативно на течение бронхиальной астмы. Пойти с подростком к доктору — трудная задача, так как он будет всеми возможными путями избежать этого мероприятия.
Бронхиальная астма у ребенка — это постоянная головная боль для его родителей. Однако при правильном режиме питания, соблюдении определенных бытовых условий (особенно это касается детской комнаты), выявлении причинного аллергена, исключении контактов с ним и выполнении всех врачебных рекомендаций такие дети ничем не отличаются от здоровых. Они могут посещать обычную школу, спортивные, музыкальные секции, вести активный образ жизни, ведь состояние длительной и устойчивой ремиссии достигнуть вполне по силам большинству из них. Однако главным условием успеха является раннее выявление астмы и адекватное принятие этого заболевания у ребенка его родителями.
Использованы фотоматериалы Shutterstock
Источник
Архенгельская Елена Евгеньевна
пульмонолог, к.м.н., ассистент кафедры госпитальной терапии лечебного факультета СГМУ
Ночь. Слышно тяжелое дыхание малыша. У него с вечера насморк и кашель.
Вдруг он просыпается с плачем из-за того, что ему трудно выдохнуть. Вам кажется или на самом деле – слышны какие-то «свисты» в его груди?….
Знакомая история для многих мам. Как определить с чем имеешь дело: с обострением обструктивного или «астматического» бронхита, так называемым drip- синдромом при синуситах или уже дебютом бронхиальной астмы? Когда нужен не просто врач-педиатр, а уже пульмонолог? И как от всего этого уберечь свое дитя?
Во-первых, нужно знать, что развитию любого аллергического заболевания, включая и бронхиальную астму, чаще подвержены дети – «атопики», страдающие в анамнезе аллергическим дерматитом или ринитом, а так же имеющие родственников с соответствующими заболеваниями или самой бронхиальной астмой. Такую астму специалисты во всем мире называют экзогенной. Для нее почти всегда причиной возникновения являются внешние агенты – аллергены весьма разнообразной природы (клещи домашней пыли, грибки, эпидермис животных и пыльца).
В диагностике подобной аллергии незаменимую роль выполняют кожные аллергологические пробы, для чего желательно вне обострения посетить врача аллерголога. Существует и другая разновидность заболевания, встречающаяся на фоне ОРВИ и длительно существующего и часто рецидивирующего бронхита (эндогенная астма). Но, по правде сказать, она больше свойственна детям более старшей возрастной группы и курящим взрослым. Нередко встречаются смешанные формы заболевания.
Во-вторых, для дебюта бронхиальной астмы характерно развитие повторяющихся эпизодов бронхиальной обструкции, приводящих к появлению «свистящего» дыхания или даже просто сухого ночного кашля, чаще на фоне воздействия выше описанных аллергенов, при этом доктор почти всегда может прослушать над легкими Вашего ребенка сухие рассеянные свистящие хрипы на выдохе. Эти эпизоды обычно быстро обратимы после применения бронхорасширяющих средств (таких как ингаляторы Сальбутамол, Беротек, Вентолин, Беродуал или просто эуфиллин в таблетках). При развитии единственного вышеописанного приступа одышки на фоне клиники ОРВИ следует исключить, в первую очередь, ЛОР патологию (гайморит, фронтит), которая может приводить к так называемому drip-синдрому, характеризующемуся вторичным спазмом бронхов в ответ на попадание жидкого секрета из носовых ходов в горизонтальном положении – то есть во время сна малыша. В этом случае своевременное лечение синусита приведет к полному исчезновению подобных симптомов в будущем.
Если все же ночные приступы повторяются с завидной регулярностью, а Ваш ребенок имеет так называемый отягощенный собственный и семейный аллергоанамнез, следует немедленно обратиться к врачу пульмонологу для уточнения диагноза. Ему будет проведено дополнительное комплексное обследование, включающее исследование анализов крови (диагностическую ценность представляет повышение уровня эозинофилов и сывороточного иммуноглобулина Е), исследование дыхательных объемов (спирометрия или спирография) с применением бронхорасширящих средств, а так же проведение динамической пикфлоуметрии. Последний весьма простой и доступный метод желательно проводить регулярно и в домашних условиях для контроля симптомов и коррекции терапии в будущем.
В случае подтверждения диагноза бронхиальной астмы Вашему ребенку будет рекомендован достаточно строгий гипоаллергенный режим (повышенная забота о чистоте жилища и воздуха в помещении, исключение контакта с выявленными аллергенами – отказ от перьевых подушек, пуховых одеял, ковров, книг и мягких игрушек; изоляция домашних животных; ограничение в пищу продуктов, усиливающих сенсибилизацию – шоколад и цитрусовые). Из лекарственных препаратов необходимо научиться различать основную или базисную терапию, включающую ингаляционные кромогликаты (Интал, Кромогексал) и небольшие дозы ингаляционных глюкокортикостероидов (Беклазон, Кленил, Фликсотид, Пульмикорт) и бронхорасширяющие препараты, назначаемые только на фоне первых, так как изолированно не способны контролировать течение заболевания. К последним относят как корокодействующие (Сальбутамол, Беротек, Вентолин), так и длительнодействующие препараты (Форадил, Серевент).
Применение комбинированных средств (Серетид-Мультидиск или Симбикорт) показано при средне-тяжелом и тяжелом течении заболевания, когда приступы повторяются часто. Вышеуказанная терапия почти никак не отражается на росте и развитии малыша, чего нельзя сказать о применении системных гормональных стероидных препаратов и эуфиллина. Последние средства оправданы лишь при развитии тяжелого и жизнеугрожающего обострения, возникающего чаще у детей, не получающих вышеописанной поддерживающей терапии.
Таким образом, даже в случае подтверждения диагноза бронхиальной астмы Вашему малышу, не следует отчаиваться: это заболевание, хорошо контролируемое в настоящее время, способное давать на фоне современной терапии длительные многолетние ремиссии, а в ряде случаев и полное выздоровление.
Ключевые слова:
— здоровье ребенка
— насморк и кашель
— бронхиальная астма у детей
Обсуждение в форуме «Мама и малыш. Саратов»
Как не пропустить начало бронхиальной астмы у ребенка?
Вдруг он просыпается с плачем из-за того, что ему трудно выдохнуть. Вам кажется или на самом деле – слышны какие-то «свисты» в
15.08.2011 08:14 mama.sarbc
Оценить статью
Статьи на эту тему
Волшебная сила песка: зачем нужна песочная терапия
В жизни ребенка порой возникают ситуации, на которые даже самые любящие родители повлиять не могут. Физические травмы, конфликты, неблагоприятное окружение или особенности развития – всё это оставляет серьезный отпечаток на ранимой детской психике.
Тетрациклиновый ряд антибиотиков и их классификация
Покупка лекарств онлайн
Одной из важных потребностей человека являются лекарства. Любой организм, даже самый сильный, может заболеть, поэтому в доме всегда должны находиться действенные медицинские препараты
Почему я не лечу своих детей
Когда мои знакомые мамочки узнают о том, что я вообще не разбираюсь в лекарствах и таблетках и не покупаю их для своих детей, на меня многозначительно смотрят и крутят пальцем у виска. И я не знаю, как им объяснить, что мои дети не болеют…
Что на самом деле происходит с ребенком в утробе, если его мама …курит?
В современном мире женщины почти во всем уравнялись с мужчинами. Женщины могут работать на любой тяжелой работе, заниматься тяжелой атлетикой, пить крепкие спиртные напитки наравне с мужчинами и естественно курить. В России курящими являются сейчас огромное количество молодых женщин, каждая третья…
Добавлять комментарии могут только зарегистрированные пользователи.
Пожалуйста, зарегистрируйтесь или авторизуйтесь!
Источник

Бронхиальная астма у детей – это хроническое аллергическое заболевание дыхательных путей, сопровождающееся воспалением и изменением реактивности бронхов, а также возникающей на этом фоне бронхиальной обструкцией. Бронхиальная астма у детей протекает с явлениями экспираторной одышки, свистящими хрипами, приступообразным кашлем, эпизодами удушья. Диагноз бронхиальной астмы у детей устанавливается с учетом аллергологического анамнеза; проведения спирометрии, пикфлоуметрии, рентгенографии органов грудной клетки, кожных аллергопроб; определения IgE, газового состава крови, исследования мокроты. Лечение бронхиальной астмы у детей предполагает элиминацию аллергенов, использование аэрозольных бронхолитиков и противовоспалительных препаратов, антигистаминных средств, проведение специфической иммунотерапии.
Общие сведения
Бронхиальная астма у детей – хронический аллергический (инфекционно-аллергический) воспалительный процесс в бронхах, приводящий к обратимому нарушению бронхиальной проходимости. Бронхиальная астма встречается у детей разных географических регионов в 5-10% случаев. Бронхиальная астма у детей чаще развивается в дошкольном возрасте (80%); нередко первые приступы возникают уже на первом году жизни. Изучение особенностей возникновения, течения, диагностики и лечения бронхиальной астмы у детей требует междисциплинарного взаимодействия педиатрии, детской пульмонологии и аллергологии-иммунологии.
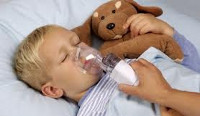
Бронхиальная астма у детей
Причины
Бронхиальная астма у ребенка возникает при участии генетической предрасположенности и факторов окружающей среды. У большинства детей с бронхиальной астмой имеется отягощенная наследственность по аллергическим заболеваниям — поллинозу, атопическому дерматиту, пищевой аллергии и др.
Сенсибилизирующими факторами окружающей среды могут выступать ингаляционные и пищевые аллергены, бактериальные и вирусные инфекции, химические и лекарственные вещества. Ингаляционными аллергенами, провоцирующими бронхиальную астму у детей, чаще выступают домашняя и книжная пыль, шерсть животных, продукты жизнедеятельности домашних клещей, плесневые грибки, сухой корм для животных или рыб, пыльца цветущих деревьев и трав.
Пищевая аллергия служит причиной бронхиальной астмы у детей в 4-6% случаев. Чаще всего этому способствует ранний перевод на искусственное вскармливание, непереносимость животного белка, продуктов растительного происхождения, искусственных красителей и др. Пищевая аллергия у детей часто развивается на фоне заболеваний ЖКТ: гастрита, энтероколита, панкреатита, дисбактериоза кишечника.
Триггерами бронхиальной астмы у детей могут являться вирусы – возбудители гриппа, парагриппа, ОРВИ, а также бактериальная инфекция (стрептококк, стафилококк, пневмококк, клебсиелла, нейссерия), хламидии, микоплазмы и другие микроорганизмы, колонизирующие слизистую бронхов. У некоторых детей с бронхиальной астмой сенсибилизация может вызываться промышленными аллергенами, приемом лекарственных средств (антибиотиков, сульфаниламидов, витаминов и др.).
Факторами обострения бронхиальной астмы у детей, провоцирующими развитие бронхоспазма, могут выступать инфекции, холодный воздух, метеочувствительность, табачный дым, физические нагрузки, эмоциональный стресс.
Патогенез
В патогенезе бронхиальной астмы у детей выделяют: иммунологическую, иммунохимическую, патофизиологическую и условно-рефлекторную фазы. В иммунологической стадии под влиянием аллергена продуцируются антитела класса IgE, которые фиксируются на клетках-мишенях (главным образом, тучных клетках слизистой бронхов). В иммунохимическую стадию повторный контакт с аллергеном сопровождается его связыванием с IgE на поверхности клеток-мишеней. Этот процесс протекает с дегрануляцией тучных клеток, активацией эозинофилов и выделением медиаторов, обладающих вазоактивным и бронхоспастическим эффектом. В патофизиологическую стадию бронхиальной астмы у детей под влиянием медиаторов возникает отек слизистой оболочки бронхов, бронхоспазм, воспаление и гиперсекреция слизи. В дальнейшем приступы бронхиальной астмы у детей возникают по условно-рефлекторному механизму.
Симптомы
Течение бронхиальной астмы у детей имеет циклический характер, в котором выделяют периоды предвестников, приступов удушья, послеприступный и межприступный периоды. Во время периода предвестников у детей с бронхиальной астмой может отмечаться беспокойство, нарушение сна, головная боль, зуд кожи и глаз, заложенность носа, сухой кашель. Продолжительность периода предвестников – от нескольких минут до нескольких суток.
Собственно приступ удушья сопровождается ощущением сдавления в груди и нехватки воздуха, одышкой экспираторного типа. Дыхание становится свистящим, с участием вспомогательной мускулатуры; на расстоянии слышны хрипы. Во время приступа бронхиальной астмы ребенок испуган, принимает положение ортопноэ, не может разговаривать, ловит воздух ртом. Кожа лица становится бледной с выраженным цианозом носогубного треугольника и ушных раковин, покрывается холодным потом. Во время приступа бронхиальной астмы у детей отмечается малопродуктивный кашель с трудноотделяемой густой, вязкой мокротой.
При аускультации определяется жесткое или ослабленное дыхание с большим количеством сухих свистящих хрипов; при перкуссии — коробочный звук. Со стороны сердечно-сосудистой системы выявляется тахикардия, повышение АД, приглушение сердечных тонов. При длительности приступа бронхиальной астмы от 6 часов и более, говорят о развитии у детей астматического статуса.
Приступ бронхиальной астмы у детей завершается отхождением густой мокроты, что приводит к облегчению дыхания. Сразу после приступа ребенок ощущает сонливость, общую слабость; он заторможен и вял. Тахикардия сменяется брадикардией, повышенное АД – артериальной гипотонией.
Во время межприступных периодов дети с бронхиальной астмой могут чувствовать себя практически нормально. По тяжести клинического течения различают 3 степени бронхиальной астмы у детей (на основании частоты приступов и показателей ФВД). При легкой степени бронхиальной астмы у детей приступы удушья редкие (реже 1 раза в месяц) и быстро купируются. В межприступные периоды общее самочувствие не нарушено, показатели спирометрии соответствуют возрастной норме.
Среднетяжелая степень бронхиальной астмы у детей протекает с частотой обострений 3-4 раза в месяц; скоростные показатели спирометрии составляют 80-60% от нормы. При тяжелой степени бронхиальной астмы приступы удушья у детей возникают 3-4 раза в месяц; показатели ФВД составляют менее 60% от возрастной нормы.
Диагностика
При постановке диагноза бронхиальной астмы у детей учитывают данные семейного и аллергологического анамнеза, физикального, инструментального и лабораторного обследования. Диагностика бронхиальной астмы у детей требует участия различных специалистов: педиатра, детского пульмонолога, детского аллерголога-иммунолога.
В комплекс инструментального обследования входит проведение спирометрии (детям старше 5 лет), тестов с бронхолитиками и физической нагрузкой (велоэргометрией), пикфлоуметрии, рентгенографии легких и органов грудной клетки.
Лабораторные исследования при подозрении на бронхиальную астму у детей включают клинический анализ крови и мочи, общий анализ мокроты, определение общего и специфических IgE, исследование газового состава крови. Важным звеном диагностики бронхиальной астмы у детей служит постановка кожных аллергических проб.
В процессе диагностики требуется исключение других заболеваний у детей, протекающих с бронхообструкцией: инородных тел бронхов, трахео- и бронхомаляции, муковисцидоза, облитерирующего бронхиолита, обструктивного бронхита, бронхогенных кист и др.
Лечение бронхиальной астмы у детей
К основным направлениям лечения бронхиальной астмы у детей относятся: выявление и элиминация аллергенов, рациональная медикаментозная терапия, направленная на снижение количества обострений и купирование приступов удушья, немедикаментозная восстановительная терапия.
При выявлении бронхиальной астмы у детей, прежде всего, необходимо исключить контакт с факторами, провоцирующими обострение заболевания. С этой целью может рекомендоваться гипоаллергенная диета, организация гипоаллергенного быта, отмена лекарственных препаратов, расставание с домашними питомцами, смена места жительства и др. Показан длительный профилактический прием антигистаминных средств. При невозможности избавиться от потенциальных аллергенов проводится специфическая иммунотерапия, предполагающая гипосенсибилизацию организма путем введении (сублингвального, перорального или парентерального) постепенно возрастающих доз причинно значимого аллергена.
Основу лекарственной терапии бронхиальной астмы у детей составляют ингаляции стабилизаторов мембран тучных клеток (недокромила, кромоглициевой кислоты), глюкокортикоидов (беклометазона, флутиказона, флунизолида, будезонида и др.), бронхолитиков (сальбутамола, фенотерола), комбинированных препаратов. Подбор схемы лечения, сочетания препаратов и дозировки осуществляет врач. Показателем эффективности терапии бронхиальной астмы у детей служит длительная ремиссия и отсутствие прогрессирования заболевания.
При развитии приступа бронхиальной астмы у детей проводятся повторные ингаляции бронхолитиков, кислородотерапия, небулайзерная терапия, парентеральное введение глюкокортикоидов.
В межприступный период детям с бронхиальной астмой назначаются курсы физиотерапии (аэроионотерапии, индуктотермии, ДМВ-терапии, магнитотерапии, электрофореза, ультрафонофореза), водолечения, массажа грудной клетки, точечного массажа, дыхательной гимнастики, спелеотерапии и др. Гомеопатическая терапия в ряде случаев позволяет предупредить рецидивы заболевания и снизить дозу гормональных препаратов. Подбор и назначение препаратов осуществляется детским гомеопатом.
Прогноз и профилактика
Проявления бронхиальной астмы у детей могут уменьшиться, исчезнуть или усилиться после полового созревания. У 60-80% детей бронхиальная астма остается на всю жизнь. Тяжелое течение бронхиальной астмы у детей приводит к гормональной зависимости и инвалидизации. На течение и прогноз бронхиальной астмы влияют сроки начала и систематичность лечения.
Профилактика бронхиальной астмы у детей включает своевременное выявление и исключение причинно значимых аллергенов, специфическую и неспецифическую иммунопрофилактику, лечение аллергозов. Необходимо обучение родителей и детей методам регулярного контроля состояния бронхиальной проходимости при помощи пикфлоуметрии.
Источник
