Диагноз бронхиальная астма формулировка диагноза по мкб


При выставлении диагноза врач должен использовать классификацию бронхиальной астмы по нормативному документу МКБ-10.
Это обязательное требование заполнения медицинской документации. Единый код необходим для ведения статистики и облегчения коммуникации между врачами не только различных лечебных учреждений, но и разных стран.
Необходимость классификации бронхиальной астмы

Хроническое неизлечимое заболевание бронхиальная астма характеризуется приступами удушья, возникающими вследствие воспалительных процессов в бронхах. Они имеют в основном аллергическую, реже неаллергическую природу.
Единой классификации патологии, принятой во всем мире, не существует. Если рассматривать классификацию А. Д. Адо и П. К. Булатова (1968 г., СССР), то в ней выделено всего две формы заболевания: атопическая и инфекционно-аллергическая.
В Европе и США классификация основана на том, какими факторами вызывается приступ: внешними или внутренними.
Однако современная медицина выяснила, что круг причин, способствующих развитию заболевания, значительно шире. Болезнь может начаться, например, из-за сбоя в работе эндокринной системы или нервного перенапряжения.
Именно эти все факторы и виды астмы учитываются в МКБ-10, при классификации им присваиваются соответствующие коды.
Классификация используется при сборе статистической информации о болезнях, а также позволяет врачам из разных стран понимать друг друга.
Врач в любой стране может точно узнать диагноз, найти информацию о заболевании в иностранных источниках и подобрать правильное лечение с учетом опыта специалистов со всего мира.
Что такое МКБ-10
В конце двадцатого века для систематизации всех заболеваний стала применяться Международная классификация болезней (МКБ). С ее помощью врачи могут, опираясь на код заболевания, спрогнозировать течение болезни и назначить лечение.
При этом исключена ошибка из-за неправильной формулировки диагноза или его неточного перевода.
Предложил эту систему французский ученый и врач Ж. Бертильон. Всем патологиям, так же как и бронхиальной астме, в МКБ присвоен свой код.
У данной патологии он J45. В настоящее время используется 10-я версия этого документа. Отсюда и название МКБ-10.
Согласно международной классификации, бронхиальная астма — это воспалительное заболевание бронхов, основным симптомом которого является удушье.
Сведения о бронхиальной астме из МКБ-10

Важно знать, какое место в классификаторе занимает бронхиальная астма, МКБ-10 присваивает ей код J45. Под ним зашифровано несколько видов проявления заболевания.
БА не только по-разному проявляется у разных людей, но и первопричины ее появления различны.
Однако, согласно определению, данному в комментариях к коду бронхиальной астмы по МКБ-10, для болезни характерно состояние обструкции дыхательных путей. При этом оно должно быть обратимым.
БА чаще всего проявляется таким симптомом, как удушье. Кроме того, возможен сухой кашель, тяжесть в груди и одышка.
Классификация бронхиальной астмы по МКБ-10

Бронхиальная астма, код которой по МКБ-10 J45, имеет несколько разновидностей.
Именно поэтому для их различия выделяют дополнительные обозначения, позволяющие более точно описать вид, причину возникновения и стадии патологии.
Преимущественно аллергическая астма (j45.0)

Бронхиальная астма, первопричиной которой является аллергическая реакция организма, классифицируется по МКБ-10 как преимущественно аллергическая. Это заболевание, которое чаще всего диагностируется в детском возрасте.
Аллергическая (другое название — атопическая) бронхиальная астма имеет код по МКБ-10 J45.0. Для постановки диагноза следует определить, что является для больного аллергеном и провоцирует состояние удушья. Причем таких факторов может быть несколько.
Чаще всего приступы вызывают:
- Инфекционные аллергены. Это разнообразные микроорганизмы, попадающие в организм человека извне и вызывающие воспалительный процесс.
- Неинфекционные аллергены. К ним относятся различные провокаторы, такие как пыльца, пыль, краска, эфирные масла и прочее. Из-за некорректной работы иммунной системы развивается патология.
- Паразиты. Редко становятся причиной БА. После полноценного лечения, когда паразитов не остается, приступы удушья прекращаются.
Ранее аллергической астме присваивались разные коды, в зависимости от того, какой аллерген вызывает патологию. Но это лишь путало и затрудняло постановку диагноза. И только МКБ-10 был дан единый код, независимо от вида провокатора.
Неаллергическая астма (j45.1)

В соответствии с МКБ-10, кодом J45.1 обозначают неаллергическую форму бронхиальной астмы.
Эта форма патологии делится на 2 типа:
- Идиосинкратическая. В этом случае заболевание не связано с нарушениями в работе иммунной системы. Первые проявления часто принимают за простуду и назначают соответствующее лечение. Но со временем, когда приступы учащаются, а также начинает появляться одышка, диагноз становится очевидным. Болезнь протекает с чередованием обострений и ремиссий, которые могут длиться несколько месяцев.
- Эндогенная. Приступы связаны с изменением климатических условий (температура, влажность), наличием раздражителей в воздухе (сильные запахи) и прочими внешними факторами.
Смешанная астма (j45.8)

Данная форма бронхиальной астмы имеет код по МКБ-10 J45.8. Достаточно распространенный вид патологии.
Термин «смешанная форма» означает, что приступы удушья могут вызывать как факторы, перечисленные в описании бронхиальной астмы по МКБ-10 J45.0 (то есть причиной возникновения приступов является попадание аллергена в организм человека), так и раздражители эндогенной природы.
Неуточненный вид болезни (j45.9)

Если установить причину не удается, то заболеванию присваивается код J45.9, обозначающий неуточненную бронхиальную астму по МКБ-10. Очень часто этот вид диагностируется у людей в возрасте, которые длительное время игнорировали свои симптомы и не обращались к врачу.
В этом случае диагноз звучит как: «поздно проявившаяся». Если же причину приступов не удается установить у ребенка, врач ставит диагноз «астматический бронхит», в соответствии с МКБ-10.
Несмотря на то что астма изучается давно, и описаны многие возможные разновидности, неуточненный вид заболевания все-таки встречается. В этом случае нельзя точно определить причину приступов.
Астматический статус (j46)

Также следует выделить тяжелое осложнение астмы, получившее код по МКБ-10 J46, – астматический статус. Это продолжительный, не купирующийся привычными медикаментами приступ бронхиальной астмы, который сопровождается интенсивным выделением густой мокроты и развитием отека бронхиол.
Данное состояние вынесено в МКБ в отдельный раздел, так как оно не является самостоятельной патологией и читается острой формой тяжелой астмы.
В заключение
Все заболевания имеют свой код по МКБ-10, и бронхиальная астма не исключение. Согласно классификатору выделяется несколько разных ее форм. Причем это деление зависит в основном от первопричины заболевания.
Благодаря международному классификатору болезней врачи могут обмениваться опытом и назначать наиболее эффективное лечение, учитывая достижения специалистов из разных стран.
Источник
Справочник болезней
«Не будь первым, кто испытывает новое, и последним, кто отстаивает старое»
ОПРЕДЕЛЕНИЕ
Гетерогенное заболевание, которое характеризуется хроническим воспалением дыхательных путей и диагностируется по респираторным симптомам свистящего дыхания, одышки, стеснения в груди или кашля, вариабельных по длительности и интенсивности, в сочетании с лабильной экспираторной обструкцией дыхательных путей (GINA).
Частота встречаемости триггеров при астме
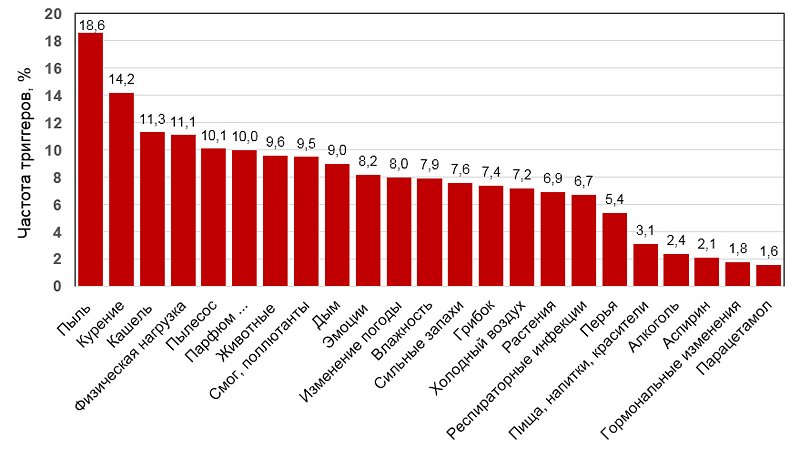
Price D, et al. J Asthma. 2014;51:127–35.
ТРИГГЕРЫ АСТМЫ
• Домашние аллергены: клещи, тараканы, животные, грибы.
• Средовые аллергены: пыльца растения.
• Профессиональные сенситизаторы: пищевая промышленность, медицина …
• Курение табака.
• Воздушные поллютанты: озон, нитрата оксид.
• Физическая нагрузка, смех, холодный воздух.
• Желудочно-пищеводный рефлюкс.
• Лекарства: бета-блокаторы, ингибиторы циклооксигеназы-1 (аспирин, нестероидные противовоспалительные препараты).
Пыльца растений
Dartmouth Electron Microscope Facility.
КЛИНИКА ВАРИАБЕЛЬНЫХ РЕСПИРАТОРНЫХ СИМПТОМОВ
• Эпизоды одышки, свистящего дыхания, стеснения в груди, кашля.
• Обычно более одного вида симптомов.
• Варьируют по времени и интенсивности.
• Ухудшение ночью, при пробуждении.
• Провокация физической нагрузкой, смехом, аллергенами, холодным воздухом, нестероидными противовоспалительными препаратами (НПВП).
• Появление или ухудшение симптомов при вирусной инфекции.
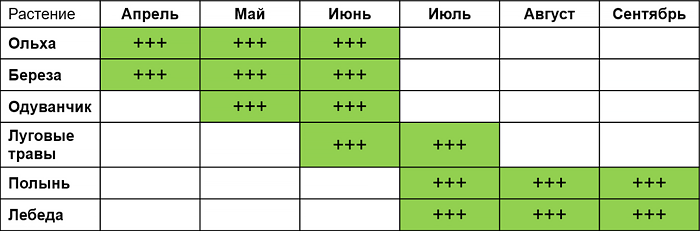
КАЛЕНДАРЬ ЦВЕТЕНИЯ РАСТЕНИЙ
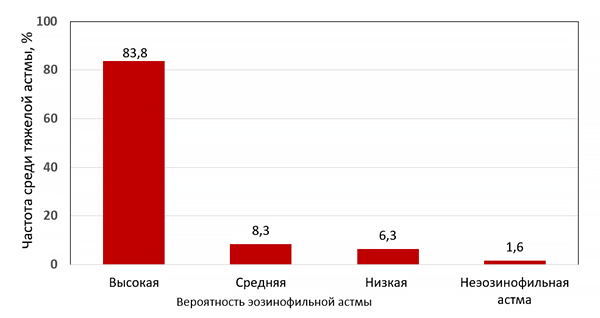
ВОСПАЛЕНИЕ 2 ТИПА
• ~50% тяжелой астмы.
• Аллергическая астма.
• Аспирин-индуцированная респираторная болезнь.
• Интерлейкины IL-4, IL-5, IL-13.
• Эозинофилия крови ≥0.15•109/л.
• Эозинофилия мокроты ≥2%.
• Лечение: анти-IgE (омализумаб), анти-IL5 (бенрализумаб, меполизумаб, реслизумаб), анти-IL4 (дупилумаб).
Число обострений астмы и погода
Andrew E, et al. BMJ. 2017;359.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Спирометрия.
• Рентгенография грудной клетки.
• Кожные аллергологические тесты (prick-test), IgE специфический.
• Эозинофилы мокроты (при тяжелой астме, ERS/ATS).
Спирометрия
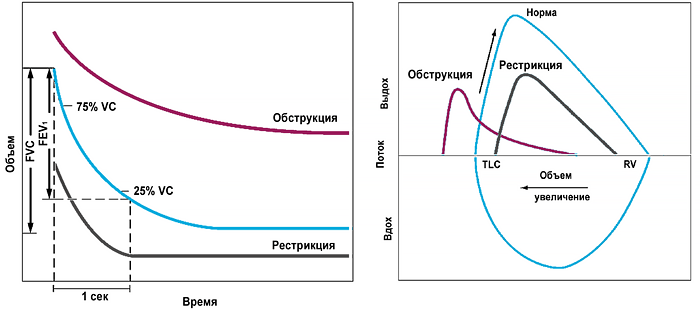
КЛАССИФИКАЦИЯ БРОНХИАЛЬНОЙ АСТМЫ
Этиология
• Алергическая.
• Неаллергическая.
• Аспирин-индуцированная респираторная болезнь.
• Профессиональная.
• Астма-ХОБЛ синдром.
Уровень контроля
• Критерии контроля: дневные симптомы >2/нед, сальбутамол >2/нед, ночные симптомы, ограничение активности.
• Контролируемая: нет критериев.
• Частично контролируемая: 1–2 критерия.
• Неконтролируемая: 3–4 критерия.
Обострение
• Легкое.
• Cредней тяжести.
• Тяжелоe.
ВАРИАБЕЛЬНАЯ БРОНХИАЛЬНАЯ ОБСТРУКЦИЯ (GINA)
• ОФВ1 (FEV1) <80% хотя бы однажды, подтвержденное снижением ОФВ1/ФЖЕЛ<75%.
• Прирост ОФВ1 >12% (+200 мл) через 10–15 мин после ингаляции 200–400 мкг сальбутамола (если прирост меньше рассмотреть альтернативный диагноз или тяжелая астма).
• Снижение ОФВ1 >20% на дозу метахолина <4 мг/мл (если ≥4 мг/мл рассмотреть альтернативный диагноз).
• Суточная вариативность ПСВ (PEF) >10% 2 раза в день в течение 2 нед. Расчет: среднее за неделю (ПСВmax – ПСВmin)/ ((ПСВmax – ПСВmin)/2).
• Вариации ОФВ1 >12% (+200 мл) между визитами вне респираторной инфекции (менее надежно).
• Прирост ОФВ1 >12% (+200 мл) или ПСВ >20% после 4 нед противовоспалительного лечения.
Ответ на бронходилататор
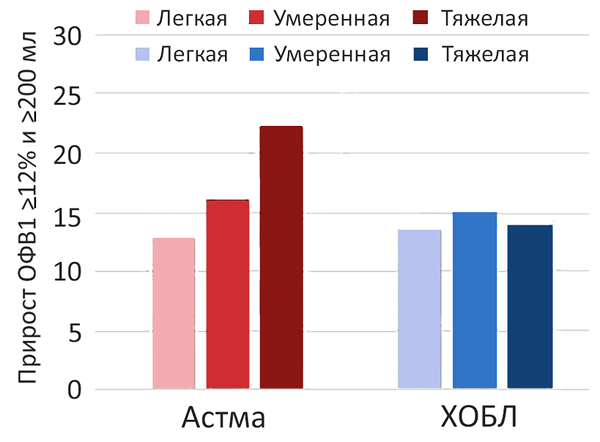
Janson C, et al. Eur Respir J. 2019;3:1900561.
ФОРМУЛИРОВКА ДИАГНОЗА
• Бронхиальная астма аллергическая (полынь, береза), частично контролируемая, обострение. Аллергический ринит, конъюнктивит. [J45.0]
• Бронхиальная астма, неконтролируемая, тяжелое обострение. Гастроэзофагеальная рефлюксная болезнь, неэрозивная. [J46]
• Бронхиальная астма аспирин-индуцированная, частично контролируемая. [J45.1]
• Астма-ХОБЛ синдром. [J44.8]
ОБРАТИМЫЕ ФАКТОРЫ РИСКА ОБОСТРЕНИЯ АСТМЫ
• Неконтролируемые симптомы астмы.
• Высокие дозы сальбутамола (смертность повышена если >200 доз в мес).
• Неадекватная доза кортикостероидов: плохая приверженность, неадекватная техника ингаляции.
• Низкий ОФВ1: <60%.
• Выраженные психические расстройства или социоэкономические проблемы.
• Экспозиция курения, аллергенов.
• Коморбидность: ожирение, риносинусит, пищевая аллергия.
• Эозинофилия в мокроте или крови.
• Беременность.
Эффективность белья против клещей
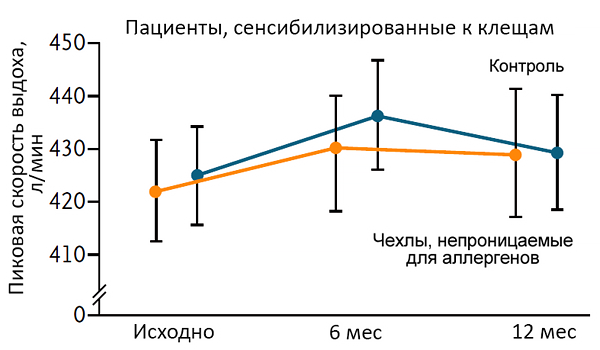
Woodcock A, et al. N Engl J Med. 2003;349:225–36.
ЛЕЧЕНИЕ АСТМЫ
• Устранение аллергенов, триггеров.
• Отказ от курения.
• Снижение массы тела.
• Дыхательные упражнения.
• Регулярные физические нагрузки.
• Контроль депрессии, тревоги, стресса.
• Сублингвальная иммунотерапия при аллергическом рините и сенсибилизации к клещам домашней пыли с персистирующей астмой, несмотря на ИКС.
• Десенсибилизацация аспирином.
• Вакцинация против гриппа (тяжелая астма, пожилые).
• Противовоспалительные препараты: кортикостероиды, модификаторы лейкотриенов (зафирлукаст, монтелукаст), анти-IgE, анти-IL5, анти-IL4.
• Бронходилататоры пролонгированные: бета2-агонисты (салметерол, формотерол), холинолитики.
• Бронхиальная термопластика.
Терапия астмы, основанная на контроле (GINA, 2020)
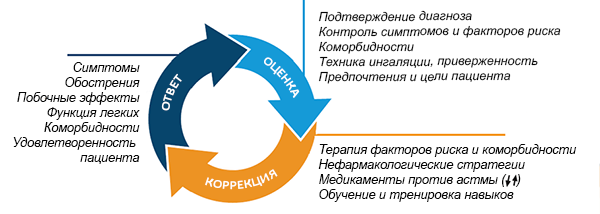
Global Strategy for Asthma Management and Prevention 2020.
ИНГАЛИРУЕМЫЕ КОНТРОЛЛЕРЫ
Кортикостероид
• Беклометазон [аэрозоль]: 100–200, 200–400, >400 мкг/сут в 2 приема.
• Будесонид [пульмикорт порошок/аэрозоль]: 200–400, 400–800, >800 мкг/сут в 2 приема.
• Флутиказона пропионат [фликсотид аэрозоль]: 100–250, 250–500, >500 мкг/сут в 2 приема.
Кортикостероид + бета2-агонист
• Будесонид-формотерол: 80–160/4.5, 320/9 [симбикорт порошок/аэрозоль], 200–400/12 [форадил комби порошок] мкг 2 раза.
• Беклометазон-формотерол: 100/6 [фостер аэрозоль] мкг 2 раза.
• Флутиказона флуорат-вилантерол [релвар порошок]: 100–200/25–50 мкг однократно.
• Флутиказона пропионат-салметерол [серетид аэрозоль/порошок]: 50–125–250–500/25–50 мкг 2 раза.
ТИПЫ ИНГАЛЯТОРОВ
Аэрозольные (MDI)
• Не требуют быстрого и сильного вдоха.
• Нужна координация вдоха и выпуска аэрозоля (спейсер).
• Могут не иметь индикации оставшихся доз.
Порошковые (DPI)
• Требуют быстрого и глубокого вдоха.
• Видна оставшаяся доза.
• Могут содержать лактозу.
• Влажный воздух склеивает порошок.
• Ниже приверженность.
Терапия легкой/умеренной астмы (PRACTICAL)
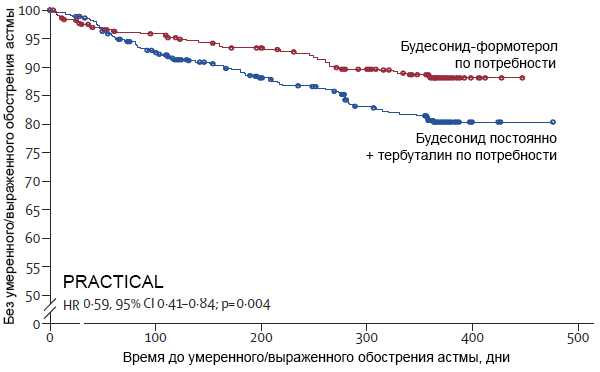
Hardy J, et al. The Lancet. 2019;10202:919–28.
СТУПЕНЧАТЫЙ КОНТРОЛЬ СИМПТОМОВ (GINA, 2020)
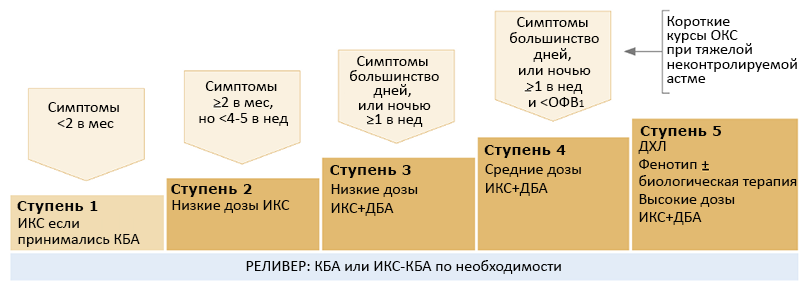
АЛР — антагонисты лейкотриеновых рецепторов, ДБА — длинные бета2-агонисты, ИКС — ингалируемые кортикостероиды, КБА — короткие бета2-агонисты, ОКС — оральные кортикостероиды.
СТУПЕНЧАТАЯ ПОДДЕРЖИВАЮЩАЯ ТЕРАПИЯ АСТМЫ (GINA)
1 ступень
• ИКС-формотерол в низких дозах.
2 ступень
• ИКС (беклометазон 50–100 мкг 2 раза) в низких дозах.
• ИКС-формотерол в низких дозах по необходимости.
3 ступень
• ИКС-пролонгированные бета2-агонисты в низких дозах (будесонид-формотерол 80–160/4.5 мкг).
• ИКС в средних дозах (беклометазон 100–200 2 раза).
4 ступень
• ИКС-пролонгированные бета2-агонисты в средних дозах (будесонид-формотерол 320/9 мкг).
• ИКС в высоких дозах (беклометазон >200 мкг 2 раза).
• ± Тиотропиум (5 мкг однократно [спирива респимат]).
5 ступень
• ИКС-пролонгированные бета2-агонисты в высоких дозах.
• + Тиотропиум, анти-IgE, анти-IL5, анти-IL4.
• + Преднизолон ≤7.5 мг/сут.
Плацебо эффект при астме
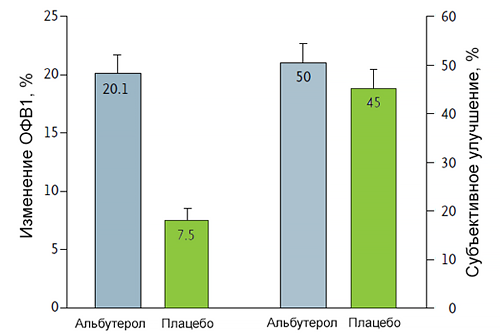
Wechsler M, et al. New Engl J Med. 2011;365:119–26.
САМОЛЕЧЕНИЕ УХУДШЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ (GINA)
• Повышение частоты использования сальбутамола (+ спейсер).
• Учащение приема сальбутамола или снижение PEF >20% в течение >2 сут требует увеличение дозы контроллеров.
• Удвоение дозы ингалируемых кортикостероидов.
• Повышение дозы комбинированных препаратов (максимальная доза формотерола 72 мкг/сут).
• Преднизолон 50 мг/сут однократно 5–7 дней, отменять сразу.
Опасность монотерапии бета-агонистами
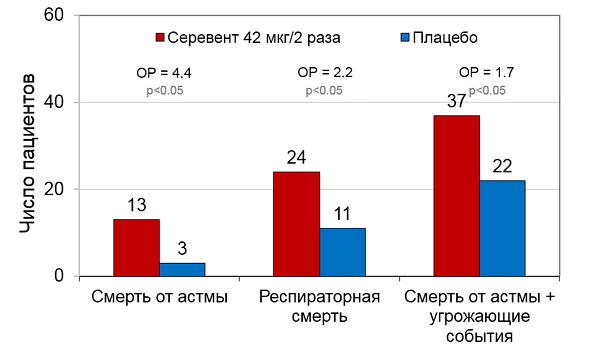
SMART. Chest 2006;129:15–26.
КРИТЕРИИ ТЯЖЕСТИ ОБОСТРЕНИЯ (GINA)
Легкое обострение
• Одышка при ходьбе, разговор предложениями, свистящее дыхание умеренное на выдохе, могут лежать.
• Пульс <100/мин, >20 дыханий в мин, PEF >80%, SpO2 >95%.
Умеренное обострение
• Одышка при разговоре, разговор фразами, свистящее дыхание громкое, предпочитают сидеть.
• Пульс 100–120/мин, >20 дыханий в мин, PEF 50–80%, SpO2 90–95%.
Тяжелое обострение
• Одышка в покое, разговор словами, свистящее дыхание громкое, ортопноэ, используют вспомогательные мышцы, возбуждение.
• Пульс >120/мин, >30 дыханий в мин, PEF <50% (<100 мл/мин), SpO2 <90%.
Угроза остановки дыхания
• Отсутствие свистов, слабые дыхательные усилия, цианоз, оглушенность, брадикардия, аритмии.
• PEF <33%, SpO2 <90%.
Бронхиальная термопластика при рефрактерной астме

До и после термопластики. d’Hooghe J, et al. Pharmacology&Therapeutics. 2017.
ЛЕЧЕНИЕ ОБОСТРЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ (GINA)
Амбулаторное лечение
• Увеличить ингаляции реливера с низкодозовым ИКС/формотеролом: общая доза формотерола до 72 мкг (+будесонид) и до 48 мкг (+беклометазон).
• Короткодействующий бета2-агонист: сальбутамол через ингалятор 4–10 вдохов каждые 20 мин первый час, далее от 4–10 вдохов каждые 1–4 ч (через спейсер экономнее небулайзера). Через небулайзер: 2.5–5 мг каждые 20 мин первый час, затем 2.5–10 мг через 1–4 ч по необходимости или 10–15 мг/ч постоянно.
• Увеличение в 4 раза дозы контроллера (кортикостероид или кортикостероид/формотерол).
• Преднизолон 40–50 мг/сут однократно 5–7 дней: нет эффекта 48 ч, ОФВ1/ПСВ <60%, внезапные тяжелые обострения в анамнезе.
• Кислород, поддерживая SpO2 >94%.
Стационарное лечение
• Сальбутамбол + ипратропиум: через небулайзер 0.5 мг каждые 20 мин до 3 доз, далее по необходимости или через дозированный ингалятор 8 вдохов каждые 20 мин до 3 ч.
• Кортикостероид перорально или внутривенно.
• Магнезия внутривенно: 2 г за 20 мин.
• Искусственная вентиляция легких.
Источник

Бронхиальная астма считается тяжелым заболеванием дыхательной системы. Симптомы этого недуга можно спутать с проявлениями других болезней, поэтому нередко врачу не удается установить правильный диагноз с первого раза, особенно в начале возникновения воспаления бронхов.
Рассеять все сомнения и подтвердить предположения можно только после сбора анамнеза пациента, получения результатов анализов и диагностических процедур. Только в этом случае врач сможет поставить диагноз и выбрать эффективную тактику лечения.
Диагноз бронхиальной астмы считается точным, если в формулировке отображены все классификационные признаки. В частности, это касается формы болезни, фазы, ее степени тяжести. Если есть осложнения, то их также обязательно указывают.
Бронхиальная астма
Наиболее распространенным недугом органов дыхательной системы является хроническое заболевание бронхов, которое называется астмой. Характерный признак этой болезни – воспаление дыхательных путей, что влечет за собой их гиперреактивность.
Характерные симптомы БА – непродуктивный сухой кашель и одышка. При клиническом диагнозе «бронхиальная астма» важно не допустить приступа удушья, который развивается по причине бронхоспазма и сужения дыхательных путей.
Астматический приступ чаще всего развивается в ночное время. Его начало можно заподозрить по появлению одышки, кашля, хрипоты и свистящих звуков во время дыхания. Как правило, он протекает по-разному, может пройти через несколько минут или несколько дней.
Важность правильной формулировки диагноза БА
Формулировка диагноза при бронхиальной астме составляется четко и грамотно. Это требование стоит соблюдать по нескольким причинам.
- Во-первых, от правильности диагноза зависит правильность выбора курса лечения. Только при корректном лечении уменьшается риск развития тяжелой стадии болезни.
- Во-вторых, врач изучает данные анамнеза и результаты клинических обследований пациента. При формулировании точного диагноза врач отделяет бронхиальную астму от других заболеваний со схожей симптоматикой.
- В-третьих, заполнение документации с четкой формулировкой диагнозов дает возможность вести статистику заболеваний и смертности.
- Заполняя документацию, врачам необходимо учитывать, что четкие сведения о болезни необходимы для решения финансовых вопросов страховой медицины. От диагноза зависит объем бесплатной медицинской помощи.
- Понятно расписанный диагноз с указанием всех подробностей течения болезни необходим, если пациент переходит в другой стационар или желает проконсультироваться у другого врача.
Также не стоит забывать о том, что четкий диагноз в амбулаторной карте или истории болезни является показателем качественной работы врача.
Критерии классификации

При бронхиальной астме в формулировке диагноза указываются такие характеристики, как форма болезни, ее стадия, фаза и осложнения. Необходимость классификации объясняется тем, что данное хроническое заболевание может протекать по-разному, и в зависимости от этого выбираются методы лечения.
Как и при любой другой болезни, при постановке диагноза пациентам с заболеваниями дыхательных путей врачи пользуются документом МКБ. В этой классификации отдельные виды БА выделяются, исходя из двух критериев:
- природа происхождения;
- тяжесть протекания.
Многие опытные специалисты считают недостаточным такое деление, поэтому стараются применять иной подход к классификации недуга. Особое внимание уделяют таким пунктам:
- степень тяжести болезни до лечения;
- реакция организма на проводимую терапию;
- контроль течения болезни: есть ли шансы добиться ремиссии или уменьшить число приступов;
- есть ли связь между особенностями течения БА и ее причинами;
- по какой причине развиваются осложнения.
Этиологическая классификация болезни

Чтобы лечение было максимально эффективным, важно выявить истинную причину развития недуга. Например, если устранить провоцирующие факторы аллергической астмы, то удастся добиться стойкой ремиссии.
В зависимости от причины возникновения выделяют три формы болезни:
- Аллергическая БА. Как правило, причиной приступа и частого сухого кашля является внешний раздражитель, например, пищевой или респираторный аллерген. Зачастую приходится сталкиваться с воздействием нескольких раздражителей. К числу летучих аллергенов можно отнести бытовую пыль, растительную пыльцу, табачный дым, частички кожи животных и прочее. Вначале развивается аллергический ринит, трахеит, синусит или ларингит. Позже на фоне этих заболеваний появляется бронхиальная астма.
- При развитии инфекционно-зависимой формы болезни под воздействием болезнетворных микроорганизмов изменяется проходимость бронхов. Больного тревожат такие симптомы, как сухой кашель, одышка, приступы удушья. Спровоцировать развитие болезни могут грибки, бактерии и вирусы. Они же становятся причиной часто повторяющихся обострений.
- Астма смешанного течения. В таком случае дыхательные просветы сужаются не только при взаимодействии с аллергеном, но и под воздействием внешних факторов. Зачастую недуг смешанного течения развивается из-за плохой экологии, неблагоприятных климатических условий, а также на фоне воздействия химических раздражителей, пагубных привычек и стрессов.
Рассматривая примеры формулировки диагноза бронхиальной астмы, нужно заметить, что при необходимости выделяют особые формы заболевания смешанного генеза:
- профессиональная БА возникает при контакте с определенными химическими веществами на рабочем месте. По причине гиперреактивности бронхов у человека развиваются частый кашель и приступы удушья. В группу риска входят люди, работающие в библиотеках, парикмахерских, зоомагазинах, аптеках, хлебопекарнях и др.;
- БА физического напряжения. В этом случае бронхоспазм происходит при физической работе или после нее. Можно точно определить эту проблему, если исключить другие причины. Многие специалисты считают, что этот фактор не является причиной развития самой болезни, он только провоцирует возникновение симптомов БА.
Классификация по тяжести течения

Для назначения эффективного лечения врач должен установить степень тяжести недуга. Это делается после выявления причины патологических изменений в бронхах.
Когда диагностируют астму, в диагнозе обязательно указывают степень тяжести. Чтобы дать характеристику, врач оценивает определенные параметры:
- Частота приступов днем и ночью.
- Особенности течения и длительность приступа.
- Влияние обострений БА на качество жизни пациента.
- Показатели внешнего дыхания.
В результате проведения такой оценки определяют тип течения заболевания:
- интермиттирующая БА – приступы могут происходить днем примерно раз в неделю, а ночью – максимум два раза в месяц. Обострение заболевания длится недолго, при этом симптомы могут не беспокоить на протяжении нескольких месяцев или лет;
- персистирующая БА бывает легкой, средней степени тяжести или тяжелой. Для болезни характерны частые приступы, возникающие в любое время суток. Обострения длятся долго, при этом ухудшается эмоциональное и физическое состояние больного. Двигательная активность и сон также нарушены.
Уровень контроля заболевания
Для выбора подходящей методики лечения и ее корректировки врач должен принимать во внимание реакцию организма пациента на терапию, применявшуюся ранее.
Если медицинские препараты были подобраны правильно, то у пациентов с заболеванием средней тяжести и тяжелым течением отмечается улучшение показателей внешнего дыхания.
По уровню контроля БА бывает:
- хорошо контролируемой;
- частично контролируемой;
- неконтролируемой.
В случае если заболевание не поддается контролю, и симптомы прогрессируют, врач обязан определить, по какой причине это происходит. Для этого пересматриваются такие факторы:
- изменился ли образ жизни больного;
- устранен ли аллерген;
- выполняет ли пациент врачебные рекомендации;
- ограничено ли влияние провоцирующих факторов (чрезмерные физические нагрузки, грязный воздух, курение);
- учащались ли приступы при инфекционных заболеваниях;
- есть ли обострение какой-либо болезни хронического течения.
Особые формы бронхиальной астмы

В отдельную категорию, которая не попадает в классификацию, специалисты относят кашлевую форму заболевания. По-другому ее называют скрытой формой.
Характерным симптомом является сухой или влажный кашель, который также может быть симптомом других заболеваний дыхательных путей. По этой причине недуг тяжело распознать на ранней стадии развития.
В медицине также существует такое понятие, как аспириновая астма. Она обнаруживается у астматиков в 6% случаях. Патогенез данной формы заболевания полностью не изучен, известно только, что оно связано с непереносимостью ацетилсалициловой кислоты и салицилатов.
Фазы течения

Исходя из того, как часто проявляются симптомы гиперреактивности бронхов и с какой периодичностью происходят приступы, БА подразделяют на такие фазы:
- обострение болезни;
- ремиссия (она считается стойкой, если произошло исчезновение симптомов минимум на два года)
В зависимости от наличия осложнений, БА может быть осложненной или неосложненной.
Обоснования для постановки диагноза при астме

Диагноз «бронхиальная астма» на догоспитальном этапе ставится на основании жалоб пациента и анамнеза болезни. Обоснование для диагноза дают результаты клинических анализов и диагностических обследований, проводимых при подозрениях на развитие бронхиальной астмы.
Если обнаруживаются такие симптомы астмы, как приступы удушья, одышка, кашель, хрипы и свисты при дыхании, то это будет поводом для направления пациента к специалисту узкого профиля – пульмонологу.
Так как заболевание может протекать с разными сопутствующими симптомами, не обойтись без консультации аллерголога, гастроэнтеролога и кардиолога. Только при проведении комплексной диагностики диагноз «бронхиальная астма» может быть подтвержден.
Одним из проверенных методов выявления болезни является процедура спирометрии. При ее проведении можно обнаружить нарушения функций органов дыхания. Во внимание принимается тот факт, что при БА сужаются бронхиальные просветы, из-за чего нарушается поступление воздуха в легкие. В результатах спирометрии описываются важные параметры, которые дают возможность пульмонологу поставить точный диагноз. Особое внимание специалист обращает на объем форсированного выдоха и на форсированную жизненную емкость легких.
Немаловажным моментом в диагностике заболевания является простукивание грудной клетки. Выполняя такие действия, пульмонолог может услышать высокие звуки. Это говорит о том, что легкие астматика переполнены воздухом. Кроме того, поводом для постановки предварительного диагноза считается наличие хрипов при вдохе и выдохе. Но только опытный специалист сможет их классифицировать.
В перечень диагностических процедур может входить рентгенография бронхов. Она назначается, если у доктора имеются сомнения по поводу правильной постановки диагноза. Посредством проведения рентгенографии грудной клетки можно увидеть патологические изменения в бронхах и легких. В некоторых случаях достаточно пройти флюорографию.
Подтвердить развитие бронхиальной астмы также можно результатами анализов крови, мочи и мокроты, выводящейся во время приступа кашля. Подтвердить предварительный диагноз поможет факт наличия в крови антител типа IgE. Чтобы результаты исследований были максимально точными, накануне пациенту необходимо воздержаться от употребления алкоголя и приема лекарств.
Если возникает необходимость пройти дополнитель


