Диф диагностика бронхиальной астмы и отека легких
Оглавление темы «Острая сердечная недостаточность»:
Дифференциальная диагностика кардиальной астмы. Отек легких.Дифференциальную диагностику кардиальной астмы проводят: Определяются признаки острой правожелудочковой недостаточности. По данным ЭКГ выявляется острая перегрузка правых отделов сердца и феномен S1—Q3, а рентгенография легких указывает на повышение купола диафрагмы на стороне поражения и разнообразные тени (реже). Иногда на этом фоне развивается и ОЛЖН вследствие появления сопутствующей дисфункции ЛЖ (из-за сочетанного воздействия гипоксемии и смещения межжелудочковой перегородки в полость ЛЖ). Второй этап эволюции ОЛЖН кардиально обусловлен ОЛ (развивается более быстрыми темпами, чем некардиальный) вследствие наличия ИМ, АГ, пороков сердца, миокардита, ДКМП или ПЖТ У кардиальных больных ОЛ может формироваться как следующий этап после КА, но может развиться и внезапно, минуя эту клиническую фазу (иногда переход занимает всего лишь несколько минут).
Отек легкихОтек легких (ОЛ) — более широкое понятие, чем ОЛЖН. К развитию отека легких помимо патологии сердца способны привести другие заболевания (инфекции, болезни ЦНС, массивные перфузии и др ). ОЛ может развиваться как самостоятельное первичное состояние, отягощающее различные заболевания (состояния) с избыточной транссудацией жидкости, электролитов и белков из микрососудов легочного русла в интерстициальную ткань и поверхность альвеол. Недостаточность дренажной функции лимфатической системы играет важную роль в том, что не удается компенсировать быстро растущее гидростатическое давление в интерстициальной ткани ОЛ сопровождается выраженной артериальной гипоксемией. В легких здорового человека находится 0,5 л крови. При ряде патологических состояний этот объем может увеличиваться в 2—3 раза, что приводит к росту гидростатического давления в малом круге кровообращения. Разница гидростатического и онкотического давлений (по закону Старлинга) определяет давление жидкости по обе стороны стенки сосуда. Некардиогенный отек легких, возникающий при отсутствии патологии сердца (из-за повышенной фильтрации жидкости, богатой белком через сосудистую стенку легочных капилляров вследствие повышенной концентрации цитокинов), встречается при острых или хронических процессах — сепсисе или острых инфекционных заболеваниях дыхательных путей (тяжелой пневмонии или гриппе), уремическом пневмоните на фоне терминальной ХПН (вследствие циркуляции в кровотоке токсических веществ), ингаляционном проникновении в дыхательные пути токсических субстанций (оксиды серы, озон, фосген и др ), повреждающих альвеолокапиллярную мембрану, инородном теле в бронхе, остром радиационном повреждении легких, раке легких (массивное метастазирование), аллергической реакции, массивной эвакуации плевральной жидкости (более 1,5 л), введении больших доз наркотиков (например, героина) или НПВП. Выделяют и неврогенный отек легких, развивающийся из-за повышенной симпатической стимуляции (это приводит к венозной ЛГ или сдвигу системного объема крови в легочную циркуляцию) достаточно быстро после повреждения центральных структур головного мозга — при судорожном синдроме (эпилепсия), внутричерепном кровоизлиянии или ЧМТ (раненные в голову при ДТП). У конкретного больного необходимо выявить причины отека легких (кроме частого ИМ). Всегда следует уточнить кардиогенный ли отек легких. Если отек легких кардиогенный, то важно выяснить фон, на котором действовал повреждающий фактор: компенсированное сердце до сих пор (как при свежем ИМ) или «поврежденное» (длительная ХСН). После оценки состояния сердца сразу же начинают лечение согласно общепринятым схемам. — Также рекомендуем «Патогенез отека легких. Механизмы отека легких.» |
Источник
Для того чтобы начать эффективное лечение заболевания, важно сначала поставить правильный диагноз. И в первую очередь требуется исключить болезни, которые имеют такую же симптоматику, как и бронхиальная астма.
Именно для этого и была разработана и успешно применяется дифференциальная диагностика. Подтверждение диагноза при бронхиальной астме – это важный этап, предшествующий лечению болезни.
Бронхиальная астма

Бронхиальная астма – это хроническое неинфекционное заболевание. Воспалительный процесс, протекающий в бронхах, вызывает увеличенное выделение густого, трудно выводящегося секрета. Кроме этого, возможен отек слизистой бронхов.
Пациент испытывает затруднения при дыхании, у него появляется сухой кашель, возможно развитие одышки. Дыхание становится свистящим, выдох значительно длиннее вдоха. Приступ бронхиальной астмы сопровождается удушьем.
Дифференциальная диагностика при бронхиальной астме позволяет исключить заболевания, проявляющиеся похожими симптомами, но требующие совершенно другого лечения.
Необходимость дифференциальной диагностики при бронхиальной астме

Бронхиальная астма на ранних стадиях имеет слабовыраженную симптоматику. Приступы случаются редко. Одышка если и появляется, то только после физической нагрузки.
В этот период ее легко спутать с респираторными заболеваниями, вызывающими подобные симптомы.
Больной чаще всего не обращается к врачу, предпочитая справляться с недомоганием собственными силами.
Однако астма требует совершенно иного лечения, чем инфекционные заболевания. Так как чаще всего приступы развиваются на фоне аллергических реакций, в первую очередь необходимо бороться именно с этой проблемой.
Для того чтобы точно определить заболевание и подтвердить или опровергнуть диагноз «бронхиальная астма», необходима дифференциальная диагностика.
Только после этого врач может назначить правильное лечение и подобрать эффективные препараты.
В чем суть дифференциальной диагностики
Бронхиальная астма – заболевание, которое достаточно трудно диагностировать. Для подтверждения или опровержения диагноза врачу необходимо провести дифференциальную диагностика. Она состоит из следующих этапов:
- Сбор и систематизация жалоб пациента.
- Осмотр больного.
- Выяснение информации о наличии одышки, условиях ее появления.
- Изучение анамнеза пациента, выявление случаев аллергических реакций.
- Проведение клинических исследований крови и мочи, анализ их результатов.
- Оценка функции дыхания. Для этого применяют спирографию и другие методы.
Дифференциальная диагностика требует проведения комплексного обследования. Только опираясь на все собранные данные, можно утверждать, что пациент страдает бронхиальной астмой.
Дифференциальная диагностика бронхиальной астмы
Так как бронхиальная астма по своим симптомам очень похожа на некоторые другие заболевания, важно провести ряд исследований. На основании полученных данных можно поставить дифференциальный диагноз.
Симптомы при бронхиальной астме схожи с проявлениями бронхита, сердечной астмы и других патологий.
Кроме того, состояние удушья, например, может вызвать и перекрывание дыхательных путей инородным телом.
Особенности бронхиальной астмы

Для того чтобы поставить правильный диагноз, важно учитывать всю совокупность признаков. У пациента должны присутствовать характерные для БА симптомы. К ним относят:
- приступы сухого кашля;
- одышку, появляющуюся даже при незначительной физической активности;
- состояние удушья, купирующееся только с помощью расширяющих бронхи лекарственных препаратов.
Все эти симптомы доставляют сильный дискомфорт пациенту и вынуждают обратиться его за врачебной помощью.
Для постановки диагноза врач использует методы дифференциальной диагностики. При этом он в первую очередь обращает внимание на симптомы, которые всегда связаны с бронхиальной астмой.
Бледность кожных покровов, увеличение частоты сердечных сокращений, изменение ритма дыхания – все это относят к типичным симптомам БА у взрослых и детей. Очень часто при аускультации врач может услышать хрипы (свистящие, слышимые с обеих сторон грудной клетки).
Однако важно помнить, что подобную симптоматику могут давать и другие болезни, не связанные с хроническим воспалительным процессом в бронхах. Из наиболее часто встречающихся патологий следует отметить:
- сердечную астму;
- ХОБЛ;
- хронические неспецифические заболевания легких;
- новообразования в легких.
Именно поэтому дифференциальная диагностика является важным инструментом для постановки правильного диагноза.
Отличие от хронического бронхита
Бронхиальная астма по своей симптоматике очень похожа на хронический бронхит. Но при этих патологиях используют совершенно разные схемы лечения.
Именно поэтому очень важно правильно дифференцировать заболевание и не только установить его первопричину, но и определить пути лечения.
При дифференциальной диагностике выявляется ряд принципиальных отличий бронхита от бронхиальной астмы:
- Появление одышки при бронхите не связано с наличием аллергена. Приступообразность проявлений отсутствует.
- Сухие хрипы появляются в первой фазе дыхания и слышны даже на расстоянии.
- При бронхите отсутствует обратимость симптомов.
Для окончательной постановки диагноза следует провести ряд лабораторных исследований. Врач назначает:
- исследование мокроты;
- рентгенографию легких;
- пикфлоуметрию;
- анализ крови и мочи.
На основании всех данных врач может отличить бронхиальную астму от хронического бронхита.
Отличие от сердечной астмы

Дифференциальная диагностика имеет большое значение и для различия сердечной и бронхиальной астмы. Установлено, что многие заболевания сердечно-сосудистой системы, например, левожелудочковая недостаточность, могут давать симптомы, схожие с приступом БА.
Такое состояние пациента называется сердечной астмой. При этом больной страдает от одышки, сильного кашля и учащенного сердцебиения. Могут наблюдаться и приступы удушья.
При развитии приступа сердечной астмы возможен отек легких и бронхов и выделение пенистой мокроты. В этом случае, в отличие от приступа бронхиальной астмы, больному труднее сделать вдох, чем выдох.
Также нет никакой связи между ухудшением состояния больного и воздействием аллергенов или других провоцирующих факторов.
Для снятия приступа зачастую достаточно принять препарат нитроглицеринового ряда.
Из-за схожести симптомов пациенту в обязательном порядке назначают ЭКГ, УЗИ сердца и рентгенографию. Это поможет подтвердить или исключить сердечную астму.
Отличие от ХОБЛ и других заболеваний легких

ХОБЛ (хроническая обструктивная болезнь легких) – заболевание дыхательной системы, сопровождающееся не полностью обратимой обструкцией дыхательных путей. Для него характерен воспалительный процесс в тканях легких.
Данная болезнь неизлечима. По своим проявлениям она может быть похожа на ряд других не менее опасных заболеваний, таких как, например, бронхиальная астма.
Именно поэтому постановка дифдиагноза в этом случае является необходимым действием для назначения правильного лечения.
Проще всего проводить дифференциальную диагностику на ранних стадиях заболевания, до появления осложнений. Если у пациента подозревают ХОБЛ, обязательна проверка и на БА, так как симптомы этих болезней сходны.
Методы исследования врач выбирает, исходя из состояния больного. Однако в любом случае есть ряд анализов, проведение которых необходимо:
- анализ крови;
- рентгенография легких;
- исследование мокроты;
- оценка функции внешнего дыхания.
К основным отличиям ХОБЛ от БА следует отнести:
- Одышка при бронхиальной астме является приступообразной. При ХОБЛ она постоянная. При отсутствии лечения симптомы медленно нарастают.
- В развитии БА большую роль играет наследственная предрасположенность. ХОБЛ не связана с генетическими факторами.
- ХОБЛ часто развивается у курильщиков.
- БА чаще всего диагностируется в детстве, а ХОБЛ — после 40 лет.
- Астму могут сопровождать проявления аллергии.
- При ХОБЛ обструкция бронхов необратима.
- Тяжелая форма ХОБЛ вызывает поражения сердца.
Для диагностики часто назначают тест на диффузную емкость легких. При ХОБЛ она ниже нормы.
Кроме ХОБЛ, похожую симптоматику могут вызывать и другие заболевания легких. Чаще всего встречаются:
- бронхоэктатическая болезнь;
- пневмокониозы.
Дифференциальная диагностика позволяет точно определить заболевание. Это необходимо для назначения корректного лечения.
Методы дифдиагностики
Методы дифференциальной диагностики бронхиальной астмы достаточно разнообразны. Для уточнения диагноза врач использует не только изучение и сопоставление симптомов. Пациенту назначаются разнообразные анализы и обследования.
В обязательном порядке пациент сдает анализы крови и мочи. При этом при бронхиальной астме будет наблюдаться повышенный уровень иммуноглобулина Е, эозинофилов и СОЭ (в период обострения).
Важное значение для дифдиагностики имеет и анализ отделяемой мокроты. В ней также будет выявлен повышенный уровень эозинофилов.
Кроме этого, пациенту назначают:
- Кожные пробы для выявления провоцирующего заболевание аллергена.
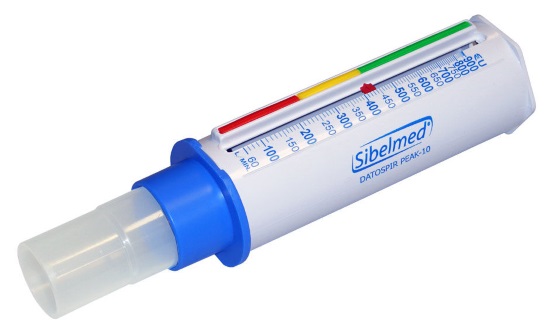
- Пикфлоуметрию для оценки скорости выдоха.
- Спирометрию для исследования функции внешнего дыхания.
- Рентгенографию легких.
На основании всех полученных результатов врач ставит пациенту диагноз и назначает лечение.
Дифференциальная диагностика у детей

Дифференциальная диагностика бронхиальной астмы у детей зачастую затруднена из-за того, что маленький пациент не всегда может точно описать свои симптомы.
Вероятность постановки точного диагноза увеличивается, если у пациента есть родственники, страдающие БА, или были документально зафиксированы:
- случаи атопической формы дерматита;
- проявления аллергического ринита, конъюнктивита.
Но даже если такие данные отсутствуют, а у ребенка наблюдается одышка, хрипящее дыхание, сухой кашель и ощущение заложенности грудной клетки, исследования для подтверждения или исключения БА необходимы.
При постановке диагноза следует исключить:
- попадание инородного тела в дыхательные пули;
- воспаление легких и другие инфекционные заболевания;
- кистозный фиброз;
- дисплазию легких и бронхов;
- иммунную недостаточность.
После сбора всех данных, разговора с родителями и ребенком и проведенных исследования врач ставит диагноз.
Действия после подтверждения диагноза
Если с помощью дифференциальной диагностики врач установил диагноз «бронхиальная астма», назначается соответствующее лечение. В зависимости от тяжести заболевания и состояния пациента врач назначает лекарственную терапию, направленную на купирование симптомов.
Лечение бронхиальной астмы проводится в течение всей жизни пациента. Даже в состоянии ремиссии необходимо принимать меры по предотвращению приступов. Отказ от медикаментов может вызвать обострение болезни и развитие тяжелых осложнений.
Кроме этого, больному следует пересмотреть свой образ жизни, выделить время для полноценного сна и отдыха, отказаться от вредных привычек и начать укреплять иммунитет.
В заключение
Дифференциальная диагностика бронхиальной астмы – важнейший врачебный инструмент, позволяющий точно установить диагноз. Это необходимо для максимально эффективной помощи больному.
Так как многие заболевания разных органов и систем имеют похожую симптоматику, но требуют разного лечения, врач должен провести все этапы диагностики для постановки дифдиагноза.
Источник
| Критерии | Бронхиальная астма | Сердечная астма |
| Анамнез | Пневмония, аллергия, ХНЗЛ | Заболевания ССС (ИБС, ГБ, пороки сердца) |
| Возраст начала болезни | Молодой или средний | Чаще пожилой |
| Одышка | Экспираторная | Инспираторная или смешанная |
| Аускультация | Легкие: сухие свистящие хрипы, выдох удлинен Сердце: тоны ритмичные, ясные | Легкие: звонкие влажные хрипы с обеих сторон Сердце: тоны ритмичные, ясные |
| Мокрота | Стекловидная, в мокроте эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена | Жидкая, (при отеке легких-пенистая), в мокроте могут быть клетки сердечных пороков (альвеолярный зпителий) |
| ЭКГ | Перегрузка правого предсердия «Р»-«pulmonale» | Отклонение электрической оси сердца влево, гипертрофия левого желудочка, ишемия миокарда, аритмия |
| Лечебный эффект | От симпатомиметиков и метилксантинов | От сердечных гликозидов, диуретиков |
Дифференциальная диагностика бронхиальной астмы и хронического обструктивного бронхита
| Критерии | Хронический обструктивный бронхит | Бронхиальная астма |
| Наличие сопутствующих аллергических заболеваний | Нет | Есть часто |
| Аллергологический анамнез | Нет связи одышки с аллергеном | Приступы удушья после контакта с аллергеном |
| Одышка и затруднение дыхания | Нет приступов, одышка постоянная | Приступы удушья, имеются периоды ремиссии |
| Кашель | Продуктивный | Непродуктивный |
| Мокрота | Слизисто-гнойная, нет эозинофилов, кристаллов Шарко-Лейдена, спирали Куршмана | Слизистая, есть эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана |
| Аускультация легких | Сухие и влажные хрипы | Сухие хрипы |
| Rg-признаки | Преобладают явления пневмосклероза | Преобладают признаки эмфиземы |
| Изменение функции внешнего дыхания | Проба с бронхолитиками отрицательная | Проба с бронхолитиками положительная |
| Кожные пробы с аллергеном | Отрицательные | Положительные |
Дифференциальная диагностика бронхиальной астмы и опухоли трахеобронхиального дерева
| Критерии | Опухоль трахеобронхиального дерева | Бронхиальная астма |
| Наличие сопутствующих аллергических заболеваний | Нет | Есть часто |
| Аллергологический анамнез | Нет связи одышки с аллергеном | Приступы удушья после контакта с аллергеном |
| Одышка и затруднение дыхания | Нет приступов, одышка постоянная | Приступы удушья, имеются периоды ремиссии |
| Признаки интоксикации | Есть | нет |
| Кашель | Надсадный кашель, кровохарканье, | Непродуктивный |
| Мокрота | кровохарканье, мокрота типа «малинового желе», раковая | Слизистая, есть эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана |
| Аускультация легких | Сухие и влажные хрипы | Сухие хрипы |
| Rg-признаки | Опухолевый процесс в трахеобронхиальном дереве | Преобладают признаки эмфиземы |
Отдифференцировать бронхиальную астму от инородного тела бронхиального дерева можно используя анамнез, клинические следующие диагностические критерии и дополнительные методы исследования.
| Инородное тело | Анамнез:попадание инородного тела ко входу в гортань во время глубокого вдоха либо при проглатывании куска плотной пищи — обтурация и ларингоспазм — острое ощущение удушья среди полного здоровья — при частичной обструкции – охриплость и потеря голоса, кашель, стридор — при полной обструкции пациент не может говорить и лишь знаками показывает на шею — быстрое нарастание гипоксии приводит к потере сознания и падению пациента | Рентгенологическое исследование, бронхоскопия |
5. Составьте план дополнительного обследования пациента, необходимого для подтверждения диагноза и предположите ожидаемый результат.
6. Ответ.
План дополнительного обследования:
| Дополнительное исследование | Ожидаемый результат |
| 1. Общий анализ крови | Во время приступа удушья отмечаются умеренный лимфоцитоз и эозинофилия. В межприступном периоде характерных изменений нет. |
| 2. определение аллергологического статуса | Наличие IgE |
| 3. Анализ мокроты общий | 3. Макроскопически – вязкая, прозрачная (стекловидная; микроскопически — находят много эозинофилов и часто – спирали Куршмана, кристаллы Шарко-Лейдена, нейтрофилы. |
| 4.ЭКГ | Перегрузка правого желудочка |
| 5. Рентгенография легких | 6.Во время обострения выявляются признаки эмфиземы легких, уплощение купола диафрагмы, ребра расположены горизонтально. Во время ремиссии рентгенологических изменений чаще нет. |
| 6.Спирометрия | Выявляет обструкцию бронхиального дерева разной степени выраженности. |
| 7.Пикфлуометрия | Снижение пиковой скорости выдоха |
| 8.Бронхоскопия проводится только для дифференциальной диагностики с инородным телом, онкологией, в трудных случаях. |
6. Интерпретируйте результаты анализа: общий белок сыворотки крови 65 – 85 г/л
Ответ.
Норма общего белка сыворотки крови – 65 – 85 г/л. У пациента нормальный показатель уровня общего белка в крови.
7. Выпишите направление на обследование пациенту: направление на общий анализ мокроты.
Ответ.
Направление в лабораторию Шиловской ЦРБ.
Анализ мокроты общий
ФИО: Иванов И.П.
Адрес: Улица Речная, дом №35, квартира 40
Дата 20.05.2013г.________Подпись,__________печать ФАП___________
8.Назовите возможные осложнения данного заболевания.
Ответ.
Осложнения:
8.1. легочные – эмфизема легких, ателектаз, пневмония, астматический статус, дыхательная недостаточность
8.2.внелегочные – острое и хроническое легочное сердце, дистрофия миокарда
Задача3.
Коды проверяемых профессиональных компетенций: ПК 1.1.; ПК 1.2.; ПК 1.3.; ПК 1.7.
— ПК 1.1. Планировать обследование пациентов различных возрастных групп.
— ПК 1.2. Проводить диагностические исследования.
— ПК 1.3. Проводить диагностику острых и хронических заболеваний.
— ПК 1.7. Оформлять медицинскую документацию.
Коды проверяемых общих компетенций: ОК 2.; ОК 3.
— ОК 2. Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество.
— ОК 3. Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность.
Задача:
Больной М. 25 лет, вызвал фельдшера на дом. Жалобы на кашель с мокротой «ржавого цвета», боль в правой половине грудной клетки при дыхании, одышку при физической нагрузке, повышение температуры до 390С, слабость. Болен 3 дня. Заболел остро. На следующий день после переохлаждения на работе у него появился озноб, головная боль, боль в правой половине грудной клетки, одышка, кашель со слизисто – гнойной мокротой, температура тела достигла 390С. К врачу не обращался, лечился домашними средствами и аспирином. Самочувствие не улучшалось, и пациент вызвал фельдшера на дом.
Объективно: состояние тяжелое, температура тела 39,20С. небольшой цианоз губ, герпетические высыпания на губах, крылья носа раздуваются при дыхании.
При осмотре грудной клетки отмечается отставание правой половины в акте дыхания.
При пальпации грудной клетки отмечается усиление голосового дрожания справа в подлопаточной области. При перкуссии легких там же определяется тупой перкуторный звук.
При аускультации легких дыхание в зоне тупого звука бронхиальное, там же выслушивается шум трения плевры. ЧДД 32 в мин. границы сердца не изменены. Тоны сердца громкие, пульс 100 уд в мин. АД 110/70 мм рт ст. Печень у края реберной дуги. Другой патологии не выявлено.
Эталон ответа:
1. Предположите основное заболевание, имеющееся у пациента из условия задачи.
Ответ.
У пациента из условия задачи пневмония.
2. Сформулируйте и грамотно запишите предварительный диагноз пациента из условия задачи, согласно структурным единицам диагноза и требованиям современных классификаций.
Ответ:
DS:
Основное заболевание — Долевая пневмония в нижней доле правого легкого, тяжелое течение.
Сопутствующее —
Осложнение – Сухой плеврит. Дыхательная недостаточность II степени.
3. Обоснуйте наличие основного заболевания у пациента.
Ответ.
1. Диагноз — Долевая пневмония в нижней доле правого легкого, тяжелое течение
поставлен на основании:
Жалоб больного –жалобы на кашель с мокротой «ржавого цвета», боль в правой половине грудной клетки при дыхании, одышку при физической нагрузке, повышение температуры до 390С, слабость.
Анамнестических данных – Болен 3 дня. Заболел остро. На следующий день после переохлаждения на работе у него появился озноб, головная боль, боль в правой половине грудной клетки, одышка, кашель со слизисто – гнойной мокротой, температура тела достигла 390С. К врачу не обращался, лечился домашними средствами и аспирином. Самочувствие не улучшалось, и пациент вызвал фельдшера на дом.
Физикальных данных – состояние тяжелое, температура тела 39,20С. небольшой цианоз губ, герпетические высыпания на губах, крылья носа раздуваются при дыхании.
При осмотре грудной клетки отмечается отставание правой половины в акте дыхания.
При пальпации грудной клетки отмечается усиление голосового дрожания справа в подлопаточной области. При перкуссии легких там же определяется тупой перкуторный звук.
При аускультации легких дыхание в зоне тупого звука бронхиальное, там же выслушивается шум трения плевры. ЧДД 32 в мин.
Дополнительные методы исследования — нет
4. С какими заболеваниями необходимо проводить дифференциальную диагностику основного заболевания.Проведите дифференциальную диагностику с одним из них.
Ответ.
Пневмонию необходимо дифференцировать с:ТЭЛА, экссудативного плеврита, очагового туберкулеза.
Дифференциальная диагностика пневмонии с ТЭЛА: В пользу ТЭЛА говорит кровохарканье (свежая алая кровь), отсутствие гнойной мокроты, а также наличие у больного тромбофлебита. Рентгенологически нередко обнаруживают клиновидную тень.
Дифференциальная диагностика долевой пневмонии с экссудативным плевритом чаще не представляет больших трудностей. Для экссудативного плеврита характерны выраженная тупость перкуторного звука с косой верхней границей (линия Дамуазо). Дыхание над зоной тупости отсутствует. Рентгенологически выявляется наличие жидкости в плевральной полости.
Дифференциальная диагностика пневмонии с очаговым туберкулезом. Для очагового туберкулеза легких в отличии от пневмонии менее характерно острое начало заболевания, физикальные данные скудные, рентгенологичесое исследование чаще выявляет верхнедолевую локализацию очагов. В мокроте обнаруживаются микобактерии туберкулеза.
5. Составьте план дополнительного обследования пациента, необходимого для подтверждения диагноза и предположите ожидаемый результат.
Ответ.
План дополнительного обследования:
| Дополнительное исследование | Ожидаемый результат |
| 1. Общий анализ крови | Нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево с увеличением числа палочкоядерных нейтрофилов, повышение СОЭ нередко до 50-70 мм/час |
| 2. БАК: 2.1.фебриноген, сиаловые кислоты, мукопротеины, сывороточные глобулины; 2.2.сывороточные альбумины 2.3.СРБ | 2.1.Повышение уровня 2.2.Снижение уровня 2.3.Реакция положительная |
| 3. 3.1.Анализ мокроты общий 3.2.Посев мокроты для выделения возбудителя | 3. 3.1. Характер мокроты «ржавый» или слизисто-гнойный, может оставаться слизистой. 3.2. Можно выявить различные виды инфекционных возбудителей |
| 4. Общий анализ мочи | .во время лихорадочного периода отмечается умеренная протеинурия, цилиндрурия, определяются единичные эритроциты |
| 5. Рентгенография легких | при крупозной пневмонии – интенсивное затемнение (инфильтрат) сегментов или целой доли легкого; затемнение гомогенное (однородное); при очаговой пневмонии: очаговые пятнистые затемнения средней и малой интенсивности, увеличение корня легкого (очаги воспалительный инфильтрации). |
6. Интерпретируйте результаты анализа: гемоглобин в общем анализе крови у мужчины равен 105 г/л
Ответ.
Норма гемоглобина в общем анализе крови у мужчины – 130 – 160 г/л. У пациента показатель ниже норма. Необходимо обследование пациента по поводу анемии.
7. Выпишите направление на обследование пациенту: направление на общий анализ крови.
Ответ.
Направление в лабораторию Шиловской ЦРБ.
Анализ мочи общий
ФИО: Иванов И.П.
Адрес: Улица Речная, дом №35, квартира 40
Дата 20.05.2013г.________Подпись,__________печать ФАП___________
8. Назовите возможные осложнения данного заболевания.
Ответ.
Основными осложнениями пневмонии являются:плеврит, эмпиема плевры. Абсцесс легкого, ОДН,острый респираторный дистресс – синдром.
Задача 4.
Коды проверяемых профессиональных компетенций: ПК 1.1.; ПК 1.2.; ПК 1.3.; ПК 1.7.
— ПК 1.1. Планировать обследование пациентов различных возрастных групп.
— ПК 1.2. Проводить диагностические исследования.
— ПК 1.3. Проводить диагностику острых и хронических заболеваний.
— ПК 1.7. Оформлять медицинскую документацию.
Коды проверяемых общих компетенций: ОК 2.; ОК 3.
— ОК 2. Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество.
— ОК 3. Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность.
Задача:
К фельдшеру обратился пациент М. 30 лет, шофер с жалобами на общую слабость, недомогание, головную боль, повышение температуры тела до 37, 50С, сильный сухой кашель, чувство саднения за грудиной при кашле и боль в нижних отделах грудной клетки и брюшной стенки.
Заболел остро, 7 дней назад, когда после контакта с больным ОРВИ товарищем, появились насморк, чихание, слабость, повысилась температура тела до 37,50С. Пациент продолжал работать, лечился домашними средствами. Вчера состояние ухудшилось, присоединились сильный сухой кашель, чувство саднения за грудиной при кашле и боль в нижних отделах грудной клетки и брюшной стенки.
Объективно: температуры тела 37, 30С. Общее состояние удовлетворительное. Зев слегка гиперемирован, чистый. Кожа обычной окраски.
Осмотр грудной клетки без особенностей. Перкуторный звук над легкими ясный. При аускультации выслушиваются жесткое дыхание над всей поверхностью легких и рассеянные сухие жужжащие хрипы, единичные влажные крупнопузы


