Дифференциальная диагностика инфекционного мононуклеоза с корью
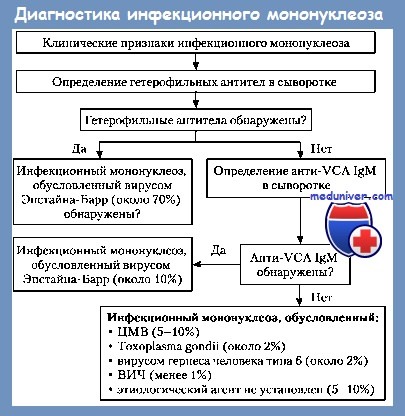
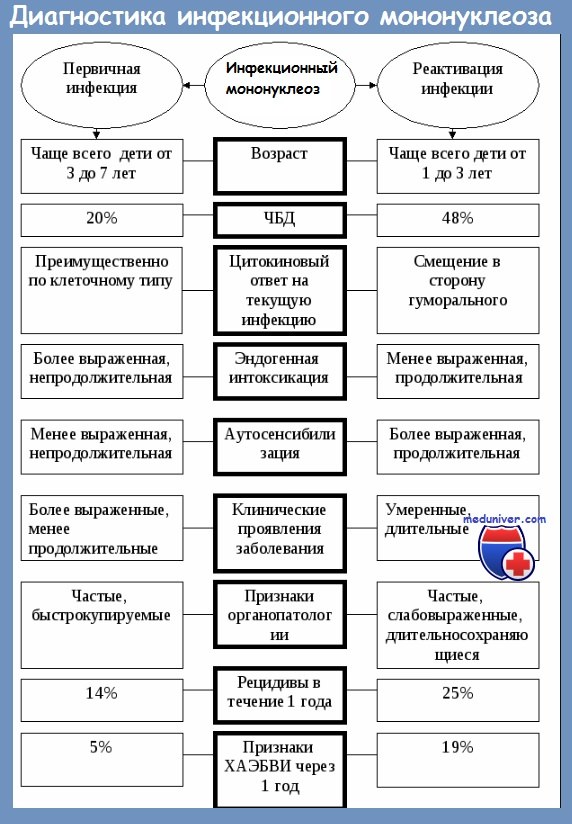
Дифференциальный диагноз инфекционного мононуклеозаДифференциальный диагноз инфекционного мононуклеоза следует прозиводить: б) благодаря фебрильному синдрому, который может принимать различные аспекты, инфекционный мононуклеоз следует отличать от брюшного тифа, малярии, септицемии, гриппа, бруцеллеза, лептоспироза, волнообразной лихорадки, подострого бактериального эндокардита;
в) благодаря лимфопролиферативному синдрому с возможным наличием Reed—Sternberg — подобных клеток, инфекционный мононуклеоз не следует смешивать с болезнью Hodgkin и негоджкиновыми синдромами, а в случаях аденопатий с лимфомоноцитозом, инфекционный мононуклеоз следует дифференцировать от ганглиозного туберкулеза, краснухи, инфекционного паротита; г) при гиперлейкоцитозе с лимфомоноцитозом, но без явного мононуклеозного синдрома, возможно смешение с острым доброкачественным инфекционным лимфоцитозом, с хронической лимфатической лейкемией, с острой гистиомоноцитарной лейкемией, с коклюшом, с туляремией, с агранулоцитозом;
д) в случае явного мононуклеозного синдрома, но с отрицательным HD-PBD, дифференциальный диагноз ставится с приобретенным токсоплазмозом — паразитарная болезнь взрослого, без ангины, с едва заметным инфекционным синдромом, с маловыраженной эозинофилией и позитивными специфическими серологическими тестами; с различными вирозами, как например, болезнь цитомегалических включений, определяемая при помощи CMV у подверженных политрансфузиями дебилитированных лиц, характеризующаяся триадой: лихорадка+гепатит+мононуклеозный синдром, при наличии вируса в моче и крови, как и наличии циркулирующих антител Ac-GMV; а также и от других вирозов, сопровождаемых маловыраженным мононуклеозным синдромом и негативным HD-PBD, в том числе: корь, вирусный гепатит, рикеттсиоз с R. sennetsi. е) в атипических клинических формах с висцеральными детерминациями дифференциальный диагноз следует ставить по отношению к таким болезням, как доброкачественный лимфоцитарный менингит или с пиококками, различные энцефалиты, полиомиэлит при неврологических формах; острый аппендицит, при брюшных формах; скарлатина, корь, денга, ветрянная оспа, краснуха, сывороточная болезнь, аллергические состояния к медикаментам или другим аллергенам, тромбопенические пурпуры в случае клинических форм с кожно-слизистыми проявлениями. Следует также иметь в виду, что инфекционный мононуклеоз в недавном прошлом, в случае возникновения другой болезни, может детерминировать наличие менее 20% мононуклеаров в периферической крови с амнестически позитивным HD-PBD, однако это не означает возврат инфекционного мононуклеоза, а появление другого заболевания, которое надо диагностицировать. — Также рекомендуем «Осложнения инфекционного мононуклеоза — течение, прогноз» Оглавление темы «Гематология»:
|
Источник
Дифференциальный диагноз инфекционного мононуклеоза следует проводить с такими заболеваниями, как ангина, дифтерия, скарлатина, аденовирусная инфекция, краснуха, псевдотуберкулез, вирусный гепатит , острый лейкоз, лимфогранулематоз.
1) Дифференциальный диагноз с дифтерией:
Общими признаками являются синдром интоксикации, повышение температуры тела , гиперемия слизистой оболочки зева, увеличением регионарных лимфатических узлов, боли про глотании, что также характерно для инфекционного мононуклеоза.
Однако для дифтерии характерно появление не снимающихся шпателем фиброзных налетов на миндалинах, сильного отека паротонзиллярной и шейной клетчатки, чего мы не наблюдаем у данной пациентки.
Так же ведущим признаком является гепатоспленомегалия, чего при дифтерии нет. В ОАК наблюдается лимфомоноцитоз, атипичные мононуклеары.
На основании проведенного дифференциального диагноза можно исключить диагноз: дифтерия
На основании проведенного дифференциального диагноза можно исключить диагноз абдоминальной формы острого инфаркта миокарда.
2) Дифференциальный диагноз со скарлатиной :
Общими признаками с инфекционным мононуклеозом являются лихорадка, боль в горле при глотании, гиперемия зева и слизистой оболочки, развитие ангины, и лимфоаденопатии.
Отличительными признаками инфекционного мононуклеоза от скарлатины в том, что кожные покровы пациента не покрыты сыпью или крупнопластинчатым шелушением (появляется на месте сыпи через 3-7 дней).
Кроме того, при скарлатине язык пациента должен быть обложен, либо становится «малиновым».
Так же явление гепатоспленомегалии не характерно для скарлатины.
На основании проведенного дифференциального диагноза можно исключить диагноз скарлатины.
3) Дифференциальный диагноз с лакунарной ангиной.
Общими признаками инфекционного мононуклеоза и лакунарной ангины является острое начало заболевания, слабость, боль в горле, повышение температуры тела, увеличение лимфатических узлов.
В отличие от инфекционного мононуклеоза у больных лакунарной ангиной ведущей жалобой будет боль в горле, воспалительные изменения небных миндалин наблюдаются с первого дня, развивается регионарный лимфаденит, а не распространенная лимфоденопатия.
На основании проведенного дифференциального диагноза можно исключить диагноз лакунарной ангины.
Окончательный диагноз.
На основании данных анамнеза, объективного осмотра, данных лабораторных методов исследования, проведенной дифференциальной диагностики, которые подробно описаны в соответствующих разделах, можно поставить окончательный диагноз:
Основной диагноз : Инфекционный мононуклеоз, средней степени тяжести .
ОБОСНОВАНИЕ ДИАГНОЗА
Диагноз поставлен на основании:
1.История настоящего заболевания: Со слов больной, заболела остро 18.09.17 когда появилась слабость, наличие симптомов интоксикации(повышение температуры тела до 37.7С, сопровождающееся ознобом), боль в горле.
2. Синдрома тонзиллита : при осмотре зева наблюдается яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойным налетом беловато-желтого цвета.
3. Синдрома лимфоаденопатии: отчетливо увеличены подчелюстные лимфатические узлы, болезненны, не спаяны.
4. Синдрома гепатоспленомегалии: печень выступает из-под края реберной дуги на 2см.
5. Данных эпиданамнеза: Накануне заболевания перенесла переохлаждение. Воду пьет кипяченную. Личную гигиену соблюдает .
6. Данных инструментальных и лабораторных исследований: в ОАК лимфомоноцитоз, атипичные мононуклеары.
ПЛАН ЛЕЧЕНИЯ
1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
Дневник:
23.09.2017
Жалобы: Слабость, боль в горле, повышение температуры тела до 37.5С, редкий сухой кашель, увеличение лимфатических узлов.
АД – 120/80 мм рт. ст.
ЧСС – 76 уд. мин
ЧД – 19/мин
Температура тела – 37.5 С.
Объективно: Состояние средней тяжести.
Сознание ясное, контактна , ориентирована в месте и времени.
Кожные покровы и склеры обычной окраски, сухие, горячие на ощупь, сыпи нет, цианоза , акроцианоза нет. Носовое дыхание затруднено, отделяемое серозно-слизистое, скудное.
Слизистые оболочки: В зеве яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойными налетами беловато-желтого цвета. Легко снимаются шпателем, слизистая не кровоточит. Лимфатические узлы увеличены (подчелюстные), 1,5 *1, 0 см, болезненные, не спаяны между собой.
Над легкими везикулярное дыхание, хрипов нет. Тоны сердца ритмичные, звучные.
Язык влажный. Живот не увеличен, не вздут, при пальпации мягкий безболезненный. Печень увеличена на 2см.
Лабораторно: ОАК гемоглобин 143г/л, тромб. 167тыс, лейк. 5,5 тыс, лимфомоноцитоз: л /61%, м/ 15%, СОЭ 6мм/ч. АЛТ-856 е/л, АСТ 438е/л, ЩФ 312е/л .
Лечение: 1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
26.09. 17г
Жалобы: Слабость, боль в горле уменьшилась, редкий сухой кашель, увеличение лимфатических узлов.
АД – 120/80 мм рт. ст.
ЧСС – 80 уд. мин
ЧД – 18/мин
Температура тела – 36.6С
Объективно: Состояние средней тяжести.
Сознание ясное, контактна , ориентирована в месте и времени.
Кожные покровы и склеры обычной окраски, сухие, горячие на ощупь, сыпи нет, цианоза , акроцианоза нет. Носовое дыхание затруднено, отделяемое серозно-слизистое, скудное.
Слизистые оболочки: В зеве яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойными налетами беловато-желтого цвета. Легко снимаются шпателем, слизистая не кровоточит. Лимфатические узлы увеличены (подчелюстные), 1,5 *1, 0 см, болезненные, не спаяны между собой.
Над легкими везикулярное дыхание, хрипов нет. Тоны сердца ритмичные, звучные.
Язык влажный. Живот не увеличен, не вздут, при пальпации мягкий безболезненный. Печень увеличена на 2см.
Лабораторно: ОАК гемоглобин 143г/л, тромб. 167тыс, лейк. 5,5 тыс, лимфомоноцитоз: л /61%, м/ 15%, СОЭ 6мм/ч. АЛТ-856 е/л, АСТ 438е/л, ЩФ 312е/л .
Лечение: 1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
27.09.2017
Жалобы: Слабость, боль в горле уменьшилась,редкий сухой кашель, увеличение лимфатических узлов.
АД – 120/80 мм рт. ст.
ЧСС – 77 уд. мин
ЧД – 19/мин
Температура тела – 36.6С
Объективно: Состояние средней тяжести.
Сознание ясное, контактна , ориентирована в месте и времени.
Кожные покровы и склеры обычной окраски, сухие, горячие на ощупь, сыпи нет, цианоза , акроцианоза нет. Носовое дыхание затруднено, отделяемое серозно-слизистое, скудное.
Слизистые оболочки: В зеве яркая гиперемия дужек, задней стенки глотки. Миндалины гиперемированы, гипертрофированы, разрыхлены, отечны, с гнойными налетами беловато-желтого цвета. Легко снимаются шпателем, слизистая не кровоточит. Лимфатические узлы увеличены (подчелюстные), 1,5 *1, 0 см, болезненные, не спаяны между собой.
Над легкими везикулярное дыхание, хрипов нет. Тоны сердца ритмичные, звучные.
Язык влажный. Живот не увеличен, не вздут, при пальпации мягкий безболезненный. Печень увеличена на 2см.
Лабораторно: ОАК гемоглобин 143г/л, тромб. 167тыс, лейк. 5,5 тыс, лимфомоноцитоз: л /61%, м/ 15%, СОЭ 6мм/ч. АЛТ-856 е/л, АСТ 438е/л, ЩФ 312е/л .
Лечение: 1.Режим постельный . Диета: ОВД
2.Дезинтоксикационная терапия в/в капельно 10 дней
1раз в день:
Sol. Sterofundini 500,0 ml
Sol. Acidi ascorbinici 5%-5ml
Sol. Natrii chloridi 0,9-400,0ml
3.Антибактериальная терапия 10 дней :
Sol. Ceftriaxoni 2,0 в/в струйно 1 раз в день
4. Десенсибилизирующая средства 5 дней :
Sol. Dimedroli 1%-1ml
5. Гепатопротекторы 10 дней: Caps. Phosphoglivi 1к 3 раза в день внутрь во время еды.
6. Полоскание зева раствором антисептика :
Фурациллин 1:5000 , 3 раза в день.
Эпикриз
Больная Х.А.А. 1998 года рождения поступила 21.09.2017 года в 18 инфекционное отделение ГУЗ «Саратовская городская клиническая больница №2 им. В.И. Разумовского» с жалобами на слабость, боль в горле при глотании, повышение температуры тела до 37.5С, увеличение подчелюстных лимфатических узлов, сухой кашель.
Было проведено исследование: Общий анализ крови
Общий анализ мочи, Биохимический анализ крови, УЗИ органов брюшной стенки, Рентгенография грудной клетки, Яйца гельминтов не обнаружены.
Поставлен диагноз: Инфекционный мононуклеоз, средней степени тяжести.
Эффект от проведенной терапии имеется и характеризуется снижением всех симптомов возникших на момент болезни пациента и улучшением общего состояния больного.
Источник
1.ÎÀÊ, ÎÀÌ, ÁÕ, RW, ÂÈ×
2.ÓÇÈ ÎÁÏ
3.Ìàðêåðû èíôåêöèîííîãî ìîíîíóêëåîçà (êðîâü íà ìîíîíóêëåàðû).
ÄÀÍÍÛÅ ËÀÁÎÐÀÒÎÐÍÛÕ ÈÑÑËÅÄÎÂÀÍÈÈ
1. ÎÀÊ
Ýðèòðîöèòû 3,97 õ 10^12/ë
Hb115 ã/ë
Öâ. ïîê. 0.9
ÑÎÝ 12 ìì/÷
Ëåéêîöèòû 6,8 õ 10^9/ë
2.ÎÀÌ
Êîë-âî 100 ìë
Öâåò ñîë.-æåëò.
Óä. âåñ 1010
Ïðîçðà÷. ïðîçðà÷íàÿ
Ðåàêöèÿ êèñëàÿ
Áåëîê îòðèöàò.
Æåë÷íûå ïèãìåíòû îòðèöàò.
Ëåéêîöèòû 1-2 â ï. çð.
Ñëèçü Îòðèöàò
3. Áèîõèìè÷åñêèé àíàëèç êðîâè
íîðìà
Àëüáóìèíû 58,7 % 56,5- 66,5 %
a1 3,0 % 2,5- 5,0%
a2 6,5% 5,1- 9,2%
b 9,5% 8,1-12,2%
g 20,1% 12,8-19,0%
ÀËÀÒ 15 å/ë äî 30 å/ë
ÀÑÀÒ 37 å/ë äî 40 å/ë
Áèëëèð. îáù. 8,9 ìêìîëü/ë 8,5-20,5 ìêìîëü/ë
Áèëëèð. ïðÿìîé 1,4 ìêìîëü /ë 0-5,1 ìêìîëü/ë
Ùåë. Ôîñôàòàçà 259 å/ë
4. ÈÔÀ ñûâîðîòêè êðîâè íà íàëè÷èå àíòèòåë
![]()
Àíòè — ÍÂsAg
Àíòè ÍÂå íå âûÿâëåíû
RW
ÂÈ×
ÏÒÈ — 95%
5. ÓÇÈ îðãàíîâ áðþøíîé ïîëîñòè
Çàêëþ÷åíèå: äèôôóçíîå óâåëè÷åíèå ãðàíèö ïå÷åíè, æåë÷íûé ïóçûðü áåç îñîáåííîñòåé. Ñïëåíîìåãàëèÿ.
6. Êðîâü íà ìîíîíóêëåîç
Àòèïè÷íûå ìîíîíóêëåàðû 29%.
ÄÈÔÔÅÐÅÍÖÈÀËÜÍÛÉ ÄÈÀÃÍÎÇ
Èíôåêöèîííûé ìîíîíóêëåîç íåîáõîäèìî äèôôåðåíöèðîâàòü ñî ñëåäóþùèìè çàáîëåâàíèÿìè:
1. Äèôòåðèÿ îñòðîå èíôåêöèîííîå çàáîëåâàíèå, âûçûâàåìîå òîêñèãåííûìè êîðèíîáàêòåðèÿìè, êîòîðîå õàðàêòåðèçóåòñÿ ôèáðèíîçíûìè âîñïàëåíèåì â ìåñòå âõîäíûõ âîðîò è òîêñè÷åñêèì ïîðàæåíèåì ïðåèìóùåñòâåííî ñåðäå÷íî-ñîñóäèñòîé è íåðâíîé ñèñòåì. Èíêóáàöèîííûé ïåðèîä îò 2 äî 10 äíåé. Äèôòåðèÿ ãëîòêè èìååò íåñêîëüêî ôîðì: ëîêàëèçîâàííóþ, ðàñïðîñòðàíåííàÿ, ñóáòîêñè÷åñêóþ è òîêñè÷åñêóþ. Ïðè ëîêàëèçîâàííîé ôîðìå íàëåòû ðàñïîëàãàþòñÿ òîëüêî íà ìèíäàëèíàõ. Áîëåçíü, êàê è èíôåêöèîííûé ìîíîíóêëåîç (ÈÌ) íà÷èíàåòñÿ ñ îáùåãî íåäîìîãàíèÿ, ñíèæåíèÿ àïïåòèòà, ãîëîâíîé áîëè, íåçíà÷èòåëüíûõ áîëåé ïðè ãëîòàíèè. Òåìïåðàòóðà ïîâûøàåòñÿ äî 38-39º Ñ, äåðæèòñÿ îò íåñêîëüêèõ ÷àñîâ äî 2-3 ñóòîê è íîðìàëèçóåòñÿ äàæå áåç ëå÷åíèÿ ïðè ñîõðàíåíèè ìåñòíûõ ïðèçíàêîâ. Ìîãóò áûòü óìåðåííîå óâåëè÷åíèå ðåãèîíàðíûõ ëèìôîóçëîâ, ÷àùå ñ îáåèõ ñòîðîí. Îíè óìåðåííî áîëåçíåííû, ïîäâèæíû.  îòëè÷èè îò èíôåêöèîííîãî ìîíîíóêëåîçà, ïëåí÷àòàÿ ôîðìà äèôòåðèè ãëîòêè èìååò ðÿä ñâîèõ îñîáåííîñòåé. Ïëåíêà ñåðîâàòîãî öâåòà, ãëàäêàÿ ñ ïåðëàìóòðîâûì áëåñêîì, ÷åòêî î÷åð÷åííûìè êðàÿìè âñþ øàðîîáðàçíóþ è îòå÷íóþ ìèíäàëèíó. Ïëåíêà ñ òðóäîì ñíèìàåòñÿ, îáíàæàÿ êðîâîòî÷àùóþ ïîâåðõíîñòü. Ìîãóò îáðàçîâûâàòüñÿ íîâûå íàëåòû íà ìåñòå ðàíåå ñíÿòûõ. Ïëåíêà íå ðàñòèðàåòñÿ ìåæäó øïàòåëÿìè è òîíåò ïðè ïîãðóæåíèè â âîäó.
Ñïåöèôè÷åñêèìè îñëîæíåíèÿìè ïðè äèôòåðèè ìîãóò áûòü ïîðàæåíèÿ ñåðäå÷íî-ñîñóäèñòîé è íåðâíîé ñèñòåì, òîãäà êàê ïðè èíôåêöèîííîì ìîíîíóêëåîçå îíè íå âñòðå÷àþòñÿ âîâñå èëè êðàéíå ðåäêî.
2. Ñêàðëàòèíà îñòðàÿ àíòðîïîíîçíàÿ èíôåêöèÿ, âûçûâàåìàÿ β-ãåìîëèòè÷åñêèì ñòðåïòîêîêêîì ãðóïïû À è õàðàêòåðèçóþùàÿñÿ èíòîêñèêàöèåé, ïîðàæåíèåì çåâà, òî÷å÷íîé ýêçàíòåìîé è íåðåäêî ðåãèîíàðíûì ëèìôîàäåíèòîì.
Èíêóáàöèîííûé ïåðèîä â ñðåäíåì 5-6 äíåé, à ïðè ÈÌ îáû÷íî îêîëî 14 äíåé. Ñêàðëàòèíà íà÷èíàåòñÿ îñòðî ñ ëèõîðàäêè äî 38-39º Ñ è äàæå 40º Ñ, î÷åíü ÷àñòî ñîïðîâîæäàåòñÿ îäíîêðàòíîé èëè ìíîãîêðàòíîé ðâîòîé, ÷òî íå ÿâëÿåòñÿ ïðèçíàêîì ÈÌ. Íà ôîíå âûñîêîé òåìïåðàòóðû áîëüíûå îñòàþòñÿ ïîäâèæíûìè, âîçáóæäåííûìè, áîëòëèâûìè, êðè÷àò, ñòàíîâÿòñÿ òðåáîâàòåëüíûìè è ïëîõî óïðàâëÿåìû.  ñàìûõ òàæåëûõ ñëó÷àÿõ ðàçâèâàåòñÿ áðåä, áîëüíûå ñòàíîâÿòñÿ âÿëûìè, óãíåòåííûìè. Ïðè ÈÌ ëèõîðàäêà ìîæåò êîëåáàòüñÿ îò 4 äíåé äî 1 ìåñÿöà.
Ïîðàæåíèå çåâà ïðè ñêàðëàòèíå ïðåäñòàâëÿåò ñîáîé ÿðêóþ, ðàçëèòóþ ãèïåðåìèþ, îõâàòûâàþùóþ áîêîâûå ìèíäàëèíû (à ÷àñòî è âñå êîëüöî Ïèðîãîâà-Âàëüäåðà), äóæêè, ÿçû÷îê, ìÿãêîå íåáî è çàäíþþ ñòåíêó ãëîòêè è ðåçêî îáðûâàþòñÿ íà ìåñòå ïåðåõîäà ñëèçèñòîé ìÿãêîãî íåáà ê òâåðäîìó íåáó. Ëèíèÿ îáðûâà îáðàçóåò çàìåòíûå íåðîâíîñòè êðàÿ ãèïåðåìèè «ïûëàþùèé çåâ ñ ÿçûêàìè ïëàìåíè», ÷òî íå õàðàêòåðíî äëÿ ÈÌ ñ ôèáðèíîçíûìè íàëåòàìè, êîòîðûå ïðè ñêàðëàòèíå ïîÿâëÿþòñÿ êðàéíå ðåäêî è îáû÷íî ðàçâèâàþòñÿ ïðè î÷åíü òÿæåëûõ ñëó÷àÿõ. Ðåçêàÿ ãèïåðåìèÿ è îòåê çåâà ñîïðîâîæäàåòñÿ áîëÿìè â ãîðëå, íà êîòîðûå áîëüíûå æàëóþòñÿ ñ ïåðâûõ ÷àñîâ çàáîëåâàíèÿ, ÷òî ñîâñåì íå âñòðå÷àåòñÿ ïðè ÈÌ (áîëè íåçíà÷èòåëüíûå èëè ìîãóò âîâñå îòñóòñòâîâàòü).
Ïåðâè÷íûé ëèìôàäåíèò òîæå ÿâëÿåòñÿ ðàííèì ïðèçíàêîì ñêàðëàòèíû, ÷àùå îí äâóõñòîðîííèé, ðåæå îäíîñòîðîííèé. Óâåëè÷åííûå ëèìôîóçëû ïëîòíû íà îùóïü, áîëåçíåííû, òîãäà êàê ïðè ÈÌ îíè áîëåå ìÿãêîé êîíñèñòåíöèè, ñëàáî áîëåçíåííû.
Õàðàêòåðíûì ïðèçíàêîì ñêàðëàòèíû ÿâëÿåòñÿ ñûïü, êîòîðàÿ ïîÿâëÿåòñÿ íà 1-2 äåíü çàáîëåâàíèÿ. Îíà âñåãäà ðàñïîëàãàåòñÿ íà ôîíå ãèïåðåìèðîâàííîé êîæè: íà ñãèáàòåëüíûõ ïîâåðõíîñòÿõ êîíå÷íîñòåé, ïåðåäíåé è áîêîâîé ïîâåðõíîñòÿõ øåè, áîêîâûõ ïîâåðõíîñòÿõ ãðóäè. Íà æèâîòå, âíóòðåííåé è çàäíåé ïîâåðõíîñòÿõ áåäåð. Ñûïü èìååò âèä òî÷å÷íûé âèä. Ïðè ÈÌ ñûïü íå èìååò òàêîãî âèäà: îíà îáû÷íî ñîïðîâîæäàåòñÿ ãåðïåòè÷åñêèìè âûñûïàíèÿìè âî ðòó èëè â îáëàñòè ãåíèòàëèé.
3. Öèòîìåãàëîâèðóñíàÿ èíôåêöèÿ (ÖÌÂÈ) øèðîêî ðàñïðîñòðàíåííàÿ àíòðîïîíîçíàÿ èíôåêöèÿ èç ãðóïïû ãåðïåòè÷åñêèõ, â îáû÷íûõ óñëîâèÿõ ïðîòåêàþùàÿ êàê î÷åíü ëåãêàÿ ôîðìà çàáîëåâàíèÿ (ÎÐÇ-ïîäîáíîå, ìîíîíóêëåîçî-ïîäîáíîå).
Êëèíè÷åñêàÿ êàðòèíà ÖÌÂÈ âî ìíîãîì ìàëîèçó÷åí. Ïðèîáðåòåííàÿ ôîðìà ÖÌÂÈ ïðîòåêàåò êàê ãðèïïîïîäîáíûé ïðîöåññ. Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà îò ÈÌ îáîñíîâûâàåòñÿ íà îñíîâàíèè öèòîëîãè÷åñêîãî ìåòîäà, ïðè ýòîì âûÿâëÿþò öèòîìåãàëè÷åñêèå êëåòêè â îñàäêå ìî÷è, ñëþíû, ìîëîêà è äðóãèõ ñåêðåòîâ ïîñëå îêðàñêè ïî Ïàïàíèêîëó. Ìîæíî òàêæå âûÿâèòü àíòèòåëà ê âèðóñó ñ ïîìîùüþ ÈÔÀ, ÏÖÐ.
4. Êîðü îñòðîå âèðóñíîå àíòðîïîíîçíîå çàáîëåâàíèå, õàðàêòåðèçóþùååñÿ âûðàæåííîé èíòîêñèêàöèåé, êàòàðàëüíûì è êàòàðàëüíî-ãíîéíûì ðèíèòîì, ëàðèíãèòîì, êîíúþíêòèâèòîì, ñâîåîáðàçíîé ýíàíòåìîé (ïÿòíà Áåëüñêîãî-Ôèëàòîâà-Êîïëèêà) è ïàïóëåçíî-ïÿòíèñòîé ñûïüþ.
Çàáîëåâàíèå íà÷èíàåòñÿ îñòðî (èíêóáàöèîííûé ïåðèîä 9-11 äíåé) ñ ñèìïòîìîâ èíòîêñèêàöèè è êàòàðàëüíîãî âîñïàëåíèÿ ñëèçèñòûõ îáîëî÷åê. Ïîâûøàåòñÿ òåìïåðàòóðà äî 38-39 ºÑ. Âîçíèêàåò è íåóêëîííî ðàñòåò ðèíèò ñ îáèëüíûì, èíîãäà íåïðåðûâíûì èñòå÷åíèåì ñåðîçíîãî, ïîçæå ñåðîçíî-ãíîéíîãî ýêññóäàòà, ïîÿâëÿþòñÿ ïðèçíàêè ëàðèíãèòà ÷àñòûé, êîðîòêèé, ñóõîé, «ëàþùèé», ìó÷èòåëüíûé êàøåëü, îñèïëîñòü ãëîññà. Óêàçàííûå ñèìïòîìû íå õàðàêòåðíû äëÿ ÈÌ, íî êàøåëü ìîæåò íàáëþäàòüñÿ, îäíàêî, îí íå èìååò õàðàêòåð ìó÷èòåëüíîãî, «ëàþùåãî», à ðèíèò îòñóòñòâóåò âîâñå èëè æå îí âûðàæåí î÷åíü íåçíà÷èòåëüíî. Ïðè êîðè âñåãäà ðàçâèâàåòñÿ êîíúþíêòèâèò ñ îòåêîì è ãèïåðåìèåé ñëèçèñòîé îáîëî÷êè ãëàç, ñ ñåðîçíûì èëè ñåðîçíî-ãíîéíûì îòäåëÿåìûì, à òàêæå èíúåêöèÿìè ñîñóäîâ ñêëåð, ñëåçîòå÷åíèå, ñâåòîáîÿçíü.
Ê êîíöó 1-2 äíÿ ïîÿâëÿåòñÿ ñïåöèôè÷åñêèé äèàãíîñòè÷åñêèé ñèìïòîì êîðè ïÿòíà Áåëüñêîãî-Ôèëàòîâà-Êîïëèêà. Îíè ðàñïîëàãàþòñÿ âî ðòó íà ñëèçèñòîé îáîëî÷êå ùåê è èìåþò âèä ìàííîé êðóïû.  ðåäêèõ ñëó÷àÿõ îíè ìîãóò ñëèâàòüñÿ. Îäíîâðåìåííî ñ ïÿòíàìè Áåëüñêîãî-Ôèëàòîâà-Êîïëèêà ïîÿâëÿåòñÿ äðóãîé äèàãíîñòè÷åñêèé ñèìïòîì êîðè âûñûïàíèÿ íà êîæå. Ýëåìåíòû ñûïè èìåþò ïàïóëåçíî-ïÿòíèñòûé õàðàêòåð, ïîÿâëÿþòñÿ èçíà÷àëüíî íà ëèöå, øåå, çà óøàìè. Çàòåì îïóñêàþòñÿ íà 2-é äåíü íà òóëîâèùå, ðóêè, áåäðà, íà 3-é äåíü íà ãîëåíÿõ è ñòîïàõ. Ñûïü èìååò òåíäåíöèþ ê ñëèâàíèþ, ìîæåò ñîïðîâîæäàòüñÿ ëåãêèì çóäîì.
Êîíúþíêòèâèò, ïÿòíà Áåëüñêîãî-Ôèëàòîâà-Êîïëèêà, ñûïü ñàìûå õàðàêòåðíûå ñèìïòîìû êîðè, êîòîðûå íå âñòðå÷àþòñÿ ïðè ÈÌ.
5. Ýïèäåìè÷åñêèé ïàðîòèò îñòðîå âèðóñíîå çàáîëåâàíèå, õàðàêòåðèçóþùååñÿ ëèõîðàäêîé, îáùåé èíòîêñèêàöèåé, óâåëè÷åíèåì îäíîé èëè íåñêîëüêèõ ñëþííûõ æåëåç, íåðåäêî ïîðàæåíèåì äðóãèõ æåëåçèñòûõ îðãàíîâ è íåðâíîé ñèñòåìû.
Èíêóáàöèîííûé ïåðèîä äëèòñÿ ÷àùå 15-19 äíåé. Ïðîäðîìàëüíûé ïåðèîä âñòðå÷àåòñÿ ðåäêî.  òå÷åíèå 1-2 äíÿ áîëüíûå æàëóþòñÿ íà íåäîìîãàíèå, îáùóþ ñëàáîñòü, ðàçáèòîñòü, ãîëîâíóþ áîëü, áîëè â ìûøöàõ è ñóñòàâàõ, ñíèæåíèå àïïåòèòà.
 òèïè÷íûõ ñëó÷àÿõ çàáîëåâàíèå íà÷èíàåòñÿ îñòðî. Òåìïåðàòóðà ïîâûøàåòñÿ äî 38-40 ºÑ, íàáëþäàþòñÿ ïðèçíàêè îáùåé èíòîêñèêàöèè. Ëèõîðàäêà ÷àùå äîñòèãàåò ìàêñèìàëüíîé âûðàæåííîñòè íà 1-2-é äåíü çàáîëåâàíèÿ è ïðîäîëæàåòñÿ 4-7 äíåé ñ ïîñëåäóþùèì ëèòè÷åñêèì ñíèæåíèåì, ÷òî íå õàðàêòåðíî äëÿ ÈÌ, ãäå ëèõîðàäêà íå ñíèæàåòñÿ òàê ðåçêî.
Ïîðàæåíèå îêîëîóøíûõ ñëþííûõ æåëåç ïåðâûé è õàðàêòåðíûé ïðèçíàê áîëåçíè. Ïîÿâëÿåòñÿ ïðèïóõëîñòü è ðåçêàÿ áîëåçíåííîñòü â îáëàñòè îêîëîóøíûõ æåëåç ñíà÷àëà ñ îäíîé ñòîðîíû, çàòåì ñ äðóãîé ñòîðîíû. Îáëàñòü óâåëè÷åííîé æåëåçû áîëåçíåííà ïðè ïàëüïàöèè, ìÿãêîâàòî-òåñòîâàòîé êîíñèñòåíöèè. Âîçìîæíû ãèïåðìèÿ è îòå÷íîñòü ìèíäàëèí, íî â îòëè÷èè îò ÈÌ íà íèõ íåò íàëåòîâ. Ïðèïóõëîñòü æåëåç è ìèíäàëèí äåðæèòñÿ 2-3 äíÿ, çàòåì ïîñòåïåííî óìåíüøàåòñÿ, à ïðè ÈÌ ìèíäàëèíû ìåäëåííî óìåíüøàþòñÿ â òå÷åíèè âñåé áîëåçíè. Ïðè ïàðîòèòå áîëüíûå æàëóþòñÿ íà áîëè ïðè æåâàíèè, ðàçãîâîðå, ÷òî íå õàðàêòåðíî äëÿ ÈÌ. Ñïåöèôè÷åñêèì îñëîæíåíèåì ïàðîòèòà ìîãóò áûòü ïîðàæåíèÿ ÿè÷åê ó ìàëü÷èêîâ, ïðèçíàêè ìåíèíãîýíöåôàëèòà, îñòðûå ïàíêðåàòèòû. Âñå ýòè îñëîæíåíèÿ íå âñòðå÷àþòñÿ ïðè ÈÌ.
6. Ëèìôîãðàíóëåìàòîç (ËÃÌ) ñèñòåìíîå îïóõîëåâîå çàáîëåâàíèå ëèìôîèäíîé òêàíè è êðîâè.  îòëè÷èå îò ÈÌ ËÃÌ èìååò ïðîäîëæèòåëüíîå íà÷àëî. Çàáîëåâàíèå íà÷èíàåòñÿ ñ òàêèõ æàëîá êàê: íåîáúÿñíèìàÿ ñëàáîñòü, áûñòðàÿ óòîìëÿåìîñòü, ñíèæåíèå àïïåòèòà, ïîõóäàíèå, íàðóøåíèå ñíà. Çàòåì áîëüíûå îáðàùàþò âíèìàíèå íà óâåëè÷åíèå ëèìôîóçëîâ, ÷àùå â îáëàñòè øåè. Ñíà÷àëà, êàê ïðàâèëî, óâåëè÷èâàåòñÿ òîëüêî îäèí ëèìôîóçåë, äîñòèãàÿ âåñüìà îùóòèìûõ ðàçìåðîâ — 3-5-10 ñì, òîãäà êàê ïðè ÈÌ óâåëè÷èâàåòñÿ ãðóïïà ëèìôîóçëîâ. Îíè íåáîëüøèõ ðàçìåðîâ (1-3 ñì), íå ñïàÿíû ìåæäó ñîáîé, ïëîòíîâàòîé êîíñèñòåíöèè. ÈÌ ñîïðîâîæäàåòñÿ îáû÷íî ëèõîðàäêîé, ÷òî äîâîëüíî ðåäêî ïðèñóùå ËÃÌ. Êðîìå òîãî, äëÿ ÈÌ õàðàêòåðíî âîñïàëåíèå ìèíäàëèí ñ îòëîæåíèåì íà íèõ íàëåòà, ÷òî íå íàáëþäàåòñÿ ïðè ËÃÌ. Ïîñëå ïðîâåäåíèÿ îáû÷íîé ïðîòèâîâèðóñíîé, ïðîòèâîâîñïàëèòåëüíîé òåðàïèè ïðè ÈÌ èìååòñÿ îòâåò, ÷åãî íå ñêàæåøü ïðè ËÃÌ.
7. Îñòðûå ëåéêîçû îïóõîëè êðîâè, êîòîðûå âî ìíîãîì ñõîæè ïî êëèíèêå ñ ÈÌ. Íî èìåþòñÿ è ðàçëè÷èÿ: íà÷àëî ëåéêîçîâ áîëåå äëèòåëüíåå, äëÿ íèõ õàðàêòåðíà íåîáúÿñíèìàÿ ñëàáîñòü, óòîìëÿåìîñòü, òðåâîãà, óõóäøåíèå ñàìî÷óâñòâèÿ, ïîõóäàíèå.  îáåèõ ñëó÷àÿõ âîçìîæíû è óâåëè÷åíèå ëèìôîóçëîâ, è âîñïàëèòåëüíûå ÿâëåíèÿ íà ìèíäàëèíàõ. Îäíàêî, ïîñëå ïðîâåäåííîé òåðàïèè ïðèçíàêè ÈÌ ïðîõîäÿò â òå÷åíèå ìàêñèìóì ÷åðåç 1-2 ìåñÿöà, õîòÿ êàðòèíà êðîâè íîðìàëèçèðóåòñÿ òîëüêî ÷åðåç 3-6 ìåñÿöåâ. Íåìàëîâàæíûì äèôôåðåíöèàëüíûì ïðèçíàêîì ÿâëÿåòñÿ êàðòèíà êðîâè ïðè îñòðûõ ëåéêîçàõ è ÈÌ. Ïðè ëåéêîçàõ íàáëþäàþòñÿ ãðóáûå íàðóøåíèÿ â ñèñòåìå êðîâè â òîé èëè èíîé îáëàñòè â çàâèñèìîñòè îò ãåíåçà îïóõîëè, òîãäà êàê ïðè ÈÌ ïîâûøàþòñÿ ëèøü ìîíîíóêëåàðû.
8. Ãåïàòèòû âîñïàëèòåëüíûå çàáîëåâàíèÿ ïå÷åíè ðàçëè÷íîé ýòèîëîãèè (âèðóñû, òîêñè÷åñêèå è ìåäèêàìåíòîçíûå âåùåñòâà, ìåõàíè÷åñêàÿ îáòóðàöèÿ è ò.ï.), õàðàêòåðèçóþùèåñÿ ãåïàòîìåãàëèåé è íàðóøåíèåì ôóíêöèè ïå÷åíè. Äëÿ ãåïàòèòîâ, íàïðèìåð, âèðóñíûõ õàðàêòåðíû ãðóáûå íàðóøåíèÿ â áèîõèìè÷åñêîì àíàëèçå êðîâè. Ýòî óâåëè÷åíèå îáùåãî è ïðÿìîãî áèëèðóáèíà â äåñÿòêè ðàç, óâåëè÷åíèå ÀëÒ, ÀñÒ, ÊÔÊ, ùåëî÷íîé ôîñôîòàçû â íåñêîëüêî ðàç, òîãäà êàê äëÿ ÈÌ íå õàðàêòåðíû òàêèå ðåçêèå ñêà÷êè â àíàëèçàõ. Ãåïàòèòû ÷àñòî ñîïðîâîæäàþòñÿ æåëòóõîé, ÷òî ðåäêî íàáëþäàåòñÿ ïðè ÈÌ. Íî è ýòî íå ãëàâíîå â äèôôåðåíöèàëüíîé äèàãíîñòèêå.  àíàëèçå ìî÷è ó áîëüíûõ âèðóñíûìè ãåïàòèòàìè âûÿâëÿþòñÿ æåë÷íûå ïèãìåíòû, êîòîðûõ íåò ïðè ÈÌ. Îêîí÷àòåëüíî ðàçîáðàòüñÿ ñ äèàãíîçîì ïîìîãàþò ñïåöèôè÷åñêèå ñåðîëîãè÷åñêèå ðåàêöèè íà âèðóñíûå ãåïàòèòû.
ÊËÈÍÈ×ÅÑÊÈÉ ÄÈÀÃÍÎÇ È ÅÃÎ ÎÁÎÑÍÎÂÀÍÈÅ
Êëèíè÷åñêèé äèàãíîç: Èíôåêöèîííûé ìîíîíóêëåîç, òèïè÷íàÿ ôîðìà, ñðåäíåé ñòåïåíè òÿæåñòè.
— ïîñòàâëåí íà îñíîâàíèè:
— Æàëîá áîëüíîé
: íà ïðèïóõëîñòü îêîëîóøíûõ ëèìôàòè÷åñêèõ óçëîâ ñ îáåèõ ñòîðîí; íà íåáîëüøèå áîëè ïðè ãëîòàíèè, ïðèïóõëîñòü ãîðëà; ñóáôåáðèëüíóþ òåìïåðàòóðó â òå÷åíèå ïîñëåäíèõ 10-òè äíåé.
— Èñòîðèè íàñòîÿùåãî çàáîëåâàíèÿ
:
Ñ÷èòàåò ñåáÿ áîëüíîé â òå÷åíèå äâóõ íåäåëü. Êîãäà ïîñëå ïðàçäíèêîâ ìàìà çàìåòèëà óâåëè÷åíèå îêîëîóøíûõ è ïîä÷åëþñòíûõ ëèìôîóçëîâ. Ïîÿâèëèñü òåìïåðàòóðà äî ñóáôåáðèëüíûõ öèôð, íåçíà÷èòåëüíûå áîëè ïðè ãëîòàíèè, äèñêîìôîðò â ãîðëå. ×åðåç ñóòêè ïðèñîåäèíèëàñü ñëàáîñòü, ãîëîâíàÿ áîëü.
13 ìàÿ ìàìà áîëüíîé îáðàòèëàñü ó÷àñòêîâîìó ïåäèàòðó, êîòîðàÿ ïîñëå îñìîòðà ïîñòàâèëà äèàãíîç èíôåêöèîííûé ìîíîíóêëåîç è íàïðàâèëà â 4-þ èíôåêöèîííóþ áîëüíèöó.
— Äàííûõ ëàáîðàòîðíûõ ìåòîäîâ èññëåäîâàíèÿ
:
1. ÎÀÊ
Ýðèòðîöèòû 3,97 õ 10^12/ë
Hb 115 ã/ë
Öâ. ïîê. 0.9
ÑÎÝ 12 ìì/÷
Ëåéêîöèòû 6,8 õ 10^9/ë
2.ÎÀÌ (îò 14.05.04.)
Êîë-âî 100 ìë
Öâåò ñîë.-æåëò.
Óä. âåñ 1010
Ïðîçðà÷. ïðîçðà÷íàÿ
Ðåàêöèÿ êèñëàÿ
Áåëîê îòðèöàò.
Æåë÷íûå ïèãìåíòû îòðèöàò.
Ëåéêîöèòû 1-2 â ï. çð.
Ñëèçü Îòðèöàò
3. Áèîõèìè÷åñêèé àíàëèç êðîâè
íîðìà
Àëüáóìèíû 58,7 % 56,5- 66,5 %
a1 3,0 % 2,5- 5,0%
a2 6,5% 5,1- 9,2%
b 9,5% 8,1-12,2%
g 20,1% 12,8-19,0%
ÀËÀÒ 15 å/ë äî 30 å/ë
ÀÑÀÒ 37 å/ë äî 40 å/ë
Áèëëèð. îáù. 8,9 ìêìîëü/ë 8,5-20,5 ìêìîëü/ë
Áèëëèð. ïðÿìîé 1,4 ìêìîëü /ë 0-5,1 ìêìîëü/ë
Ùåë. Ôîñôàòàçà 259 å/ë
4. ÈÔÀ ñûâîðîòêè êðîâè íà íàëè÷èå àíòèòåë
![]()
Àíòè — ÍÂsAg
Àíòè ÍÂå íå âûÿâëåíû
RW
ÂÈ×
ÏÒÈ — 95%
5. ÓÇÈ îðãàíîâ áðþøíîé ïîëîñòè
Çàêëþ÷åíèå: äèôôóçíîå óâåëè÷åíèå ãðàíèö ïå÷åíè, æåë÷íûé ïóçûðü áåç îñîáåííîñòåé. Ñïëåíîìåãàëèÿ.
6. Êðîâü íà ìîíîíóêëåîç
Àòèïè÷íûå ìîíîíóêëåàðû 29%.
ËÅ×ÅÍÈÅ
1) Äèåòà-ñòîë ¹ 15.
2) Ðåæèì-ïàëàòíûé ñ îãðàíè÷åíèåì äâèãàòåëüíîé àêòèâíîñòè.
3) Ìåäèêàìåíòîçíàÿ òåðàïèÿ:
Rp.: Sol. Glucosae 5%-400,0 ml
Sol. As. Ascorbinici 5%-5,0 ml
D.S.: â/â êàïåëüíî.
Rp.: Sol. Natrii chloridi 0,9%-200,0 ml
Sol. Thiamini bromidi 3%-5,0 ml
D.S.: â/â êàïåëüíî.
Rp.: Tab. Ascorutini 0,25
D.S. 3 ðàçà â äåíü
Rp.: Caps. Vitrumjr #50
D.S. âíóòðü ïî 1 êàïñóëå ïîñëå åäû ñ óòðà â òå÷åíèè ìåñÿöà
Ïîëîñêàíèå ðòà ðàñòâîðîì ôóðàöèëèíà, äèîêèäèíà.
Ñîãðåâàþùèå ïîâÿçêè íà øåþ.
ÄÍÅÂÍÈÊ
16.05.11.
äèàãíîç ëå÷åíèå èíôåêöèîííûé ìîíîíóêëåîç
Ñîñòîÿíèå ñðåäíåé òÿæåñòè. Æàëîáû íà ñëàáîñòü, ïîâûøåíèå òåìïåðàòóðû äî 37º Ñ, ïîâûøåííóþ óòîìëÿåìîñòü, ñíèæåííûé àïïåòèò, îñèïëîñòü ãîëîñà.
Çåâ ãèïåðåìèðîâàí, îáëîæåí áåëûì íàëåòîì. ßçûê âëàæíûé, îáëîæåí ó êîðíÿ áåëûì íàëåòîì. Æèâîò ìÿãêèé, ïðè ïàëüïàöèè îòìå÷àåòñÿ íåçíà÷èòåëüíàÿ áîëåçíåííîñòü â îáëàñòè ïðàâîãî ïîäðåáåðüÿ. Ãåïàòîìåãàëèÿ.
Òîíû ñåðäöà ïðèãëóøåíû, ðèòìè÷íûå. ÀÄ 100/70 ìì.ðò.ñò., ×ÑÑ 76 óä. â ìèí. Íàä ë¸ãêèìè âûñëóøèâàåòñÿ âåçèêóëÿðíîå äûõàíèå, ×Ä-16 â ìèí. Ñòóë, äèóðåç ñîõðàíåíû, îáû÷íû.
Ëå÷åíèå ïåðåíîñèò õîðîøî. Ðåêîìåíäîâàíî ïðîäîëæèòü ëå÷åíèå.
17.05.11.
Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Àêòèâíûõ æàëîá íå ïðåäúÿâëÿåò.
Çåâ ãèïåðåìèðîâàí, ñëåäû íàëåòà. ßçûê âëàæíûé, ÷èñòûé.
Òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå. ÀÄ 100/70 ìì.ðò.ñò., ×ÑÑ 78 óä. â ìèí. Íàä ë¸ãêèìè âûñëóøèâàåòñÿ âåçèêóëÿðíîå äûõàíèå, ×Ä-16 â ìèí. Æèâîò ìÿãêèé, ïðè ïàëüïàöèè áåçáîëåçíåííûé. Ñòóë, äèóðåç ñîõðàíåíû, îáû÷íû.
Ëå÷åíèå ïåðåíîñèò õîðîøî. Ðåêîìåíäîâàíî ïðîäîëæèòü ëå÷åíèå.
ÝÒÀÏÍÛÉ ÝÏÈÊÐÈÇ
Áîëüíàÿ 1996 ãð, ïîñòóïèëà â èíôåêöèîííóþ áîëüíèöó ¹ 4 13.05.04. ñ æàëîáàìè íà íà ïðèïóõëîñòü îêîëîóøíûõ ëèìôàòè÷åñêèõ óçëîâ ñ îáåèõ ñòîðîí; íà íåáîëüøèå áîëè ïðè ãëîòàíèè, ïðèïóõëîñòü ãîðëà; ñóáôåáðèëüíóþ òåìïåðàòóðó â òå÷åíèå ïîñëåäíèõ 10-òè äíåé.
Èç èñòîðèè íàñòîÿùåãî çàáîëåâàíèÿ:
Ñ÷èòàåò ñåáÿ áîëüíîé â òå÷åíèå äâóõ íåäåëü. Êîãäà ïîñëå ïðàçäíèêîâ ìàìà çàìåòèëà óâåëè÷åíèå îêîëîóøíûõ è ïîä÷åëþñòíûõ ëèìôîóçëîâ. Ïîÿâèëèñü òåìïåðàòóðà äî ñóáôåáðèëüíûõ öèôð, íåçíà÷èòåëüíûå áîëè ïðè ãëîòàíèè, äèñêîìôîðò â ãîðëå. ×åðåç ñóòêè ïðèñîåäèíèëàñü ñëàáîñòü, ãîëîâíàÿ áîëü. 4 ìàÿ ìàìà áîëüíîé îáðàòèëàñü ó÷àñòêîâîìó ïåäèàòðó, êîòîðàÿ ïîñëå îñìîòðà ïîñòàâèëà äèàãíîç èíôåêöèîííûé ìîíîíóêëåîç è íàïðàâèëà â 4-þ èíôåêöèîííóþ áîëüíèöó.
Ïîñëå ïðîèçâåäåííîãî îáñëåäîâàíèÿ, áûë âûñòàâëåí äèàãíîç: Èíôåêöèîííûé ìîíîíóêëåîç, ñðåäíåòÿæåëàÿ ôîðìà
è íàçíà÷åíî ëå÷åíèå (äèåòà, îãðàíè÷åíèå äâèãàòåëüíîé àêòèâíîñòè, Sol. Glucosae, Sol. Añ. Ascorbinici, Sol. Thiaminibromidi, Ïîëèâèòàìèíû).  ðåçóëüòàòå ïðîâîäèìîãî ëå÷åíèÿ áîëüíàÿ îòìå÷àåò óëó÷øåíèå ñîñòîÿíèÿ. Ðåêîìåíäîâàíî ïðîäîëæèòü ëå÷åíèå.
Ïðîãíîç ïðè äàííîì çàáîëåâàíèè äëÿ æèçíè è òðóäîñïîñîáíîñòè áëàãîïðèÿòíûé.
ÈÑÏÎËÜÇÓÅÌÀß ËÈÒÅÐÀÒÓÐÀ
1. Øóâàëîâà Å.Ï. Èíôåêöèîííûå áîëåçíè, Ì., 2001 ã.
2. Í.Ä. Þùóê, Þ.ß. Âåíãåðîâà Ëåêöèè ïî èíôåêöèîííûì áîëåçíÿì. Ì., 1999 ã.
3. Êàçàíöåâ À.Ï., Ò.Ì. Çóáèê Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà èíôåêöèîííûõ áîëåçíåé. Ì., 1999 ã.
4. Ìàøêîâñêèé Ì.Ä. Ëåêàðñòâåííûå ñðåäñòâà. Ì., 2000ã
5. Ìàêîëêèí Â.È., Îâ÷àðåíêî Ñ.È. Âíóòðåííèå áîëåçíè. Ì., 1999 ã.
ñîäåðæàíèå ..
157
158
159 ..
Источник