Дифференциальный диагноз при сердечной астме

Автор Профессор Кузнецов Г.Э. На чтение 7 мин. Просмотров 47 Опубликовано 18.07.2019
Бронхиальная и сердечная астма – две наиболее тяжелые формы приступообразной одышки, которые всегда следует различать. Дифференциальная диагностика этих состояний чрезвычайно важна с точки зрения мер, необходимых для купирования приступа. Так, препараты, содержащие симпатомиметики, эффективны при купировании приступа бронхиальной астмы (БА), но их применение при сердечной астме (СА) неуместно, поскольку эти средства, повышая кровяное давление, увеличивает нагрузку на левый желудочек сердца и тем самым усугубляют состояние, вызвавшее СА.
Морфин улучшает состояние больного с СА, но значительно ухудшает состояние больного, страдающего БА, так как в результате снижения возбудимости дыхательного центра лишает его возможности компенсировать нарушение дыхания с помощью учащения и усиления дыхательных движений.
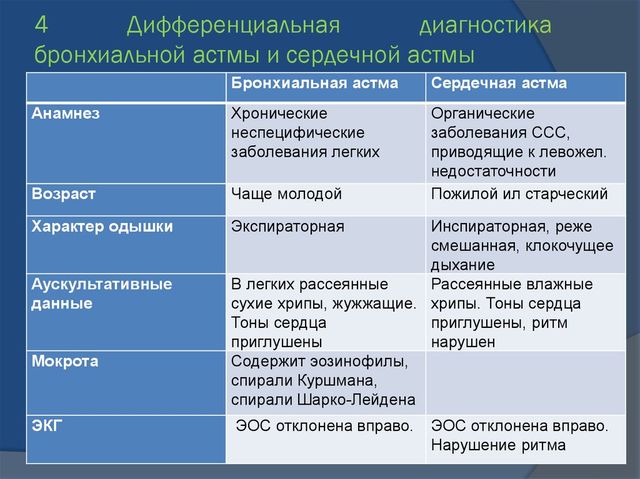
Приступы одышки у молодых людей обычно объясняются бронхиальной астмой; СА чаще встречается у пожилых лиц, страдающих гипертонией, пороками клапанов аорты, болезнями коронарных сосудов. Данные анамнеза могут быть весьма полезны, они обычно при БА указывают на наличие приступов одышки и в прошлом; приступы сердечной астмы также могут повторяться, иногда даже многократно один за другим, но данные о продолжительном характере этой болезни врачу сообщают очень редко.
Приступы, возникающие ночью, чаще имеют сердечную природу. Приступы БА также могут наблюдаться в ночные часы, но в виде исключения. Приступы, развивающиеся на основе определенного аллергического механизма, в ответ на определенный запах, вдыхание некоторых веществ, после приема лекарственного препарата или какой-либо пищи, можно рассматривать как проявление бронхиальной астмы.
Во время приступа БА выдох долгий, шумный и затрудненный (экспираторная одышка), а у больного, страдающего СА, наблюдается смешанный тип одышки или затруднение вдоха (инспираторная одышка). В период приступа БА вследствие напряженного форсированного дыхания и усиленной мышечной работы лицо больного краснеет, а затем становится багрово-цианотичным; при приступе СА отмечается бледный цианоз, тусклость кожных покровов, усиленное потоотделение.
При БА частота дыхания (число дыхательных движений в минуту) может не повышаться, а для СА всегда характерно тахипноэ. Характерно и положение тела больного БА: обычно он сидит, наклонившись вперед и опираясь руками о край кровати; наиболее напряжены мышцы живота и спины. При СА больной не занимает определенного положения: он может сидеть на кровати, но старается опустить ноги, если позволяют силы, может внезапно вскочить. В обоих случаях наблюдается выраженное беспокойство пациента.
Приступ сердечной астмы чаще сопровождается более выраженными проявлениями, чем приступ БА: бледное лицо, холодный пот, бледный цианоз, выпученные от страха глаза. При БА больной мучительно кашляет, но выделяется лишь небольшое количество плотной, густой, вязкой мокроты. В крайнем случае, только к концу приступа мокрота начинает отделяться легче и в большем количестве. При СА кашель наблюдается крайне редко. При прогрессировании состояния и переходе его в альвеолярный отек легких больной часто выделяет значительное количество пенистой, жидкой мокроты, которая может быть окрашена в розовый цвет из-за примеси крови. При отеке легкого мокрота столь обильна, что может выделяться без кашля и даже через нос.
Микроскопическое исследование мокроты при БА обнаруживает эозинофильные клетки, обычные спирали Куршмана и кристаллы Шарко-Лейдена, которые встречаются редко и их диагностическое значение не больше, чем эозинофильных клеток. Эти кристаллы являются продуктом распада эозинофильных клеток; центральные волокна характерных спиралей также являются продуктом эозинофильных клеток.
Мокрота, выделяющаяся при приступе сердечной астмы, содержит мало форменных элементов, но в ней в большом количестве присутствуют эритроциты.
Обычно выявляются симптомы заболевания, вызвавшего приступ СА: высокое кровяное давление, увеличение левой половины сердца, его расширение во все стороны. В качестве симптома гипертрофии левого желудочка можно обнаружить поднимающий толчок верхушки сердца, звучный второй тон на аорте, а как признак относительной недостаточности двухстворчатого клапана — систолический шум на верхушке или симптомы, характерные для порока аортальных клапанов.
У больного, страдающего БА, патологических изменений сердца обычно не наблюдается, но при длительном течении БА, если возникла эмфизема легкого, можно выявить признаки легочного сердца, звучность второго легочного тона и — как признак расширения правого желудочка — смещение верхушечного толчка сердца. Изменения электрокардиографии (ЭКГ) не характерны, так как они могут возникнуть и во время приступа БА. Наиболее часто выявляется тахикардия, при сердечной астме – перегрузка левого желудочка.
Не исключено, что БА может сочетаться с сердечной патологией.
Во время приступа СА пульс учащен, и, несмотря на наличие гипертонии, обычно слабого наполненеия или нитевидный. Во время приступа БА пульс не имеет характерных особенностей.
Во время приступа бронхиальной астмы вследствие затруднения выдоха в легкие попадает больше воздуха, чем выделяется, поэтому границы легких расширяются (острое увеличение объема легких). Нижние границы легких перкуторно определяются ниже, чем в норме, поля Кренига расширены, грудная клетка находится в состоянии вдоха, амплитуда движения обычно мала.
При длительном течении БА это состояние приводит к эмфиземе легких, формированию «бочкообразной» грудной клетки. У молодых людей эмфизема почти всегда возникает в результате БА. При СА симптомы эмфиземы встречаются только в том случае, если заболевание, вызывающее приступы СА, развивается у больного, страдающего эмфиземой легких. Для БА характерно наличие гудящих и свистящих хрипов при выслушивании легких, а также большое разнообразие бронхиальных шумов.
Во время приступа сердечной астмы над нижними долями легких прослушиваются небольшие влажные хрипы, которые позднее нарастают, а при развитии отека легких эти хрипы прослушиваются над всем легким. Особое затруднение в дифференциальной диагностике вызывают сухие хрипы при аускультации легких во время приступа сердечной астмы. Как правило, они лучше определяются в нижних отделах, в то время как при бронхиальной астме выслушиваются чаще над всеми легочными полями. В последнем случае признаки бронхоспазма выявляются дистанционно в момент выдоха.
Исследования дыхательной функции при БА дают характерные результаты, но в период острого приступа БА, особенно же во время приступа СА проведение этих исследований не представляется возможным.
Как было подмечено еще старыми клиницистами, приступ БА реже имеет смертельный исход, приступ же СА часто заканчивается смертью больного. Однако смертельный исход приступа не исключает диагноза БА.
У пациентов с кардиальной патологией могут наблюдаться приступы одышки, которые часто возникают в ночное время, но их не во всех случаях можно рассматривать как приступы СА, они не сопровождаются отеком легких (интерстициальным или альвеолярным) и проходят сами по себе.
Границу между ночным приступом одышки и состоянием СА провести нельзя; по сути дела, и патогенез этих состояний одинаков.
Ночной приступ одышки могут вызвать: горизонтальное положение тела больного во время сна; сам по себе сон, снижая возбудимость дыхательного центра, вследствие рефлекторно усиленного дыхания, гипервентиляции, приводит к такому застою в легких, который не наблюдается в состоянии бодрствования; плохие сны, которые повышают кровяное давление; снижение деятельности мышц в покое, вызывающее венозный застой в мышцах (в таком случае какое-либо движение внезапно повышает количество венозной крови, поступающей в правое предсердие); повышение количества циркулирующей крови в результате «рассасывания» скрытых отеков.
Эти приступы иногда проявляются только в том, что больной просыпается оттого, что ему трудно дышать, но стоит ему сесть и свесить ноги, как дышать становится легче, и через несколько минут одышка проходит.
Приступы одышки, похожие на приступ БА, могут возникать у больных, страдающих эмфиземой легких или хроническим бронхитом. В этих случаях принято говорить об астматическом бронхите. Острые патологии дыхательных путей (пневмония, туберкулез, грипп) также могут сопровождаться приступами одышки.
Опухоли средостения, аневризма аорты, увеличение лимфатических желез, туберкулез лимфоузлов ворот легких, вызывающие сдавление блуждающего нерва, а также окклюзии или сужение дыхательных путей могут вызывать приступообразную одышку типа БА (псевдоастма).
Источник
Несмотря на многие сходные проявления, сердечная астма и бронхиальная астма имеют отличительные признаки, позволяющие дифференцировать их друг от друга. Это важно для проведения правильной диагностики и назначения лечения, так как эти состояния в корне отличаются происхождением и требуют разных методов воздействия.
Что представляют собой заболевания
Оба вида проявляются приступами удушья, но вызываются они совершенно разными причинами. Сердечную форму нельзя считать самостоятельным заболеванием, так как она является следствием наличия у больного нескольких проблем с сердечно-сосудистой системой, приводящих к развитию сердечной недостаточности.
Бронхиальная астма – это отдельное заболевание, чаще всего аллергической природы, поражающее легкие и бронхи, но никак не связанное с сердечной деятельностью. В этом состоит основное отличие бронхиальной астмы от сердечной астмы. Для назначения лечения важно различать эти два состояния, так как воздействовать на них нужно различными методами и препаратами.
Грамотная диф. диагностика бронхиальной астмы и сердечной астмы помогает распознать картину заболевания и начать его лечение на самых ранних стадиях, задолго до развития осложнений.
Почему возникает сердечная астма
Приступ сильного удушья, который возникает при различных кардиологических проблемах, принято называть сердечной астмой. Это состояние нужно вовремя распознавать, так как оно может сопровождать такое опасное для жизни больного заболевание, как инфаркт миокарда. Также приступ может развиться при разных типах пороков сердца, кардиосклерозе и других заболеваниях, сопровождающихся сердечной недостаточностью.
Сердечная форма астмы возникает как проявление недостаточности левого желудочка, вызванной застоем крови в малом круге кровообращения и отеком легких. Приступ развивается внезапно, начинаясь с одышки и переходя в сильный, надсадный кашель сухого типа, ощущением недостатка воздуха, страхом смерти и другими симптомами.
Больному нужна срочная помощь, добиться купирования приступа можно приемом нитроглицерина и других нитратов, а также иных препаратов по назначению врача. Так как причиной такого состояния может быть инфаркт, больному нужно вызвать скорую помощь и госпитализировать его.
Причины развития бронхиальной астмы
Особенность бронхиальной астмы состоит в том, что это заболевание имеет воспалительную природу, поражает дыхательные пути и клеточные элементы. В основном эта болезнь имеет аллергическое или иммунологическое происхождение, сопровождается сильнейшими приступами удушья с характерными признаками.
 При астме такого происхождения возникает обструкция дыхательных путей, не позволяющая больному выдохнуть воздух, сопровождающаяся бронхоспазмом, повышенной секрецией мокроты и отеком слизистых оболочек бронхов.
При астме такого происхождения возникает обструкция дыхательных путей, не позволяющая больному выдохнуть воздух, сопровождающаяся бронхоспазмом, повышенной секрецией мокроты и отеком слизистых оболочек бронхов.
При обследовании при подозрении на наличие такой астмы проводится бронхоальвеолярный лаваж. Это диагностический смыв нейтральным раствором легких и бронхов, исследование которого позволяет установить точную причину заболевания.
Различия и сходства между бронхиальной и сердечной астмой
Отличие сердечной астмы от бронхиальной заключается в различной природе заболеваний и проявляется разными признаками:
-
 Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин.
Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин. - Бронхиальная астма обычно начинается в раннем возрасте, может быть наследственным заболеванием, вызываться экологическими и профессиональными факторами. Она проявляется спазмом бронхов, при котором человек не может выдохнуть воздух. Состояние сопровождается свистящими хрипами, разлитым цианозом из-за нехватки кислорода, наличием малого количества прозрачной, стекловидной мокроты. Ее появление свидетельствует о завершении приступа. При нем больной старается находиться сидя или опираться на руки, его конечности остаются теплыми. Прием Нитроглицерина не улучшает состояния больного.Характерными отличиями при разных типах астмы является отхождение мокроты и тип удушья. При сердечной астме появление мокроты означает ухудшение состояния, а при бронхиальной – наоборот, завершение приступа с облегчением состояния больного. При сердечной форме больной никак не может вдохнуть воздух, а при бронхиальной – его выдохнуть.
Различия между заболеваниями очень важны, так как для лечения используются совершенно разные препараты и способы.
Применяемые методы диагностики
Дифференциальная диагностика сердечной и бронхиальной астмы предусматривает использование различных методов обследования. При подозрении на бронхиальное происхождение приступов применяются следующие способы обследования:
-
 Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.
Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких. - Пикфлоуметрия помогает вычислить пиковую скорость выдоха, которая является на только способом диагностики, но и методом определения правильности назначенного лечения.
Кроме этих способов, больного опрашивают, узнают, имелись ли случаи заболевания в роду, осматривают, прослушивая легкие, отдают на анализ мокроту, сдают кровь, а также проводят различные аллергологические пробы.
Для выявления сердечной формы и ее дифференциации от других заболеваний со сходными признаками (астматического бронхита, стеноза гортани, уремической одышки, медиастинального синдрома, истерического припадка) применяются следующие методики:
- осмотр пациента;
- сбор анамнеза;
- ЭКГ;
- рентгенография области грудной клетки.
При сердечной астме присутствуют шумы при дыхании, но они все равно отличаются от звуков при бронхиальных проявлениях, позволяют уловить глухие тона сердца и разграничить проявления разных состояний.
После получения полноценных данных и выявления картины заболевания врач может поставить точный диагноз и начать правильное, целевое лечение. Так как сердечные приступы несут непосредственную опасность жизни пациента и могут быть проявлением инфаркта миокарда, при котором уровень выживаемости больных зависит от скорости госпитализации, человеку нужно обязательно вызывать «скорую помощь» для предотвращения ухудшения состояния.
Бронхиальная астма имеет хроническое течение и требует постоянного применения выписанных врачом препаратов, прохождения специализированного лечения для снижения частоты и тяжести приступов.
Источник


