Для чего нужна программа кори

Корь – это вирусное острое заболевание, которое передается воздушно-капельным путем и проявляется сильной интоксикацией, лихорадкой, характерными этапными высыпаниями на коже и катаральным воспалением слизистых носоглотки и глаз.
Поэтому если есть хотя бы минимальное подозрение, что ребенок или взрослый пациент заразился корью — необходимо обращаться к врачу-инфекционисту. Но при этом в несложных случаях при отсутствии необходимости госпитализации ребенка в инфекционное отделение лечением и наблюдением ребенка после уточнения диагноза кори занимается врач-педиатр.
Диагностика кори
Часто врач (педиатр или детский инфекционист) ставит предварительный диагноз на основе сбора жалоб, анализе анамнеза и осмотре пациента. Но в ряде случаев необходимо провести еще ряд анализов, чтобы не спутать корь с краснухой, инфекционной эритемой или скарлатиной.
С целью диагностики этого инфекционного заболевания проводятся следующие исследования:
- общий анализ крови (развернутый) – чаще всего при кори отмечается снижение лейкоцитов, лимфоцитов, нейтрофилов, моноцитов и эозинофилов и повышение СОЭ;
- общий анализ мочи для исключения воспалительных процессов мочевыделительной системы на фоне кори, но в остром периоде кори могут отмечаться небольшое количество белка (следы) и умеренное повышение лейкоцитов;
- иммуноферментные анализы, определяющие наличие антител к вирусу кори (реакцию торможения гемагглютинации и реакцию нейтрализации), реже проводят реакцию иммунофлюоресценции.
Чтобы исключить вероятность возникновения осложнения в виде вирусной пневмонии по показаниям проводиться рентгенография органов грудной клетки.
Лечение кори
Обычно лечение кори проводят дома. Врач будет вас периодически посещать в этот период и следить за течением болезни. Он выпишет вам необходимые лекарства, порекомендует хорошо питаться и пить много жидкости, а также принимать витамины А и С.
Лечение в инфекционном отделении больницы требуется:
- если возникли серьезные осложнения;
- тяжелое течение болезни, сильное отравление организма (интоксикация);
- невозможно изолировать больного от других членов коллектива (в интернате или в армии).
Специальных лекарственных средств для борьбы с вирусом кори не существует. Поэтому терапия направлена на устранение или облегчение симптомов заболевания и профилактику бактериальных осложнений.
При кори нужно обратить внимание на следующие моменты:
- постельный режим до нормализации температуры тела и улучшения самочувствия;
- в помещении, где находится пациент, должна обязательно проводиться регулярная влажная уборка и проветривание;
- так как вирус часто вызывает светобоязнь и конъюнктивит, и яркий свет вызывает крайне неприятные ощущения – комната должна быть затемнена днем (закрытые шторы) или включенная настольная лампа вместо люстры;
- часто вирус кори раздражающе действует на клетки головного мозга и провоцирует бессонницу – нарушения сна могут значительно усугубить самочувствие ребенка, поэтому сон у больных корью имеет большое значение для скорейшего выздоровления – родители должны стараться, чтобы малыш ложился спать вовремя
- крайне важно обильное витаминизированное питье и солевые растворы типа Регидрон, Хумана электролит;
- питание – дробное, калорийное, дополнительно обогащенное витаминами А и С, при этом пища должна быть легкой и не раздражать желудок и кишечник (полужидкие каши, суп-пюре, тушенные овощи, паровые котлеты, кисломолочные продукты);
- из рациона больного должна быть полностью исключена все раздражающая пища, аллергенные продукты, маринады, копчености, жирные и жареные блюда.
Из медикаментозных средств чаще всего назначаются:
- жаропонижающие препараты в детских формах и с соблюдение разовых и суточных доз;
- антигистаминные средства;
- противокашлевые лекарственные средства в основном для лечения сухого раздражающего кашля;
- противовирусные средства (цитокины, интерфероны, противокоревой иммуноглобулин).
Антибиотики при кори назначаются только при наслоении бактериальных осложнений.
Профилактика болезни
В настоящее время корь относится к управляемым инфекциям и входит в программу вакцинации ВОЗ. Обязательная иммунизация против этой инфекционной болезни проводится во всех странах мира. Охват подлежащих вакцинации составляет не менее 98-99%. Смертность от кори была связана с большой заразностью и возникновением опасных для жизни осложнений (тяжелых пневмоний и энцефалитов, воспалений почек и сердца).
Профилактика кори осуществляется живой коревой вакциной:
- детей в 12 месяцев и 6 лет;
- взрослых пациентов до 35 лет, которые не имеют сведения о прививках.
Родители должны знать, что у 5-10% детей возможна реакция на вакцину, которая напоминает слабую форму кори. Эти явления могут появиться на 5-15 день после прививки и проходят без лечения за 2-3 дня.
Важно помнить, что только массовая вакцинация превратила корь из смертельно опасной болезни, в рядовую, но крайне неприятную детскую инфекцию.
врач — педиатр Сазонова Ольга Ивановна
Источник
Корь считается одним из самых опасных и заразных инфекционных вирусных заболеваний, лекарств от которого не существует. По данным ВОЗ, ежегодно в мире его диагностируют примерно у 40 миллионов детей, более 800 тысяч из них умирают либо от самой инфекции, либо от осложнений, вызванных этим заболеванием. Тем не менее ошибочно полагать, что корь опасна исключительно в детском возрасте, не меньшую угрозу она представляет и для взрослых людей. Причем у тех, кто не был вакцинирован, болезнь зачастую протекает особенно тяжело.
jizn.inf
— Корь — высокозаразное заболевание. Индекс контагиозности (свойства инфекционной болезни передаваться от зараженных пациентов здоровым людям) у непривитых — около 100%. Поэтому взрослый человек, не переносивший ранее это заболевание и не проходивший вакцинацию, но при этом имевший контакт с больным корью, конечно же, заболеет, — объясняет заведующий кафедрой инфекционных болезней и детских инфекций БелМАПО, профессор, доктор медицинских наук, врач-инфекционист высшей квалификационной категории Анна Ключарева.
— Как распознать заболевание, если его симптомы поначалу напоминают банальную простуду или грипп?

— Вирус кори обычно передается через прямой контакт, а также по воздуху, инфицирует слизистую оболочку, а затем распространяется по организму. Инкубационный период от момента заражения до первых признаков заболевания (в это время идет активная репродукция вируса) продолжается 7—14 дней, чаще 10—12 дней.
Следующий период — катаральный. Первым его признаком обычно является значительное повышение температуры, он продолжается от 4 до 7 дней. На этой стадии появляются кашель, насморк, покраснение глаз и слезотечение. Врач при тщательном осмотре слизистой оболочки рта увидит мелкие белые пятна на внутренней поверхности щек на уровне малых коренных зубов, а также энантему (сыпь) на слизистой зева.
Третий период — разгар заболевания. Его еще называют периодом высыпаний. Характеризуется усилением лихорадки и интоксикации, сохраняется кашель, появляется сыпь — яркая, пятнистая, несколько возвышающаяся над уровнем кожи (пятнистопапулезная). Характерна этапность высыпания: в первый день — на лице и верхней части шеи, во второй день — на туловище и плечах, в третий день — на предплечьях и голенях. Вначале сыпь образуется в виде отдельных элементов, а затем сливается, держится 5—6 дней и постепенно исчезает. Угасание сыпи происходит в той же последовательности. После сыпи остается пигментация (на 7—10 дней) и шелушение, кожа выглядит как грязная.
Для кори характерен большой спектр осложнений. В период высыпаний чаще регистрируются пневмония, ложный круп, энцефалит. В любые сроки развиваются осложнения, связанные с присоединением бактериальных инфекций — пневмоний, отитов, синуситов и других. Тяжелое течение кори, ее осложнения могут закончиться летальным исходом.
— Что в первую очередь нужно сделать человеку, подозревающему, что он заразился корью?
— Главное — избегать любых контактов, чтобы не заразить окружающих. Противовирусной терапии против кори нет (в отличие от того же гриппа), поэтому
не надо использовать множество лекарственных препаратов, которые предлагает “всезнающий” интернет. Обязателен осмотр врача, который поставит диагноз, определит, что делать с теми, кто был в контакте с пациентом, и в случае подтверждения диагноза госпитализирует заболевшего.
— Чем опасна корь при беременности?
— Эта болезнь способствует преждевременным родам, спонтанным абортам, рождению маловесных детей. При заболевании корью в первом триместре могут развиться пороки развития плода, но их частота невысока в сравнении, например, с краснухой.
— Если человеку сделали прививку от кори в детстве, то есть — один раз за всю жизнь, может ли он заразиться? И как часто нужно прививаться от кори?
— Вакцинируют против кори дважды. Первый раз — в возрасте 1 года, ревакцинация — в 6 лет. После первой прививки иммунитет формируется у 85% детей, после второй — у 95—99%. Если вакцинировано все население, то формируется коллективный иммунитет, это означает, что заболеваний корью нет вообще. Однако среди взрослых иммунитет после вакцинации может ослабеть, и тогда возможность повторного заболевания существует. Корь при этом протекает легко, периоды не так выражены, сыпь более кратковременна. Если пациент не обратится к врачу, диагноз, скорее всего, не будет установлен, и в окружении такого пациента могут быть случаи заболевания среди неиммунных, например, у детей до года, которые еще не вакцинированы.
Как правило, эпидемиологи тщательно расследуют контакты и решают, кого следует вакцинировать в качестве предупреждения заболевания — осуществляется постконтактная вакцинопрофилактика. Если она проведена своевременно, иммунитет выработается быстрее, чем вирус накопится в достаточном количестве, и “контактеры” корью не заболеют или перенесут ее в очень легкой форме, без осложнений и летальных исходов.

mtdata.ru
В ТЕМУ
• ВОЗ утверждает, что масштабы распространения кори с прошлого года стали крупнейшими за последние 10 лет. На территории Европы в 2018 году зафиксированы десятки тысяч случаев этого заболевания. Почти половина инфицированных приходится на Украину. Не осталась в стороне от этой пугающей тенденции и Россия, где заболеваемость корью увеличилась более чем в 12 раз. Одной из главных причин эксперты называют массовый немотивированный отказ от прививок.
• В 2018 году в Украине корью заболели почти 55 тысяч человек, 16 из них умерли от осложнений. С начала 2019 года на территории Украины от кори умерли восемь человек. Такие цифры в своем еженедельном отчете приводит пресс-служба Центра общественного здоровья МОЗ Украины.
• В 2018 году в нашей стране было выявлено 254 случаев кори, а с начала 2019-го — два, сообщила главный государственный санитарный врач Беларуси Наталья Жукова в эфире телеканала “Беларусь 1”:
— Благодаря высокому уровню вакцинации населения мы не прогнозируем каких-либо событий, связанных с заболеваемостью корью. Вместе с тем завозные случаи есть, единично они регистрируются.
ВОЗМОЖНЫЕ ПРИЧИНЫ ВСПЫШКИ ЗАБОЛЕВАЕМОСТИ
Эксперты называют множество причин, по которым вирус кори вернулся, — начиная с развития туризма и заканчивая ростом количества отказов от прививок, пишет сайт medbe.ru
Причина № 1: мы живем в мире путешественников.
Корь почти беспрепятственно странствует по миру на плечах многомиллионных армий туристов и гаст-арбайтеров. Например, ЦКЗ США официально назвал причиной недавней вспышки кори в Нью-Йорке поездки в Израиль и Украину. “Люди недооценивают риски, связанные с зарубежными поездками. Большинство думает о том, чтобы сделать красивые снимки с африканского сафари, но не учитывают риски при поездках в такие места. Среди стран с повышенным риском заражения корью сегодня можно назвать Францию, Грецию, Англию и Филиппины”, — говорит американский эксперт Джулия Пивоз, заведующая инфекционным отделением детской больницы имени Джозефа Санзари в Хакенсаке (штат Нью-Джерси). По словам инфекциониста, туристу не обязательно обниматься с больным человеком, чтобы заразиться корью. Достаточно попасть на местную вечеринку, прогуляться по торговому центру или сесть в самолете рядом с носителем вируса.
Причина № 2: корь необычайно заразная.
Вирус кори очень легко передается воздушно-капельным путем, причем жизнеспособные частицы способны задерживаться в воздухе до двух часов после того, как их носитель покинул помещение. По словам специалистов, невакцинированные люди после вдыхания вируса заболевают с вероятностью 90—100%. Вот почему одного похода в магазин или аптеку достаточно, чтобы восприимчивый к инфекции человек слег с опасной инфекцией.
Причина № 3: отказ от вакцинации.
В 2017 году доктор Натан Ло из Стэнфордского университета опубликовал отчет, согласно которому, сокращение числа вакцинированных детей от 2 до 11 лет всего на 5% утроит количество ежегодных случаев заболевания корью в этой возрастной группе. Большинство из них можно предотвратить с помощью безопасной вакцины. В округе Кларк (штат Вашингтон), где зарегистрированы почти все случаи заболевания во время последней вспышки кори в США, уровень вакцинации составлял всего 78%. Большинство заболевших не были привиты. А ведь во всем мире маленькие дети получают КПК — тройную вакцину против кори (К), эпидемического паротита (П) и краснухи (К). Районы с большим количеством непривитых детей и взрослых стали настоящей головной болью для врачей, хотя эта вакцина сегодня бесплатная и общедоступная.
konopelko@sb.by
Источник
Корь – это высокозаразная вирусная инфекция, с преимущественно воздушно-капельной передачей возбудителя. Вероятность заболеть корью высокая, даже при коротком контакте с больным.
До введения плановой вакцинации против кори, максимальная заболеваемость наблюдалась у пациентов младше шестнадцати лет. При этом, корь у детей до двух лет жизни часто заканчивалась летально.
В связи с этим, долгое время корь имела более “стрессовое” название “детский мор (чума)”.
Внимание! По данным ВОЗ за 2018 год из 10 миллионов заболевших корью умерли 140 тысяч.(информация ВОЗ от 5 декабря 2019 года)
Основные жертвы заболевания – дети до 5 лет, которые не прошли вакцинацию. То есть самая беззащитная часть населения. Генеральный директор ВОЗ Тедрос Аданом Гебреисус особо подчеркнул, что корь относится к особо контролируемым заболеваниям. Тем не менее по его словам в 2019 году ситуация стала еще хуже. Количество случаев заражения увеличилось почти в 3 раза по сравнению с 2018 годом.
Подчеркнем – пробел в вакцинации.
Что такое корь
Корь – это острое антропонозное (основным носителем вируса является пациент с корью) вирусное заболевание, сопровождающееся появлением интоксикационно-лихорадочной симптоматики, поражения ВДП (верхние дыхательные пути), а также появление специфической сыпи на слизистых ротовой полости и коже.
Корь относится к классическим ДКИ (детские капельные инфекции), поэтому у взрослых заболевание регистрируется реже. Однако у пациентов старшего возраста корь протекает тяжелее и чаще сопровождается развитием тяжелых осложнений.
Внимание! Прививка от кори не является гарантией защиты от заболевания.
Корь после прививки регистрируется у семидесяти процентов вакцинированных людей. Это обусловлено тем, что прививка от кори поддерживает напряженный иммунитет в течение десяти-пятнадцати лет, в дальнейшем происходит значительное снижение противокоревого иммунитета.
Поэтому максимальное количество заболевших корью (из числа вакцинированных) наблюдается среди школьников старших классов, студентов, новобранцев в армии и т.д.
В связи с этим, многие родители выясняют для чего вообще нужна прививка от кори детям?
Справочно. Вакцина от кори снижает риск развития тяжелых осложнений данного заболевания. Вакцинированные пациенты, как правило, переносят заболевание в стертой форме.
Код кори по МКБ10 – В05. Дополнительно, после основного указывается уточняющий код:
- 0 – для кори, осложненной энцефалитами (В05.0);
- 1- для кори, осложненной менингитами;
- 2- для заболевания, осложненного пневмонией;
- 3- для кори, сопровождающейся развитием отита;
- 4- для кори с развитием кишечных осложнений;
- 8- для заболевания, сопровождающегося развитием других уточненных осложнений (коревой кератит);
- 9- для неосложненной кори.
Возбудитель кори
Возбудитель кори относится к семействам парамиксовирусов. В окружающей среде коревые вирусы быстро разрушаются, поэтому заражение происходит непосредственно при контакте с инфицированным человеком (вирусы содержатся в слюне, мокроте и т.д.).
Справочно. На одежде, игрушках, посуде и т.д. вирусы быстро инактивируются. Поэтому контактно-бытовой механизм передачи вируса практически не влияет на распространение кори.
При низкой температуре возбудитель дольше способен сохраняться окружающей среде.
Вирус кори способен распространяться на большие расстояния. С потоком воздуха пылевые частицы, содержащие вирус, могут перемещаться в соседние комнаты, на лестничные площадки и .т.д.
Внимание. Максимальная восприимчивость к кори отмечается у детей от года до пяти лет. Дети до трех месяцев, рожденные от вакцинированной или болевшей корью матери, не болеют.
 У непривитых и не переболевших корью высокий уровень восприимчивости к вирусу сохраняется всю жизнь. Такие пациенты могут заболеть корью после мимолетного контакта с больными в любом возрасте.
У непривитых и не переболевших корью высокий уровень восприимчивости к вирусу сохраняется всю жизнь. Такие пациенты могут заболеть корью после мимолетного контакта с больными в любом возрасте.
Максимальная заболеваемость корью регистрируется зимой и весной, минимальная –осенью.
После перенесенной кори происходит формирование стойкой, пожизненной иммунной устойчивости.
Период инкубации для вирусов кори составляет от 9-ти до 17-ти суток.
Справочно. Выделение вируса в окружающую среду (период заразности больного) начинается за два дня до окончания периода инкубации и продолжается до четвертого дня после появления высыпаний.
Патогенез развития заболевания
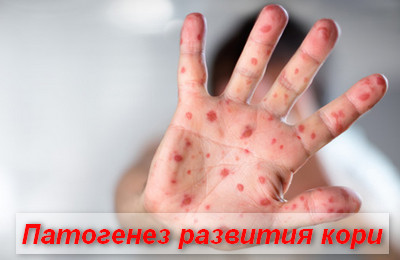 Входными воротами для инфекции являются слизистые, выстилающие респираторный тракт. Размножение клеток происходит в клетках дыхательного эпителия и регионарных лимфоузлов.
Входными воротами для инфекции являются слизистые, выстилающие респираторный тракт. Размножение клеток происходит в клетках дыхательного эпителия и регионарных лимфоузлов.
После третьего дня инкуб.периода начинается 1-я волна вирусемии (выход коревых вирусов в кровь). На данном этапе, в кровь проникает малое количество вирусов кори, поэтому они могут быть нейтрализованы специфическими иммуноглобулинами (проведение постконтактной профилактики).
В дальнейшем, количество вируса в тканях возрастает и в 1-е сутки появления высыпаний отмечается массивное выделение возбудителя в кровь.
Справочно. Сыпь при кори является следствием периваскулярного воспалительного процесса в верхних слоях дермы. Важную роль в развитии коревой сыпи играет также аллергический компонент воспаления.
Вирус кори отличается высокой тропностью к тканям кожного эпителия, глазных конъюнктив, слизистой выстилающей ротовую полость и дыхательный тракт.
При тяжелом течении кори, возможен занос вируса в ткани ГМ (головной мозг) с развитием коревых энцефалитов или подострых склерозирующих панэнцефалитов.
Справочно. При выраженном воспалительном процессе в слизистой респираторного тракта, возможно некротическое поражение эпителиальных клеток. В таком случае, отмечается развития тяжелых бактериальных осложнений (за счет активации вторичной бактериальной флоры).
Также для кори характерно развитие временного вторичного иммунодефицита, приводящего к появлению частых бактериальных инфекций. Вторичный иммунодефицит может сохраняться в течение нескольких месяцев, после перенесенной инфекции.
Классификация кори
Болезнь может протекать в типичных и атипичных формах (в митигированной, абортивной, стертой, бессимптомной, гипертоксической, геморрагической формах болезни). Корь с типичным течением разделяется по периодам.
Выделяют периоды:
- инкубации вируса (длительностью от 7-ми до 19-ти суток);
- катаральных проявлений (длится от трех до четырех дней);
- подсыпания (сыпь при кори возникает к 4-му дню болезни, подсыпания продолжаются три-четыре дня);
- остаточной пигментации (гиперпигментация на месте высыпаний и шелушений сохраняется в течение семи-четырнадцати суток).
По наличию осложнений выделяют гладкое (неосложненное) и осложненное течение инфекционного процесса.
Корь – симптомы у детей
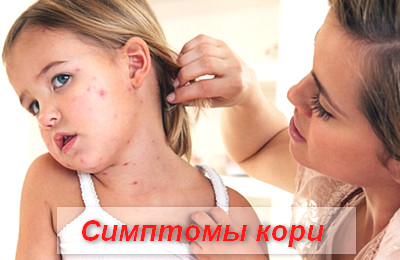 В периоде катаральных проявлений симптомы кори схожи с симптомами ОРВИ или гриппа.
В периоде катаральных проявлений симптомы кори схожи с симптомами ОРВИ или гриппа.
Пациенты предъявляют жалобы на появление выраженной слабости, вялости, апатичности, адинамии, сонливости, тошноты, отсутствие аппетита, высокую температуру, озноб, мышечные и суставные боли, боли в глазах, гиперемию конъюнктивы, слезотечение, заложенность носа, чихание, кашель.
Кашель при кори сухой, иногда лающий.
Справочно. Слизистая задней стенки глотки гиперемирована, рыхлая. На слизистой щек могут отмечаться специфические высыпания (пятна Филатова-Бельского).
При тяжелом течении кори возможно развитие стеноза и отека гортани.
На фоне интоксикационной симптоматики характерно снижение АД (артериальное давление), приглушенность сердечных тонов, тахикардия, появление аритмии.
На электрокардиографии регистрируются признаки миокардиодистрофических изменений.
Со стороны почек возможно развитие вторичной нефропатии, проявляющейся появлением белка и цилиндров в моче, уменьшением объема мочеиспусканий.
Поражение глаз проявляется симптомами коревого конъюнктивита. Характерно появление:
- светобоязни;
- болей в глазах;
- гнойных выделений из глаз;
- отечности век;
- сухости в глазах;
- слезотечения;
- гиперемии конъюнктивы.
Сыпь при кори носит папулезно-пятнистый характер. Высыпания не зудят.
Внимание. Отличительной особенностью коревой сыпи является этапность ее появления. Высыпания распространяются сверху вниз, в течение трех дней. Вначале поражается кожа лица и шеи, затем кожа туловища и т.д.
Элементы сыпи (мелкие папулы, окруженные венчиком воспалительной гиперемии) носят сливной характер. Участки густой сыпи чередуются с участками нормальной кожи.
При массивных высыпаниях могут появляться мелкие кровоизлияния на кожных покровах.
Также характерно появление одутловатости, отечности лица. Губы сухие, иногда на них могут отмечаться трещины и корочки.
Состояние пациентов во время сыпи наиболее тяжелое. Отмечается сильная слабость, вялость, лихорадка.
Внимание. Нормализация температуры тела происходит на четвертые-пятые сутки от начала высыпаний. При более длительном сохранении лихорадки следует заподозрить развитие осложнений, обусловленных активацией вторичной бактериальной флоры (отиты, синуситы, пневмония и т.д.).
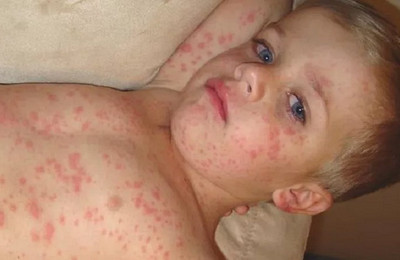 Состояние пациента нормализуется в период исчезновения сыпи и появления гиперпигментации. Высыпания исчезают в том же порядке, что и возникали (сверху вниз).
Состояние пациента нормализуется в период исчезновения сыпи и появления гиперпигментации. Высыпания исчезают в том же порядке, что и возникали (сверху вниз).
На их месте остаются гиперпигментированные пятна, обусловленные скоплением гемосидерина.
Появление пигментации обычно отмечается на третьи сутки от момента появления высыпаний. В некоторых случаях, пигментационные пятна могут сопровождаться появлением шелушений.
Справочно. Симптомы геморрагической кори проявляются выраженной интоксикационной симптоматикой, неврологической симптоматикой (судороги, нарушение сознания), поражением сердца и сосудов (острая сердечно-сосудистая недостаточность). Также характерно появление множественных кровоизлияний на кожных покровах и слизистых.
В некоторых случаях отмечается развитие гемоколитов и гематурии.
У пациентов с рудиментарными формами кори наблюдается смазанная, стертая симптоматика. В некоторых случаях высыпания могут носить единичный характер или полностью отсутствовать. При стертых формах заболевания, на первый план выходят катаральные проявления заболевания.
При бессимптомной кори симптоматика болезни может полностью отсутствовать.
Митигированная корь у взрослых и детей отмечается в случае, когда пациенту во время инкуб.периода вируса кори вводят специфические иммуноглобулины. В указанном случае, инкуб.период может продлеваться до 21-го дня, а симптомы болезни будут стертыми.
Интоксикационная симптоматика выражена слабо, высыпания необильные. Следует отметить, что у пациентов с митигированной корью нарушается этапность появления сыпи, специфической для данного заболевания.
Корь – симптомы у взрослых
Основные симптомы кори у взрослых не отличаются от симптомов заболевания у детей.
Однако, у взрослых пациентов чаще развиваются осложнения бактериального характера, тяжелые неврологические и сердечно-сосудистые осложнения, поражается кишечник, желчевыводящая система и т.д.
Осложнения кори
Осложнения данного заболевания могут развиться в любом периоде инфекционного процесса. Они могут носить специфический и неспецифический характер.
Справочно. Специфические коревые осложнения, обусловлены токсическим воздействием на организм вируса. Развитие неспецифических осложнений связано с активацией вторичной бактериальной флоры (стрептококк, стафилококки, энтерококк).
Осложнения кори могут проявляться в виде:
- энцефалитов;
- кератит (в тяжелых случаях коревой кератит может привести к полной слепоте);
- гастроэнтеритов;
- гепатитов;
- аппендицитов;
- колитов;
- мезаденитов;
- лимфаденитов;
- отитов;
- мастоидитов;
- синуситов;
- менингитов;
- ларингитов;
- пиелонефритов;
- пиелитов;
- пиодермий;
- абсцессов;
- флегмон;
- пневмоний (основной причиной смертности от кори среди детей до двух лет является развитие гигантоклеточной интерстициальной пневмонии);
- миокардитов и т.д.
 Крайне редким осложнением кори может быть артрит (чаще всего, регистрируется у взрослых).
Крайне редким осложнением кори может быть артрит (чаще всего, регистрируется у взрослых).
Симптомами развития коревого энцефалита (у взрослых данное осложнение регистрируют намного чаще, чем у детей) является появление повторной лихорадки, прогрессированием интоксикационной симптоматики, появление тремора конечностей, судорожного синдрома, амимичности лица, нистагма, обмороков, паралича конечностей и т.д.
У пациентов со слабым иммунитетом, иммунодефицитными состояниями или сопутствующими тяжелыми соматическими патологиями, прогрессирование энцефалита приводит к летальному исходу в течение полугода после начала заболевания.
Справочно. У детей, перенесших корь в возрасте младше двух лет, может развиваться подострый коревой склерозирующий панэнцефалит. Данное осложнение относится к крайне редким и опасным осложнениям кори.
Симптомы болезни развиваются через несколько лет после перенесенной кори. В течение нескольких месяцев развивается деменция и наступает летальный исход.
Анализ на корь
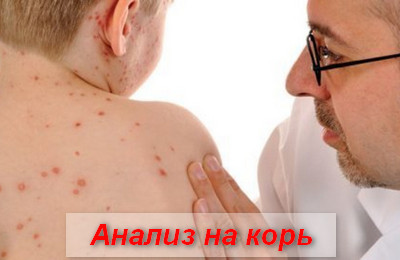 Диагностика заболевания основывается на данных об эпидемической ситуации (корь преимущественно протекает в виде вспышек), анамнеза болезни (контакт с больным корью) и клинической симптоматике (конъюнктивит, катаральная симптоматика, этапно появляющиеся специфические высыпания и т.д.).
Диагностика заболевания основывается на данных об эпидемической ситуации (корь преимущественно протекает в виде вспышек), анамнеза болезни (контакт с больным корью) и клинической симптоматике (конъюнктивит, катаральная симптоматика, этапно появляющиеся специфические высыпания и т.д.).
Дополнительно проводится общий анализ крови и мочи, реакция пассивной гемагглютинации (РПГА), реакция связывания комплемента (РСК) и иммуноферментный анализ (ИФА).
Наиболее чувствительным анализом является определение коревых IgМ методом ИФА.
При подозрении на развитие коревых энцефалитов выполняют спинномозговую пункцию.
Также, по показаниям, рекомендовано проведение электрокардиографии, рентгенографии органов грудной клетки, осмотра у ЛОР-врача и т.д.
Справочно. Дифференциальная диагностика кори выполняется с краснухой, скарлатиной, ветрянкой, ОРВИ и гриппом (на этапе катаральных проявлений) и аллергическими реакциями.
Корь – лечение
При нетяжелом течении заболевания пациенты могут лечиться дома. Обязательной госпитализации подлежат:
подлежат:
- пациенты с иммунодефицитами и тяжелыми сопутствующими патологиями;
- осложненной корью;
- тяжелым и среднетяжелым течением заболевания;
- женщины, вынашивающие ребенка;
- малыши до двух лет.
На время периода лихорадки пациенту показан постельный режим. Питание должно быть щадящим и легкоусвояемым, но при этом обогащенным витаминами.
Этиотропного (специфического) лечения кори не разработано.
Пациентам показаны полоскания ротовой полости и горла растворами ромашки, коры дуба, аира, шалфея, календулы, нитрофурала.
Внимание. Важным этапом лечения является назначение витамина А. Ретинол позволяет снизить вероятность развития осложнений, тяжелого поражения глаз и нервной системы, а также уменьшает риск летального исхода.
Для лечения коревого конъюнктивита показаны капли с сульфацетамидом.
Дополнительно назначаются противокашлевые препараты (при навязчивом кашле), НПВП (парацетамол, нимесулид и т.д.), антигистаминные (по показаниям).
Справочно. При присоединении бактериальных осложнений назначают антибактериальные средства.
По показаниям, может быть дополнительно назначено физиотерапевтическое лечение (массаж, дыхательная гимнастика, ингаляции и т.д.).
Корь – профилактика
Профилактика кори заключается в:
- проведении плановой вакцинации (корь относится к числу контролируемых инфекций, против которых разработана вакцина);
- ограничении контактов с больным;
- введении специфических иммуноглобулинов (после контакта с больным).
Корь – какая прививка выполняется
Вакцина от кори вводится комплексно в составе КПК (корь, паротит, краснуха).
Чаще всего используется бельгийская вакцина Приорикс.
Также может использоваться французская противокоревая вакцина Рувакс или российская противокоревая вакцина.
Прививка корь – когда делается
Справочно. Плановая вакцинация показана детям, не болевшим корью. Введение вакцины выполняется дважды. Первая вакцинация КПК проводится в двенадцать месяцев, вторая в шесть лет.
Перед введением вакцины ребенок должен быть осмотрен педиатром на предмет наличия противопоказаний к вакцинации (как временных, так и абсолютных).
Источник


