Для купирования приступа бронхиальной астмы у детей используют
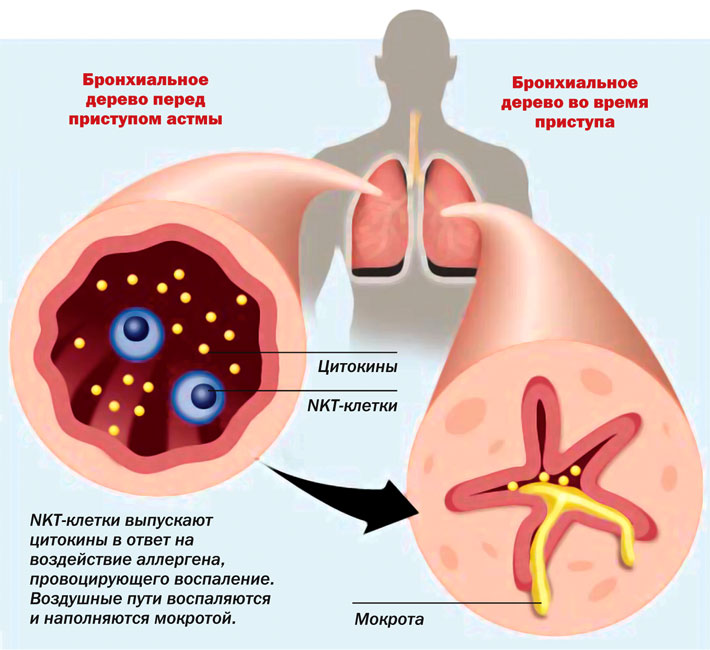
Бронхиальная астма является самым распространенным хроническим заболеванием детского возраста. Согласно данным Национальной программы «Бронхиальная астма у детей. Стратегия лечения и профилактика» в нашей стране бронхиальной астмой страдает от 5 до 10% детского населения.
В настоящее время бронхиальную астму у детей рассматривают как хроническое аллергическое (атопическое) воспаление дыхательных путей, сопровождающееся повышенной чувствительностью (гиперреактивностью) бронхов и проявляющееся приступами затрудненного дыхания или удушья, возникающими в результате распространенного сужения бронхов (бронхиальной обструкции), обусловленной бронхоспазмом, повышенной секрецией слизи, отеком слизистой оболочки бронхов. Бронхиальная обструкция у больных астмой обратима спонтанно или под действием лечения.
Развитие бронхиальной астмы связано с комплексным воздействием внутренних (наследственная предрасположенность) и внешних факторов, включающих аллергены, инфекции, курение, загрязнение воздуха. Под действием внешних факторов развиваются приступы заболевания, или обострения, которые по тяжести подразделяются на легкие, среднетяжелые и тяжелые (таблица).
Лечение астмы у детей
Лечение бронхиальной астмы базируется на «трех китах» — ограничении контакта с аллергенами (комплексе элиминационных мероприятий), терапии обострения заболевания и базисной противовоспалительной терапии. Для лечения бронхиальной астмы у детей используются такие же классы препаратов, как и у взрослых. Однако применение существующих препаратов у детей связано с определенными ограничениями. В большой степени эти особенности относятся к средствам доставки ингаляционных препаратов в дыхательные пути.
У детей использование дозирующих аэрозольных ингаляторов с бронхолитическими препаратами нередко затруднено в связи с возрастными особенностями, тяжестью состояния, что оказывает влияние на дозу, попадающую в легкие, и, следовательно, ответную реакцию. Дозирующие аэрозольные ингаляторы требуют точной техники, которой не всегда способны овладеть не только дети, но и взрослые.
В период обострения меньшая координация требуется при использовании спейсера. У детей в возрасте 5 лет и младше для введения ингаляционных лекарственных средств рекомендовано использование спейсера с лицевой маской. Этот метод более прост, чем использование дозирующего аэрозольного ингалятора, однако для него характерна вариабельность поступления лекарственного препарата в зависимости от используемого устройства.

Небулайзеры не в такой степени, как другие средства доставки, требуют координации действий или сотрудничества пациента и поэтому являются рекомендованными устройствами для введения B2-агонистов/М-холинолитиков, а также будесонида, кромоглициевой кислоты у детей младшего возраста. Предпочтение отдается компрессионным и мембранным небулайзерам (в ультразвуковых не достигается необходимая экспозиция препаратов, разрушаются некоторые лекарственные препараты).
Преимуществами небулайзеров по сравнению с другими средствами доставки являются отсутствие необходимости координации вдоха и ингаляции, возможность проведения высокодозной терапии у тяжелых больных, отсутствие фреона, генерация высокодисперсного аэрозоля.
К клиническим преимуществам небулайзерной терапии относятся уверенность в том, что пациент получает адекватную дозу препарата, неинвазивность, непревзойденно быстрое купирование приступов затрудненного дыхания, возможность использования при жизнеугрожающих симптомах, возможность использования в госпитальных и амбулаторных условиях (в последнем случае уменьшается вероятность госпитализации), уменьшение риска системного действия препарата.
Как снять приступ астмы у ребенка?
Для купирования остро возникшего приступа астмы у ребенка используются B2-агонисты (формотерол, сальбутамол, фенотерол), антихолинергические препараты (ипратропия бромид), метилксантины.
Ведущими механизмами обратимой бронхиальной обструкции у детей с астмой являются спазм гладкой мускулатуры бронхов, гиперсекреция слизи и отек слизистой оболочки. Последний механизм является ведущим у детей младшего возраста. Вместе с тем влияние бронхолитических препаратов на указанные механизмы бронхиальной обструкции различно.
Так, B2-агонисты и эуфиллин обладают преимущественным действием на бронхоспазм, а М-холинолитики помимо этого и на отек слизистой оболочки. Данная неоднородность действия разных бронхолитических препаратов связана с распределением адренергических рецепторов и М-холинорецепторов в респираторном тракте.
В бронхах мелкого калибра, в которых доминирует бронхоспазм, преимущественно представлены B2-адренорецепторы, в средних и крупных бронхах с преобладающим развитием отека слизистой оболочки — холинорецепторы. Данными обстоятельствами объясняются необходимость, эффективность и преимущества комбинированной (B2-агонист/М-холинолитик) бронхолитической терапии у детей.
Применение ипратропия бромида в лечении детей с острой астмой в отделении неотложной помощи в комбинации с B2-агонистами улучшает функцию дыхания, уменьшает время выполнения и число небулайзерных ингаляций, сокращает частоту последующих обращений.
В обзорном исследовании у детей в возрасте 5-17 лет с тяжелой астмой был доказан достоверный положительный эффект от добавления антихолинергического препарата (ипратропия бромида) к раствору B2-агониста, применяемого через небулайзер. Эффект от использования комбинации был особенно выражен у детей с очень тяжелой астмой.
В систематическом обзоре 13 рандомизированных контролируемых исследований, включавших детей с бронхиальной астмой в возрасте 18 мес — 17 лет, было показано, что при тяжелых приступах заболевания применение нескольких ингаляций ипратропия бромида в сочетании с B2-агонистом (например, фенотеролом) улучшает показатель ОФВ1 и снижает частоту госпитализаций в большей степени, чем монотерапия B2-агонистом.

У детей с легкими и среднетяжелыми приступами данная терапия также улучшала показатели респираторной функции. В связи с этим ингаляция ипратропия бромида рекомендуется у детей с обострением астмы, в особенности при отсутствии положительного эффекта после начального использования ингаляционных B2-агонистов.
Согласно рекомендациям GINA (2012) и Российской национальной программы «Бронхиальная астма у детей. Стратегия лечения и профилактика» (2011) фиксированная комбинация фенотерола и ипратропия бромида (Беродуал) является препаратом выбора в терапии обострений, хорошо зарекомендовавшим себя у детей любого возраста.
При одновременном применении двух активных веществ расширение бронхов происходит путем реализации двух разных фармакологических механизмов. Для достижения бронхолитического действия при использовании данной комбинации требуется более низкая доза B-адренергического компонента, что позволяет практически полностью избежать побочных эффектов. В то же время бронхолитический эффект при применении Беродуала выше, чем у исходных препаратов, развивается быстро (через 3-5 мин) и характеризуется продолжительностью до 8 ч. Использование данного препарата позволяет снизить дозы монокомпонентов (B2-агонисты).
На данный момент существуют две фармацевтические формы этого лекарственного средства — дозированный аэрозольный ингалятор (ДАИ) и раствор для ингаляций. Наличие различных лекарственных форм Беродуала позволяет использовать препарат в различных возрастных группах, начиная с рождения.
Небольшая доза фенотерола и сочетание с антихолинергическим препаратом (в 1 дозе ДАИ 50 мкг фенотерола и 20 мкг ипратропия бромида) позволяют добиться высокой эффективности и низкой частоты побочных эффектов. Раствор Беродуала используется для ингаляций через небулайзер у детей до 6 лет в дозе до 0,5 мл (10 капель) до 3 раз в сутки исходя из расчета 50 мкг фенотерола и 25 мкг ипратропия бромида (2 капли) на 1 кг массы тела на прием, детям старше 6 лет для купирования приступа астмы обычно достаточно дозы в 10-20 капель (0,5-1,0 мл), при этом суточная доза не должна превышать 4,0 мл. Рекомендуемая разовая доза разводится физиологическим раствором до общего объема 3-4 мл.
Быстрое купирование приступа, восстановление показателей ПСВ, явный регресс клинических симптомов обострения астмы при использовании Беродуала позволяет признать его лидером среди препаратов по неотложной терапии бронхиальной астмы у детей.
© Д.м.н., профессор Д.Ю. Овсянников, к.м.н., Л.В. Пушко
Источник
Проблема приступа бронхиальной астмы у ребенка-астматика довольно актуальна и вызывает стресс у родителей. Приступ БА – это быстрое удушье из-за сужения просвета в бронхах. Не каждый человек знает, как правильно поступить, чтобы облегчить состояние ребенка в такой непростой ситуации.
- Как купировать приступы средней и тяжелой степеней?
- Астматический статус: как помочь?
Как распознать приступ у ребенка?
Бронхиальная астма у детей может обостряться в результате повышенной восприимчивости и обструкции бронхов. Это вызвано усиливающимся воспалением, скоплением излишней мокроты и сужением пропускной способности бронхов.
Одни из самых вероятных причин начала бронхоспазма у детей: аллергическая предрасположенность, острые инфекционные заболевания респираторного характера.
Происходит спазм мышечной стенки бронхов, функция дыхания нарушена, больной испытывает сильные затруднения с движением потока воздуха. При этом образуется много густой слизи, которая не удаляется с кашлем. Это еще больше затрудняет дыхание ребенка. Приступы разделяются по степени тяжести:
- Легкий приступ характеризуется тем, что слышно легкое хрипение в легких и слегка заметное удлинение выдоха, одышка почти не проявляется.
-
 Средняя тяжесть приступа характеризуется втяжением уступчивых мест грудной клетки, свистящие хрипы хорошо различимы, выдох длиннее вдоха, дыхание учащается на пятьдесят процентов. Наблюдается тахикардия, перкуторный звук имеет коробочный тон. Ребенок инстинктивно занимает сидячее положение.
Средняя тяжесть приступа характеризуется втяжением уступчивых мест грудной клетки, свистящие хрипы хорошо различимы, выдох длиннее вдоха, дыхание учащается на пятьдесят процентов. Наблюдается тахикардия, перкуторный звук имеет коробочный тон. Ребенок инстинктивно занимает сидячее положение. - При тяжелом приступе БА возникают все признаки недостаточности дыхания. Возникает цианоз мочек ушей, носогубного треугольника, крыльев носа. Еще больше увеличивается длина выдоха, частота дыхания. Свистящие хрипы слышатся на вдохе и на выдохе. Грудная клетка втянута.
При первичном приступе астмы симптомы возникают задолго до удушья. Детей начинает мучить кашель и чихание, возникает небольшая одышка. Повторные приступы характеризуются:
- признаками раздражительности у ребенка,
- сухостью во рту,
- полиурией,
- нарушениями сна,
- снижением аппетита и увеличением жажды.
 Возникает приступ у детей обычно ночью. Ребенок принимает вынужденное сидячее положение, заметен цианоз кожных покровов. Откашливание вязкой и густой мокроты у маленьких детей может сопровождаться рвотой. Дыхание со свистом и хрипом, а выдох дается с трудом.
Возникает приступ у детей обычно ночью. Ребенок принимает вынужденное сидячее положение, заметен цианоз кожных покровов. Откашливание вязкой и густой мокроты у маленьких детей может сопровождаться рвотой. Дыхание со свистом и хрипом, а выдох дается с трудом.
Чтобы вовремя обнаружить приближающийся приступ астмы, нужно наблюдать за дыханием ребенка. Можно делать это во время его сна. Подсчитывается количество вдохов за пятнадцать секунд. Полученное число умножают на четыре и получают частоту дыхания ребенка в минуту. Такой показатель помогает предупредить надвигающийся приступ.
Первая доврачебная и врачебная помощь
Первая помощь при бронхиальной астме должна оказываться без промедления. Сначала необходимо изолировать ребенка от вызвавшего аллергическую реакцию вещества. Если это пыльца растения, то необходимо завести его в помещение и закрыть окна.
Если аллерген пока неизвестен, нужно сделать все возможное, чтобы исключить наличие раздражителя в зоне нахождения ребенка.
Следует убрать из помещения перьевые подушки, ковры, животных. Можно попробовать опрыскать воздух из пульверизатора, чтобы воздух немного очистился от раздражающего вещества. Если приступ спровоцирован пищевыми продуктами, то следует дать больному сорбенты, например, активированный уголь, Энтеросгель.
 Хорошо помогает питье воды небольшими порциями. Во время приступа БА организм испытывает обезвоживание, а это еще больше усугубляет состояние бронхов. Рекомендуется делать ванночки для ног с горячей водой и добавлением горчицы. Можно сделать специальные упражнения для расширения бронхов. Следующим шагом будет приведение ребенка в спокойное состояние. Нужно помогать ему сесть удобнее, с опущенными вниз ногами. Ни в коем случае нельзя показывать ему свои переживания, лучше направить все усилия на восстановление его дыхания.
Хорошо помогает питье воды небольшими порциями. Во время приступа БА организм испытывает обезвоживание, а это еще больше усугубляет состояние бронхов. Рекомендуется делать ванночки для ног с горячей водой и добавлением горчицы. Можно сделать специальные упражнения для расширения бронхов. Следующим шагом будет приведение ребенка в спокойное состояние. Нужно помогать ему сесть удобнее, с опущенными вниз ногами. Ни в коем случае нельзя показывать ему свои переживания, лучше направить все усилия на восстановление его дыхания.
В доме обязательно должны быть купирующие приступ препараты. Для расширения бронхов используют такие медикаменты, как Сальбутамол, Вентолин, Алупент, Фенотерол и другие. Делается ингаляция одной или двух доз с помощью небулайзера. Нужно помочь ребенку сделать два вдоха препарата, выдерживая интервал в 1 или 2 минуты. При отсутствии облегчения ингаляции продолжают делать через пять минут, до восьми раз. Если приступ не купирован, нужно вызвать врача.
Как купировать приступы средней и тяжелой степеней?
При средней тяжести приступа вызывается бригада медиков. До приезда специалистов следует произвести ребенку ингаляцию препаратом, направленным на снятие спазма. Детям в период обострения бронхиальной астмы сначала обязательно применяют Вентолин и Беродуал в виде небулайзерной терапии. Беродуал более эффективен, если причиной обострения БА стала острая респираторная вирусная инфекция.
При отсутствии препарата, или при его неэффективности, нужно произвести внутривенное введение Эуфиллина. Делается медленное вливание в течение пятнадцати минут из расчета четырех или пяти миллиграмм на килограмм.
Приехавшая бригада скорой помощи проведет необходимое лечение:
- При легком приступе применяется Сальбутамол и Ипратропия бромид посредством использования небулайзера. Если спустя двадцать минут улучшения не наступило, нужно повторить процедуру.
-
 Средняя степень приступа требует добавления к вышеназванным препаратам Пульмикорта (Будесонида). Двадцать минут спустя анализируют состояние ребенка, при необходимости повторяют прием медикаментов.
Средняя степень приступа требует добавления к вышеназванным препаратам Пульмикорта (Будесонида). Двадцать минут спустя анализируют состояние ребенка, при необходимости повторяют прием медикаментов. - Тяжелая степень приступа лечится, как и средняя, но с подкожным введением адреналинсодержащих средств. При угрозе прекращения дыхания вводят гормональные препараты системного действия (Преднизолон).
Приступ астмы у ребенка тяжелой формы требует определенного алгоритма лечения и госпитализации без промедления. В стационаре ребенку будет проведена вентиляция легких для насыщения их кислородом, а также выполнены антиаллергические манипуляции.
Приступ бронхиальной астмы у детей требует особо внимательного отношения и осторожного лечения. Нельзя давать ему антигистаминные препараты, такие как Супрастин, Тавегил и другие. Также не следует применять муколитические средства, седативные и антибиотики. Противопоказаны эфедринсодержащие медикаменты, такие как Бронхолитин. Не следует использовать горчичники и ставить банки.
Астматический статус: как помочь?
Астматический статус, в сущности, является затяжным приступом бронхиальной астмы. Он возникает зачастую от того, что вместо базового лечения применяются лишь препараты для оказания скорой помощи. При отсутствии лечения увеличивается потребность в бронхорасширяющих средствах.
Постоянное искусственное расширение бронхов с помощью медикаментов делает их нечувствительными к препаратам, и больной может умереть даже после получения скорой помощи.
Приступ удушья может также возникнуть из-за
-
 длительного контакта с раздражителями,
длительного контакта с раздражителями, - осложнений в результате инфекционного поражения,
- неадекватного лечения, нарушения его алгоритма,
- ухудшения экологической ситуации, что также увеличивает опасность возникновения астматического статуса.
Поэтому следует незамедлительно обращаться к пульмонологу для назначения базовой терапии, если периодически наблюдаются даже незначительные обострения. Лечение позволяет своевременно убрать воспаление слизистой бронхов, как причину возникновения спазма.
Первая помощь при развитии астматического статуса оказывается в карете скорой помощи или стационаре. Большое значение приобретает интенсивная дыхательная терапия:
- Подается увлажненный кислород через маску или интраназальный зонд.
-
 Проводится введение в кровь Адреналина.
Проводится введение в кровь Адреналина. - Используют такие бронхолитики, как Эуфиллин, Теофилин.
- Применяются повышенные дозы глюкокортикостероидов (Гидрокортизона, Преднизолона, Дексаметазона).
- Обязательны ингаляционные препараты для расширения бронхов, например, Сальбутамол.
- Проводят в обязательном порядке инфузионную терапию против обезвоживания организма ребенка.
Дети, перенесшие приступ бронхиальной астмы, должны обязательно обследоваться у врача и регулярно получать базовую терапию БА во избежание повторных приступов.
Загрузка…
Источник

Астма – одно из самых тяжелых заболеваний дыхательных путей. Она носит хронический характер и выражается в приступах удушья (спазмах бронхов) различной интенсивности и периодичности. Дыхание при этом становится свистящим, грудная клетка увеличивается в размерах.
Астматический приступ возникает спонтанно, чаще всего в ночное время. Этому могут предшествовать слабость, сонливость, стеснение в груди.
По интенсивности бронхиальных спазмов различают три степени приступов:
- легкая (умеренно выраженная одышка, сухой кашель, аллергический насморк, конъюнктивит, общее беспокойство);
- средняя (длительное затруднение и снижение частоты дыхания, которое становится свистящим и хрипящим, грудная клетка расширяется, лицо бледнеет);
- тяжелая или астматический статус (дыхание становится частым и поверхностным или снижается до 7–10 вдохов в минуту, лицо приобретает синюшный оттенок, вены на шее вздуваются).
К сожалению, современные лекарственные препараты не могут привести к полному излечению бронхиальной астмы. С их помощью можно только остановить (купировать) дальнейшие развитие спазма.
К причинам развития бронхиальных спазмов относят:
- атопические аллергены (пыль, цветочная пыльца, продукты жизнедеятельности насекомых, шерсть животных), пищевые (цитрусовые, грибы, белок яиц), лекарственные (в частности, аспирин);
- инфекционного происхождения (грибки, бактерии, вирусы, экземы, сенная лихорадка, бронхиты);
- воздействие химического и механического типа (пары кислот, щелочей, пыль неорганического происхождения);
- погодные условия и качество окружающей среды (холодный воздух, влажность, высокое или низкое атмосферное давление, задымленность, табачный дым);
- физические нагрузки;
- наследственная предрасположенность;
- беременность (как правило, астма начинается до беременности, последняя может как улучшить, так и усугубить состояние). В период беременности препараты для купирования приступа бронхиальной астмы применяют с осторожностью.
Как купировать приступ бронхиальной астмы?
Меры для остановки развития бронхиального спазма необходимо начинать без промедлений. В противном случае приступы могут перерасти в тяжелую форму. Комплекс мероприятий предполагает выполнение определенных действий и применение лекарственных средств.
Во-первых, больному необходимо удалить стесняющую дыхание одежду, обеспечить поступление свежего воздуха в большом количестве (открыть окно, выйти на улицу).
Во-вторых, необходимо использовать лекарственные средства. Для купирования приступа бронхиальной астмы применяют следующие препараты:
- сначала необходимо воспользоваться одним из средств местного применения, воздействующим на β-адренорецепторы (сальбутамол, тербуталин, фенотерол). Достаточно выполнить одну или две ингаляции. Положительное действие лекарственного средства оценивается в течение 20 минут.
- ингаляцию повторяют, если по истечении 20 минут не наблюдается лечебного эффекта. Возможно применение с помощью небулайзера комбинированных β2-адреностимуляторов в сочетании с антихолинергическими препаратами.
- если купирование приступа бронхиальной астмы не удалось достичь в течение 40–60 минут, то вызывают бригаду «Скорой помощи» и применяют глюкокортикостероиды в форме таблеток или внутривенно.
Препараты для купирования приступа бронхиальной астмы
Неселективные адреномиметики
К лекарственным средствам этой группы относятся адреналин и эфедрин. Они стимулируют некоторые адренергические рецепторы (α, β1, β2). Адреналин обладает быстрым, но непродолжительным купирующим эффектом. Его применение ограничивается возможностью развития стенокардии, нарушения ритма, инфаркта миокарда.
Адреналин применяют путем подкожного введения, количество препарата рассчитывают исходя из значения массы тела пациента (при массе до 60 кг разовая дозировка составляет 0,3 мл раствора с концентрацией 0,1%) . Если в течение 20 минут не последовало положительной динамики состояния больного, то аналогичную дозу вводят повторно, но не более трех раз .
Эфедрин оказывает менее выраженное влияние (оценивают не ранее 30–40 минут после введения), но более эффективное и пролонгированное (до 3–4 часов), поэтому является более предпочтительным. Применяется внутримышечно по 0,5–1,0 мл раствора с концентрацией 5%.
Селективные и частично избирательные β2-адреностимуляторы
Из названия понятно, что такого рода препараты избирательно воздействуют на β2-адренергические рецепторы, при этом практически не влияют на β1-адренорецепторы миокарда (при условии правильно подобранной дозировки).
Алупент (астмопент, орципреналин) – обладает частичной избирательностью, применяется в аэрозольной форме (не более двух ингаляций). Эффект достигается уже через 1–2 минуты, полное прекращение астматического приступа наступает через 15–20 минут. Время действия лекарства составляет не более 4 часов. При повторном возникновении бронхоспазма применять его необходимо в аналогичной дозе, но не более 4 раз в сутки.
Алупент также применяют путем подкожного или внутримышечного введения (в количестве 1 мл раствора концентрацией 0,05%). Внутривенное введение лекарственного средства (со скоростью 30 капель в минуту) осуществляют только в сочетании с глюкозой: 1 мл алупента концентрацией 0,05% в комбинации с 300 мл раствора глюкозы концентрацией 5%).
Его частое применение может спровоцировать возникновение экстрасистолии или сердцебиения, что напрямую связано с его частичной избирательностью.
Беротек (фенотерол) – обладает частичной селективностью. Используется в форме аэрозоля, эффективность препарата отмечается уже через 1–5 минут, максимум – через 45 минут, время действия средства составляет 5–6 часов.
Сальбутамол (вентолин) – дозированный аэрозоль, улучшение самочувствия наступает через 1–5 минут после ингаляции (до 2 ингаляций за один прием). Максимальное эффект отмечается через 30 минут, время действия препарата составляет 2–3 часа. Если улучшения состояния через 5 минут не происходит, то процедуру повторяют в аналогичной дозе. Количество ингаляций в сутки не должно превышать 6–10 разовых доз.
Тербуталин (бриканил) – препарат избирательного действия, чаще аэрозольного типа. После применения (до двух ингаляций) положительная динамика в состоянии пациента отмечается через 1–5 минут, прекращение приступа – не менее 45 минут, продолжительность лечебного эффекта средства составляет до 5 часов. Возможно введение внутримышечно до четырех раз в сутки (0,5 мл раствора концентрацией 0,05%).
К селективным β2-адреностимуляторам также относят инолин и ипрадол. Оба чаще всего применяются аэрозольной форме (до двух ингаляций за один прием). Первый можно применять подкожно (1 мл или 0,1 мг), второй – капельно внутривенно (2 мл раствора концентрацией 1%).
β2-адреностимуляторы комбинированного типа
Беродуал – представляет собой комбинацию фенотерола (беротека) и холинолитического средства – ипратропия бромида. Представлен только в аэрозольной форме. Применяют до двух ингаляций единовременно, но не более 4 в сутки.
Дитек – это комбинированный препарат, представлен только в аэрозольной форме. Представляет собой сочетание фенотерола (беротека) и интала. Его используют при легких астматических бронхиальных спазмах или средней степени: до двух ингалаяций за один прием, при необходимости аналогичную дозу повторяют через пять минут.
Препараты на основе β1- и β2-адреностимуляторов
Изадрин (изопротеренол, новадрин) – аэрозольный препарат, воздействующий на β1- и β2-адренорецепторы. Обладает бронхорасширяющим эффектом. Применяется не более 4 раз в сутки (до двух ингаляций в один прием), в более тяжелых случаях дозировку лекарственного средства увеличивают до 6–8 раз в сутки.
Передозировка изадрина опасна возникновением сильных аритмий, поэтому его не используют для лечения пациентов с недостаточностью кровообращения и ишемической болезнью сердца.
Применение эуфилина
Если по истечении 15-30 минут после использования β2-адреностимуляторов или адреналина состояние пациента не улучшается, то применяют эуфилин. Первоначальная доза составляет 3 мг препарата на 1 кг веса, затем ее увеличивают до 0,6 мг на 1 кг веса со скоростью 0,6 мг/час.
Суточная доза эуфилина должна составлять не более 1,5–2 г (или 62–83 мл раствора эуфилина концентрацией 2,4%). Чаще всего максимальная концентрация этого лекарственного средства применяется в случае развития так называемого астматического статуса.
Глюкокортикоиды
Если отсутствует положительная динамика состояния больного через 1–2 часа после применения эуфилина , то целесообразно применение глюкокортикоидов. Препарат вводят внутривенно струйно в количестве 100 мг гидрокортизона, способного к растворению в воде (в форме гемисукцината или фосфатной соли), или 30–60 мг преднизолона. Возможно повторное введение через 2–3 часа.
В экстренных случаях для увеличения эффективности глюкокортикоидов после их применения снова вводят эуфилин или ингаляционно β2-адреностимуляторы.
Увлажненный кислород
Для купирования приступа бронхиальной астмы применяют ингаляции кислородом с определенной степенью влажности, скорость подачи составляет 2–6 литров в минуту посредством носовых катетеров.
Другие способы купирования астматического приступа
К другим способам можно отнести массаж грудной клетки. Различают точечный и вибрационный. Его применяют исключительно в сочетании с лекарственными препаратами для увеличения их эффективности.
Широко практикуют лечебную гимнастику. Самыми популярными являются методики по Иванову и Стрельниковой. В первом случае все внимание обращено на произношение определенных звуков и букв в сочетании с физическими упражнениями, во втором – акцент смещается только на вдох и выдох. Эффект этих методик направлен не только на лечение астмы, но и на снижение веса и полное очищение дыхательных путей.
Источник