Для лечения бронхиальной астмы применяются

Бронхиальная астма в настоящее время встречается довольно часто. При заболевании страдает качество жизни больного. Опасность такого заболевания также заключается в том, что отсутствие адекватной терапии может приводить к летальным исходам у детей и взрослых.
При современном уровне развития медицины данное заболевание до конца не излечимо, но можно замедлить и приостановить болезнь путем подбора высокоэффективного лечения.
Какие препараты нужно применять в каждом конкретном случае – зависит от многих факторов, однако есть определенные правила. Терапия бронхиальной астмы должна быть:
- Комплексной,
- Своевременной,
- Объединять в себе все существующие способы борьбы с заболеванием.
- Назначение лекарственных препаратов
- Основные препараты для базисной терапии
- Оценка эффективности проводимой терапии
К немедикаментозному лечению относится следующий спектр мероприятий:
- ведение правильного образа жизни: отказ от курения, снижение массы тела,
- устранение внешних факторов, провоцирующих обострение заболевания – смена места работы, климатической зоны, увлажнение воздуха в спальном помещении, устранение аллергенов,
- обучение больных в специальных школах, где им объясняют, как правильно пользоваться ингаляторами, оценивать свое состояние, купировать легкий приступ,
- постоянное наблюдение за своим самочувствием в динамике,
- ЛФК и дыхательная гимнастика.
 Медикаментозная терапия направлена на:
Медикаментозная терапия направлена на:
- уменьшение количества обострений заболевания,
- препятствие развитию осложнений (астматический статус),
- улучшение показателей функции внешнего дыхания,
- достижение устойчивой ремиссии.
Лечение бронхиальной астмы проводится при помощи 2 групп препаратов:
- Базисные – основные препараты, действие которых направлено на уменьшение воспаления в бронхах и расширение их просвета.
- Средства экстренной помощи, облегчающие состояние во время приступа.
Базисная терапия
Лекарство при бронхиальной астме средства может назначаться в ингаляционной, таблетированной, инъекционной форме. Принимать их надо ежедневно, независимо от самочувствия больного. Комбинации препаратов различны в каждом отдельном случае и назначаются с учетом степени тяжести основного заболевания.
Назначение лекарственных препаратов
Препараты при бронхиальной астме назначают в соответствии с современной классификацией.
В основе разделения, согласно национальным клиническим рекомендациям, лежит частота дневных и ночных симптомов в течение недели и в дня, частота применения бронхорасширяющих препаратов короткого действия.
На основании суммирования этих данных выделяют 4 ступени тяжести течения астмы:
- I ступень – самая легкая. При ней не требуется назначение базисной терапии. Препараты короткого действия применяются для купирования приступов, которые возникают редко.
-
 При II ступени в качестве основной терапии используют ингаляционные гормоны. При их неэффективности показаны кромоны или теофиллины.
При II ступени в качестве основной терапии используют ингаляционные гормоны. При их неэффективности показаны кромоны или теофиллины. - Когда в диагноз выставляется III ступень, используют комбинации лекарственных средств из гормонов и бронхорасширяющих препаратов длительного действия.
- IV – самая тяжелая форма бронхиальной астмы. Требует назначения ингаляционных и таблетированных форм гормонов. Наиболее часто сочетают следующие группы препаратов: глюкокортикостероиды + бронхорасширяющие средства длительного действия + теофиллин.
Основные препараты для базисной терапии
Перечень основных групп лекарственных препаратов базисной терапии бронхиальной астмы:
-
 Гормоны (глюкокортикостероиды).
Гормоны (глюкокортикостероиды). - Кромоны.
- β2-адреномиметики длительного действия.
- Теофиллины,
- Антилейкотриены.
- Комбинированные препараты.
Глюкокортикостероиды (ГКС)– гормональные препараты для лечения бронхиальной астмы. Это «золотой стандарт» для лечения больных бронхиальной астмой, начиная со II ступени. Механизм их действия направлен на купирование основного процесса воспаления в бронхах, приводящего к развитию данного заболевания.
В результате ингаляции с применением гормональных препаратов значительно снижается риск возникновения побочных эффектов и осложнений при длительном использовании, чем в случае приема таблетированных форм. Обусловлено это местным способом введения. Главный плюс ингаляционных глюкокортикостероидов состоит в том, что они накапливаются в дыхательных путях, за счет чего оказывают постоянное действие. Среди побочных эффектов – наиболее часто развивается кандидоз полости в результате длительного их применения.
 К наиболее часто назначающимся относят:
К наиболее часто назначающимся относят:
- Пульмикорт (возможно назначение с 6-месячного возраста),
- Беклазон ЭКО,
- Фликсотид (показан детям с 1 года),
- Будесонид.
Новые препараты этого вида – Цикортид Циклокапс, Будиэйр.
Пульмикорт выпускается в виде суспензии для ингаляции. Для его применения необходимо иметь специальный прибор – небулайзер, который расщепляет и распыляет лекарство. Больной вдыхает пар с действующим препаратом через специальную маску.
Беклазон ЭКО представляет собой готовый ингалятор. Разрешается к использованию с 4 лет. При применении Фликсотида используют спейсер – промежуточная камера между баллончиком и отверстием, через которое аэрозоль попадает в рот, а затем в бронхи.
Будесонид выпускается в виде порошка для ингаляций. Вдыхание его происходит при помощи специального ингалятора – изихейлера. Большим плюсом при этом является легкость его применения. Пациент просто делает вдох, и вещество доставляется в дыхательные пути.
 Из таблетированных форм глюкокортикостероидов назначают:
Из таблетированных форм глюкокортикостероидов назначают:
- Преднизолон,
- Метипред,
- Полькортолон.
Дозировку и курс приема подбирает врач с последующей постепенной отменой препарата. Назначают их при тяжелом течении бронхиальной астмы как дополнение к ингаляционным глюкокортикостероидам.
Препараты группы крамонов назначают в случае обнаружения индивидуальной непереносимости гормонов. Их противовоспалительный эффект значительно меньше, поэтому и используют их как препараты второй линии. К ним относят Интал, Тайлед Минт. Выпускаются в виде готовых ингаляторов. Тайлед Минт допускается к назначению с 2 лет.
Β2 – адреномиметики длительного действия обладают бронхорасширяющим эффектом, улучшая дыхание больных. К ним относят:
- Серевент,
- Форадил,
- Оксис Турбухалер.
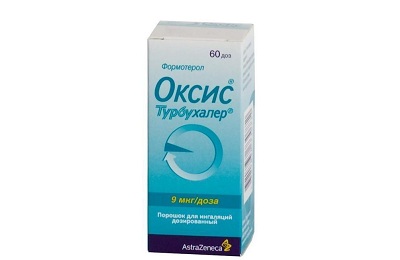 Первые 2 препарата выпускаются в форме готовых дозированных аэрозолей. Оксис Турбухалер представляет собой порошковый ингалятор. Действующее вещество вдыхается при помощи специального прибора – турбухалера. Достоинством его является то, что при этом исключаются ошибки использования. Пациент просто вдыхает воздух с порошком.
Первые 2 препарата выпускаются в форме готовых дозированных аэрозолей. Оксис Турбухалер представляет собой порошковый ингалятор. Действующее вещество вдыхается при помощи специального прибора – турбухалера. Достоинством его является то, что при этом исключаются ошибки использования. Пациент просто вдыхает воздух с порошком.
Теофиллины длительного действия оказывают бронхолитическое действие путем уменьшения спазма бронхов, улучшая поступление кислорода к легким. Выпускаются в форме таблеток. Наиболее часто применяют Теопек, Теотард. Действуют в течение 12 ч. Хорошо предупреждают возникновение ночных и ранних утренних приступов.
Антилейкотриеновые вещества применяются при бронхиальной астме аллергического происхождения. Оказывают противовоспалительный эффект.
Назначаются также при аспириновой астме, возникновении приступов при физическом усилии у детей. Выпускаются в таблетированной форме. К этой группе препаратов относится Аколат.
В последнее время широко применяют препараты, имеющие в своем составе несколько действующих веществ. В терапии бронхиальной астмы такие лекарства назначают часто. При этом один препарат оказывает бронхорасширяющий и противовоспалительный эффекты, что является значительным плюсом.
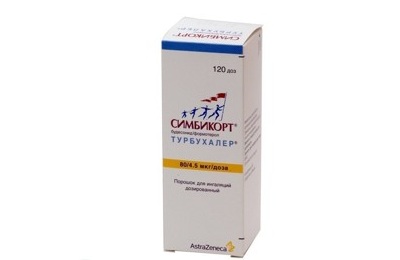 Наиболее часто комбинируют гормоны и β2-адреномиметики. Названия наиболее часто принимаемых препаратов:
Наиболее часто комбинируют гормоны и β2-адреномиметики. Названия наиболее часто принимаемых препаратов:
- Серетид мультидиск,
- Симбикорт Турбухалер,
Они представляют собой порошковые ингаляторы. Отличие их – в разной комбинации действующих веществ и показаниях к применению. Симбикорт Турбухалер также может использоваться как средство первой помощи при развитии приступа.
Оценка эффективности проводимой терапии
Базисная терапия бронхиальной астмы не приводит к полному излечению.
Задачами ее является:
-
 профилактика частых приступов,
профилактика частых приступов, - улучшение показателей при оценке функции внешнего дыхания,
- снижение частоты применения препаратов короткого действия.
Базовый курс проводится периодически в течение всей жизни с корректировкой препаратов и их доз под строгим контролем врача. Лекарственные средства при этом, как правило, не используют для купирования приступов удушья при бронхиальной астме.
Динамическое наблюдение за пациентом осуществляют каждые 3 месяца. При этом оценивают:
- клиническую картину (жалобы),
- количество обращений,
- частоту обращений за экстренной медицинской помощью,
- повседневную активность,
- необходимость использования препаратов короткого действия,
- улучшение показателей функции внешнего дыхания,
- побочные реакции при применении лекарств от астмы.
При неэффективности лечения проводят корректировку доз, усиление назначенной терапии.
Однако врач должен убедиться в соблюдении больным всех указаний и правильном использовании лекарственных средств. Часто за плохим ответом на адекватную терапию кроется незнание пациента того, как нужно проводить ингаляции аэрозолями.
Препараты экстренной помощи при приступе
Какие лекарства нужно принимать для лечения астмы в экстренном случае, должны знать и пациенты, и их близкие, чтобы как можно быстрее помочь во время приступа. Для купирования такого состояния назначаются лекарственные препараты короткого действия. Их эффект наступает сразу после вдыхания. При этом они оказывают выраженный бронхорасширяющий эффект, облегчая самочувствие больного.
 Список основных препаратов для оказания экстренной помощи:
Список основных препаратов для оказания экстренной помощи:
- Сальбутамол,
- Беротек,
- Атровент,
- Беродуал.
Бронхорасширяющие препараты при астме используют как средство первой помощи, так и в составе базисной терапии.
Сальбутамол выпускается только в виде готового аэрозольного ингалятора. Это лекарство можно принимать несколько раз подряд с интервалом 10-15 мин при неполном купировании приступа.
Беротек, Атровент, Беродуал могут иметь форму раствора для ингаляций. При этом используют небулайзеры. Плюсом данного способа лечения является длительность ингаляции. Она проходит на протяжении 15-20 минут, при этом больной сидит и дышит через маску, а действующие вещества наиболее эффективно оказывают свое лечебное действие. Беродуал является комбинированным препаратом, что увеличивает частоту его назначения.
 Для купирования приступа астмы могут быть использованы также порошковые ингаляторы длительного действия:
Для купирования приступа астмы могут быть использованы также порошковые ингаляторы длительного действия:
- Оксис Турбухалер,
- Симбикорт Турбухалер.
Применение тех или иных препаратов для купирования приступа бронхиальной астмы не должно быть случайным, решение об их эффективности и безопасности может принять только лечащий врач.
При среднетяжелом и тяжелом приступе астмы необходимо как можно скорее вызвать скорую медицинскую помощь, ведь при неэффективности проводимых ингаляций может развиться астматический статус, опасное для жизни больного состояние.
Дозировку, кратность приема, особенности применения того или иного лекарства при астме необходимо согласовывать с лечащим врачом! Самолечение при этом может привести к печальным последствиям. Бронхиальную астму вылечить невозможно, но прерогативой современной медицины является назначение адекватной базисной терапии для контроля заболевания. При этом состояние больного не ухудшается и сохраняется его качество жизни.
Загрузка…
Источник
Новое в рекомендациях по лечению бронхиальной астмы
Бронхиальная астма (БА) — это распространенное хроническое заболевание дыхательных путей, связанное с их обструкцией (затруднением прохождения воздуха), которое проявляется респираторными симптомами, такими как одышка, кашель, свистящие хрипы, заложенность в грудной клетке, симптомы сильно варьируют у разных пациентов по интенсивности и по времени их возникновения. Бронхиальная астма – довольно гетерогенное заболевание, причин ее возникновения много, нередко они могут сочетаться, имеют значение генетические факторы, пол, наличие ожирения, внешние факторы (аллергены, химические вещества, инфекционные агенты, диета и др.).
Для диагностики БА очень важен клинический осмотр пациента и история заболевания (частота и интенсивность приступов и т.д.). Зачастую этого достаточно, чтобы с большой долей вероятности заподозрить астму. Также используется спирография, рентгенография легких, КТ легких, определение некоторых показателей крови и др.
На данный момент во всем мире бронхиальной астмой болеет порядка 340 миллионов человек, и, к сожалению, многие пациенты не соблюдают рекомендуемые режимы лечения.
Основным международным документом по диагностике и леченю бронхиальной астмы является Global Initiative on Asthma (GINA), которое периодически обновляется и дополняется. Последнее обновление руководства было опубликовано осенью 2019 года, и в нем были представлены существенные изменения, которые в корне поменяли представление о лечении бронхиальной астмы.
Лечение БА предполагает ступенчатый подход: то есть, начинаем с одной схемы, если она не работает, добавляем одни препараты, меняем на другие и так далее, в зависимости от тяжести клинических проявлений болезни.
Для лечения БА используется несколько групп препаратов: короткодействующие бета-агонисты, длительнодействующие бета-агонисты, ингаляционные глюкокортикостероиды (ИГКС), антагонисты лейкотриеновых рецепторов, пероральные глюкокортикостероиды и другие.
На протяжени последних 50 лет начальная терапия при БА легкой степени тяжести представляла собой назначение по потребности (в том числе и для снятия приступов) короткодействующих бета-агонистов (КДБА), то есть это препараты, которые расширяют бронхи, снимая приступ удушья, но не лечат саму болезнь.
На основании данных нескольких клинических исследований с большим количеством пациентов, проведенных в последние годы, стало понятно, что это неправильная стратегия лечения бронхиальной астмы, так как при использовании монотерапии КДБА значимо повышается частота тяжелых обострений. А поскольку астма – это прежде всего восплительное заболевание дыхательных путей, то этими препаратами бронхи только расширяются, но воспаление не снимается, что маскирует для пациента ухудшение течения БА.
В новом руководстве GINA конца 2019 года по ведению бронхиальной астмы рекомендуется всем пациентам с данной патологией с возраста 12 лет использовать ингаляционные глюкокортикостероиды в качестве постоянной терапии, так как их регулярное использование значительно снижает риск серьезных обострений и улучшет контроль симптомов БА.
Некоторые медицинские специалисты даже предлагают запретить продажу отдельных монопрепаратов КДБА, а разрешить выпуск их только в сочетании с ИГКС, чтобы у пациенов не было искушения лечиться по старым схемам, но короткодействующие бронходилататоры используются, например, при хронической обструктивной болезни легких, так что скорее всего КДБА как монопрепараты будут продаваться.
Для лечения бронхиальной астмы даже легкой степени использование в качестве монотерапии КДБА однозначно недопустимо, и даже для снятия приступа астмы нужно применять КАЖДЫЙ РАЗ сочетание КДБА и ИГКС. При этом тактика использования ИГКС остается той же – на фоне стабилизации состояния пациента с БА рекомендуется достижение минимально возможных доз ИГКС, на фоне которых не происходит ухудшение течения БА.
Полный текст GINA 2019 тут: https://ginasthma.org/wp-content/uploads/2019/06/GINA-2019-main-report-June-2019-wms.pdf
Источник
Бронхиальная астма – серьезное заболевание хронической природы, обусловленное патологией дыхательных путей. При таком недуге пациенты регулярно сталкиваются с приступами удушья. Лечение бронхиальной астмы у взрослых предполагает снятие болезненных симптомов и приступов. Полностью вылечить болезнь у взрослого человека на данный момент невозможно. Но, при правильном приеме лекарственных средств можно полностью исключить приступы.

У большинства детей бронхиальная астма проходит сама по себе с возрастом. В раннем детстве иммунная система зачастую неспособна справиться с аллергенами, приводящими к астматическим приступам. С ростом организма иммунитет укрепляется и начинает эффективно бороться с аллергенами, вследствие чего астма проходит.

Как снять приступ?
Лечение аллергической бронхиальной астмы предполагает применение специальных препаратов, которые позволяют быстро снять приступ и восстановить нормальное дыхание. Для этого, как правило, применяются специальные ингаляторы.

Самостоятельно покупать первый попавшийся ингалятор не следует, он может содержать иные аллергенные вещества. Назначить препарат для приема должен врач.

Вещество, попадающее в дыхательные пути при использовании ингалятора, быстро расширяет бронхи, за счет чего восстанавливается нормальное дыхание.
Для взрослого человека, как правило, достаточно двух ингаляций при приступе. В особо сложных случаях этого может быть недостаточно. Если дыхание не нормализовалось спустя 10 минут нужно сделать еще 2 ингаляции.

Ингалятор действует быстро. Как правило, через 2-3 минуты признаки приступа уже не наблюдаются.

Также существуют специальные таблетки, к примеру, «Эуфиллин» или «Неофилин». Однако их недостаток заключается в том, что они действуют примерно через 40 минут. Эти же препараты выпускаются в форме раствора для внутривенных уколов. Зачастую медики скорой помощи применяют их для снятия приступов.

Особенности ингаляций для детей
Лечить бронхиальную астму у детей до 4-6 лет дозированными ингаляторами нельзя. Для таких детей врачи советуют приобретать специальные небулайзеры, посредством которых делаются ингаляции. Небулайзер заправляется аналогичным лекарственным средством, однако в жидкой форме.

Особенно осторожными нужно быть с детьми. Здесь важно дать правильную дозу препарата. Доза определяется индивидуально врачом, исходя из возраста ребенка, характера заболевания и особенностей организма.

Медикаментозное лечение
Основной метод лечения бронхиальной астмы – прием различных медицинских препаратов. Но, этот метод опять же направлен скорее на снятие симптомов и контролирование болезни.

Полноценного излечения не может дать ни один существующий препарат. Лекарственные средства предназначены для облегчения состояния больного и предотвращения рецидивов.
Препараты для лечения бронхиальной астмы
Все медпрепараты от астмы можно классифицировать на несколько категорий:
- кромоны (Интал, Тайлед). В качестве действующего вещества применяется недокромил либо кромогликат. Попадая в организм, они снимают воспаление дыхательных путей. Не рекомендованы к приему в период обострения и детям, не достигшим 6-летнего возраста;
- глюкокортикоиды, принимаемые в форме ингаляций (Беклометазон, Будесонид, Флутиказон). Действуют местно, оказывают противовоспалительный эффект;
- системные глюкокортикоиды. Применяются в периоды обострений, а также в случае неэффективности препаратов для расширения бронхов. Постоянно их принимать нельзя, поскольку возможно развитие других серьезных болезней, таких как катаракта, ожирение, сахарный диабет и прочие. Сюда относятся такие препараты, как Преднизолон и Дексаметазон;
- бета-2-адреномиметики. Предназначены для расширения бронхов. Нельзя применять для лечения детей. Сюда можно отнести Салметерол и Формотерол;
- короткодействующие бета-2-адреномиметики. Снимают симптомы удушья. Могут использоваться для снятия приступов у детей от 4 лет. Для самых маленьких детей можно применять в форме небул. Самые популярные медпрепараты – Сальбутамол и Вентолин.

Санаторное лечение
При данном недуге очень положительный эффект оказывает регулярное пребывание в санаториях. Существуют специальные санатории для лечения бронхиальной астмы.

К примеру, в России достаточно много таких санаториев находится на Алтае, в Крыму, в Анапе, Солигорске и Кисловодске. Также есть специализированные санатории в Ленинградской области, Пермском Крае и Подмосковье.

Помимо свежего воздуха и отсутствия аллергенов, что является ключевым при данном болезни, в санаториях проводят целый комплекс лечебных процедур:
- гидроаэроионизация (пациент некоторое время находится в помещении с повышенным уровнем кислорода);
- спелеотерапия (посещение соляных пещер и карстовых гротов);
- применение лечебных грязей;
- комплексная физиотерапия;
- бальнеотерапия (прием целебных ванн);
- стимуляция дыхания;
- ароматическая терапия.

Народная медицина
Народное лечение бронхиальной астмы также дает положительный эффект. Но, это лишь дополнение к медикаментозному лечению.

Основные методы народной медицины:
- настой на прополисе. Нарежьте или натрите 20 гр прополиса и на неделю залейте 80 мл спирта. После настаивания процедите и употребляйте по 20 капель ежедневно по 2 раза в течении 3 месяцев;
- ванны с хвоей. Принимать следует порядка 2 раз в неделю;
- настой из комплекса трав. Возьмите 40 гр эфедры, по 200 гр багульника и ромашки, 60 гр березовых почек. Измельчите травы и залейте 500 мл кипятка. Дайте настояться в течение 6-8 часов. Процедите и принимайте по 50 мл 3 раза в сутки;
- настой на мать-и-мачехе. На стакан кипятка возьмите 4 ч. л. мать-и-мачехи. Дайте настояться полчаса — час и принимайте ежедневно 4 раза по 50 мл.
Фото лечения бронхиальной астмы































https://www.youtube.com/watch?v=en6UsKgx9R8
Также рекомендуем просмотреть:
- Эмфизема легких
- Бронхит у взрослых
- Астма у взрослых
- Бронхиальная астма
- Симптомы бронхита
- Плеврит
- Лечение пневмонии
- Пневмония у детей
- Пневмония у взрослых
- Симптомы пневмонии
- Дыхательная недостаточность
- Обструктивный бронхит
- Туберкулез легких
- Антибиотики при пневмонии
- Хронический бронхит
- Бронхит у детей
- Острый бронхит
- Антибиотики при бронхите и кашле
- Как лечить бронхит
- Астма у детей
Помогите проекту, раскажите друзьям:
Источник