Если нет гнойных выделений при гайморите

Гайморит – заболевание инфекционно-воспалительного характера, сопровождающееся образованием слизистых и гнойных (в запущенных случаях) выделений и скоплением их в полостях гайморовых пазух. Часто гной не выходит самостоятельно и приходится прибегать к дополнительным методам терапии.
Лечение заболевания

Основные терапевтические мероприятия, направленные на борьбу с симптомами гайморита:
- снятие воспаления;
- уменьшение отечности тканей лица и слизистой оболочки носовых ходов;
- снижение количества слизисто-гнойных выделений в гайморовых пазухах;
- выведение гноя и слизи из пазух в полость носа, а потом – наружу.
Для лечения применяют антибактериальную терапию, назначают препараты противовоспалительного, обезболивающего и жаропонижающего действия. Помимо этого, эффективно снимают отечность, воспаление, облегчают выведение из носа экссудата гайморовых пазух физиопроцедуры и промывание носа. В комплексной терапии используются препараты сосудосуживающего действия, противоаллергические лекарственные средства, а также медикаменты, повышающие уровень защитных сил организма, стимулирующие иммунную систему на борьбу с заболеванием.
Если не принять мер по очищению гайморовых пазух от гнойного экссудата, это может привести к осложнениям. Под давлением находясь в закрытой отечными тканями гайморовой пазухе гной, может прорвать стенку пазухи. Тогда экссудат выйдет через рот, попадет в оболочку головного мозга, в ткани лица, глаз, зубов. Чтобы не допустить таких осложнений, есть несколько способов, как вывести гной из пазух.
Снятие отечности тканей
Для снятия отека можно предпринять следующие действия:
- использовать сосудосуживающие препараты в форме капель или спреев;
- принимать антигистаминные таблетки (после назначения их врачом);
- промывать нос солевыми растворами, травяными отварами;
- закапывать целебные масла, купленные в аптеке или приготовленные у себя дома самостоятельно.
Сначала проводится закапывание или впрыскивание сосудосуживающего лекарства, затем после спада отека, проводится промывание. Очищенную от выходящих отделений полость носа нужно обезболить, снять раздражение слизистой, путем закапывания масла с лечебной травой. Это уменьшит воспаление, смягчит слизистую носа.
Применение сосудосуживающих средств не должно длиться без контроля врача более трех дней, поэтому при первой возможности нужно обратиться в поликлинику.
Разжижение содержимого
Если застой гнойного экссудата происходит по причине слишком густой, вязкой консистенции, нужно проводить процедуры по его разжижению, чтобы гной вышел наружу.
 Для этого существуют препараты с муколитическим, антисептическим действием:
Для этого существуют препараты с муколитическим, антисептическим действием:
- Ринофлуимуцил – спрей для очищения полости от гноя, обладает противовоспалительными, дренажными, разжижающими свойствами, благодаря входящими в состав спрея ацетилцистеину и туаминогептану;
- Синупрет – спрей, обладающий антисептическими, дренажными свойствами, позволяет снизить инфицирование содержимого синусов, оказать разжижающий эффект;
- Мукалтин – известное средство для разжижения мокроты, слизистых и гнойных выделений носовых ходов и пазух.
В качестве вспомогательных методов можно назвать теплое обильное питье, для улучшения отхождения выделений из полости носа, употребление большого количества травяного чая, морсов из кислых ягод брусники, клюквы, а также травяных отваров с противовоспалительными, разжижающими свойствами.
Ингаляции
Проводить ингаляции с солевыми растворами, минеральной водой, отварами трав можно только при условии отсутствия повышенной температуры у пациента. Применяется для этих целей обычный небулайзер, с помощью которого лекарственные и растительные препараты разделяются не мельчайшие частицы, воздействуют на слизистую оболочку носа, придаточных пазух, что приводит к их эффективному освобождению от гнойного экссудата.
Паровые ингаляции строго запрещены при наличии гноя. Прогревание возможно только сухим способом, например, вареным яйцом, картофелем или мешочком с солью. Это возможно при условии, что прогревание назначил врач, посчитав эту процедуру уместной и безопасной.
Промывание носа
Чтобы добиться эффективного выведения гноя, рекомендуется их промывание. В условиях стационара можно промыть пазухи двумя способами:
- Кукушка
Такое название дано потому, что пациент кукует во время проведения промывания, чтобы избежать попадания гнойного содержимого в полость рта. Суть процедуры в том, что в один носовой ход вливается раствор для промывания, а со второго хода в это время откачивается вышедшее содержимое.
- ЯМИК катетер
 Промывают нос этим устройством, благодаря введению катетера и созданию разницы в давлении в полостях носовых ходов. Так происходит отток гнойного содержимого из гайморовой пазухи. Затем в очищенную полость вводят лекарственный препарат. К проведению этой процедуры имеются противопоказания, поэтому проводить ее должен только опытный ЛОР врач.
Промывают нос этим устройством, благодаря введению катетера и созданию разницы в давлении в полостях носовых ходов. Так происходит отток гнойного содержимого из гайморовой пазухи. Затем в очищенную полость вводят лекарственный препарат. К проведению этой процедуры имеются противопоказания, поэтому проводить ее должен только опытный ЛОР врач.
Промывание сопровождается обычно приемом антибиотиков и использованием сосудосуживающих средств.
Прокол
Если медикаментозная терапия и промывание не дают желаемого эффекта, производится прокол. Процедура делается под местной или общей (в случае чувствительности и страха пациента) анестезией. Через прокол вводится шприц, гнойное содержимое откачивается из пазухи. Потом полость промывают ведением антисептического препарата и выкачиванием его обратно. В очищенную полость шприцом вводят антибиотик и в некоторых случаях оставляют дренаж для отхода выделений.
Какой способ будет выбран для лечения решит врач. Только полное очищение синусовых пазух от слизисто-гнойного содержимого и последующая антисептическая терапия станут залогом скорейшего выздоровления и улучшения самочувствия.
Источник
 При острой форме бактериального гайморита всегда происходит скопление гноя в пазухах носа. Если лечение было малоэффективным или неправильным, то такой исход событий вполне закономерен. Медлить с лечением нельзя, так как возможно развитие более серьезных заболеваний. При гайморите не выходит гной – что делать и как спасать свое здоровье?
При острой форме бактериального гайморита всегда происходит скопление гноя в пазухах носа. Если лечение было малоэффективным или неправильным, то такой исход событий вполне закономерен. Медлить с лечением нельзя, так как возможно развитие более серьезных заболеваний. При гайморите не выходит гной – что делать и как спасать свое здоровье?
Причины появления и клиническая картина
Если не выходит гной при гайморите, то это говорит о том, что имеется отечность слизистой, которая закрывает соустье, перекрывающее носовой проход. В пазухах при синусите гной просто начинает скапливаться, что чревато расплавлением прилегающих тканей. Гнойные массы все равно будут искать выход, поэтому они могут попасть не только в кровоток, но и в головной мозг.
Почему не вышел гной? Сильный отек – основная причина такого состояния, но помимо этого в носовых пазухах протекают еще более активные процессы. Когда увеличивается воспалительный процесс, то происходит ускорение выработки слизи. Чем больше слизи, тем выше вероятность активации размножения патогенных микроорганизмов. Микробы начинают размножаться и выделять продукты жизнедеятельности. Такая ситуация начинает увеличивать количество токсинов в организме, что еще больше ухудшает самочувствие больного.
Как только в носовых пазухах начинает скапливаться гной, человек может ощущать следующую симптоматику:
- Сильная, распирающая боль в голове;
- Высокая температура тела;
- Слабость;
- Вялость;
- Постоянная заложенность носа;
- Затрудненное дыхание.
Вызывать такие симптомы могут как запущенный насморк, так и аденоиды, ринит или патологии развития носоглотки.

Возможные осложнения и диагностические меры
Когда при гайморите не выходит гной, то опасность развития осложнений увеличивается с каждым днем. Весь риск обусловлен близким нахождением головного мозга к очагу воспаления. Если будет прорыв гноя в область мозга, то развития менингита или абсцесса мозга не миновать. Воспаление мозга требует серьезного лечения, которое всегда протекает в стационаре. При несвоевременной помощи возможен летальный исход.
Список возможных осложнений достаточно большой, потому что гнойные массы могут влиять на ряд внутренних органов:
- Снижение зрения из-за воспаления глазниц;
- Воспаление среднего уха в виде отита;
- Конъюнктивит;
- Бронхит;
- Пневмония;
- Заражение крови в виде сепсиса;
- Неврит тройничного нерва;
- Воспаление мочевых путей (цистит);
- Миокардит;
- Ангина;
- Воспаление костной ткани в виде остеопериостита.
Чтобы данные осложнения не развивались, нужно вовремя обратиться за врачебной помощью. Врач сможет диагностировать гайморит с помощью разного медицинского оборудования. Для диагностики отоларингологи могут направить пациента на:
- Рентген;
- Компьютерную томографию;
- Риноскоп;
- Эндоскоп.
Последующую терапию устанавливает только врач, исходя из полученных результатов. Для диагностики врач также направляет пациента на сдачу крови для общего анализа. При воспалительном процессе в анализе могут быть повышено число лейкоцитов и СОЭ (скорость оседания эритроцитов).

Лечение гнойного воспаления
Лечить гнойное воспаление нужно сразу по нескольким направлениям. Перед врачом стоит задача – восстановить отток гноя. Чтобы лечение было комплексным, нужно:
- Уменьшить воспалительный процесс;
- Убрать отек слизистой;
- Снизить количество выделений;
- Вывести гной из пазух.
Для выполнения поставленных задач применяют антибиотики, противовоспалительные и обезболивающие лекарственные средства. Чтобы эффект был более заметный, необходимо проводить физиопроцедуры, облегчающие отход гноя. Для комплексного лечения обязательно применяются сосудосуживающие капли или спреи, а также препараты, повышающие защитные функции организма. Важно вовремя укрепить иммунитет, чтобы организму было проще справиться с бактериальной инфекцией.
Если назначенные препараты не дали ожидаемого результата, то не остается ничего, кроме прокола носовой пазухи. Такое хирургическое мероприятие позволит правильно вывести гной, не подвергая опасности соседние ткани и весь организм.

Медикаментозное лечение
Гной представляет собой патогенную среду, в которой скапливаются лейкоциты и продукты жизнедеятельности бактерий. Убрать гной и уменьшить воспаление помогут антибиотики. Чтобы определить вид бактерий, который спровоцировал развитие заболевания, нужно взять мазок. Лабораторное исследование взятого материала покажет с какой группой микроорганизмом нужно бороться.
Самостоятельно подбирать антибиотики нельзя, так как они могут не подходить, но за время их приема организм выработает иммунитет, что существенно усложнит последующее лечение.
Лечение антибиотиками может быть в виде таблеток или в виде капсул. В состояниях, когда такие формы лекарственных средств не помогают, нужно переходить на инъекционное лечение.
Для борьбы с гнойным гайморитом применяются следующие виды антибиотиков:
- Макролиды – Азитромицин, Спирамицин, Кларитромицин. Они максимально безопасны для организма, имеют минимальное число противопоказаний и побочных реакций.
- Цефалоспорины – Цефтриаксон, Цефалексин, Цефтибутен. Препараты нового поколения, к которым бактерии еще не успели выработать иммунитет.
- Полусинтетические пенициллины – Амоксициллин, Амоксиклав, Флемоксин. Указанные препараты считаются стандартными для лечения острой формы гайморита.
- Фторхинолоны – Ципрофлоксацин, Офлоксацин. Препараты отличаются самым сильным действием на штаммы микроорганизмов, которые отличаются повышенной устойчивостью к антибиотикам.
Если гайморит обнаружен на раннем этапе, то помочь могут местные антибиотические средства. Для лечения подойдут спреи в виде Биопарокса, Полидекса или Изофры.
Чтобы избавиться от отека слизистой, обязательно применяются сосудосуживающие капли. Для обильного орошения слизистой лучше использовать спреи, которые обрабатывают слизистую более масштабно и глубоко. Для лечения рекомендовано использовать:
- Називин;
- Санорин;
- Тизин;
- Фармазолин.
Чтобы слизистая оболочка не пересыхала, уместно применять капли на основе эфирных масел, например, Эвказолин или Пиносол.
Для уменьшения активности аллергенов иногда назначаются антигистаминные препараты последних поколений:
- Зиртек;
- Кларитин;
- Гисманал;
- Тавегил.
Слизь и гной при гайморите зачастую становятся более густыми по консистенции, поэтому важно принимать препараты, которые бы разжижали эти массы. Справиться с такой задачей помогут муколитические препараты на базе бромгексидина и ацетилцистеина. Такими лекарственными средствами выступают – Бромгексин, Мукалтин, Синупрет. Для большего разжижения поможет обильное питье.

Ингаляции
Применять ингаляции для лечения гайморита можно только в том случае, если у больного нет повышенной температуры тела. Категорически запрещено прогревать носовые ходы, если есть скопление гноя. Также запрещены такие процедуры в виде паровых ингаляций. Теплый пар будет только способствовать развитию воспаления.
Если нет противопоказаний, то ингаляции можно проводить на основе:
- Минеральной воды;
- Травяных отваров;
- Эфирных масел.
Добавлять к лечению ингаляции паром нужно только после консультации с врачом. Прогревание допустимо только после полного очищения гайморовой пазухи и снятия воспаления.

Промывание
Процедура промывания носовых пазух считается основой лечения гайморита, так как она позволяет глубоко провести очищение и вывести накопившиеся выделения. Осуществлять такую процедуру можно в физиотерапевтических кабинетах медучреждений, а также в домашних условиях. Главное – это правильно готовить растворы для промывки и проводить саму процедуру.
Для промывания можно использовать слабый солевой раствор. Для приготовления уместно использовать на 200 мл теплой кипяченой воды половину чайной ложки морской соли. Для большего эффекта можно добавить 1-2 капли эфирного масла чайного дерева. Промывания повторять 3-4 раза на день.
Процедуру удобнее в домашних условиях проводить с помощью спринцовки, шприца без иглы или с помощью специальной лейки для промывания носа. Чтобы получить ожидаемый результат, необходимо следовать следующему алгоритму действий:
- Голову наклонить над раковиной или миской горизонтально, не запрокидывая назад;
- Вводить раствор в одну ноздрю, не закрывая вторую;
- При прохождении жидкости стараться дышать ртом;
- Проводить промывку 30-40секунд;
- После процедуры важно хорошо высморкаться;
- Повторить аналогичные действия для второй ноздри.
После такого метода очищения носа выделения будут скапливаться намного медленнее, так как соль обладает антибактерицидным действием.
Иногда для промывания носа используют физраствор или раствор Хлоргексидина, но зачастую такие составы применяются в больницах, а не на дому.

Процедуры в стационаре
Чтобы минимизировать травматизацию тканей носа врачи предлагают проводить промывку без прокола пазухи. Существует два основных метода промывания, использующие в больницах, метод «кукушка» и ЯМИК.
Процедура «кукушка» работает за счет перемежающегося давления, которое способно удалить скопившийся гной. Пациент ложится на кушетку так, чтобы голова была немного запрокинута. В одну ноздрю врач вводит лекарственный состав, а со второй производит откачивание. Такое название эта методика получила из-за того, что во время введения жидкости пациент должен проговаривать словосочетание «ку-ку». Именно при воспроизведении таких звуков раствор не будет попадать внутрь. Перед процедурой врач должен ввести в носовые проходы сосудосуживающие вещества, так как они снимают отечность, что позволит быстрее вывести слизь или гной.
Промывка ЯМИК осуществляется с помощью катетеров, которые на концах имеют небольшие баллоны. При введении их в носоглотку они увеличиваются под давлением, что позволяет создать вакуум в перекрытой зоне. За счет такого подхода соустья начинают раскрываться, что позволяет гною выйти из пазух. Для полного удаления выделений далее проводят промывку носа лечеными жидкостями, в состав которых входит Фурацилин.
Промывание гайморовой пазухи подходит не всем. Не стоит проводить женщинам в положении, детям раннего возраста и пожилым людям. Если пациент имеет психические расстройства или склонен к кровотечениям, то указанные процедуры им также будут противопоказаны.
В запущенных ситуациях промывания могут быть бессильны, поэтому остается только хирургический прокол носовой пазухи. Прокол проводят специальной иглой под местной анестезией. Гной откачивается с помощью шприца. После процедуры в носоглотку вставляют дренажную трубку, которая вымывает все остатки гноя. Такая хирургическая процедура за один сеанс избавляет от гнойных масс, но существует большая вероятность рецидива болезни.

Народные методы
Лечить гнойный гайморит многие больные стараются народными методами, но не всегда они действенны. Чтобы не затянуть с лечением, лучше при первой симптоматике обратиться за врачебной помощью. Если человек все-таки доверяет народным рецептам, то можно обратить внимание на следующие процедуры:
- Капли из лука и подсолнечного масла. Смешать чайную ложку сока свежей луковицы и чайную ложку масла до однородности. Закапывать в носовые ходы три раза в день после активного высмаркивания. После закапывания полежать в течение 10-15 минут.
- Турунды на основе отвара зверобоя. 40 г зверобоя заварить стаканом воды и настаивать 2 часа. В охлажденный отвар поместить турунды для смачивания. Подготовленные турунды поместить в нос на 30-40 минут 3 раза в день.
- Турунды на основе меда, оливкового масла и соды. Все компоненты смешать по 1 чайной ложке. В готовую массу поместить ватные тампоны для хорошего промокания, поместить в обе ноздри на 20 минут, прилечь.
Доверять или нет народным рецептам – дело каждого, но важно вовремя начать лечение, чтобы не было осложнений.

Профилактика
В качестве профилактики гнойного гайморита важно вовремя начинать лечение обычной простуды или насморка. Нельзя забывать о правильном питании, приеме витаминных комплексов в период эпидемий. Важно не переохлаждаться и при первом ухудшении самочувствия обращаться к лору.
Лечить гнойный гайморит нужно строго по рекомендациям врача, так как болезнь при неправильном лечении может быть чревата осложнениями. Терпеть такое состояние нельзя, потому что возможен резкий переход острой формы заболевания в хроническую.
Загрузка…
Источник

Течение гайморита сопровождается скоплением гноя в гайморовых пазухах (длительное течение осложняется зловонным запахом). Для благополучного разрешения следует очистить полость пазухи от содержимого и восстановить естественный отток слизи. Длительное нарушение отхождения гноя может привести к осложнениям, связанным с прорывом гноя в сопряженные полости или расплавлением окружающей ткани.
Лечение гайморита
Методы лечения гайморита направлены на снижение отека слизистой оболочки, уменьшение секреции железистых клеток и выведение образовавшейся слизи.
Используют сосудосуживающие и противовоспалительные препараты совместно с применением антибактериальной терапии и повышением местного и общего иммунитета. Дополнительно включают вспомогательные методы: физиопроцедуры, народные методы лечения.
Если не выходит гной при гайморите и возникает скопление в полости пазухи, возрастает давление на рецепторы носа, увеличивается болезненность. При длительном отсутствии вывода гноя начинается расплавление прилегающих тканей. Гной стремится найти выход. Появляется опасность возникновения флегмоны лица или абсцесса. Следует как можно раньше восстановить самоочищение носа.
В домашних условиях применяется попеременное использование сосудосуживающих и противовоспалительных препаратов в сочетании с промыванием гайморовой пазухи. Для вытяжения гноя можно применять турунду, смоченную мазью Вишневского, алоэ и другие препараты, вытягивающие воспаление.
Снятие отека слизистой
Причиной нарушения оттока гноя может быть закупорка соустья густым затвердевшим экссудатом или сильным отеком слизистой оболочки.
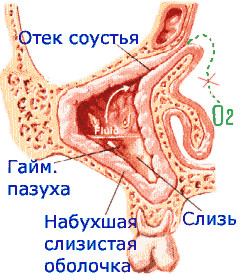
Для снижения отека используются сосудосуживающие капли (например, Нафтизин). Спустя 30 минут, когда сосуды суживаются и отек спадает, проводится промывание гайморовой пазухи. Для создания разницы осмотического давления хорошо себя зарекомендовали растворы с солью. Рекомендуется применять морскую соль в разведении или готовые аптечные растворы для промывания носа.
Следует учитывать, что применение сосудосуживающих препаратов самостоятельно не должно превышать 3 дней, возможны осложнения. В первые дни от начала заболевания нужно обратиться к отоларингологу, который после необходимого обследования назначит эффективное лечение.
Препараты для разжижения мокроты
Если не выходит гной при гайморите по причине загустевшего экссудата, следует добиться разжижения мокроты. Для этого применяют муколитики, средства, разжижающие мокроту. Препараты, зарекомендовавшие себя в снижении вязкости гнойного экссудата:
- Мукалтин,
- Ринофлуимуцил и другие.
Также применяются препараты, благотворно влияющие на дренажную функцию. Из лекарственных форм, обладающих комплексным воздействием, принимают Синупрет. Он снижает отечность слизистой оболочки, разжижает слизь, обладает противовоспалительным, антибактериальным и ранозаживляющим свойствами, повышает местный иммунитет.
Дополнительно разжижению экссудата способствует обильное питье. Здесь можно использовать чай (рекомендуется зеленый), компоты, морсы, минеральную воду, фиточаи (отвары растений, обладающих противовоспалительным, муколитическим или общеукрепляющим свойством).
Хорошо помогает местное использование масла, способствующего смягчению образовавшихся корочек с добавлением эфирного средства (эвкалипт, ромашка, мята, зеленый чай).
Ингаляции
При отсутствии температуры можно применять ингаляцию с минеральной водой, эфирными маслами, отварами трав.
Важно. При наличии гнойного экссудата не применять паровые ингаляции!
Прогревание пазухи носа способствует распространению гнойного процесса по всему организму. Использовать только ингалятор.
Хороший эффект в разжижении мокроты и снижении воспалительного процесса оказывает дарсонвализация. Использовать после купирования острого процесса и полного очищения гайморовой пазухи.
Промывание пазух
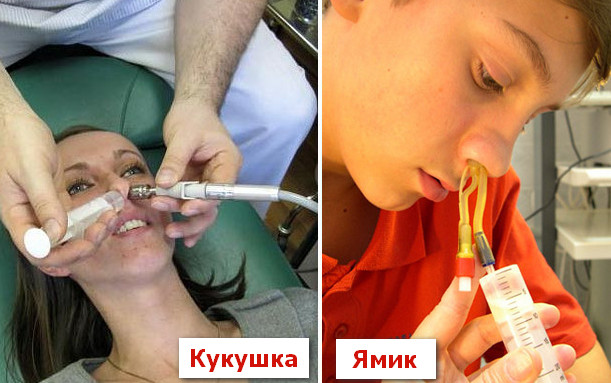
В стационаре применяют промывание пазухи двумя методами:
- «Кукушка».
После снижения отека слизистой оболочки сосудосуживающим препаратом проводится одновременное вливание раствора в один носовой ход с выкачиванием содержимого из другого. Для предотвращения попадания жидкости в ротоглотку больной кукует во время процедуры).
- Промывание ЯМИК-катетером.
Используется специальный катетер, который вводится в носовую полость пациента и при создании разницы в давлении происходит отток гноя из пазухи. После откачки гноя вводят лекарственное вещество. Проводить такую процедуру может только отоларинголог. Имеются противопоказания.
Прокол пазухи
Что же делают, если не выходит гной при гайморите? В стационаре при отсутствии эффекта от консервативного лечения для этого применяют прокол гайморовой пазухи с последующим очищением ее от содержимого и промывание полости. После прокола шприцем извлекают содержимое полости и вводят раствор, обладающий асептическим действием, и снова откачивают. После промывания пазухи вводят лекарство, обладающее антибактериальным действием, с целью ускорения лечения. При необходимости оставляется дренаж для создания возможности отхождению мокроты.
Операция проводится после обезболивания.
Людям с повышенной нервозностью проводят под местным наркозом.
Общие рекомендации
Для лучшего оттока гноя из полости пазухи следует соблюдать несколько простых правил поведения:
- Как можно больше пить жидкости.
- Спать с приподнятым изголовьем на здоровой стороне.
- Промывать гайморовы пазухи не менее 3-4 раз в день до полного разрешения болезни.
- Можно использовать капли, которые можно сделать самостоятельно из алоэ, каланхоэ, чеснока, лука, меда, свежий сок свеклы.
- Применение турунд, смоченных в прополисе, смешанном с растительным маслом.
- Физиопроцедуры.
При нарушении естественного оттока слизи из пазухи носа, сопровождающемся развитием гнойного процесса, следует как можно раньше создать условия естественному очищению полости. Лучшим вариантов в данной ситуации будет обращение к отоларингологу. При невозможности посетить врача в ближайшее время следует промывать нос в домашних условиях, используя сподручные средства. Чем раньше будет налажен процесс самоочищения, тем полнее и быстрее произойдет выздоровление.
Источник


