Если у ребенка астма может ли заболеть

Сегодня есть возможность не допустить развития этой болезни у детей с наследственной предрасположенностью, считает наш эксперт – врач-неонатолог, кандидат медицинских наук Лариса Кузьменко.
Еще недавно считалось, вероятность того, что у ребенка разовьется астма, составляет 50%, если этой болезнью страдает мама, и 70%, если астматики оба родителя. Но врачи Московского областного НИИ акушерства и гинекологии за двадцать с лишним лет исследований выяснили: профилактикой болезни надо заниматься с первых дней жизни, и тогда, несмотря на наследственность, астмы удается избежать почти в 100% случаев. Главное, пока иммунная система ребенка не окрепла, оберегать его от всяких неблагоприятных факторов: от встреч с аллергенами, от простудных заболеваний.
Особенно внимательными родители должны быть в определенные «критические периоды» развития: в первый, третий, шестой и двенадцатый месяцы.
Пять этапов профилактики
| Наша справка | |
|---|---|
| Первый иммунитет ребенка – пассивный, достается от матери: через плаценту она передает антитела к различным возбудителям инфекций. Пассивный иммунитет расходуется за 3–6 месяцев, а собственный иммунитет созревает к году, у некоторых детей – к трем годам. | |
Первые дни. Иммунитет малыша желательно проверить еще в роддоме, а по выписке из него сразу поставить ребенка на учет к иммунологу-аллергологу. На глаз состояние иммунитета определить нельзя, нужны специальные анализы.
Они не входят в список обязательных исследований, но если вы представите неонатологу выписки из своей истории болезни или из истории болезни мужа и объясните, что вы страдаете астмой, вам не откажут. До года надо сделать такое исследование дважды – для контроля.
В комнате новорожденного не должно быть пыли или сырости, ковров, перьевых подушек, домашних животных, аквариума и растений. Держите поменьше мягких игрушек и стирайте их чаще.
Первый месяц. Примерно в это время мама может столкнуться с первой проблемой: из-за сниженного иммунитета патогенная микрофлора развивается у младенца активнее, чем полезная флора кишечника. Первый признак недомогания легко заметить – это колики и сопровождающие их крики.
Если коликам не придавать значения, со временем на продукты жизнедеятельности вредных микроорганизмов начнет реагировать кожа. Лучше сделать бактериологический анализ кала и избавиться от нежелательной флоры. И постарайтесь кормить малыша грудным молоком хотя бы до 4–6 месяцев!
Третий месяц. К любым прививкам, как к приему аллергена, надо готовиться: 3 дня до и 3 дня после принимать антигистаминные препараты (выбирайте вместе с педиатром!). Надо быть особенно внимательной с АКДС: вакциной против дифтерии, коклюша и столбняка. В первый год жизни эту прививку делают 3 раза. Если малыш плохо себя чувствует, отложите вакцинацию до выздоровления.
Полгода. «Где мой суп?» – всем своим видом требует малыш, и мама спешит накормить его всевозможными вкусностями. Не торопитесь! Аллергическую реакцию часто вызывают коровье молоко, рыба и морепродукты, мед, цитрусовые, шоколад, орехи, яйца, куриное мясо и даже помидоры. А вам желательно этих реакций не спровоцировать, потому что и атопический дерматит и аллергический ринит увеличивают риск возникновения астмы на 20%. Прикорм вводите очень медленно, буквально по крошкам, и в специальный дневник записывайте, что и сколько нового вы дали малышу и как он отреагировал. Аллергическая реакция – это не обязательно красные пятна и шелушение на коже, это может быть изменение стула и даже изменение настроения. Если реакция возникла, идите с дневником прикорма к аллергологу. Вполне возможно, малышу придется сдать кровь из вены на аллергены: пищевые, бытовые – пыль, шерсть… Зато вы будете знать врага в «лицо». Безжалостно исключите его из жизни ребенка, дайте иммунной системе окрепнуть. Аллерголог подскажет, как составить меню, чтобы, отказавшись от каких-то продуктов, обеспечить организм всеми необходимыми элементами.
Год. Примерно к первому дню рождения большинство мам прекращает кормление грудью. И в это же время на малыша в первый раз «нападает» простуда. К лечению любого ОРЗ надо подходить серьезно, то есть ребенка долечивать. Недолеченные ОРЗ у детей с наследственной склонностью к астме нередко переходят в бронхиты. Такие дети легко попадают в категорию «часто болеющих».
Работа над ошибками
Вот типичные ошибки, которые допускают мамы, страдающие астмой.
Ошибка первая. Не готовятся к беременности или неправильно ведут себя во время нее.
| Важно | |
|---|---|
| Будущим родителям надо знать, кто в их семьях болел астмой, аллергиями, и по возможности позаботиться о молекулярно-цитогенетическом исследовании. Оно позволит спрогнозировать, грозит ли астма их детям, и вовремя принять профилактические меры. | |
Как правильно. При астме выше вероятность выкидыша, преждевременных родов, осложнений, поэтому, планируя беременность, надо получить консультацию пульмонолога. Он подготовит легкие к будущей нагрузке, выпишет противоастматические средства. Тогда, возможно, лекарства не понадобятся во время беременности или дозировка их будет меньше. Глюкокортикостероиды, снимающие воспаление в бронхах, будущей маме лучше получать через ингалятор, чтобы не причинить вред плоду. Отказываться от их приема нельзя.
До беременности надо избавиться от инфекций: хламидий, уреаплазмоза. И берегите себя от простуд!
Ошибка вторая. В поисках замены одного из самых частых аллергенов – коровьего молока – ребенка, предрасположенного к астме, переводят на козье или соевое.
Как правильно. – На самом деле 20% малышей, у которых аллергия на коровье молоко, не переносят и козье, – поясняет заведующая отделом аллергологии ГУ НИИ вакцин и сывороток им. И. И. Мечникова РАМН, доктор медицинских наук, профессор Валентина Гервазиева. – Мы рекомендуем заменять коровье молоко специальной гипоаллергенной молочной смесью на основе гидролизированного (особым образом измененного) белка. Соя, как аллерген, проникает в организм младенца еще и с детским питанием из баночек. Многие компании, в том числе российские, зная о потенциальной опасности, отказались от ее добавления в овощные и мясные пюре. Внимательно читайте аннотации.
Ошибка третья. Считают, что каждая инфекция – своеобразная тренировка иммунной системы, которая со временем «окрепнет» и будет легче справляться с болезнями.
Как правильно. Это для здорового малыша каждая инфекция – тренировка иммунитета, а иммунная система ребенка из группы риска по астме может не выдержать частых «простуд». Нарушения иммунитета можно заподозрить, если малыш болеет чаще 4–6 раз в год, а каждое ОРЗ, ОРВИ (особенно на фоне аллергии) тянется долго и оканчивается приемом антибиотиков. Тогда надо обязательно обратиться к иммунологу, сделать анализы. Они внесут ясность, почему простуды прилипают так часто.
– Иммунную систему придется сначала оздоровить. Коррекция иммунитета, которую назначит иммунолог-аллерголог длится несколько месяцев, могут потребоваться и повторные курсы. Как дополнение мы приветствуем бассейн, дыхательную гимнастику, – говорит врач-иммунолог, кандидат медицинских наук Ольга Магаршак.
Смотрите также:
- Сидим, кряхтим… Как помочь ребенку при проблеме с пищеварением →
- Будущая мама, берегись! Самые опасные для беременных болезни →
- Младенческий бронхит: чем опасен и как его лечить →
Источник
Чем дальше в лес, тем меньше астматиков
Сегодня из общего количества людей на земле чуть более 300 млн болеют бронхиальной астмой. Каждые 10 лет число астматиков увеличивается на 50%. По мнению медиков — это весьма удручающая статистика!
Интересно, что по статистике в развитых, цивилизованных странах астматиков больше и риск приобрести это заболевание в течение всей жизни гораздо выше, чем в тех регионах, где пока еще технический прогресс не представляет серьезную угрозу экологии.
В этом смысле связь бронхиальной астмы и качества окружающей среды очевидна — дышать «тяжелым» загрязненным воздухом людям (и детям — в особенности!) без риска для здоровья действительно сложно. Меж тем, точные и бесспорные причины возникновения и развития этой болезни до сих пор учеными не выявлены. В одном и том же регионе одни люди могут буквально задыхаться в ежедневных приступах бронхиальной астмы, а другие — даже не знать, что это такое.
Бронхиальная астма взяла ребенка за горло
Бронхиальная астма представляет собой хроническое воспаление дыхательных путей, которое усиливается под воздействием тех или иных факторов или раздражителей. Эти факторы (или раздражители) вызывают гиперреакцию бронхов, которая проявляется как сильнейший отек слизистой оболочки дыхательных путей, чрезмерным образованием слизи и бронхоспазмом. В итоге в дыхательных путях возникает так называемая бронхиальная обструкция — серьезное препятствие к полноценному дыханию.
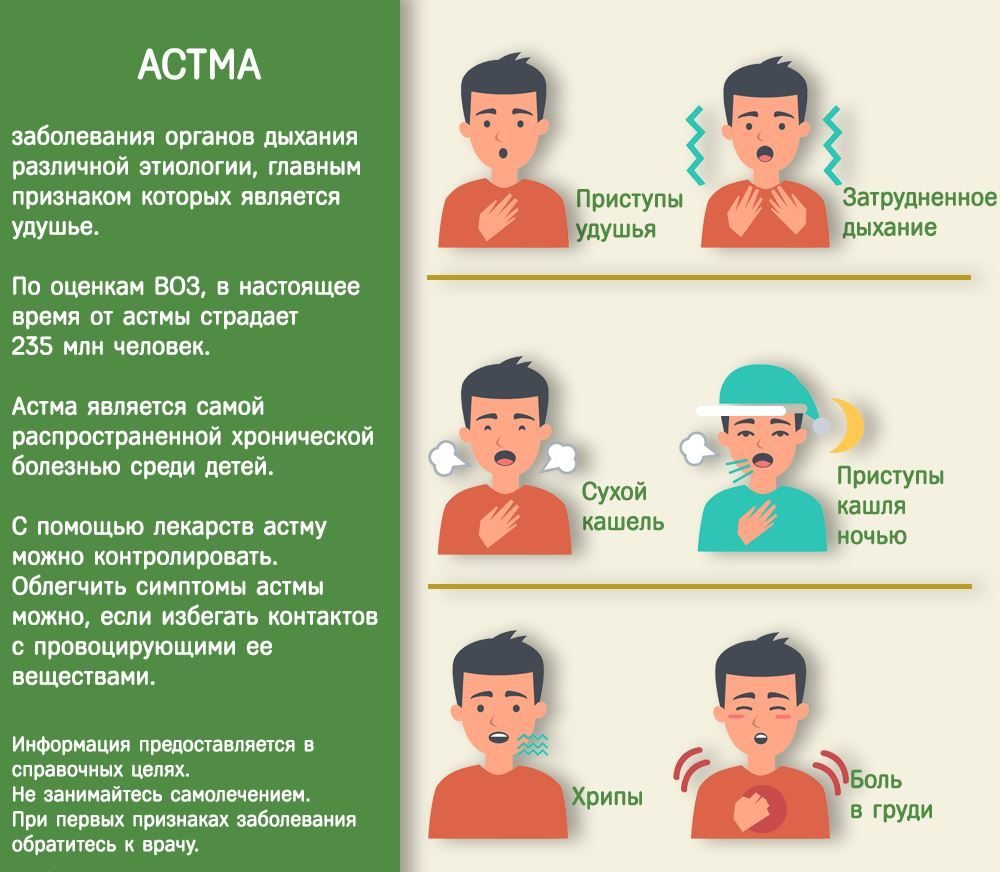
Внешне приступ бронхиальной астмы хорошо узнаваем — ребенок хрипит и задыхается, в его горле слышен характерный повторяющийся свист, возникает одышка и признаки удушья.
Редко когда приступ бронхиальной астмы возникает «на пустом» месте, чаще всего его «вспышка» бывает спровоцирована определенным условиями или факторами: сильный резкий запах, чрезмерные физические нагрузки, стресс и т.п.
Факторы, которые вызывают обострение бронхиальной астмы у детей и взрослых:
- Дым (обычный и в особенности — табачный);
- Шерсть животных (а если быть предельно точными, то не сама шерсть, а частички эпителия на ней);
- Плесень внутри помещения;
- Домашние клещи, которые обитают в бытовой пыли;
- Пыльца некоторых растений;
- Физические нагрузки;
- Сильный стресс или эмоциональное потрясение;
- Аллергическая реакция на некоторые лекарства (самое распространенное из них — аспирин);
- Ожирение и малоподвижный образ жизни;
- Холодный морозный воздух.
Симптомы бронхиальной астмы у детей
В основном все признаки и симптомы бронхиальной астмы у детей сводятся к затрудненному дыханию, которое проявляется время от времени на фоне вполне обычных обстоятельств. Например — ночью во время сна, после физической активности, или в момент эмоционального потрясения (испуга, восторга и т.п.).
Главный симптом наличия бронхиальной астмы — это затрудненное дыхание. А именно — проблемный выдох. Если вы заметили, что ваш ребенок вдыхает легко, глубоко и тихо, а выдыхает тяжело, долго и с характерным свистом, вам следует записаться на консультацию к пульмонологу — у вашего ребенка очевидный признак бронхиальной астмы.
Обратите внимание, что у ребенка затрудненное дыхание с хрипами и свистом может быть и при других заболеваниях: например, при сильном насморке у детей, при обычном бронхите или простуде (ОРВИ). Однако, в этом случае проблемы с дыханием будут сопровождаться и другими симптомами — повышенной температурой, отсутствием аппетита, слезотечением. Но как только пройдет сама болезнь, заметно улучшится и дыхание. И только при бронхиальной астме затрудненное дыхание случается «беспричинно» и в отсутствие прочих симптомов.
Вы уже знаете, что главный симптом астмы — это затрудненный выдох. Но мало кто знает (даже среди врачей!), что скорость выдоха можно измерить. Для этого придуманы особые приборы, которые называются пикфлоуметры. С помощью этих приборов — компактных, не слишком дорогих и доступных каждой семье — можно не только достоверно узнать, если ли у ребенка признаки астмы или нет, но также и удостовериться — помогает ли ему введенное лекарство или же нет.
Лечение бронхиальной астмы у детей
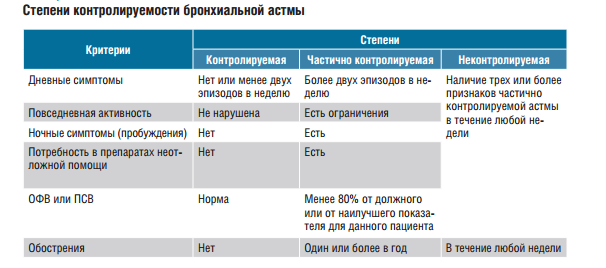
Бронхиальная астма — болезнь «со стажем», ее не вчера открыли. И если медикам пока еще не вполне ясны причины ее возникновения у того или иного человека, то уж эффективные планы ее лечения уже давно разработаны и усовершенствованы. В арсенале медиков существуют специальные протоколы, четко предписывающие, чем и как должна лечиться бронхиальная астма у того или иного ребенка в зависимости от степени тяжести приступов, которое у него случаются.
Эти протоколы поддерживающей терапии помогают существенно облегчить жизнь больных детей в 99,9% случаев заболевания бронхиальной астмой. Причем не только облегчить, но и позволить этим деткам жить полноценной жизнью: заниматься спортом, путешествовать, заводить домашних питомцев.
Популярный детский врач, доктор Е. О. Комаровский: «Поверьте мне, ребенок, больной бронхиальной астмой, вполне может стать в будущем олимпийским чемпионом! Но только в том случае, если он получает адекватную и квалифицированную медицинскую помощь».
Основной группой лекарственных препаратов, с помощью которых осуществляется поддерживающая терапия при бронхиальной астме, так называемые топические стероиды.
И не нужно пугаться каких-либо (зачастую надуманных, а не реальных) побочных эффектов или привыкания. В случае лечения бронхиальной астмы, применяемые топические стероиды не оказывают влияния на весь организм в целом, попросту потому, что они не попадают в кровь.
Какой именно препарат группы топических стероидов подходит именно вашему ребенку, и как правильно его использовать — вам подробно расскажет лечащий врач.
Что делать в случае приступа бронхиальной астмы?
В случае серьезного приступа бронхиальной астмы (который может случиться где угодно и когда угодно, внезапно и зачастую без причины), необходимо применять уже меры не поддерживающей терапии, а неотложной помощи.
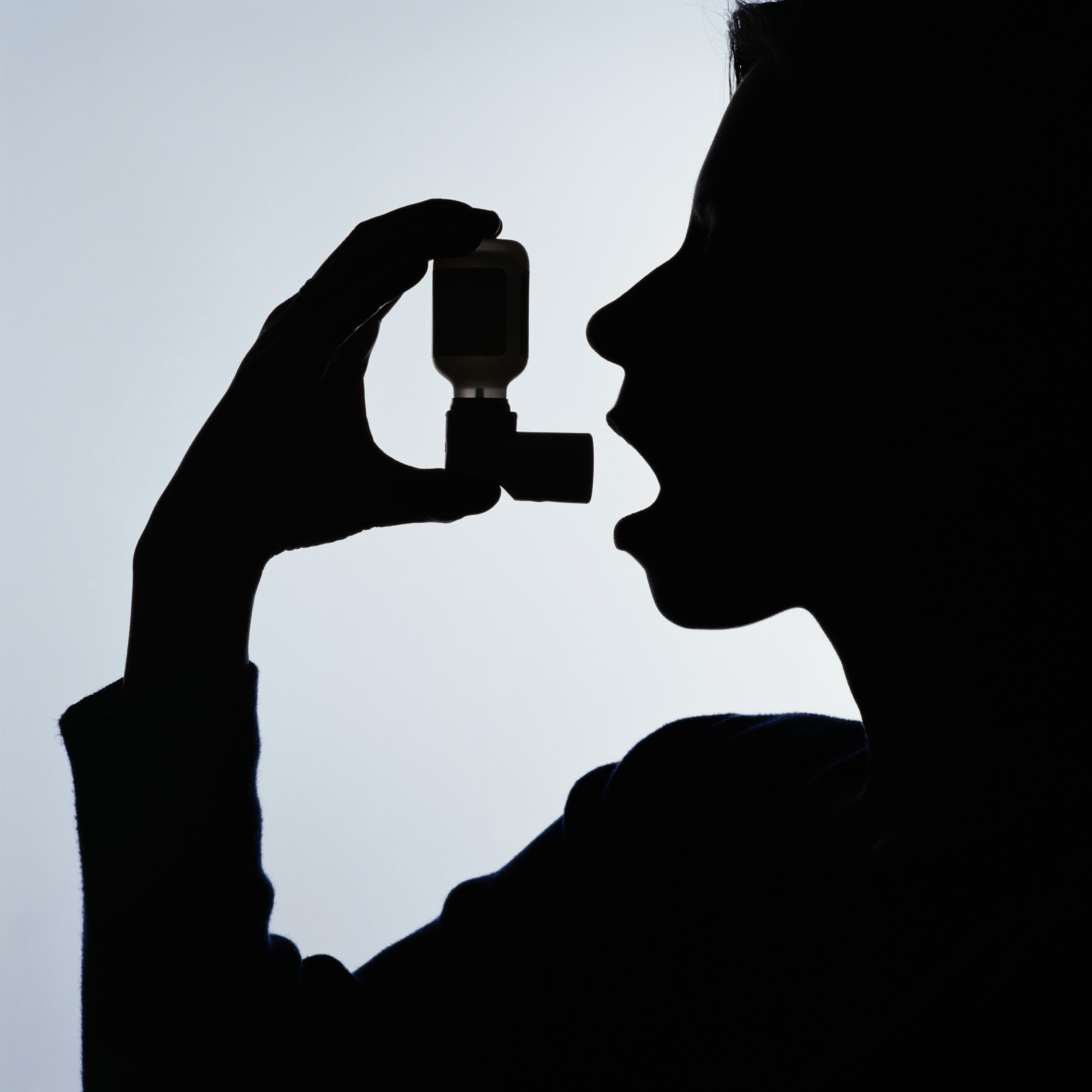
Ведь в ситуации с мгновенным воспалением в дыхательных путях (отек, нагнетание слизи и бронхоспазм) нет иного способа быстро и эффективно облегчить дыхание посиневшему и задыхающемуся ребенку, кроме как доставить в его дыхательные пути сильное бронхорасширяющее средство. Наилучший способ сделать это — опять же использовать ингалятор, который позволяет мельчайшим частицам лекарства за секунды достичь пораженной области в бронхах. А один из наиболее эффективных и проверенных препаратов для экстренной помощи при приступе бронхиальной астмы у детей — это аэрозоль сальбутамол.
Назначить сальбутамол вправе только врач, но пользоваться им должен уметь всякий родитель, чей ребенок болен бронхиальной астмой.
Однако, правильно сделать вдох при нажатии на ингалятор (в момент пшика необходимо глубоко вдохнуть, чтобы лекарство достигло бронхов) способны не все дети — малыши примерно до 5-6 лет обычно сделать этого еще не могут. Но и эти крохи тоже страдают бронхиальной астмой!
Для таких деток разработаны особые ингаляторы — небулайзеры. Кроме того, при лечении малышей нередко используются так называемые спейсеры. Эти устройства являются своего рода переходным элементом между ингалятором (который вставляется в спейсер) и ребенком.
Как правило, один пшик ингалятора обеспечивает одну дозу лекарства. При остром приступе бронхиальной астмы ребенку с признаками удушья вводят 2-4 дозы препарата каждые 10 минут — до тех пор, пока его состояние не улучшится и он не начнет свободно дышать. Если же препарат не помогает и очевидных улучшений не происходит — это повод для экстренной госпитализации.
И не бойтесь пользоваться ингаляторами в условиях приступа! Даже если пшикать бронхорасширяющий препарат (типа сальбутамола) по 4 дозы каждые 10 минут в течение часа (ребенку любого возраста) — передозировки не будет. Такой режим одобрен и рекомендован ВОЗ при неотложной помощи в случае приступа бронхиальной астмы.
Доктор Е. О. Комаровский: «Когда вы видите, как ваш ребенок задыхается и синеет в приступе бронхиальной астмы, вы должны не глаза к небу подкатывать, а уверенно и адекватно пользоваться ингаляторами и лекарствами! Если ваш малыш астматик — вы просто обязаны это уметь!»
Упомянутый выше прибор пикфлоуметр поможет определить, насколько эффективно помогает (или не помогает) лекарство при приступе бронхиальной астмы. Нужно измерить силу выдоха до введения препарата, а потом измерить ее спустя 10-15 минут после использования аэрозоля. Показатели должны увеличиться минимум на 10-15%.
Лечение бронхиальной астмы у детей: 3 шага к полноценной жизни
Итак, лечение бронхиальной астмы сводится к трем основным методам:
- Поддерживающая лекарственная терапия (которая позволяет держать под контролем воспалительный процесс в дыхательных путях и вести нормальный образ жизни);
- Избегание факторов, способных спровоцировать приступ бронхиальной астмы и удушья (почаще делайте влажную уборку в доме, удалите все «пылесборники» типа ковров, библиотек до потолка и оконных штор с рюшами и кистями);
- Умение самостоятельно (а постепенно вы должны обучить и своего ребенка) пользоваться карманным ингалятором для экстренной помощи в случае приступа бронхиальной астмы.
Чего категорически нельзя делать в случае приступа бронхиальной астмы у ребенка
Увы, но не все приступы бронхиальной астмы заканчиваются благополучно — это заболевание имеет и свою статистику летальных исходов. И что самое досадное — нередко виновата в смерти маленьких астматиков не только болезнь, но и опрометчивые, неразумные действия взрослых, которые пытаются использовать для снятия приступа бронхиальной астмы не адекватные этой ситуации лекарства. Итак, ребенку с приступом бронхиальной астмы нельзя давать:
- Муколитики (отхаркивающие средства, используемые для лечения кашля). Муколитики стимулируют образование слизи в дыхательных путях, а ее при приступе астмы и так — избыточное количество;
- Седативные препараты. Любые успокаивающие средства уменьшают глубину дыхания, что недопустимо при приступе астмы;
- Антибиотики. Антибиотики имеют отношение к астме только в одном-единственном случае — когда возникает осложнение в виде воспаления легких, но в любом другом случае антибиотики при астме — самое бестолковое и никчемное «оружие».
Возможно, лет 20-25 назад астматики действительно были вынуждены «рабски» подстраивать свое существование под «прихоти» своей болезни: любой спорт (кроме разве что шахмат) был для них под запретом; перспектива завести котенка была для них примерно столь же удаленной, как и возможность слетать на Марс; заниматься домашней уборкой они могли разве что только в респираторе и т.п. И, конечно же, сильнее всех страдали дети с бронхиальной астмой — ни попрыгать, ни побегать, ни щенка потискать…
Но в наши дни картина в корне иная! Сегодняшний уровень медицины позволяет астматикам (в том числе и детям с бронхиальной астмой) наслаждаться жизнью практически наравне со всеми остальными людьми.
Источник

Многих родителей, страдающих заболеваниями дыхательных путей, волнует вопрос о генетической предрасположенности детей к этим болезням. Многие не знают точно, передается астма по наследству или нет. Генетики предполагают, что есть высокая вероятность заболеть, если родитель страдает от хронического воспаления дыхательных путей.
Радует то, что с симптомами заболевания реально бороться. Но нужно быть осторожным, чтобы, например, обычная аллергия не переросла в астму. Если в семье есть аллергик или астматик, родителям стоит быть настороже и заботиться о здоровье своих детей.
Факторы и причины развития бронхиальной астмы
Астма считается мультифакторным заболеванием. Это значит, что в ее развитии принимает участие много внешних и внутренних факторов. И в этом случае наследственность отходит на второй план.
Можно даже говорить о том, что астма по наследству не передается. По мере развития медицинской науки выявляются новые источники, которые влияют на развитие болезни. Среди них стоит выделить две основные группы:
- Внешние факторы прямого воздействия.
- Физиологическое состояние организма.
Первая группа — экзогенные факторы. К ним можно отнести провокаторы аллергической реакции. Это:
- плесневые грибы, различные продукты, пыльца растений, шерсть животных;
- бактерии и вирусы;
- вредная работа на опасных производствах, частый контакт с раздражающими веществами;
- экологическая ситуация;
- курение сигарет;
- инфекционные заболевания;
- неправильное питание.
Вторая группа — эндогенные факторы:
- ожирение разной степени тяжести;
- бронхит, который возникает чаще, чем несколько раз в год;
- наличие определенных заболеваний у матери или отца;
- гендерность. Если передача заболевания происходит на генетическом уровне, то чаще всего от матери.
Особенности передачи по наследству

Следует уточнить, что передача предрасположенности к астме со стороны женщин провоцирует более тяжелое течение заболевания. Если ген передал мужчина, то симптомы будут не такими яркими, а сама астма протекает намного легче.
Конечно, если родители страдают бронхиальной астмой, то велик риск ее появления у наследников. Но это не на 100%, потому как генетику спрогнозировать невозможно. Стоит отметить, что на развитие заболеваний дыхательных путей влияет излишняя гигиена.
Часто это происходит, пока ребенок маленький. Медики утверждают, что если мыть руки много раз в день, особенно антибактериальным мылом, нарушится естественная микрофлора. Иммунитету будет просто не с чем бороться. Для его хорошей работы нужны и болезнетворные бактерии, чтобы он активизировался.
При избыточной гигиене иммунитет начнет реагировать на любые поступающие в организм вещества и даст реакцию в виде аллергии. Многим известно, что те дети, которым дают больше самостоятельности, меньше подвержены бронхиальным заболеваниям.
Напротив, если соблюдать все меры предосторожности, постоянно мыть руки, то можно заболеть. Все хорошо в меру, о гигиене стоит беспокоиться, но растить ребенка в стерильных условиях неправильно.
Генетические причины развития бронхиальной астмы

Стоит сразу отметить, что сама астма не передается по наследству. А вот предрасположенность к ней переходит. Если родитель беспокоится, передается ли бронхиальная астма от родителей по наследству, то можно сказать, что на заболевание влияет не только генный фактор. Чтобы у ребенка проявились астматические симптомы, должно сойтись несколько условий:
- предрасположенность на генном уровне;
- наличие экзогенных факторов, которые оказывают воздействие на развитие бронхиальной астмы.
Чтобы понять, как гены родителей влияют на появление заболевания у детей, генетики постоянно проводят исследования, а также ведут статистический учет.
Несколько статистических данных:
- В 10% случаев дети абсолютно здоровых родителей, без признаков бронхиальной астмы, могут ею заболеть.
- Когда от недуга страдает мать или отец, болезнь может развиться в 20% случаев. Вероятность в 35% наблюдается, когда болеют оба родителя.
- Ситуация осложняется, если у родителей наблюдаются аллергические проявления, и к тому же один из них астматик. Целых 42% говорят о том, что ребенок может унаследовать болезнь.
- Когда от астмы страдают оба родителя, то в 75 случаях из 100 у детей может возникнуть астма. Болезнь заявляет о себе до семилетия ребенка.
Ученые нашли, какие гены отвечают за предрасположенность к развитию бронхиальной астмы. Их более 50. Находятся они в пятой и одиннадцатой хромосоме. Задача этих генов — вырабатывать специфические антитела.
Почему астму сложно прогнозировать

Заболевание сложно выявить :
- Бронхиальная астма может развиться в разном возрасте. Больше вероятность того, что она проявится у детей до семи лет. Возникает также у взрослых, которые не реагировали на проявления аллергии, и она переросла в астму. Можно заболеть и в пожилом возрасте, если есть предрасположенность.
- Заболевание возникает на фоне внутренних факторов. Это может быть инфекционное заболевание, простуда, наличие лишнего веса, применение лекарственных препаратов.
- Так как реакции больных индивидуальны, то классифицировать признаки можно только приблизительно. Приступы у больных разных возрастных групп проходят по-разному, реакция организма на применяемые лекарственные препараты тоже отличается .
Стоит отметить, что проявления астматической болезни при наследственной предрасположенности можно предупредить. Для этого нужно соблюдать осторожность еще при внутриутробном развитии ребенка, а после его рождения принимать профилактические меры.
Может ли мать передать ребенку астму
Беременность – это очень ответственное время. Каждая стадия важна для развития будущего ребенка. Например, во время эмбрионального развития закладываются зачатки будущего иммунитета.
Возможность бороться с различного рода вирусами, микробами, находится в прямой зависимости от того, какие гены в этом участвовали. Так как ДНК ребенка содержит гены отца и матери, то и проблемы он унаследует в равной степени.
Астма по наследству может передаться, если даже один из родителей болел. Эти гены уже будут в ДНК. Развитие заболевания зависит от того, сколько генов, перешедших от носителя, займут место в генной структуре эмбриона. Соответственно, чем больше количество, тем больше предрасположенность.
Родителям, конечно же, хочется знать, унаследовал ли новорожденный предрасположенность к астме. Если она есть, то у ребенка может возникнуть приступ удушья. Его появление могут спровоцировать следующие факторы:
- перевод с грудного молока на сухую смесь;
- начало прикорма;
- пыль в помещении;
- шерсть;
- цветочная пыльца.
Бывает, что астма никак не проявляет себя, вплоть до преклонного возраста человека. Это говорит о том, что хоть у него и была высокая вероятность заболеть, но при этом иммунитет был очень высоким. Поэтому болезнь долгое время себя никак не проявляла. Со временем защитная функция иммунитета ослабевает, и человек сталкивается с первым приступом астмы.
Обобщая, можно сказать, что, как и отец, мать может передать предрасположенность к заболеванию дыхательных путей. Но при этом развитие болезни можно приостановить, если соблюдать профилактические меры.
Передается ли астма по наследству от отца
Будущие родители часто задают себе вопрос, может ли астма передаться по наследству от отца. Медициной установлено, что если болезнь идет по женской линии, то протекать у ребенка астма будет сложнее.
Генетики доказали, что отец также может передать предрасположенность к бронхиальной астме. Поэтому с определенной долей вероятности можно утверждать, что если будущий отец болен, то и ребенок попадает в группу риска. Примерно в 10% случаев виноват в развитии болезни отец.
Особенности проявления заболевания таковы:
- дети мужского пола болеют чаще, но симптомы бронхиальной астмы у них не сильно выражены;
- девочки могут болеть не так часто, но при этом астма будет тяжело протекать.
Если предрасположенность к бронхиальной астме передается со стороны матери, то автоматически повышается риск развития осложнений. Основные симптомы при этом состоянии:
- частые приступы нехватки воздуха;
- непрекращающийся кашель;
- повышенное выделение пота;
- нехватка кислорода.
Что характерно, если папа болеет астмой, то велика вероятность, что и ребенок заболеет. А вот уже родившегося ребенка заразить отец не может. Когда у отца бронхиальная астма, а у матери она отсутствует, такое сочетание порождает высокую степень сопротивляемости.
Предрасположенность к атопии и риск развития астмы

Врачами установлено, что передается предрасположенность к возникновению астмы, а не само заболевание. Поэтому, астма – это результат воздействия наследственных и внешних факторов.
Когда болеет один из родителей, то риск передачи генов заболевания ребенку очень велик. Хоть на возникновение бронхиальной астмы и влияет наследственность, но болезнь поддается корректировке, если принимать меры профилактики.
Самое первое, что могут сделать родители ребенка, — это расспросить ближайших родственников о наличии аллергических проявлений. Между бронхиальной астмой и обычной аллергией есть прямая связь. Из-за реакции на пыльцу у отца начинается насморк.
В будущем у его ребенка может появиться экзема. Если не заниматься ее лечением, то велика вероятность развития бронхиальной астмы на фоне кожной болезни. Вот так простая аллергическая реакция на цветочную пыль запускает генетический механизм развития болезни дыхательных путей.
Астма не всегда проявляется в детском возрасте. Можно спокойно прожить более половины жизни, а потом столкнуться с этим недугом. Объясняется это тем, что у человека был высокий иммунитет, а внешние факторы не имели на него влияния.
Как наследственность влияет на беременность

Некоторые матери подвержены приступам бронхиальной астмы во время беременности. Если они быстро проходят и их можно купировать, то опасности для ребенка нет. С ним все будет в порядке, родится он в срок, с низким риском развития патологий.
Но не всегда астма протекает легко. Если приступы тяжелые, то это состояние скажется на ребенке. Возникает большой риск преждевременных родов, ребенок может родиться с недостаточным весом . Врачи предупреждают о том, что за такими детьми нужно следить внимательнее. Вследствие того что дыхательные пути не защищены в должной степени, риск развития болезней более высокий.
Развитие астматических проявлений реально избежать, если:
- кормить ребенка грудью хотя бы один год;
- правильно вводить прикорм;
- соблюдать режим сна и питания;
- исключить внешние факторы, провоцирующие болезнь (бытовая пыль, пыльца, шерсть).
Можно ли избежать астмы при генетической предрасположенности
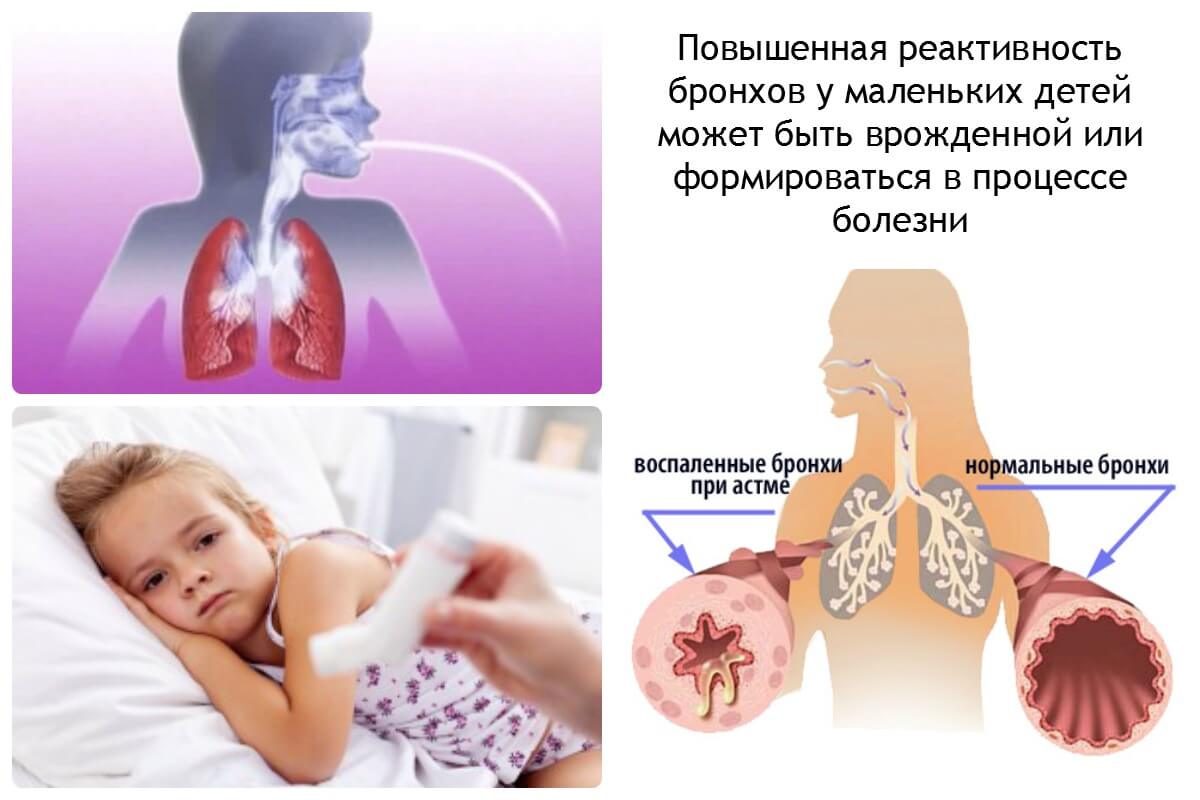
Для того чтобы болезнь не получила развития, следует принимать профилактические меры. Это гораздо легче, чем лечить бронхиальную астму. Для родителей важно заняться устранением экзогенных причин, ведь на эндогенные повлиять никак нельзя.
Если женщина раньше курила, то в период беременности сигареты должны исчезнуть из ее жизни. Курение — это один из усугубляющих факторов, который влияет на развитие заболевания дыхательных путей. Родив ребенка, к вредной привычке возвращаться не нужно, потому что предстоит грудное вскармливание.
От него нельзя отказываться ни в коем случае. С молоком матери ребенок получает антитела, способствующие развитию иммунитета . К тому же грудное вскармливание является хорошей профилактической мерой.
Нельзя недооценивать влияние на развитие болезни внешних факторов, потому что, хоть передается астма на генном уровне, но провоцируют ее развитие экзогенные факторы.
Условно существует три вида факторов:
- бытовые аллергены;
- воздействие окружающей среды;
- прочие факторы.
Для устранения провокаторов первого вида должны соблюдаться следующие рекомендации:
- В течение дня несколько раз следует проветривать комнаты, делать влажную уборку.
- Вытравить насекомых, в первую очередь тараканов.
- Побороть плесень.
- Родителям нужно отказаться от сигарет.
- Своевременно менять и чистить фильтры в кондиционерах.
Второй вид:
- Не допускать контакт с цветочной пыльцой.
- Избегать физического переутомления в холодное время года.
- С осторожностью применять лекарственные препараты, содержащие аспирин.
- Проходить ежегодную вакцинацию от гриппа.
Третий вид:
- Вовремя лечить сопутствующие болезни.
- Следить за весом.
- Избегать стрессов.
Что делать, если проблема уже есть
Если бронхиальная астма уже проявилась, задача родителей — следить за интенсивностью приступов. Нельзя допускать, чтобы острые приступы были частым явлением. Когда предрасположенность к заболеванию передается от мамы, приступы удушья случаются чаще. Чтобы снизить их проявление, следует соблюдать правила профилактики:
- В идеале вся семья должна придерживаться принципов правильного питания. На примере родителей ребенок должен видеть, что отсутствие вредных привычек – это норма.
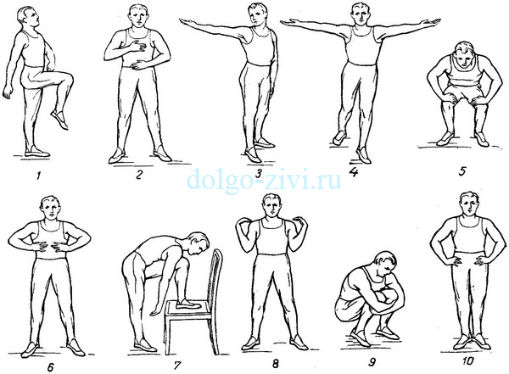
- Нужно регулярно заниматься физическими упражнениями, а также освоить дыхательную гимнастику.
- Лекарственные препараты принимать только по рекомендации врача. Самолечение может негативно сказаться на состоянии больного.
- Не стоит приобретать продукты, в которых содержаться консерванты.
- Инфекции усугубляют протекание болезни, поэтому их надо быстро лечить.
- Каждые полгода или год следует проходить медосмотр.
- По во?