Фенотипы бронхиальной астмы презентация


Бронхиальная астма (БА) входит в перечень наиболее распространенных хронических болезней, с которыми приходится сталкиваться человеку. При этом она характеризуется различной частотой обострений и степенью проявления симптомов, разной реакцией на применяемые препараты.
В современных условиях проводится глубинное исследование факторов, влияющих на прогрессирование БА и периодичность обострений, разрабатываются целевые терапевтические приемы, учитывающие фенотипы клинического характера, равно как и биологического. Лечение БА предусматривает использование достаточно ограниченного круга препаратов, которые на практике доказали свою эффективность.
Одной из важнейших задач лечащего доктора является определение, какой в каждом конкретном случае у бронхиальной астмы фенотип. Это позволяет существенно повысить эффективность терапевтического воздействия.
Бронхиальная астма и ее классификация

Пионерами составления классификации БА в советской медицине были Адо и Булатов, изложившие свое видение вопроса в 1968 году. Основной их классификации служила этиологическая теория, в соответствии с которой выделяется два базовых типа болезни: инфекционно-аллергический и неинфекционно-аллергический, называемый также атопическим.
В 1982 году Федосеевым была представлена кардинально отличающаяся классификационная система, в значительно степени схожая с современной, которая предусматривала группировку по фенотипам с учетом патогенетических причин развития болезни, ее этиологических признаков. В соответствии с данной классификацией выделяют следующие формы заболевания:
- аутоиммунную;
- аллергическую и неаллергическую;
- с четко выраженным нарушением адренергического баланса;
- дисгормональную;
- аспириновую;
- глюкокортикостероидную;
- с первично нетипичной реактивностью бронхов;
- нервно-психическую;
- холинергическую.
В современных реалиях практикуется два основных подхода к классификации БА: группирование с учетом клинико-биологических показаний заболевания и кластерный анализ.
Клинико-биологический подход несколько ограничен, так как предполагает фокусировку только на одном аспекте недуга. Наиболее удачным образцом подобной классификации является система, предложенная американским профессором Венцелем. Он выделил три основные группы фенотипов БА:
- Клинические/физиологические, при определении которых отталкиваются от того, как протекает астма, какова периодичность возникновения обострений, как отвечает организм на лечение.
- Фенотипы, определяемые триггерами (аллергены, аспирин, физактивность и т.д.).
- Фенотипы, при определении которых отталкиваются от типа протекающего воспалительного процесса (нейтро- или эозинофильный, малогранулоцитарный).
При кластерном анализе обязательным является ведение многогранной статистики, которая позволяет разделить комплекс объектов на схожие группы.
Общее понятие о фенотипе

Под фенотипом БА подразумевают устойчивую клиническую вариацию астмы, предусматривающую применение индивидуального подхода к лечению.
Фенотип болезни определяется при наличии стабильного биологического маркера, позволяющего выделить конкретную клиническую форму, обладающую специфическими для конкретного варианта астмы характеристиками. Современные ученые выделяют фенотипы с учетом характера воспаления, функционального состояния дыхательной системы, нюансов клинических проявлений.
Принципы деления астмы по фенотипам

При определении фенотипов бронхиальной астмы ориентируются на ряд характеристик, включая:
- клинические особенности (имеющая ранее или позднее начало, вызванная курением, менструацией, ожирением, сверхчувствительностью к аспирину и т.д.);
- демографические (принадлежность к определенной возрастной категории, полу, расе);
- функциональные параметры (обструкция дыхательной системы, чувствительность к определенному типу лекарственных препаратов, низкий ОФВ1);
- исход (развитие ОБЛ хронического типа, периодичность обострений, ухудшение или улучшение течения астмы);
- патогенетические пути (с ремоделированием дыхательных путей, с преобладанием воспаления и др.);
- наличие риска для жизни.
При традиционном подходе к определению фенотипа БА с применением классификации на базе клинических, функциональных, этиологических и воспалительных показателей удается учесть только один определенный параметр, в результате чего характеристика получается однобокой и формируется целое множество фенотипов, связь между которыми сложно установить.
Со второй половины 90-х годов прошлого столетия европейскими учеными проводились масштабные исследования, связанные с проблематикой классификации БА. В итоге был предложен совершенно новый подход к определению фенотипов данного заболевания. Ученые пришли к выводу, что опираться следует в первую очередь на ответ организма пациента на терапию, тип протекающего в дыхательных путях воспалительного процесса, а также особенности клинического и физиологического характера.
Современная группировка фенотипов бронхиальной астмы подразумевает выделение таких четырех групп:
- Аллергическая леченая активного типа у детей.
- Леченая активного типа, выявляемая у взрослых и имеющая ярко выраженный характер.
- Аллергическая нелеченая, не имеющая высокой активности.
- Неаллергическая нелеченая неактивного типа.
Фенотипы с тяжелым течением
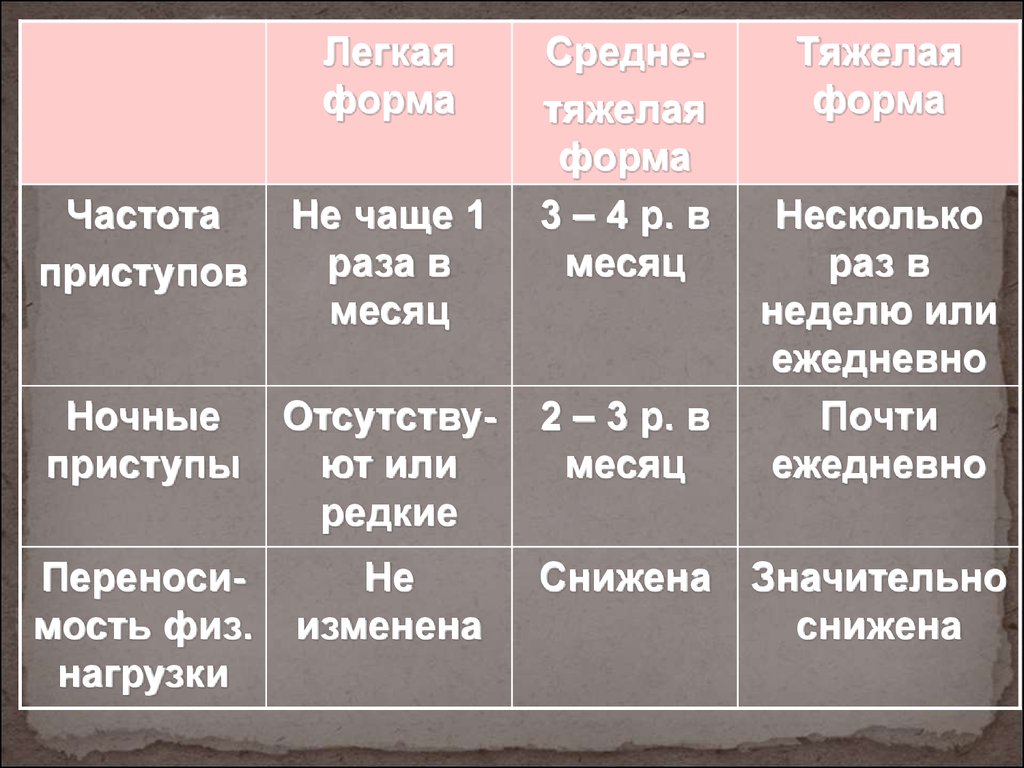
При тяжелом течении бронхиальной астмы фенотипы данного заболевания могут быть следующими:
- с тяжелой формой;
- с тяжелой формой хронического течения;
- БА второй половины жизни;
- фатальная.
Тяжелой БА уделяется значительное внимание в связи с тем, что на больных бронхиальной астмой данного фенотипа, численность которых составляет примерно 1/5 от общего числа страдающих недугом, затрачивается 4/5 всех средств, идущих на борьбу с БА. Тяжелая форма заболевания характеризуется наличием угрозы для жизни пациентов, резкими обострениями, внезапными и продолжительными приступами удушья, нестабильностью течения даже при правильно подобранном лечении.
К числу наиболее типичных фенотипов БА с тяжелой формой относится аспириновая, развивающаяся на фоне приема нестероидных препаратов с противовоспалительным эффектом.
Тяжелая форма БА хронического типа отличается плохим контролем при помощи ингаляций с глюкокортикостероидами. При возникновении подобной проблемы доктор обычно переходит к лечению системными стероидными препаратами. Группу больных хронической тяжело протекающей БА обычно объединяет наличие:
- перманентной симптоматики;
- частых приступов ночью;
- плохих функциональных показателей;
- сниженной и ограниченной физической активности и нарушений сна.
БА второй половины жизни, характерная для людей в возрасте, является достаточно распространенным явлением и раньше ассоциировалась с хронической обструктивной болезнью легких. Именно заболевание данного фенотипа часто заканчивается летальным исходом.
Фатальная БА – тип болезни, при котором происходит внезапная смерть пациента без видимых на то причин и изменения симптоматики. Развитие данного фенотипа заболевания крайне сложно предсказать, поскольку состояние резко ухудшается при нормальном дыхании.
Лечение бронхиальной астмы в зависимости от фенотипа

В прошлом врачи использовали примерно одинаковые подходы к лечению пациентов всех возрастных групп. Особенностям развития заболевания, его течения, реакции организма на те или иные препараты в разном возрасте не придавали особого значения, и стремились найти универсальные варианты терапии. Разработка методик лечения велась исходя из того, что причины развития заболевания являются у всех одинаковыми, и проводить разделения пациентов на основе их возраста не имеет смысла.
Однако более глубокое изучение БА позволило установить, что у каждой возрастной группы есть свои особенности протекания недуга, его диагностики, течения, реакции на лекарства. Кроме того, в разном возрасте у пациентов наблюдается различная реакция на сам факт наличия заболевания, у них разный психоэмоциональный настрой, что также оказывает существенное влияние на протекание болезни.
Поэтому в современных условиях диагностику и терапию бронхиальной астмы производят обязательно с учетом возраста пациентов. Также осуществляется скрупулезное изучение проблемы эффективности метода анти-IgE-терапии при БА и направленного лечения, ориентированного на фенотип заболевания.
В течение длительного времени на практике успешно применяется терапия атопической БА с использованием элиминационных мероприятий, направленных на исключение воздействия аллергенов, и аллергенспецифической иммунотерапии (АСИТ). Как показывает практика, такой подход выступает в качестве отличной альтернативы длительному поддерживающему лечению с использованием ингаляционных глюкокортикостероидов (ИГКС) для пациентов, у которых диагностирована легкая атопическая БА.
Отдельные направления в лечении
Еще одним примером эффективного лечения в соответствии с фенотипом является, терапия, направленная на уменьшение активности иммуноглобулина E. Она особенно эффективна для больных с атопической БА, число которых составляет до половины всех пациентов с тяжелой астмой.
У людей с данным фенотипом БА фиксируется повышенная восприимчивость к аллергенам, высокий уровень иммуноглобулина Е в крови, а также наличие предрасположенности к болезни, то есть отягощенный семейный анализ. Именно фенотип тяжелой БА является на сегодняшний день целевым для анти-IgE-терапии.
Согласно рекомендациям Американского пульмонологического и Европейского респираторного обществ, каждому пациенту следует проходить детальное анкетирование и вести дневник с записями симптомов. Благодаря этому упрощается оценка тяжести болезни, определение ее фенотипа, а также подбор наиболее эффективной методики лечения.
Назначение препаратов для терапии должно проводиться индивидуально для каждого пациента. Нередко случается, что человеку назначается кажущееся эффективным лечение, определяются оптимальные дозировки лекарств, однако при этом не удается должным образом контролировать заболевание, и вероятность развития его обострений остается на высоком уровне.
В таких случаях особенно важно провести правильное фенотипирование БА с учетом характера воспаления и атопического статуса, что даст дополнительную информацию, от которой можно отталкиваться для коррекции проводимого лечения.
Из большого спектра применяемых для лечения БА медикаментов наибольшую популярность получили ингаляционные глюкокортикостероиды. С их помощью удается добиваться эффективного снижения выраженности и частоты проявления симптомов БА, нормализовать функцию легких благодаря уменьшению гиперреактивности бронхов и интенсивности протекающих в них воспалительных процессов, снизить частоту обострений и в целом улучшить качество жизни пациентов.
В заключение
Бронхиальная астма представляет собой гетерогенное заболевание, характеризующееся наличием большого количества причин, приводящих к ее возникновению, а также изначально сложно прогнозируемым вариантом течения.
В этой связи первостепенную важность приобретает распознавание и классификация различных фенотипов болезни, благодаря чему врачи получают возможность проводить индивидуальное лечение бронхиальной астмы в каждом конкретном случае.
Именно при таком подходе терапия оказывается наиболее эффективной, позволяет ликвидировать симптоматику и контролировать протекание болезни.
Источник
1
Первый слайд презентации: Фенотипы формирования бронхиальной астмы у детей
Выполнили: студенты VI курса педиатрического факультета: Селимханов С. И., Наврузова Л. Н., Голтвина Ю. В.
Научный руководитель:
доцент Садчикова Т. Л.

Изображение слайда
В ретроспективном исследовании изучить фенотипы формирования бронхиальной астмы (БА) у дошкольников с целью определения групп риска по развитию заболевания.

Изображение слайда

Изображение для работы со слайдом

Изображение для работы со слайдом
3
Слайд 3: Материалы и методы
Проведен анализ 343 амбулаторных карт детей, у которых к 6-летнему возрасту была диагностирована БА. Регистрировалась патология, предшествующая развитию заболевания, возраст дебюта астмоподобных симптомов (АС) и диагностики БА, наличие атопических заболеваний у родственников, маркеры атопии в периферической крови, определяемые до развития БА. Показатели в выборках сравнивали с использованием t -теста Стьюдента.
Оценка частот различных событий по отдельности и сочетанно проводилась с использованием таблиц сопряженности 2×2 и двустороннего варианта точного критерия Фишера. Для выявления возможных факторов риска и оценки их влияния на наступление определенных событий рассчитывали величины отношения шансов с границами 95%-ных доверительных интервалов (95%ДИ)

Изображение слайда

Изображение для работы со слайдом
4
Слайд 4: Актуальность проблемы
Значительный прогресс, достигнутый в области изучения БА в последние годы, сопровождается существенными успехами в ее терапии. Большую роль в этом сыграли Национальные и Международные (GINA 2002) согласительные документы, благодаря которым в практику здравоохранения были внедрены современные методы диагностики и терапии бронхиальной астмы.
Однако БА представляет одну из наиболее частых форм хронической патологии у дошкольников. Также остается неуклонный рост заболеваемости [1,2], что приводит к необходимости сосредоточения усилий на ранней диагностике заболевания и разработке профилактических стратегий. Вместе с тем, успешность превентивных мероприятий во многом обеспечивается их адекватной адресацией, которая, в свою очередь, базируется на правильном определении групп риска по развитию заболевания.

Изображение слайда
5
Слайд 5: Результаты и их обсуждение
Проведенный анализ позволил установить существование у детей раннего возраста, как минимум, 6 фенотипов формирования БА, которые могут быть объединены в 3 группы.

Изображение слайда

Изображение для работы со слайдом
6
Слайд 6: I. Атопические фенотипы
У 220/343 (64,1%) больных до развития БА диагностирована неастматическая атопическая патология. Наиболее многочисленной оказалась группа детей, страдающих атопическим дерматитом (АтД) (181/220, 82,31%). При этом у 85/181 (46,9%) человек заболевание сочеталось с аллергическим ринитом (АР) (фенотип «АтД-АР»), а у 17/181 (9,4%) в течение 1 года, предшествующего постановке диагноза БА, регистрировались частые эпизоды острых респираторно-вирусных инфекций (ОРВИ) (фенотип «АтД-ОРВИ»). У 79/181 (43,6%) АтД не был отягощен патологией верхних дыхательных путей (фенотип «АтД»).

Изображение слайда
7
Слайд 7: Характеристика атопических фенотипов формирования БА у детей раннего возраста

Изображение слайда
Реклама. Продолжение ниже
8
Слайд 8: Атопические фенотипы
У 39/220 (17,7%) развитию астмы предшествовал АР (фенотип «АР»). Он характеризовался самым поздним стартом АС и возрастом диагностики БА, однако возраст манифестации АР не отличался от такового при «АтД-АР». Вместе с тем АС в последнем случае дебютировали одновременно с ринитом, а при фенотипе «АР» — только спустя 1,5-2 года. Данный факт не позволяет рассматривать данные симптомы исключительно как проявление неспецифической гиперреактивности бронхов при АР.
Фенотип, при котором до развития астмы диагностирован как АтД, так и АР («АтД-АР»), характеризуется широким спектром атопических проявлений, наиболее ранним дебютом астматических симптомов ( p <0,05) по сравнению с остальными вариантами, а также большей продолжительностью персистенции кожных проявлений по сравнению с «АтД» ( p <0,05).

Изображение слайда
9
Слайд 9: Атопические фенотипы
Считается, что АтД предрасполагает к последующему развитию АР и БА [4]. Для проверки, есть ли связь между наследственной предрасположенностью к БА и риском последовательного развития АтД, АР и БА, была проанализирована таблица сопряженности.
Были обнаружены статистические различия в частотах встречаемости АР при АтД у детей в зависимости от наличия БА у родственников. Если у ребенка с АтД были родственники с БА, то отношение шансов развития АР у таких детей было равно 3,34 (95%ДИ: 1,67-6,69) относительно детей с АтД, не имевших родственников с БА.
Наличие БА у родственников также повышает у детей с АтД риск развития любых респираторных проявлений, способствующих развитию БА. У детей с АтД при наличии родственников с БА отношение шансов одновременного развития АР или ОРВИ составило 3,37 (95%ДИ: 1,72-6,59) в сравнении с детьми без родственников с БА.
Таким образом, можно сделать вывод, что наличие родственников с БА является значимым фактором риска развития АР (или респираторных проявлений в целом) у детей с АтД.

Изображение слайда
10
Слайд 10: II. ОРВИ-ассоциированный фенотип
113/343 (32,9%) детей до момента диагностики БА не имели указаний на наличие какую-либо форму атопической патологии, а развитию астмы у них предшествовали обструктивные заболевания дыхательных путей (в том числе, у 73,3% рецидивирующий обструктивный бронхит, 6,7% острый обструктивный бронхит, у 8,3% — острый бронхиолит в возрасте до 1 года, требовавший госпитализации).

Изображение слайда
11
Слайд 11: ОРВИ-ассоциированный фенотип формирования БА у детей дошкольного возраста

Изображение слайда
12
Слайд 12: ОРВИ-ассоциированный фенотип формирования БА у детей дошкольного возраста
Данный фенотип характеризовался несколько более поздним дебютом и диагностикой заболевания, чем при АтД-вариантах, однако более ранней относительно «АР». Вместе с тем у детей с частыми (более 4 за год) эпизодами ОРВИ, предшествовавшими дебюту бронхообструктивной симптоматики (БОС) (36/113, 31,8%), АС манифестировали на 1 год, а БА диагностирована на 1,5 года раньше, чем у остальных детей.

Изображение слайда
13
Слайд 13: ОРВИ-ассоциированный фенотип формирования БА у детей дошкольного возраста
Обращает внимание, что почти половина (43,5%) детей, не входящих в категорию часто болеющих, имели близких родственников с БА. Тем не менее, статистический анализ показал, что наличие родственников с БА не влияет на частоту заболеваемости ОРВИ+БОС у детей дошкольного возраста, впоследствии заболевших БА.
Величина отношения шансов частой заболеваемости ОРВИ+БОС у детей, имевших родственников с БА, составила 0,49 (95%ДИ: 0,21-1,15) относительно детей без родственников с БА.

Изображение слайда
14
Слайд 14: III. Фенотип «без клинических предикторов»
10/343 человек с диагностированной к 6-летнему возрасту БА до развития заболевания не имели атопических или респираторных проявлений.
Данный фенотип отличал более поздний старт АС (4,8±0,11лет) и БА (5,4±0,27 лет) по сравнению с другими группами.
Несмотря на отсутствие клинических симптомов атопии до развития БА, все дети имели один и более ее маркеров в анамнезе (эозинофилия периферической крови, повышенный уровень общего IgE ), а у 9/10 атопические заболевания диагностированы у близких родственников.
Поскольку АтД часто предшествует развитию АР, мы оценили влияние наличия АтД на возникновение АР у детей дошкольного возраста, у которых позже была диагностирована БА. Величина отношения шансов развития АР при наличии АтД составила 2,79 (95%ДИ: 1,76-4,44) в сравнении с детьми без АтД.

Изображение слайда
Реклама. Продолжение ниже
Таким образом, программы по профилактике развития БА у детей дошкольного возраста должны быть адресованы двум категориям больных, определяемым основными фенотипами формирования астмы. Первую группу составляют все дети, страдающие АтД вне зависимости от сопутствующей патологии; характер последней должен учитываться при разработке конкретного превентивного комплекса. Вторая категория представлена детьми, имеющими в анамнезе ОРВИ-ассоциированные БОС и индивидуальную предрасположенность к атопическим заболеваниям.

Изображение слайда
16
Последний слайд презентации: Фенотипы формирования бронхиальной астмы у детей: Список использованных источников
Федеральные клинические рекомендации по диагностике и лечению бронхиальной астмы. М., 2013.– С.14.
Глобальная стратегия лечения и профилактики бронхиальной астмы ( GINA – The Global Initiative for Asthma ).– 2011. http :// www. ginasthma. org /
Morris, J.A. Calculating confidence intervals for relative risks (odds ratios) and standardised ratios and rates / J.A. Morris, M.J. Gardner // Br. Med. J.– 1988.– V.296.– P.1313-1316.
Ревякина, В.А. От атопического дерматита до бронхиальной астмы у детей / В.А. Ревякина, Т.А. Филатова // Лечащий врач.– 2006.– № 1.– С.16 – 20.
Papadopulos, N.G. International consensus on (ICON) pediatric asthma / N.G. Papadopulos, H. Aracawa, K.-H. Karlsen et al. // Allergy.– 2012.– V.67.– P.976-997.
Bever, H. Halting the allergic march / H. Bever, S.T. Samuel, B.W. Lee // WAO Journal.– 2008.– P.57-62.
Белан, Э.Б. Прогнозирование развития бронхиальной астмы у детей с атопическим дерматитом/ Э.Б. Белан, В.Е. Веровский // Вестник ВолГМУ.– 2006.– № 2.– P.38-41
Bousquet, J. Allergic rhinitis and its impact on asthma (ARIA): Achievements in 10 years and future needs / J. Bousquet, H.J. Schunemann, B. Samolinsky et al. // J. Allegy Clin. Immunology.– 2012.– V.130.– P.1049-1062.
Natt, R.S. Treatment trends in allergic rhinitis and asthma: a British ENT survey / R.S. Natt, P.D. Karkos, D.K. Natt et al. // BMC Ear Nose Throat Disorders.– 2011.– V.11.– P.13.
Strina, A. Risk factors for non-atopic asthma|wheeze in children and adolescents: a systematic review / A. Strina, M.L. Baretto, P.J. Cooper etc.// Emerg. Themes Epidemiol.– 2014.– V.11.– P.5.
Rosenthal, L.A. Viral respiratory tract infections and asthma: the course ahead / L.A. Rosenthal, P.C. Avila, P.W. Heymann et al. // J. Allergy Clin. Immunol.– 2010.– V.125.– P.1212.

Изображение слайда
Источник


