Физикальные данные при бронхиальной астме

Для того чтобы выбрать правильный курс лечения, необходима постановка точного диагноза. Существуют заболевания, которые имеют специфические признаки, и определить болезнь в таком случае не составляет труда.
Бронхиальная астма не относится к их числу, поэтому, когда возникает подозрение на патологию дыхательных путей, требуется тщательное обследование пациента.
Современная диагностика астмы включает не только визуальный осмотр больного, но и некоторые инструментальные методы, позволяющие выявить природу болезни и определить стадию ее развития.
Бронхиальная астма
Если человек осведомлен о том, как распознают астму, и знает, к какому врачу обратиться за помощью при возникновении проблем с дыханием, часто удается избежать перехода болезни в тяжелую форму. Астмой называют хроническое заболевание дыхательной системы, в развитии которого принимают участие различные клеточные элементы.
Болезнь характеризуется обструктивным процессом в бронхах, в результате чего нарушается их проходимость. Человек начинает замечать, что дыхание становится хриплым и свистящим, появляется одышка, ощущение распирания в груди и удушающий кашель.
Важность дифференциальной диагностики при астме
Симптомы астму у взрослого или ребенка нельзя оставлять без внимания. Наиболее тяжелым проявлением болезни считается астматический статус — состояние, которое может закончиться летальным исходом. Угроза жизни в этом случае обусловлена гипоксией и удушьем, возникшими на фоне отека и спазма бронхов.
Вовремя поставить диагноз при бронхиальной астме важно и потому, что качество жизни заболевшего человека ухудшается из-за приступов кашля и нехватки воздуха, и ему необходимо срочное лечение. Первым пунктом избавления от приступов кашля является посещение врача.
На сегодняшний день выделены многочисленные диагностические критерии бронхиальной астмы. Распознать бронхиальную астму на фоне иных заболеваний дыхательной системы не всегда просто, т. к. болезнь не отличается специфическими признаками, поэтому нельзя заниматься самолечением.
От постановки верного диагноза зависит, насколько эффективным будет подобранное лечение, как скоро заболевание перейдет в стадию ремиссии, и насколько затянется этот период.
Сбор анамнеза

Врачу, который осматривает пациента с бронхиальной астмой, диагностика, основанная на сборе анамнеза, необходима, чтобы выбрать правильный курс борьбы с заболеванием.
Пациент должен рассказать терапевту:
- какими были первые симптомы патологии дыхания, и после какой болезни они обнаружились (коклюш, корь или др.);
- с какого возраста начался удушающий кашель;
- были ли в семье случаи бронхиальной астмы или аллергии;
- с чем связано возникновение приступа (стресс, физическая нагрузка, контакт с какими-либо веществами, с животными или холодным воздухом и т. д.);
- каким образом легче справиться с удушьем (удобно ли опираться обо что-то, расслабляя в это время плечевой пояс);
- какими звуками сопровождается дыхание[М14] (при астматическом приступе хрипы дополняются свистящим дыханием);
- насколько спонтанно начинается удушье (есть ли перед этим першение в горле, насморк или кожный зуд);
- в какое время суток чаще наблюдается нехватка воздуха;
- способствует ли снятию приступа прием бронхолитических лекарств.
Опрос больного и сбор анамнеза является не самым достоверным, однако очень важным методом дифференциальной диагностики болезни.
В совокупности с результатами лабораторных исследований он дает врачу практически полную картину заболевания.
Визуальный осмотр
Приступ бронхиальной астмы может быть похож на бронхит — острое воспаление выстилающей бронхи слизистой оболочки. Одышка и кашель, на которые жалуется больной, могут появляться при разных заболеваниях, поэтому требуется тщательное обследование.
Если у пациента с нарушениями дыхания подозревается бронхиальная астма, диагностика должна включать врачебный осмотр. В ходе визуального осмотра больного нередко отмечается изменение формы грудной клетки.
Такое состояние обычно свидетельствует о развитии эмфиземы легких. В результате сильного расширения парного дыхательного органа грудь приобретает бочкообразную форму.
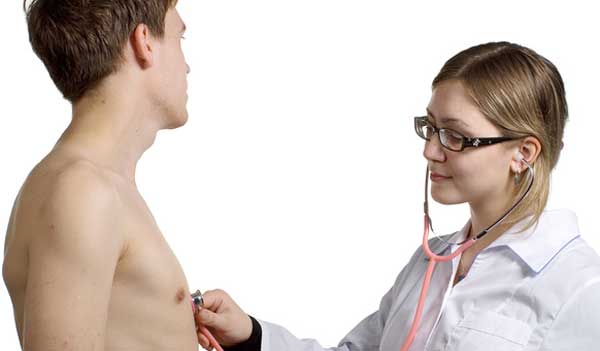
Обследование, как правило, не заканчивается на одном лишь осмотре. Опытный доктор может судить о наличии сужения бронхиального просвета, проведя простукивание и прослушивание груди пациента.
Аускультация и перкуссия
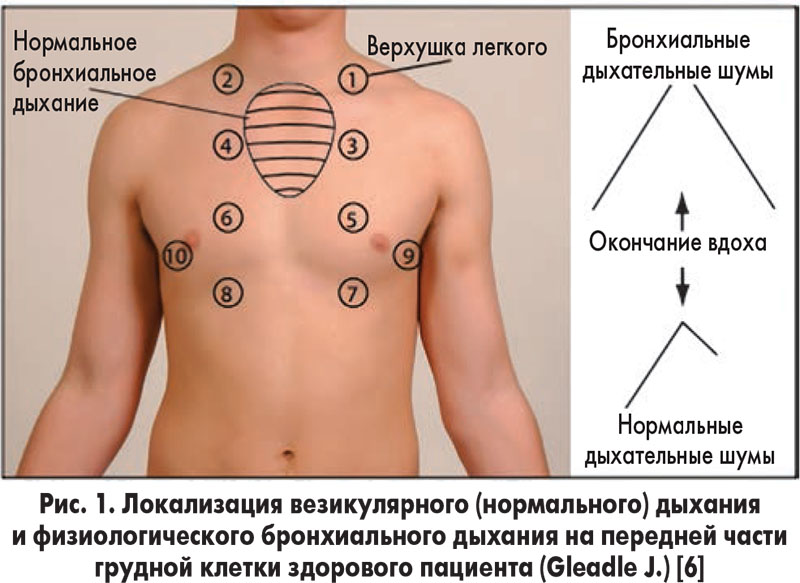
В процессе функционирования внутренние органы человека издают различные звуки, которые могут свидетельствовать о наличии той или иной патологии. Врач, знающий, как определить астму, в качестве диагностического метода использует аускультацию.
Суть ее состоит в том, что при помощи стетоскопа или фонендоскопа терапевт прослушивает грудную клетку больного, делая вывод о наличии патологии на основе звуков, сопровождающих работу легких и бронхов пациента.
Другим эффективным способом подтвердить наличие астмы является перкуссия. Эта методика представляет собой простукивание изучаемого участка тела (при подозрении на астму простукивают грудную клетку).
Оба метода имеют свои особенности, например:
- на раннем этапе прогрессирования недуга перкуссия малоэффективна, чего нельзя сказать о ситуации, когда болезнь приобрела тяжелую форму. При затяжном течении патологии бронхов может развиться эмфиземное изменение легких, и врач при перкуссии слышит звук, напоминающий удары по коробке из картона;
- в процессе аускультации опытный доктор способен определить, перешла ли болезнь в стадию ремиссии. При астме в стадии обострения по всей поверхности легких прослушиваются свистящие звуки и хрипы. В период ослабления астматических симптомов хрипы и свист выявляются лишь в области нижней границы лопаток (пациент при этом должен усиленно вдохнуть).
Методы лабораторной диагностики

Для того чтобы определить природу дыхательной патологии, проводят также различные тесты на астму. К таким видам диагностики относят выявление провокатора аллергической реакции (триггера).
Проба на аллергию осуществляется посредством скарификации кожного покрова. На поврежденную кожу наносят различные аллергены и наблюдают за местной реакцией.
Диагностика бронхиальной астмы у взрослых не обходится без анализов крови. Если у астматика заболевание неосложненное, показатели обычно вписываются в границы нормы. Если заболевание быстро прогрессирует, в крови человека наблюдается резкий скачок уровня гемоглобина, отвечающего за перенос кислорода.
О недостаточности внешнего дыхания также свидетельствует увеличение количества эритроцитов. Скорость их оседания обычно не изменяется (при условии, что в организме не протекает инфекционный процесс).
При наличии симптомов, свидетельствующих о бронхиальной астме, требуется не только общий анализ крови, но и ее биохимическое исследование. Забор венозной крови осуществляется натощак, в противном случае результаты будут искажены.
Перед проведением анализа рекомендуется ограничить физическую активность, а также избегать стрессов. У заболевшего астмой в результате биохимического анализа обнаруживается большое количество веществ, образовавшихся в ответ на воздействие провоцирующих факторов.
В крови пациентов, страдающих атопической формой заболевания, увеличивается содержание E-иммуноглобулина, в то время как у астматиков со смешанной формой болезни возрастает количество белковых соединений G.
Количество иммуноглобулинов в организме человека, страдающего астматическими приступами, также может вписываться в границы нормы. Такая ситуация наблюдается, если чувствительность повышена лишь к одному аллергену.
При подозрении на нарушение проходимости бронхов может быть проведено изучение газового состава крови. Этот показатель отражает, насколько тяжело протекает болезнь.
Рост объема углекислого газа указывает на то, что болезнь находится в запущенной стадии и пациент нуждается в кислородных ингаляциях.
Анализы по бронхиальной астме предполагают не только исследование крови, но и выявление специфических включений в мокроте заболевшего. Рассматривая полученный из бронхов биоматериал, лаборант, как правило, обнаруживает слепки Куршмана (в виде спиралей), некоторое количество эозинофилов, а также кристаллические вкрапления Шарко-Лейдена.
Также в бронхиальном секрете может содержаться большое количество микробов и включения крови. Мокрота у астматика отличается от обычной не только при микроскопическом исследовании. Она имеет следующие признаки:
- двухслойную структуру;
- чрезмерную вязкость;
- густую консистенцию;
- прозрачный цвет.
Среди лабораторных методов выявления астмы присутствует и анализ кала. Процедура необходима для исключения гельминтоза, при котором увеличивается частота астматических приступов из-за отравления организма токсинами.
Проведение инструментальной диагностики

Инструментальные методы диагностики при бронхиальной астме незаменимы, когда требуется поставить диагноз как взрослым, так и совсем юным пациентам.
Современные диагностические методы позволяют:
- выяснить, есть ли шанс избавиться от бронхиальной обструкции;
- изучить вентиляционную способность легких и определить, насколько хорошо орган справляется с обогащением крови кислородом;
- узнать, обусловлено ли сужение просвета в бронхах контактом больного с триггерами (раздражителями).
План обследования взрослого или ребенка может включать такой способ выявления бронхиальной астмы, как провокационные тесты. К информативным пробам относят:
- проведение ингаляции с добавлением гистамина;
- тесты с физической нагрузкой;
- ингаляции сухим холодным воздухом.
Существуют пробы, которые могут быть проведены только под строгим контролем врача и в период, когда у человека отсутствуют приступы. Например, к таким исследованиям относится тест с применением метахолина — М-холиностимулятора, провоцирующего бронхоспазм у астматиков.
Рентгенография
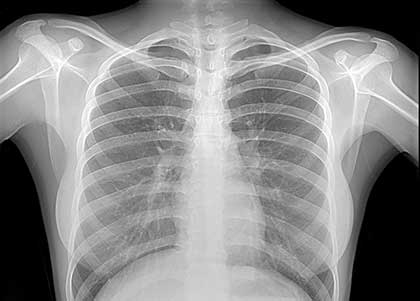
Еще одним методом, при помощи которого выявляют астму, является рентгенография. Исследование при помощи рентгеновских лучей требуется не в каждой ситуации.
Например, оно не будет лишним, если в ходе визуального осмотра врач подтвердил развитие эмфиземы. Посещение рентгенкабинета показано и в том случае, если приступы удушающего кашля продолжаются у человека длительное время, а подобранное лечение не приносит облегчения.
Врачу необходимо исключить наличие других патологий дыхательной системы, которые можно обнаружить, применив рентгенологические методы обследования.
На ранних этапах прогрессирования астмы рентгенография неинформативна, т. к. легкие выглядят практически так же, как и у здорового человека, поэтому врач должен назначить и другие виды исследований.
Спирометрия
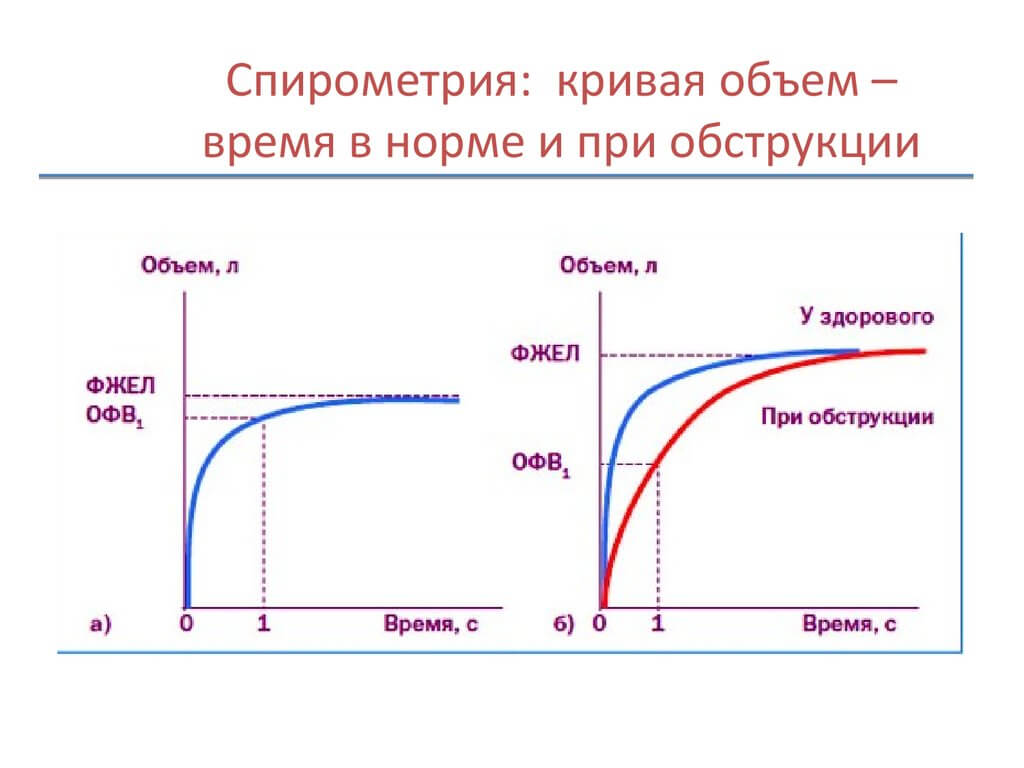
Выявить астму помогает оценка внешней функции дыхательной деятельности. На сегодняшний день спирометрия — ведущий метод определения скорости, с которой в легких перемещаются воздушные потоки. Кроме того, использование спирографа информативно и в отношении измерения общего дыхательного объема легких.
Главным критерием исследования считается ОФВ1 (секундный объем фиксированного выдоха). Полученный в ходе спирометрического исследования результат позволяет судить о степени проходимости бронхов. Здоровый человек делает более быстрый выдох в течение 1-й секунды, поэтому его показатель ОФВ1 будет выше.
Течение астмы считается легким, если в процессе спирометрии критерий ОФВ1 составляет хотя бы 80% от идеального показателя. Результат, который варьируется в пределах 60 — 80%, характерен для среднетяжелого течения недуга. Показатель, не достигающий 60%, указывает на то, что патология несет угрозу для жизни.
Пикфлоуметрия
Еще одним методом дифференцирования астмы от иных дыхательных патологий считается пикфлоуметрия. Прибор, необходимый для исследования, называется пикфлоуметром и представляет собой небольшой аппарат, имеющий вид трубочки, на которую нанесены деления.
Каждая зона соответствует определенной стадии развития болезни. Так, если показатели астматика вписываются в границы зеленой зоны, считается, что дыхательная патология хорошо контролируется.
Результат, находящийся между красным и желтым делением, сигнализирует о наличии обострения. Заметив, что показатель находится в районе красной зоны, человек должен немедленно обратиться за медицинской помощью.
Шкала прибора не унифицирована, а критерии норм индивидуальны для каждого пациента. Для того чтобы определить свои нормальные показатели, больной должен повторить форсированный выдох несколько раз, добиваясь наилучшего результата.
Пикфлоуметр достаточно прост в обращении, что позволяет делать тест по контролю над астмой в домашних условиях. Больной может самостоятельно измерять пиковую скорость выдоха, используя аппарат в утренние и вечерние часы.
Рекомендуется записывать результаты проведенных тестов в дневник, с которым впоследствии ознакомится лечащий врач.
Пневмотахография

Для того чтобы определить общий объем дыхания на пике и максимальную объемную скорость, необходим пневмотахограф. В процессе исследования используют три тестовых процентных уровня (25, 50 и 75), опираясь на которые, специалист измеряет форсированную жизненную емкость легких.
Данная инструментальная диагностика имеет минус, который заключается в том, пневмотахография не подходит для выявления астмы, вызванной вдыханием аллергена.
Этот тип заболевания называется экзогенным и возникает у пациентов, которые вдыхают вызывающие приступ химические соединения, лишь находясь в определенных условиях (например, на работе).
Определение аллергологического статуса

Для того чтобы с точностью диагностировать бронхиальную астму, пробы необходимы как инъекционные, так и скарификационные. Зачастую результаты, полученные при проведении общего анализа крови, могут оказаться неинформативными, поэтому многие врачи рекомендуют обязательно сделать биохимический анализ.
Исследование сыворотки крови необходимо и в том случае, если требуется выявление соответствующего аллергена. Под влиянием аллергической реакции в организме меняется уровень IgE (одного из видов иммуноглобулина), о чем сообщат результаты пробы.
Для выявления специфических антител существуют специальные наборы аллергенов, на которые реагирует организм заболевшего человека. По итогу тестирования врач может точно определить первопричину астматических приступов.
При подозрении на астму аллергического происхождения делаются также кожные пробы. Такое исследование менее информативно, чем определение IgE в крови, однако является незаменимым, если врач опасается возникновения анафилактической реакции у пациента.
Заболевшему следует знать, что тест нельзя проводить при наличии таких кожных заболеваний, как экзема или атопический дерматит. Кроме того, результаты проб будут недостоверными, если заболевший принимает антигистаминные препараты.
Особенности диагностики заболевания в детском возрасте
Появление частых приступов кашля характерно для детей, т. к. именно в этом возрасте организм наиболее подвержен респираторным заболеваниям. В первую очередь врачом должна быть назначена проба, дифференцирующая астму аллергической природы.
Заметив, что у малыша стали появляться приступы кашля, родителям стоит обратить внимание, покашливает ли ребенок в ночное время.
Развитие обычного бронхита сопровождается утренним отхаркиванием накопившейся за ночь мокроты, в то время как астматические приступы сходны с коклюшем, и ребенок начинает откашливать слизь во сне. Эта информация будет полезна педиатру, который осматривает маленького пациента.
Задумываясь о том, как распознать бронхиальную астму у ребенка, родители должны понимать, что применение некоторых методов необходимо для постановки правильного диагноза.
Назначенные после этого лекарства предотвратят прогрессирование болезни. Для подтверждения или исключения астмы в детском возрасте потребуется:
- сдать кровь на анализ;
- сделать аллергологический тест (по ситуации);
- пройти обследование с использованием бронходилятаторов.
Практически в ста процентах случаев заболевание у ребенка поддается полному контролю, если сразу же был поставлен верный диагноз.
Современными препаратами и общим укреплением организма можно добиться обратимости сужения просвета в бронхах и обеспечить длительную ремиссию.
В заключение
Человек с хроническим заболеванием бронхов нуждается не только в лекарственных средствах, но и в изменении образа жизни. Например, потребуется избегать контакта с аллергенами.
Следуя врачебным предписаниям, заболевший может уменьшить появление удушающих приступов до минимума.
Зная, что представляет собой астма и как определить причину ее возникновения, можно подобрать правильное лечение и добиться длительных периодов ремиссии и улучшения общего качества жизни.
Источник
ЛЕКЦИЯ 3.
Бронхиальная астма (БА) – заболевание, в основе которого лежит хроническое воспаление дыхательных путей, сопровождающееся обратимой бронхиальной обструкцией и изменением чувствительности бронхов и проявляющееся приступами удушья или симптомами дыхательного дискомфорта.
БА является серьезной проблемой здравоохранения почти во всех странах мира, что связано с вызываемым ею значительным снижением трудоспособности и существенным влиянием на смертность населения. Распространенность БА значительно возросла за последние 30 лет. В мире насчитывается более 100 млн человек, страдающих этим заболеванием. Среди взрослого населения России, как и в большинстве стран Европы, распространенность БА превышает 5%. Мужчины и женщины болеют одинаково часто. Расовая принадлежность не влияет на заболеваемость.
Классификация БА:
1. По этиологии:
§ Экзогенная (аллергическая, связанная с установленным внешним аллергеном).
§ Эндогенная (неаллергическая, при которой пусковыми агентами могут выступать респираторные инфекции, нарушение метаболизма арахидоновой кислоты, эндокринные и нервно-психические расстройства, аэрополлютанты неаллергической природы, а также не установленные внутренние факторы).
Многие исследователи склонные выделять как самостоятельные формы «аспириновую» астму и астму физического усилия.
2. По степени тяжести (ставится по клиническим признакам и ФВД):
§ легкое интермиттирующее течение;
§ легкое персистирующее течение;
§ среднетяжелое персистирующее течение;
§ тяжелое персистирующее течение.
Этиология
БА является мультифакторным заболеванием. Причины БА точно не известны, но выявлен следующий комплекс взаимодействий:
I. Предрасполагающие факторы (генетически обусловленные): атопия, наследственность, гиперреактивность бронхов и биологические дефекты. Они определяют склонность организма к болезни. Под атопией понимается генетически обусловленная гиперпродукция иммуноглобулинов Е (реагинов).
II. Причинные факторы, или «индукторы», которые сенсибилизируют дыхательные пути и вызывают начало заболевания:
− Аллергены: клещи домашней пыли, аллергены животных, аллергены тараканов, дрожжевые и плесневые грибы, пыльцевые аллергены, пищевые и лекарственные средства.
− Эндогенные факторы, не являющиеся аллергенами: нарушение метаболизма арахидоновой кислоты, нервно-психические, дисгормональные факторы и физическое усилие.
III. Усугубляющие (способствующие) факторы, увеличивающие вероятность развития астмы при воздействии индукторов: респираторные вирусные инфекции, активное и пассивное курение, воздушные поллютанты.
Есть еще факторы, способствующие обострению болезни, – «триггеры» (провокаторами). В сенсибилизированном организме роль триггеров могут играть указанные выше индукторы БА, а также респираторные вирусные инфекции, пищевые продукты, физическая нагрузка, холодный воздух, раздражающие газы, резкие запахи, изменения погоды, стрессы, обострения ринита и синусита. Нередко в качестве триггеров выступают лекарственные препараты, особенно β-блокаторы (пропранолол, анаприлин, атенолол и др.), применение которых при астме противопоказано.
Патогенез аллергической бронхиальной астмы
Три основные признаки БА:
1. Хроническое персистирующее воспаление.
2. Развитие заболевания сопровождается обратимой бронхообструкцией.
3. БА сопровождается развитием гиперчувствительности и гиперреактивности дыхательных путей.
Облигатным признаком БА является неспецифическая гиперреактивность дыхательных путей, т.е. повышенная чувствительность бронхиального дерева к внешним раздражителям, индифферентным для здоровых лиц. Ключевым фактором развития гиперреактивности дыхательных путей является хроническое воспаление в стенке мелких бронхов, обусловленное воздействием специфических и неспецифических агентов.
В обычном понимании «воспаление» чаще ассоциируется с его бактериальной природой, что не соответствует природе воспалительного процесса при БА.
Воспалительный процесс при астме можно условно разделить на:
1. Острое аллергическое воспаление: бронхоконстрикция, отек слизистой, гиперсекреция мокроты. Приводит к сужению просвета дыхательных путей.
2. Хроническое воспаление: привлечение клеток, повреждение эпителия, ранние структурные изменения. Приводит к бронхиальной гиперреактивности.
3. Стадия необратимых морфологических изменений (ремоделирование): клеточная пролиферация, увеличение экстрацеллюлярного матрикса. Приводит к стойкой обструкции дыхательных путей.
Начальные воспалительные изменения в слизистой оболочке дыхательных путей происходят в первые 2-4 ч после ингаляции аллергена (аллергическая реакция немедленного типа). Ранняя аллергическая реакция редко бывает очень тяжелой. Она может быть ингибирована предварительной ингаляцией β2-агонистов.
Аллергическая реакция замедленного типа развивается через 6-12 ч после ингаляции аллергена, к которому человек сенсибилизирован. При этом активируются и вовлекаются в воспалительный процесс тучные клетки, эозинофилы, макрофаги, Т-лимфоциты, нейтрофилы, фактор активации тромбоцитов, цитокины и др. медиаторы воспаления.
Воспалительный процесс в дыхательных путях формирует четыре механизма формирования бронхиальной обструкции:
§ Острый бонхоспазм.
§ Подострый отек слизистой бронхов.
§ Хроническое формирование слизистых пробок, которые обтурируют периферические бронхи.
§ Необратимая перестройка бронхиальной стенки с развитием склеротических изменений при длительном и тяжелом течении.
В патогенезе бронхиальной астмы принято выделять четыре стадии патологического процесса:
§ иммунологическую, в которой происходит сенсибилизация, выработка антител и встреча антигена с антителом. В иммунологическую стадию сенсибилизация организма может проявляться по немедленному и замедленному типам аллергической реакции. В реакции немедленного типа ведущую роль отводят группе белков – иммуноглобулинов. К ним в первую очередь относят Ig E, которые образуют комплекс с антигеном на поверхности мембран тучных клеток;
§ патохимическую, характеризующуюся выделением из тучных клеток биологически активных веществ – медиаторов аллергического воспаления (гистамина, лейкотриенов, простагландинов и др.), которые приводят к отеку бронхиальной стенки, гиперсекреции, бронхоспазму и воспалению;
§ патофизиологическую – бронхоспазм.
§ условно-рефлекторную – клинический приступ удушья.
К методам установления диагноза относятся:
1. Детальный сбор анамнеза.
2. Физикальное обследование.
3. Исследование ФВД.
Необходимо тщательно собрать семейный анамнез. Обращают внимание не только на наличие у родственников БА, но и любых аллергических заболеваний. Экзогенная форма астмы обычно проявляется в детстве или юности, а эндогенная чаще после 30 лет.
Для экзогенной БА характерно наступление ремиссии в первые месяцы или годы при прекращении контакта с аллергеном. Однако со временем эффект элиминации исчезает, что связывают с развитием гиперреактивности на неспецифические раздражители. Характерно сочетание астмы с аллергическим ринитом.
Начало эндогенной формы БА обычно связано с инфекционными заболеваниями дыхательных путей, особенно с вирусными. Последующие обострения обычно также провоцируются ОРВИ или обострениями хронических заболеваний (синусит, бронхит).
Клиника
Клинически БА проявляется периодически возникающими приступами удушья экспираторного типа.
В развитии приступа удушья при БА условно выделяют три периода (предвестников, разгара, обратного развития).
В период предвестников приступа удушья возможны различные по характеру и интенсивности симптомы: вазомоторные реакции со стороны слизистой оболочки носа, чихание, сухость в носовой полости, приступообразный кашель, общее возбуждение, бледность, холодный пот, учащенное мочеиспускание, зуд верхней части грудной клетки и шеи.
Появление удушья – начало второго периода (разгара). Удушье имеет экспираторный характер, с чувством сжатия за грудиной, нарушающее свободное дыхание. Однако, удушье может возникать и внезапно, без предвестников, нередко среди ночи, достигая большой выраженности.
Во время приступа пациент принимает вынужденное положение. Вдох делается коротким, выдох – медленным, судорожным (в 3-4 раза длиннее вдоха). Выдох сопровождается громкими свистящими хрипами, слышными на расстоянии (дистанционные хрипы). Лицо бледное, при тяжелом приступе одутловатое с синюшным оттенком и покрыто холодным потом, отражает страх и беспокойство. В дыхании принимают участие мышцы плечевого пояса, спины и брюшного пресса. Больной с трудом отвечает на вопросы.
Перкуторно над легкими коробочный звук. Нижние границы легких опущены, подвижность их краев отсутствует. Аускультация выявляет ослабленное везикулярное дыхание, во время выдоха множество сухих свистящих хрипов.
Пульс слабого наполнения, учащен. Тоны сердца учащены, приглушены, акцент II тона на легочной артерии. Границы абсолютной тупости сердца из-за острого вздутия легких не определяются.
Третий период (обратное развитие приступа) может протекать быстро (при легком течении), но может и затягиваться на длительное время. К моменту стихания приступа мокрота разжижается, лучше откашливается, количество высоких сухих хрипов над легкими, определяемых при аускультации, уменьшается; появляются низкие жужжащие и нередко влажные незвучные разнокалиберные хрипы.
Продолжительность приступа удушья – от нескольких минут до нескольких часов и суток. Приступ либо заканчивается, либо переходит в астматический статус.
Пациенты с неосложненной бронхиальной астмой в период между приступами жалоб не предъявляют.
Симптомы дыхательного дискомфорта: повторные эпизоды свистящих хрипов на выдохе, кашля, повторяющееся ощущение заложенности в груди. Учитывают усиление данных симптомов по ночам, приводящее к пробуждению пациента, а также появление и усиление симптомов при физической нагрузке, вирусной инфекции, контакте с аллергеном, вдыхании табачного или другого дыма, запылении воздуха, резком перепаде температуры, сильном выражении эмоций, воздействии аэрозолей, химикатов.
Астма физического усилия характеризуется появлением приступов удушья под влиянием субмаксимальной физической нагрузки, причем, приступы удушья возникают в течение 10 минут после окончания нагрузки. Отмечена более частая связь приступа БА с определенными видами упражнений: бег, игра в футбол, баскетбол, подъем тяжестей. Хорошо переносится плавание. Диагностируется астма физического усилия провокационной пробой с физической нагрузкой.
«Аспириновая» астма характеризуется «аспириновой триадой»: наличие астмы, полипоз носа, непереносимость аспирина. У большинства пациентов первые симптомы заболевания появляются после 30 лет, чаще у женщин. Вначале определяется вазомоторный ринит, затем обнаруживаются полипозные разрастания слизистой носа, а впоследствии присоединяется БА и непереносимость аспирина. У больных отсутствуют атопические заболевания в семье и вторичные атопические проявления. Непереносимость проявляется типичной картиной: в течение часа после приема аспирина развивается приступ астмы, часто сопровождающийся ринореей, конъюнктивитом, покраснением лица и шеи. Течение аспириновой астмы тяжелое, часто инвалидизирующее.
Больные «аспириновой астмой» могут реагировать также на салицилаты, содержащиеся в пищевых продуктах (огурцы, томаты, клубника, малина), ряд витаминов, ß-блокаторы.
При астме, индуцированной аспирином, больной должен избегать контактов с известными триггерами: исключение лекарственных средств, содержащих аспирин и НПВП: цитрамон, аскофен, теофедрин, вольтарен, бруфен и др.; исключение пищевых веществ, содержащих тартразин (пищевая, желтая добавка, обладающая перекрестной аллергией к аспирину): желтые пирожные, конфеты желтого цвета, содовая вода, желтое мороженое и др.; исключение лекарственных веществ, содержащих тартразин – индерал, поливитамины и др.; исключение продуктов, содержащих естественные и добавленные салицилаты. Терапия таких пациентов должна включать лечение обструкции носовых ходов. Из медикаментозных средств эффективна лишь кортикостериодная терапия.
План обследования:
— общий анализ крови (эозинофилы);
— исследование мокроты (в общем анализе обнаруживают кристаллы Шарко-Лейдена и спирали Куршмана);
— рентгенография органов грудной клетки (во время удушья определяется повышенная прозрачность легочных полей и ограничение подвижности диафрагмы);
— ЭКГ (во время приступа БА могут отмечаться симптомы перегрузки правых отделов сердца);
— исследование иммунного статуса, Ig Е;
— в межприступный период определение чувствительности к различным аллергенам (кожные пробы);
— консультации аллерголога, лор-врача, стоматолога, гинеколога, по показаниям – эндокринолога;
— кал на яйца глистов;
— исследование газового состава крови, КЩР;
— бронхоскопия для дифдиагностики, лаважа бронхов;
— исследование ФВД (спирография, пикфлоуметрия и др.).
Главным методом диагностики БА является определение ФВД.
Широкое распространение получила пикфлоуметрия – измерение пиковой скорости выдоха (ПСВ) с помощью портативного прибора – пикфлоуметра. Это удобный и простой в эксплуатации прибор, позволяющий осуществлять мониторинг астмы в стационарах, поликлиниках и домашних условиях. Каждому больному БА показана ежедневная пикфлоуметрия. Измерения проводят не менее 2 раз в день (утром и вечером). Результаты измерений заносятся в специальный график. Чтобы диагностировать у пациента бронхиальную астму, необходимо определить суточный разброс пиковой скорости выдоха по формуле:
ПСВ вечером – ПСВ утром х 100%
1/2 (ПСВ вечером + ПСВ утром)
Суточный разброс показателей ПСВ более чем на 20% является диагностическим признаком БА, а величина отклонения прямо пропорциональна тяжести заболевания.
При спирографии подсчитывается индекс Тиффно:
Объем форсированного выдоха за 1 сек х 100%
ЖЕЛ
В норме ОФВ за 1 сек составляет 80-85% от ЖЕЛ.
Осложнения БА
Легочные: астматическое состояние, эмфизема легких, пневмосклероз, дыхательная недостаточность, ателектаз, пневмоторакс, бронхоэктазы и др.
Внелегочные: дистрофия миокарда, легочное сердце.
Астматическое состояние при бронхиальной астме
Астматическое состояние (астматический статус) – одно из опасных осложнений бронхиальной астмы. Под астматическим статусом понимают тяжелый затянувшийся приступ удушья, резистентный к проводимой терапии симпатомиметиками, протекающий на фоне непродуктивного и неэффективного кашля и сопровождающийся изменением газового состава крови (нарастание гипоксии, гипоксемии и гиперкапнии).
Причины:
1. Бактериальная и вирусная инфекция в дыхательных путях.
2. Проводимая в стадию обострения гипосенсибилизация.
3. Избыточный прием седативных и снотворных, снижающих перистальтику бронхов.
4. Синдром отмены.
5. Прием препаратов, вызывающих аллергические реакции.
6. Избыточная ингаляция симпатомиметиков (адреналин в больших дозах может вызвать парез бронхов).
Выделяют патогенетические

