Гайморит у кормящей мамы комаровский видео

 Организм кормящей мамы подвергается болезням простудного характера. Иммунитету не удается побороть болезнетворные бактерии, вирусы, инфекции, проникающие в ослабленный после родовой деятельности организм женщины. Силы в период патологического процесса направлены на защиту своего чада от заболеваний провоцирующих неприятные ощущения. При неграмотной терапии бактериальное осложнение атакует пазухи носа. Лечение гайморита при грудном вскармливании подбирается индивидуально специалистом узкого направления, чтобы не нанести вред здоровью мамы и грудничка.
Организм кормящей мамы подвергается болезням простудного характера. Иммунитету не удается побороть болезнетворные бактерии, вирусы, инфекции, проникающие в ослабленный после родовой деятельности организм женщины. Силы в период патологического процесса направлены на защиту своего чада от заболеваний провоцирующих неприятные ощущения. При неграмотной терапии бактериальное осложнение атакует пазухи носа. Лечение гайморита при грудном вскармливании подбирается индивидуально специалистом узкого направления, чтобы не нанести вред здоровью мамы и грудничка.
Почему у кормящей мамы возникает гайморит
По статистическим данным в 75% случаев гайморит при грудном кормлении возникает на фоне повторного ринита, обострения ОРВИ, плохо пролеченных простудных патологий.
Каждый десятый воспалительный процесс носовой пазухи является последствием страха своевременного посещения стоматолога. У молодой мамы после родовой деятельности нарушается функционирование гормональной системы, что приводит к нарушению водно-электролитного баланса. Процесс способен провоцировать болезни зубов. Если вовремя не обратиться за помощью к специалисту, кариес зубов вызывает отечность и набухание носовых слизистых оболочек. В гайморовых пазухах скапливаются слизистые массы, которые в результате приводят к образованию недуга. Как лечить гайморит кормящей мамы в данном случае рекомендует отоларинголог после обследования.
По мнению квалифицированных специалистов при гв гайморит проявляется еще по ряду факторов:
- изменение функционирования секреторной, иммунной системы организма после беременности и родов;
- травмирование носовой перегородки, слизистых оболочек и носовых проходов;
- переохлаждение;
- хронические патологии дыхательной системы;
- проявление аллергических реакций;
- частое использование химических средств;
- анатомические дефекты строения носовой полости (полипы, аденоиды).
Прежде чем лечить гайморит при грудном вскармливании нужно определить причину образования недуга. Первыми признаками развития патологического процесса могут быть:
- головная боль;
- повышенная температура тела;
- общее недомогание;
- усталость, вялость, быстрая утомляемость;
- потеря обоняния.
Подобные симптомы появляются при большинстве простудных заболеваний. Комаровский утверждает, что гайморит кормящей мамы на начальной стадии легко перепутать с гриппом, ОРВИ, ринитом. Поэтому женщина для своей безопасности, здоровья своего чада должна пройти обследование, для подтверждения достоверного диагноза. Острый гайморит у кормящей мамы из-за слабого иммунитета за короткий период времени переходит в хронический, гнойный.
Острая форма воспаления провоцирует патологический процесс слизистых оболочек гайморовой пазухи. Находящиеся в них сосуды поддаются поражению, соединительная ткань разрастается, снижая функционирование носовых ходов, усиливая воспалительное действие.
Лечение гайморита у кормящей мамы протекает дольше, нежели у пациента, который имеет укрепленную защитную систему.
Какие методы терапии можно использовать в период лактации
Кормящей маме терапию любого заболевания следует проводить после консультации лечащего доктора. Содержимое препаратов множества медикаментов проникает в организм крохи с молоком мамы. Чтобы устранить воспалительный процесс важно проводить комплексную терапию.
Лечение гайморита при лактации не исключает приема антибактериальных средств. Назначают принимать полусинтетический пенициллин, который характеризуется широким спектром действий (Амоксициллин, Аугментин). Антибиотик прекрасно справляется с протеканием острой формы заболевания, не оказывая негативного воздействия на здоровье ребенка. Главная задача мамы следить за общим состоянием крохи и в случае малейших изменений в поведении, общем состоянии нужно прекратить прием средств и незамедлительно обращаться к доктору. Принимать медикаменты рекомендуют после сеанса кормления. Первое молоко перед следующим употреблением малышом следует сцедить.
Лечение гайморита во время лактации включает в себя прием антисептических средств (Диоксидин, Фурацилин). Используют в области носа, смазывая слизистые ватной палочкой или закладывая в проходы турунд. Лекарства не проникнут в организм грудничка при правильном их использовании. Лечить гайморит при лактации можно каплями и спреями (Називин, Тизин), но при этом следить за состоянием ребенка, чтобы не спровоцировать аллергических проявлений.
Синусит требует промывания носовых ходов солевыми растворами или морской водой. За долгие годы использования препарат Маример считают эффективным средством для очищения гайморовых пазух от гнойных масс.
Симптомы воспалительного процесса проявляются не всегда с первых дней болезни. Есть небольшой процент мам, которые отказываются идти в медицинские учреждения, самостоятельно лечат гайморит, что приводит к осложнениям. Запущенная форма патологии требует хирургического вмешательства. В амбулаторных условиях проводится прокол гайморовой пазухи.

Народная терапия
Гайморит при лактации можно лечить народными средствами под наблюдением доктора. Рекомендованный рецепт своей матерью мамочки используют без опасения, но важно понимать, что детский организм индивидуален. На первый взгляд безопасные целебные капли, микстуры, отвары, настойки могут вызывать аллергию у малыша, провоцировать ухудшение его состояния.
Вылечить гайморит поможет сок алое. Столетник снимает болевые ощущения, уменьшает отечность, останавливает гнойно-воспалительные процессы. Капли готовят по разным рецептам, подбирая эффективный вариант в зависимости от тяжести и формы недуга.
Незаменимым помощником для устранения воспаления является прополис. На его основе легко приготовить целебное средство, в котором смачивают ватный тампон и вставляют в носовые проходы на 10 минут. Процедура купирует распространение бактерий, избавляет от боли, укрепляет защитную систему ослабленного женского организма.
Как лечить гайморит кормящей маме зверобоем знали наши пращуры и передали свои секреты через поколения. Используют траву для приготовления отвара, которым можно промывать нос, добавлять в ингаляции, закапывать гайморовы пазухи.
Вылечить заболевание легче при первых признаках. Главная задача устранить очаг воспаления, не допускать скопления слизистых образований, не передать инфекцию грудничку во время кормления.

Физиотерапевтические процедуры
Совместно с приемом лекарственных препаратов специалисты узкого направления рекомендуют кормящим мамам не отказываться от физиотерапии. Процедуры ускоряют желаемое выздоровление. Среди широко используемых выделяют:
- УВЧ. Излучение ультразвуковых частот дозировано воздействуют на проблемную зону. С помощью аппарата расширяются капилляры, создавая противовоспалительный эффект. УВЧ избавляет от распространения болезнетворных микробов, обезболивает, стимулирует местное кровообращение.
- УФО. Ультрафиолетовое облучение убивает вирусы и микробы в тканях живого организма.
- Электрофорез. Проводится процедура медработником. Она усиливает кровообращение, ведет борьбу с воспалением, избавляет от неприятных ощущений.
- Магнитотерапия устраняет отечности слизистых оболочек носа. Помогает улучшить отток гнойных образований, уменьшает воспаление, боль, избавляет носовые проходы от возбудителя инфекции.

Как защитить ребенка
Как только в семье появляется малыш, родители стараются защитить чадо от заболеваний, провоцирующих неприятные ощущения. Когда заболела кормящая мама, важно придерживаться советов, которые помогут максимально уберечь кроху от воздействия недуга:
- Во время сна находится с малышом в разных комнатах.
- Проветривать помещение несколько раз в день.
- Находится возле ребенка в марлевой повязке, менять которую нужно каждые 2 часа.
- Можно использовать бактерицидную лампу, которая убивает микроорганизмы и вирусы. При ее использовании важно не находиться в комнате. Включать лампу советуют по 5-10 минут 3-4 раза в течение дня.
- Наши бабушки советовали дезинфицировать воздух в помещении очищенным чесноком. Разложив головки овоща в блюдца поставить их по комнате.
Меры предосторожности следует выполнять совместно с терапевтическими мероприятиями. Не нужно паниковать и отказывать крохе в употреблении грудного молока. Только в тяжелых случаях специалисты советуют при протекании болезни сцеживать молоко, ребенка перевести на искусственное вскармливание.
Загрузка…
Источник
Развитие гайморита при грудном вскармливании и в период беременности происходит по ряду причин. Чаще всего патологию считают осложнением после перенесенных ранее инфекционных заболеваний.
Чем опасен гайморит и как избавиться от его симптомов вы узнаете из нашей статьи.
Виды гайморита и симптоматика заболевания
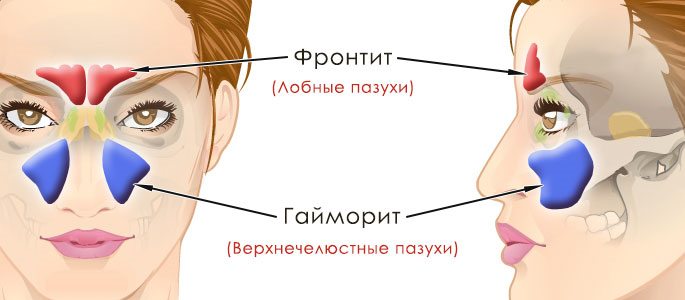
Гайморит – воспаление верхнечелюстной (гайморовой) пазухи носа. Он является частным случаем синусита и сопровождается образованием гноя в гайморовых пазухах.
 Виды синусита
Виды синусита
Выделяют несколько основных видов гайморита:
- Острый
Симптомы острого гайморита на начальных стадиях можно перепутать с проявлениями других простудных заболеваний. У пациента появляется насморк, недомогание, температура тела повышается.
Через 3-4 дня после инфицирования появляются типичные для острой формы симптомы. Носовые пазухи начинают болеть, женщина страдает от сильной головной боли. Веки краснеют, отекают, из носоглотки появляется неприятный запах.Заболевания длится 2-3 недели, при своевременном диагностировании и лечении наступает полное выздоровление.
- Хронический
Продолжительность хронической формы заболевания составляет 2-6 месяцев. Симптомы периодически появляются и затихают. В хроническую форму перетекает острый и рецидивирующий гайморит.Патология может развиться при попадании в носовую пазуху стоматологических материалов при лечении зубов. Анатомические особенности носовой перегородки и строение носовых пазух также могут стать причиной развития заболевания.Хронический гайморит в период обострения имеет одинаковые с острым типом симптомы, но они менее выражены.
- Вирусный
Вирусный гайморит развивается спустя 4-6 суток после попадания инфекции в носовые пазухи. Основными симптомами заболевания считают отек слизистой и обильные выделения из носа.Они не имеют цвета и запаха, нос заложен, дыхание затрудненное, обоняние пропадает частично. Появляются боли в надбровной, височной и затылочной части головы.Общая слабость сопровождается незначительным повышением температуры тела и покашливанием.
 Здоровые и пораженные пазухи
Здоровые и пораженные пазухи
- Аллергический
Чаще всего аллергия может быть на шерсть, пыльцу, пыль или некачественную косметику. Она проявляются в виде гиперсекреции и отека носа.Заболевание нередко носит постоянный или сезонный характер и во многом зависит от частоты и длительности контакта с аллергенами.К основным симптомам относят заложенность носа, отек гайморовых пазух, длительный насморк (5-7 недель), водянистые выделения из носа, нарушение обоняния.
- Катаральный
При катаральной форме экссудат выделяется из носовых пазух. В зависимости от вида катара патология подразделяется на несколько отдельных типов: серозный, слизистый и гнойный. Катаральный гайморит может быть двусторонним и односторонним.К сопутствующим симптомам относят скачки температуры, боль и тяжесть в надбровной части головы, слабость.
- Гнойный
Гнойный тип гайморита считают самым опасным. Гнойный экссудат в пазухах образуется стремительно, заболевание имеет типичные и яркие симптомы.Больной испытывает недомогание и общую слабость, резко повышается температура. Появляется боль в области носа, голос становится гнусавым, обоняние пропадает полностью.Экссудат, отделяемый из носа, имеет неприятный гнилостный запах. Боль усиливается при наклонах и поворотах головы.
Диагностирование гайморита
Диагностирование патологии проходит в несколько этапов. Врач-отоларинголог проводит опрос и собирает анамнез. При сборе анамнеза необходимо узнать болела ли женщина пневмонией, скарлатиной или гриппом.
Патология нередко классифицируется как осложнение после перенесенных ранее заболеваний инфекционной этиологии.
 Осмотр у отоларинголога
Осмотр у отоларинголога
Специалист должен подтвердить или опровергнуть присутствие аллергенов, которые способны вызвать воспалительные процессы в пазухах.
Травмированные носовые проходы осложняют течение гайморита. После сбора анамнеза отоларинголог проводит общий осмотр и осуществляет пальпацию пораженной области.
Для детального обследования назначают:
- Риноскопию;
- Рентгенография и Ультразвуковое исследование;
- МРТ;
- Компьютерную томографию.
Рентгенография и УЗИ – обязательные процедуры при диагностике гайморита.
Магнитно-резонансная и компьютерная томография помогает своевременно выявить развитие опасных патологий в обследуемой области, включая злокачественные и доброкачественные новообразования.
 Риноскопия определяет степень поражения обонятельной и дыхательной функции носа.
Риноскопия определяет степень поражения обонятельной и дыхательной функции носа.
При обнаружении злокачественного новообразования необходима биопсия. Пункцию берут с целью изучения содержимого носовой пазухи.
Причины возникновения
В большинстве случаев гайморит может спровоцировать вирус. При попадании его в пазухи носа, организм реагирует повышением локального кровообращения. Пазухи отекают и образуется большое количество слизи, которая создает благоприятные условия для размножения патогенных микроорганизмов.
У здоровых людей на слизистой носа присутствуют пневмококки и гемофильная палочка. В результате задержи слизи в пазухах, они начинают бесконтрольно размножаться, провоцируя появления воспаления.
К патогенным агентам, способными вызвать развитие гаморита относятся:
- анаэробы;
- золотистый стафилококк;
- стрептококки;
- моракселлу.
 Головная боль в лобной части – один из симптомов гайморита
Головная боль в лобной части – один из симптомов гайморита
Заболевание может быть вызвано активацией патогенных грибков на фоне ослабленного иммунитета. Сопутствующие причины возникновения гайморита:
- сенная лихорадка;
- хронический насморк;
- сильное переохлаждение;
- вазомоторный ринит.
Заподозрить патологию может и терапевт, но обращаться за консультацией, диагностикой и, тем более, лечением, безусловно, необходимо к отоларингологу.
Чем опасен гайморит для кормящей матери
Главную опасность для кормящей грудью женщины представляют бактерии, провоцирующие развитие гайморита. Инфекция проникает в кровь, преодолевает лимфатический барьер и дает осложнения на почки, печень и сердечно-сосудистую систему.
Патология нередко поражает нижние дыхательные пути, повышая риск появления пневмонии. В редких случаях может развиться менингит и абсцесс головного мозга.
Можно ли кормить грудью при гайморите
Грудное вскармливание можно продолжать при условии своевременного диагностирования и лечения. Если заболевание было выявлено на начальной стадии и прием антибиотиков необязателен, то мама может не опасаться за здоровье ребенка.
Как лечить гайморит кормящей маме
Выделяют несколько основных способов лечения патологии:
- медикаментозное лечение (прием антибиотиков, промывание носа растворами);
- прокол пазух;
- физиотерапия.
Выбор метода напрямую зависит от типа патологии и интенсивности симптомов.
Медикаментозное лечение
В состав медикаментозной терапии могут быть включены следующие препараты:
- спазмолитические;
- жаропонижающие;
- сосудосуживающие;
- муколитики.
Спазмолитики устраняют отечность и купируют болевые приступы. При гайморите можно принимать Но-Шпу, Спазмалгон.
Жаропонижающие медикаменты (Ибупрофен) нормализуют температуру, муколитики (Бромгексин, АЦЦ) способствуют очищению верхних дыхательных путей.
В состав терапии необходимо включить капли, их можно применять независимо от типа заболевания. Большой популярностью пользуются сосудосуживающие препараты местного назначения: Тизин, Хлорофиллипт, Ринофлуимуцил.
Антибиотики
Антибактериальная терапия поможет предотвратить распространение инфекции по организму. В период лактации женщинам часто назначают:
- Амоксиклав
Аналог Аугментина, антибиотик пенициллинового ряда широкого спектра действия. Выпускается в таблетированной форме, которая растворяется в тонком кишечнике.Препарат активен против патогенных микроорганизмов, провоцирующих развитие гайморита. Курс лечения определяется индивидуально. - Аугментин
На ранних стадиях заболевания наиболее эффективен. Проникает в грудное молоко в небольших количествах. Борется с патогенной флорой, снимает воспаление и отек носовых пазух. Активен против стафилококков, стрептококков и анаэробов. - Цефтриаксон
Сильный антибиотик, который назначают женщинам с острой и хронической формой заболевания. Препарат вводится внутримышечно. Купирует распространение воспалительных процессов.
Все антибиотики требуют рецептурного отпуска. Специалисты рекомендуют сцеживать молоко во время приема антибиотиков.
Промывание полости носа
Промывание носа можно осуществлять самостоятельно в домашних условиях. Растворы, используемые для этих целей, помогут очистить носоглотку, вывести гнойный экссудат и устранить отек.
Перед началом процедуры необходимо очистить нос от слизи. Устранить заложенность можно при помощи любого сосудосуживающего медикамента. Промывание осуществляют при помощи большого шприца или спринцовки.
Алгоритм промывания:
- наклонить голову набок над раковиной;
- в одну ноздрю медленно вводить раствор спринцовкой или шприцем;
- очистить носоглотку от жидкости и слизи (высморкаться).
 Последовательность промывания носа
Последовательность промывания носа
Нос промывают фурацилином или слабым солевым раствором. Процедуру необходимо повторять не реже 2-3 раз в сутки. Жидкость рекомендуется слегка нагреть (до +35…+40°С).
Длительность применения составляет 10-14 дней.
Промывание носа по Проетцу (кукушка)
Промывание должно осуществляться специалистом в медицинском учреждении. Методика эффективна при остром и хроническом гайморите.
Женщина ложится на спину и немного запрокидывает голову. В ноздри вставляют катетеры, в один из которых вводят антибактериальный раствор. Из второго катетера жидкость вместе с экссудатом отсасывают.
Пациентка должна громко проговаривать слог «ку». Это помогает тонизировать мягкое небо – лекарство не задерживается в полости, не попадает в рот и нижние дыхательные пути. Процедура ускоряет выведение гноя и слизи, разбивая застойные явления и улучшает тонус мелких кровеносных сосудов.
После промывания естественная дренажная функция пазух восстанавливается. Растворы уменьшают концентрацию аллергенов и медиаторов в организме, снижая их негативное воздействие.
Прокол гайморовой пазухи
Прокол при гайморите необходим для быстрого устранения большого количества гнойного экссудата, скопившегося в синусах. Если своевременно не вывести гной, то инфекция распространится на окружающие здоровые ткани и органы, что повысит риск развития сепсиса, менингита и флегмоны.
Прокол пазух – это крайняя мера, которая показана при угрозе жизни.
Через костную перегородку врач вводит иглу в околоносовые придаточные пазухи. Содержимое полости отсасывается, а полость промывается антисептиком.

Пункция позволяет моментально облегчить состояние больного. Перед проколом пораженную область обкалывают обезболивающими, поэтому процедура практически безболезненна.
Физиотерапия
При наличии острого воспалительного процесса физиопроцедуры необходимо сочетать с другими методами. Физиотерапия назначается лечащим врачом, однако она противопоказана при гнойной форме синусита.
После использования постоянных и переменных токов в процессе лечения патологии состояние женщины улучшается. При наличии гнойных процессов внутри носовых пазух электроды категорически запрещено вводить в носовую полость или накладывать их на крылья носа.
Ингаляции
Ингаляции помогают глубоко увлажнить слизистую оболочку носа, ввести лекарственные средства в пазухи и облегчить отток густой слизи из носа. Процедуру можно проводить самостоятельно, вдыхая пары воды с растворенными в ней лекарственными средствами.
Мнение доктора Комаровского — видео
Народные методы лечения гайморита при лактации
Средства народной медицины действуют мягче на организм. Экстракты лекарственных растений оказывают противовоспалительное, сосудосуживающее действие, продукты пчеловодства укрепляют иммунитет и помогают купировать воспалительный процесс.
Прополис
Настойку прополиса можно приобрести в аптеке или изготовить самостоятельно. Натуральный настой прополиса (спиртовой) используют в качестве раствора для промывания.
Прополис необходимо заранее измельчить, 30 г продукта всыпать в емкость из темного стекла и влить туда же 100 мл спирта. Емкость герметично закупорить, убрать в темное место и настаивать на протяжении 14 дней.
Готовый настой сцеживают и смешивают с маслом персика (200 мл). Жидкостью промывают носоглотку, курс применения составляет 14 дней, нос необходимо промывать 2 раза в день.
Ромашка
На основе ромашки готовят растворы для ингаляции и промывания. Для приготовления отвара можно использовать цветки ромашки, приобретенные в аптеке или собранные самостоятельно.

Сбор может быть расфасован в фильтр-пакеты.
Рецепт приготовления: 1 ч. л. ромашки заливают стаканом кипятка, емкость плотно закрывают крышкой и настаивают средство 30 минут.
Готовый настой сцеживают. Для усиления эффекта можно добавить шалфей, зверобой или эфирное масло эвкалипта.
От гайморита хорошо помогают солевые растворы, в составе которых присутствует растительный экстракт.
Рецепт приготовления:
- 2 ст. л. ромашки залить 350 мл холодной воды.
- Емкость поставить на медленный огонь и кипятить 2 минуты.
- Снять с огня, остудить, сцедить.
- Добавить немного морской соли.
Промывать нос нужно на протяжении 10 дней.
Если после промывания появилось жжение в носу, количество соли необходимо уменьшить.
Алоэ
В лечебных целях используют сок алоэ. Листья с нижней части ствола заранее срезают, удаляют колючки, снимают кожицу и помещают их на 8-10 часов в холодильник.
Сок алоэ обладает противовоспалительными и антибактериальными свойствами, губительно действуя на болезнетворные микроорганизмы.
На основе сока алоэ готовят капли, их можно закапывать в нос в чистом виде (разводить водой не обязательно) 5-6 раз в день. Алоэ в сочетании с медом ускоряет выведение гноя и запускает процессы регенерации поврежденной слизистой. Мед и сок алоэ смешивают в равных долях.
Из марли или стерильного бинта формируют тампон, вымачивают его в полученной смеси и вводят его в носовой проход, заранее приняв горизонтальное положение. Пока тампон находится в носовой полости, вставать нельзя. Курс применения – 10-14 дней.
Профилактические меры
Профилактические меры позволяют предупредить развитие гайморита. В осенне-зимний период женщинам, кормящим грудью, необходимо употреблять как можно больше овощей и фруктов, богатых витаминами и минералами.
Специалисты рекомендуют стараться избегать переохлаждения, на голову надевать теплые шапки, нос и рот прикрывать шарфом.
Любые инфекционные заболевания важно своевременно диагностировать и лечить, особенно, если они сопровождаются насморком.
В состав медикаментозной терапии должны быть включены сосудосуживающие и противоотечные препараты.
К профилактическим мероприятиям также относят регулярное посещение врача-стоматолога – незалеченный кариес может спровоцировать развитие воспалительного процесса в ротовой полости.
Зимой воздух в жилых помещениях необходимо ежедневно увлажнять.
Источник