Где лечить одонтогенный гайморит
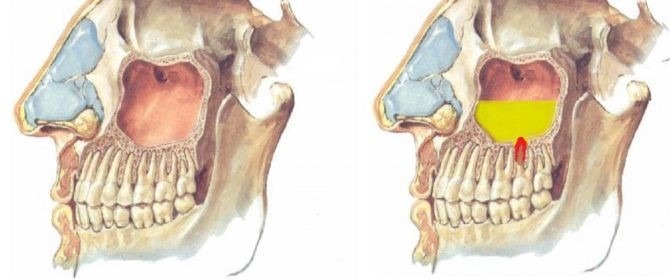
Этиологически и патогенетически возникновение хронического одонтогенного гайморита обусловлено распространением возбудителей со стороны инфицированных зубов, чему способствуют анатомические особенности дна верхнечелюстной пазухи и корней 2-го малого и 1-го и 2-го больших коренных зубов. Особенно наглядно выступает роль одонтогенной инфекции в случаях, когда гранулирующее воспаление верхушки корня зуба, разрушив костную перегородку между дном верхнечелюстной пазухи и периапикальным пространством, вовлекает в воспалительный процесс прилегающие участки слизистой оболочки пазухи. В случае присоединения к этому риногенной инфекции или при наличии недостаточно активной функции дренажного отверстия верхнечелюстной пазухи процесс распространяется на всю слизистую оболочку пазухи, принимает хроническое течение ввиду наличия постоянного источника инфекции в виде одонтогенной инфекции. При наличии околокорневой кисты, особенно если верхушка корня находится в просвете пазухи, корневая киста ввиду наличия свободного пространства быстро увеличивается, заполняя большую часть верхнечелюстной пазухи).
Распространение инфекции возможно и через систему венозного сплетения между тканями альвеолярного отростка и слизистой оболочки верхнечелюстной пазухи. Одонтогенный гайморит может возникнуть в результате нагноившейся околокорневой кисты, а также остеомиелита альвеолярного отростка челюсти.
Указанные выше топографоанатомические данные объясняют случаи возникновения свищей верхнечелюстной пазухи, сообщающихся с полостью рта через лунку удаленного зуба. Длительное незаживление лунки после экстракции 2-го малого и 1-го и 2-го больших коренных зубов, а при больших размерах верхнечелюстной пазухи – 3-го моляра свидетельствует о наличии хронического гнойного одонтогенного гайморита. Появление одонталгий объясняется общностью иннервации части слизистой оболочки верхнечелюстной пазухи и зубов веточками, идущими от верхнего зубного сплетения, образуемого в толще альвеолярного отростка верхней челюсти передними или средними и задними альвеолярными ветвями верхнечелюстного нерва.
Одонтогенный гайморит по симптомам очень схож с другими видами синуситов. Существенное различие имеется лишь в природе возникновения болезни.

Инфекция верхнего моляра может провоцировать развитие верхнечелюстного синусита
Одонтогенный гайморит может быть как односторонним, так и двусторонним
По типу течения заболевание может быть острым и хроническим (с периодическими обострениями). Кроме того, одонтогенный гайморит развивается либо с перфорацией дна пазухи, либо без неё. В первом случае выделяют:
- перфорации после удаления зубов верхней челюсти, резекции верхушек корней, операций по поводу кист челюстей;
- перфорации при специфических поражениях верхней челюсти;
- разрушение дна пазухи растущей опухолью;
- травматические перфорации.
Синуситы с травматической перфорацией также могут развиваться с присутствием инородного тела. Это могут быть корни больного моляра, пломбировочный материал. или элементы внутричелюстного импланта.
К провоцирующим факторам развития инфекции слизистой носа можно отнести:
- нагноение корневой кисты ;
- пародонтит;
периодонтит;
- перфорация стенки пазухи при удалении верхнего моляра;
- неправильная установка имплантов;
Симптомы и признаки
Симптомы одонтогенного гайморита зависят от стадии заболевания. Для острой формы характерны следующие проявления:
- умеренные болевые ощущения в подглазничной области с той стороны, где развивается инфекция;
- чувство тяжести в области переносицы;
- боль при надавливании на область гайморовой пазухи;
- боль при надкусывании на верхние зубы со стороны поражения;
- отёк слизистой носа;
- жжение дёсен;
- гнойные выделения в полости рта и полости носа;
Характерным для острой формы одонтогенного гайморита является стремительное ухудшение самочувствия. Больной жалуется на озноб, появляется сонливость, температура тела повышается до 40°C.
Хроническая стадия характеризуется периодически возникающими болевыми ощущениями в области воспалённой гайморовой пазухи. При этом общее состояние пациента может оставаться нормальным. Он продолжает вести привычный образ жизни, но периодически жалуется на появление выделений из носа с неприятным запахом. Отёк мягких тканей щеки, как правило, отсутствует. Накусывание причинного зуба может вызывать лёгкую болезненность.
Обострение хронического одонтогенного гайморита имеет схожую клиническую картину с острой формой заболевания. Часто ухудшение состояние пациента наблюдается после переохлаждения, гриппа или ОРВИ.
Диагностика
При появлении болевых ощущений и выделений из носовых пазух важно отличить одонтогенный гайморит от риногенного. Сделать это можно только путём дифференциальной диагностики, включающей следующие методы:
Рентгенологическое исследование. Для одонтогенного гайморита характерным является одностороннее снижение прозрачности пазухи. Кроме того, удаётся выявить очаг инфекции в ротовой полости.
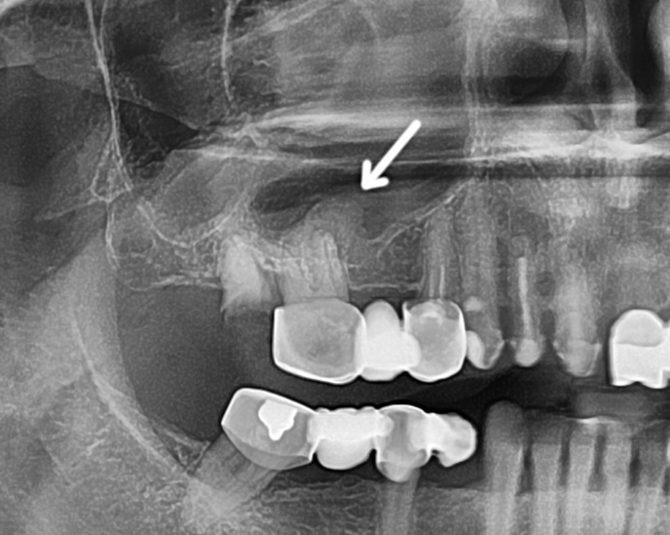
Рентгенологическое исследование — один из наиболее точных методов диагностики гайморита
- Осмотр носовых пазух. О присутствии инфекции может свидетельствовать отёк слизистой, гнойные выделения.
- Опрос пациента.
Квалифицированный специалист должен знать, как отличить острый однотогенный синусит от периодонтита, пульпита или невралгии тройничного нерва. Исследование характера симптомов, а также рентгеновских снимков носовых пазух позволяет точно поставить диагноз.
Лечение
Терапия заболевания требует комплексного подхода. Лечение проводится двумя специалистами — челюстно-лицевым хирургом и ЛОР-врачом. Изначально необходимо устранить причину развития инфекции.
Правильный выбор санации зубов верхней челюсти — половина пути к успеху.
Стоматолог удаляет причинный зуб, проводит резекцию или ампутацию корня, устранение гранулёмы или кисты, выполняет лечение пульпита.
Ускорить процесс восстановления после болезни помогут физиотерапевтические процедуры
Возможные осложнения и последствия
Основная опасность гайморита заключается в том, что имеющаяся инфекция может проникнуть в ближайшие ткани. При несвоевременном лечении возрастает риск развития следующих патологий:
- гнойные поражения мягких тканей;
- менингит;
Раковые заболевания носовых пазух нередко являются следствием хронического одонтогенного гайморита. Единственный способ уберечься от серьёзных последствий — своевременно обратиться за медицинской помощью.
Источник
Одонтогенный гайморит — это воспаление слизистой оболочки гайморовой пазухи в результате проникновения патогенной зубной флоры внутрь пазухи.

Автор:
Обновлено 13.08.2019 13:41
Добавлена информация о профилактике одонтогенного гайморита.
Что такое одонтогенный гайморит?
Одонтогенный гайморит — это воспаление слизистой оболочки гайморовой пазухи в результате проникновения в нее патогенной зубной флоры.
Почему может возникнуть одонтогенный гайморит
Гайморовая (верхнечелюстная) пазуха — это полость с костными стенками, которая расположена внутри верхней челюсти. Полость имеет сообщение с полостью носа через соустье, которое расположено на боковой стенке пазухи, обращенной к полости носа. Нижняя стенка имеет контакт с верхними зубами. Достаточно часто (примерно в 15% случаев) верхушка корня зуба лежит непосредственно под слизистой оболочкой дна верхнечелюстной пазухи, и между ними нет костной перегородки.
При проникновении инфекции в гайморовую пазуху возникает воспаление ее слизистой оболочки или гайморит.
Есть два пути проникновения инфекции:
- риногенный — через полость носа. В данном случае инфекция проникает из полости носа через естественное или искусственное (после операции) сообщение;
- одонтогенный — через зуб или ткани вокруг него.
Одонтогенный гайморит чаще всего развивается медленно на фоне хронической инфекции в области корня зуба. В результате хронического воспаления в области корня образуется киста, которая разрушает барьер между пазухой и зубом. Патогенные микробы постепенно проникают в слизистую оболочку пазухи, вызывая ее воспаление.
Также одонтогенный гайморит может возникнуть в результате действий стоматолога. Нередко после удаления верхнего зуба может нарушиться тонкий барьер между пазухой и полостью рта. В результате этого возникают ворота для проникновения зубной инфекции. В данном случае ключевое значение имеют анатомические особенности пациента с тонкой костной перегородкой между пазухой и корнем зуба или ее полным отсутствием.
Инфекция может проникать при чистке каналов и их пломбировании. В некоторых случаях, пломбировочный материал попадает внутрь пазухи, вызывая образование грибкового синусита, а содержащийся в пломбировочном материале цинк способствует росту плесневых грибов (Аспергилл, Мукора). Также одонтогенный гайморит может развиться после процедуры синус лифтинга и установки зубных имплантатов в верхнюю челюсть.
Симптомы
На начальной стадии одонтогенный гайморит может протекать практически бессимптомно, затем возникает заложенность носа, ощущение неприятного запаха в носу. В период обострения обычно появляются гнойные выделения из носа с неприятным запахом, появляются лицевые и головные боли, общая слабость, повышается температура тела.
Осложнения
При одонтогенном гайморите возникает хронический воспалительный процесс. В пазухе появляется зубная микрофлора, не типичная для верхних дыхательных путей, которая может разрушить костную ткань. В связи с тем, что околоносовые пазухи имеют контакт с глазницей и головным мозгом, одонтогенный гайморит может приводить к тяжелым осложнениям:
- внутриглазничным (флегмона орбиты, офтальмит, неврит глазного нерва);
- внутричерепным (менингит, энцефалит, абсцесс головного мозга).
Поэтому при малейшем подозрении на данное заболевание необходимо обращение к врачу.
Диагностика
Основную роль в постановке диагноза играет компьютерная томография околоносовых пазух и верхней челюсти. На КТ снимках, в зависимости от процесса, может просматриваться разрушение костной ткани в области дна пазухи, разрежение костной ткани вокруг корня причинного зуба, разрастание слизистой оболочки пазухи. Визуализируются инородные тела (корень зуба, фрагмент зуба, пломбировочный материал, материал для синуслифтинга) в просвете пазухи.
Лечение
Для лечения одонтогенного гайморита требуется комплексный подход. Как правило, в лечении необходимо одновременное участие отоларинолога и стоматолога. Изолированная антибактериальная и консервативная терапия приводят только к временному облегчению состояния и снятию остроты процесса.
Для полного выздоровления требуется устранить очаг инфекции — удалить или лечить причинный зуб с одновременной санацией воспаленной пазухи.
При инородных включениях в пазухе (пломбировочный материал, материал для синус лифтинга, грибковые тела) необходимо их полное удаление. Для этого используют эндоскопические методики. Они позволяют удалить данные образования через полость носа. При наличии сообщения пазухи с полостью рта (ороантральный свищ), необходимо его обязательное закрытие при помощи специальных биоинертных мембран на основе коллагена и лоскутов слизистой оболочки.
Профилактика
Для того чтобы избежать заболевания, нужно регулярно осматриваться у стоматолога и лора, своевременно лечить заболевания зубов и лор-органов.
Видео: 3 самых распространенных мифов про гайморит
Источник
Синусит, связанный с простудой считается обычным явлением, но триггерами развития гайморита могут быть и больные зубы. Эта форма заболевания называется зубной или одонтогенный синусит. Возможными причинами одонтогенного гайморита может быть воспаление корня зуба, и погрешности в лечении или удалении верхних коренных зубов. В некоторой степени такая форма синусита отличается от типичного острого гайморита, поэтому лечение имеет свои особенности.
Как развивается «зубной» гайморит?
Параназальные пазухи (sinus paranasales) состоят из системы нескольких полостей в около носовом пространстве. В случае простуды, менее вентилируемые пазухи особенно подвержены развитию синусита. Верхнечелюстные пазухи (sinus maxillaris, гайморовы) относительно хорошо вентилируются. Однако дно верхнечелюстной пазухи отделяет только узкая костная пластина от коренных зубов верхней челюсти. Благодаря этой анатомии, развитие зубного (одонтогенного) синусита достаточно частое явление. Основной причиной, одонтогенного синусита может быть воспаление, которое образуется в области корней зубов, и легко распространяется на слизистую оболочку верхнечелюстной пазухи.
К числу частых возбудителей, относятся такие бактерии, как:
- Streptococcus pneumonia – стрептококк;
- Haemophilus influenza – гемофильная палочка;
- Moraxella catarrhalis – протобактерия Моракселла.
Одонтогенный верхнечелюстной синусит может также формироваться из-за удаления зубов (экстракции). Если удаляется один из верхнечелюстных моляров, с повреждением костной пластики верхней челюсти, бактерии из полости рта могут проникнуть внутрь пазухи. В этом случае говорят об образовании неестественного соединения полости рта и околоносовой пазухи – ороантральный свищ. Этот триггерный фактор считается одной из распространенных причин «зубного» синусита.
Третья дентальная причина синусита связана с воспаленными корнями, оставленными незамеченными. В результате образуются кисты, которые «прорастают» в полость пазухи.
Острый и хронический одонтогенный синусит
Эта форма синусита достаточно болезненная. Это происходит из-за связи острой формы с воспалением в области корня зуба. Однако, если всегда есть постоянные стоматологические проблемы, острый синусит может перейти в хроническое воспаление антрального отдела пазухи. Две формы синусита отличаются по своим симптомам.
Острый зубной синусит проявляется:
- Сильная пульсирующая боль;
- Отек вокруг щеки (может доходить до века);
- Покраснение носовой стенки и носовых раковин;
- Секреция из носа слизисто-гнойного характера.
Кроме того, при нажатии на пораженную область может возникнуть боль. Острый зубной синусит как правило сопровождается повышенной температурой.
Признаки хронической формы одонтогенного гайморита часто гораздо менее выражены. У некоторых пациентов симптомы вообще проявляются лишь изредка – например, в виде редких головных болей.
Диагностика «зубного» синусита
Воспаление антрального отдела может иметь несколько причин и не обязательно должно исходить от зубов. Поскольку лечение всегда должно быть причинно-следственным, врач должен поставить точный диагноз. В контексте одонтогенного синусита типично одностороннее возникновение симптомов. Другие жалобы, такие как боль, которая обычно усиливается при наклоне, являются дополнительными симптомами.
Дальнейшие исследования включают риноскопию (эндоскопию носа) и методы визуализации:
- Рентгенологические обследования;
- КТ (компьютерная томография);
- DVT (цифровая объемная томография);
Лечение «зубного» гайморита
Из-за множества причин, которые могут привести к данной форме синусита – удаление зуба (экстракция), грибковая инфекция, проникновение инородного материала в просвет гайморовой пазухи – лечение отличается. Устранение причины – основная цель данной терапии. Острое воспаление достаточно хорошо лечиться антибиотиками. Однако в случае хронического процесса они теряют свою эффективность.
Акцент в данном случае ставиться на хирургическое лечение. Возможные хирургические методы варьируются от минимально инвазивных подходов (эндоскопическая хирургия) к более обширной хирургии. К последним относятся методики по Фельдману, Абелло и др.
Кроме того, возможна временная установка дренажа (открытое соединение с полостью носа), которая необходима для улучшения вентиляции пазухи.
В любом случае выбор стратегии лечения обсуждается непосредственно со специалистом, после детального обследования.
Остались вопросы, связанные с лечением одонтогенного гайморита или необходима консультация в Москве? Отвечу Вам на них в WatsApp чате, если Вы перейдете по данной ссылке.
С уважением, врач оториноларинголог хирург к.м.н. Боклин А.К.
Источник
Одонтогенный гайморит представляет собой воспаление слизистой оболочки верхнечелюстного синуса, обусловленное патологическим процессом, распространяющимся из первичного источника инфекции в верхней челюсти. Заболевание сопровождается головной болью, выделениями из носа и слезотечением.
Одонтогенный гайморит

Данный вид гайморита отличается от классической формы заболевания. Его развитие обусловлено не гриппом или ОРВИ, а заболеваниями зубов верхнего ряда. Этот процесс связан с анатомической близостью зубных корней и верхнечелюстных пазух. Причиной заболевания является поражение первого или второго моляра, а также второго премоляра.
Во время диагностики важно не ошибиться с постановкой диагноза, т. к. признаки напоминают риногенный синусит. Лечение должно проходить в медицинском учреждении под контролем специалистов. Заниматься самолечением в данной ситуации не рекомендуется т. к. есть риск ухудшить состояние здоровья.
Причины одонтогенного гайморита
Данная форма синусита вызывается воспалением в зоне зубов или верхней челюсти. Часто вызывается патогенной микрофлорой, включающей в себя стафилококки, энтерококки, дрожжевые грибы и др. Причины заболевания:
- несвоевременное обращение к стоматологу;
- некачественно проведенная работа стоматолога по установке пломб или удалению зубов;
- отсутствие гигиены ротовой полости;
- появление пульпитов, флюсов, кист;
- некачественное протезирование зубов;
- запущенный кариес;
- острый остеомиелит верхней челюсти;
- перфорация дна гайморовой полости при нарушении целостности лицевых костей и последующее попадание инфекции.
При неправильном пломбировании элементы пломбы могут попасть в гайморову пазуху. Организм воспринимает их как чужеродные предметы, вследствие чего начинается воспалительный процесс. Травмы считаются наименее распространенной причиной данного заболевания.
В группу риска входят пациенты, имеющие слабую иммунную систему, а также перенесшие несколько операций на верхней челюсти.
Классификация

Гайморит одонтогенный имеет несколько видов:
- левосторонний;
- правосторонний;
- двусторонний (возникает при отсутствии лечения).
Вначале заболевание развивается с одной стороны. При несвоевременном лечении может развиться двусторонняя форма. Гайморит после удаления зуба, развивающийся с перфорацией дна пазухи, подразделяется на следующие виды:
- перфорации после удаления зубов вблизи полости, хирургических вмешательств при удалении кист, резекции верхушек корней;
- перфорации при специфических поражениях верхней челюсти;
- разрушение дна пазухи развивающейся опухолью;
- травматические перфорации.
По типу лечения болезнь может быть острой и хронической (признаки заболевания появляются периодически). В зависимости от характера воспаления выделяют следующие формы заболевания:
- Серозная. Сопровождается отеком слизистой оболочки с выделением вязкой жидкости и расширением сосудов.
- Гнойная. Отек и гипертрофия слизистой блокируют пути оттока жидкости. Происходит загустение слизи и размножение бактериальной микрофлоры.
При наличии перфорации все изменения слизистой выражены намного сильнее.
Симптомы одонтогенного гайморита
Симптомы заболевания:
- боль в щеке в области больного зуба и верхнечелюстной пазухи;
- гнойный привкус во рту;
- неприятный запах изо рта;
- желто-зеленые выделения из носа, имеющие резкий запах, иногда сопровождающиеся сукровицей;
- заложенность носа;
- насморк (нередко односторонний);
- потеря аппетита, ухудшение обоняния;
- увеличение температуры тела;
- признаки интоксикации (слабость, сонливость, головная боль);
- болевая реакция при надавливании на больной зуб или при его зондировании, гнойные выделения из лунки удаленного зуба;
- стекание гноя и слизи по задней стенке глотки;
- онемение при пальпации;
- бессонница;
- отек века и щеки со стороны больного зуба.
Практически все пациенты жалуются на распирающую боль в щеке, находящейся вблизи воспаленного участка. У каждого больного свои симптомы, лечение назначается в каждом случае индивидуально с учетом общего состояния здоровья.
При хронической форме симптомы появляются с некоторой периодичностью. Во время обострения заболевания самочувствие пациента резко ухудшается.
Осложнения

Своевременно начатое лечение может принести положительные результаты. Запущенное заболевание опасно для здоровья, т. к. воспаление может привести к следующим последствиям:
- воспаление глазницы;
- менингит;
- энцефалит;
- абсцессы;
- сепсис.
Опасным осложнением является перфорация стенки синуса, вследствие чего в него изо рта попадает пища и жидкость. Консервативная терапия в данном случае не приносит результата, т. к. в полости постоянно присутствуют различные бактерии, содержащиеся в пище.
Образуется хронический очаг инфекции. При гайморите начинают болеть зубы, никакие средства не помогают снять болевой синдром. В таких случаях наблюдается отхождение слизи после приема пищи. Напитки и жидкая пища могут вытекать через нос. Проблема существенно снижает качество жизни больного, т. к. ему придется отказываться от посещения мест общественного питания (ресторанов, кафе).
Диагностика
Пациенты не всегда знают, к какому врачу идти на обследование. Данным заболеванием занимается отоларинголог. Стоматолог-хирург также принимает участие в лечении, если причиной воспаления являются зубы.
Диагностические мероприятия включают в себя риноскопию и осмотр зубов. Во время обследования выявляются следующие признаки:
- воспаление корневой оболочки зуба;
- абсцесс;
- шатающийся зуб;
- альвеолит на месте удаленного зуба.
Первоначально специалист проводит опрос больного и выясняет жалобы. Врач обращает внимание на наличие кариеса, пломб и имплантантов. С помощью рентгенограммы оценивается состояние носовых пазух. Скрытые патологии исследуются благодаря ортопантомограмме. Снимок челюсти с зубами позволяет увидеть характерные признаки болезни.
Осмотр лор органов и исследование околоносовых пазух поводится при помощи эндоскопа. Метод позволяет обнаружить отклонения, послужившие причиной воспалительного процесса. Компьютерная томография помогает обнаружить причину, вызывающую резорбцию кости. Данный метод исследования наиболее качественный, т. к. он позволяет различать мягкие ткани и кости. С помощью томографии врач может определить точную причину затянувшегося синусита.
Лечение одонтогенного гайморита

Врач определяет, как лечить данное заболевание, исходя из состояния пациента. Выбор терапии определяется причиной возникновения заболевания.
После постановки диагноза одонтогенный гайморит, лечение в большинстве случаев производится лекарственными средствами. Назначаются следующие препараты:
- Противовоспалительные нестероидного происхождения. Применяются для снятия местного и генерализованного воспаления.
- Противовоспалительные кортикостероидные препараты (Дексаметазон). Используются при неэффективности средств из первой группы.
- Сосудосуживающие препараты в форме назальных капель. Применяются для лечения насморка и купирования основных признаков гайморита.
- Антибактериальные средства. Назначаются в большинстве случаев. Используются для борьбы с патогенной флорой и вирусами.
- Бактериофаги. Назначаются в случае устойчивости организма больного к антибиотикам (либо при наличии противопоказаний).
Практически всем пациентам назначаются антибиотики, подбираемые в индивидуальном порядке. Лечение у стоматолога назначается в случае, если причиной воспаления послужили проблемы с зубами. При необходимости производится удаление пораженных зубов, не подлежащих восстановлению. Устраняется кариес и другие стоматологические нарушения. Закрывается перфорация между дном пазухи и лункой удаленного зуба.
Лечение у лор врача
Отоларинголог занимается удалением гноя и промывкой гайморовой пазухи. После этого пациент находится в стационаре, где принимает назначенные медикаменты нескольких фармакологических групп.
Лечение может проводиться физиотерапевтическими методами. Они назначаются при полном снятии воспаления, отсутствии температуры и выделений из носа. Методы лечения:
- УВЧ-терапия. Способствует более активному оттоку слизи.
- Электрофорез. Способ, помогающий доставить лечебные компоненты в очаг воспаления.
- Магнитотерапия. Применяется для уменьшения отечности слизистой оболочки.
Рекомендуется пройти от 8 до 10 процедур магнитно-лазерного облучения.
Причиной воспаления может послужить попадание инородного тела в гайморову пазуху. В этом случае проводится операция по извлечению данного объекта. Хирургическое вмешательство производится под местным наркозом. Доступ к пораженному участку формируется через десну, на которой находился пораженный зуб. После операции на лице пациента не остается следов хирургического вмешательства.
Операция назначается при наличии кисты (полость, заполненная жидкостью и сдавливающая окружающие ткани). Аналогично производится лечение периостита и остеомиелита.
В запущенных случаях кроме извлечения инородного тела проводится гайморотомия. При этом происходит всасывание содержимого синуса, устранение пораженных тканей слизистой оболочки, зашивание свища (при наличии), закрытие отверстия тканью, взятой с внутренней поверхности щеки, и расширение выводного отверстия синуса. Процедуры проводятся с помощью эндоскопического оборудования, вводимого через нос. Такой способ позволяет радикально устранить причину инфицирования без образования рубцов и шрамов.
Рецепты народной медицины

Вылечить болезнь в домашних условиях практически невозможно. Самолечение несет опасность не только для здоровья, но и для жизни. Воспаление нередко сопровождается гнойными выделениями. В отдельных случаях возникают осложнения, вплоть до сепсиса и поражения головного мозга. Народные средства используются только в комплексе с основной терапией, иначе они не принесут эффективности. Такие методы лечения не устраняют причину заболевания, но они помогают уменьшить симптомы.
Пациентам назначается санация, способ ее проведения зависит от состояния пациента и тяжести заболевания. После проведения хирургических процедур больному рекомендуется промывать носовые пазухи отварами и настоями лекарственных трав или солью с содой. Ромашка обладает антисептическим, ранозаживляющим и противовоспалительным действием.
Эффективными способами лечения являются ингаляционные процедуры. Рецепт приготовления раствора:
- Воду (2 л) довести до кипения.
- Добавить прополис (2 ст. л.).
Продолжительность процедуры составляет около 15 минут. Голову следует накрыть махровым полотенцем и дышать над горячим паром (через нос). Данная процедура противопоказана людям, имеющим аллергию на продукты пчеловодства.
Мед используется для приготовления лечебной мази:
- Измельчить детское мыло.
- Добавить в равных пропорциях молоко, мед и растительное масло.
- Состав поставить на огонь до получения однородной массы.
После остывания средства оно используется для наружного применения. Состав наносится с помощью ватных тампонов. Рекомендуется обрабатывать пазухи до 3 раз в сутки.
Профилактика
Меры профилактики:
- Своевременное лечение зубов. С этой целью рекомендуется не реже 2 раз в год посещать клинику.
- Проведение тщательной гигиены ротовой полости (чистка зубов 2 раза в сутки, полоскание ротовой полости специальными растворами).
- Укрепление защитных функций организма (особенно осенью и весной, когда риск подхватить инфекцию увеличивается). Сюда относятся: правильное питание, прием витаминно-минеральных комплексов и прогулки на свежем воздухе.
- Правильное и своевременное лечение гриппа, вирусных инфекций и острых респираторных заболеваний.
Гайморит в любой форме считается опасным и для детей, и для взрослых. Основное правило — начинать лечение при первых признаках воспалительного процесса.
Источник



