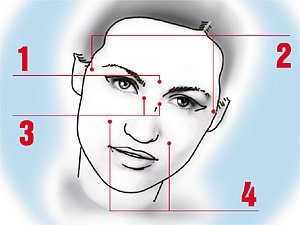
Гиперемия кожи лица при гайморите

Гайморит вовсе не зря считается коварным заболеванием. Он не только довольно часто переходит в хроническую форму и непросто лечится, но еще нередко «маскируется» под другие заболевания, затрудняя диагностику. Давайте разберемся, каковы основные симптомы гайморита.
Сложности диагностики
Проблемы, связанные с богатством признаков гайморита, во многом связаны с наличием нескольких форм, казалось бы, одного и того же заболевания. Острый, хронический, гнойный, катаральный, одонтогенный — все эти прилагательные описывают воспаление самых крупных, гайморовых пазух носа. И к сожалению, каждая форма заболевания может иметь свои специфические проявления, сбивающие с верного пути не только пациента, но и порой опытного доктора.
В общем, подводных камней на пути врача-диагноста предостаточно. Правда, ему на помощь всегда может прийти рентгеновский аппарат, способный за несколько минут четко ответить на вопрос, болен ли пациент гайморитом или нет. А вот у самого страдальца такой возможности нет. Вот и пытаются больные разгадать ребус, опираясь на различные признаки. Итак, чем же клинически отличаются разные формы воспаления гайморовых пазух?
Простуда и гайморит
Катаральный гайморит развивается на фоне самой банальной респираторной вирусной инфекции.
 Его возбудителем являются вирусы ОРВИ, число которых достигает двух сотен. Часто виновниками катарального гайморита становятся адено- и риновирусы, а иногда и те и другие.
Его возбудителем являются вирусы ОРВИ, число которых достигает двух сотен. Часто виновниками катарального гайморита становятся адено- и риновирусы, а иногда и те и другие.
Развитие заболевания, как правило, происходит по определенной схеме и сопровождается типичными проявлениями. Сначала вирусы вместе с током вдыхаемого воздуха попадают в носоглотку, где начинают обустраиваться. Они быстро осваивают новые для них территории, тем более что условия в носовой полости для размножения возбудителей весьма благоприятные. Начинается быстрый рост колонии, и уже через несколько дней после инфицирования вирусы проникают в кровь, и вот тогда-то и начинаются первые симптомы заболевания, но, как правило, об остром гайморите говорить еще рано. Сначала проявляет себя его предшественник — острый ринит, то есть воспаление слизистой оболочки носа. Характерные признаки начавшегося заболевания знает каждый человек:
- водянистые выделения из носа;
- зуд и свербение в носу;
- чихание;
- субфебрильная температура.
К острому вирусному риниту может присоединяться пресловутый катаральный, то есть связанный с простудой, гайморит. Это происходит из-за того, что вирусы проникают в гайморовы пазухи и провоцируют развитие воспалительного процесса в них.
Симптомы катарального гайморита
 Проявления катарального гайморита немного отличаются от признаков ринита: к традиционным насморку, заложенности носа, чиханию присоединяется характерная для воспаления околоносовых пазух тяжесть, чувство переполнения, возможно, покраснение кожи. Постепенно выделения из носа меняют консистенцию: становятся гуще и приобретают желтоватый или зеленоватый оттенок.
Проявления катарального гайморита немного отличаются от признаков ринита: к традиционным насморку, заложенности носа, чиханию присоединяется характерная для воспаления околоносовых пазух тяжесть, чувство переполнения, возможно, покраснение кожи. Постепенно выделения из носа меняют консистенцию: становятся гуще и приобретают желтоватый или зеленоватый оттенок.
Температура тела остается нормальной или имеет чуть повышенные значения, но в подавляющем большинстве случаев не переходит границу 38°С. Для катарального гайморита характерен и так называемый постназальный синдром.
Катаральный синдром обусловлен стеканием избыточного количества носовой слизи по задней стенке глотки и далее в пищевод, где она начинает раздражать расположенные там кашлевые рецепторы.
В результате насморк начинает сопровождаться сухим, навязчивым кашлем, особенно отмечаемым по утрам. Этот факт нередко «путает карты», и больной вместо симптомов гайморита «находит» у себя все проявления бронхита или даже воспаления легких.
Кроме того, картину острого катарального гайморита могут «смазывать» другие симптомы ОРВИ, например, боль в горле, кашель, усталость и упадок сил, изредка — мышечные или суставные боли. Именно эта тенденция «скрываться» под самую обычную простуду может приводить к поздней диагностике катарального гайморита и как следствие, развитию осложнений, в частности, бактериального воспаления. Чтобы не допустить такого хода событий, следует внимательно прислушиваться к ощущениям, особенно тем больным, которые уже переносили вирусное воспаление гайморовых пазух.
Для успокоения особенно впечатлительных читателей отметим, что острый катаральный гайморит более чем в 90% случаев заканчивается полным выздоровлением, причем без какого бы то ни было лечения. Если у вас нет факторов риска развития гайморита, скорее всего, вирусная инфекция околоносовых пазух, пройдет сама собой.
Хотелось бы добавить, что хронического катарального гайморита как такового не существует: респираторные вирусы не живут дольше 10–14 дней, и заболевание либо сходит на нет, либо осложняется бактериальной формой. И вот последняя уже куда менее безобидна.
Когда дело в бактериях
 Бактериальный гайморит — явление гораздо более редкое, чем вирусный: он развивается менее чем в 95% случаев. Однако как раз он и приносит большую часть проблем. Именно бактериальное воспаление гайморовых пазух может закончиться острым гнойным гайморитом — заболеванием с богатой и порой тяжелой симптоматикой.
Бактериальный гайморит — явление гораздо более редкое, чем вирусный: он развивается менее чем в 95% случаев. Однако как раз он и приносит большую часть проблем. Именно бактериальное воспаление гайморовых пазух может закончиться острым гнойным гайморитом — заболеванием с богатой и порой тяжелой симптоматикой.
Итак, бактериальный гайморит, как правило, начинается остро и сопровождается выраженными симптомами, перечень которых лучше запомнить:
- густые, желтоватые или зеленоватые выделения из носа;
- тяжелая заложенность носа, которую нередко не могут облегчить даже сосудосуживающие капли в нос (ксилометазолин, оксиметазолин и другие);
- боль, чувство переполнения в области гайморовых пазух;
- покраснение кожи в районе гайморовых пазух, а также носа или щек;
- неопределенная боль в зубах со стороны воспалительного процесса (как правило, верхних);
- неприятные ощущения, боль в области пазух при резком наклоне вниз;
- постназальный синдром, хотя и менее выраженный, чем при катаральном гайморите;
- иррадиирующая боль в область надбровных дуг или глазных яблок;
- нарушение обоняния (в том числе появление постороннего зловонного запаха) или его полное отсутствие.
Бактериальный гайморит отличается от катарального не только более острыми, выраженными симптомами, но и тактикой лечения. Он требует к себе особого пиетета: заболевание почти никогда не проходит самостоятельно и нуждается в качественной, корректной терапии. При отсутствии таковой ситуация может еще более осложниться.
В таких случаях воспалительный процесс охватывает обе пазухи, развивается сильная отечность слизистых оболочек, способствующая окончательному нарушению дренажной функции вследствие полного блокирования соустья между пазухами и полостью носа. Избыточное количество слизи, которое не может найти естественного выхода, скапливается в пазухах и становится прекрасной средой для размножения бактерий. Так нелеченный острый бактериальный гайморит в течение буквально нескольких дней, а иногда и часов переходит в гнойный — серьезную форму заболевания с тяжелыми симптомами и подчас не менее тяжелыми последствиями.
Острый гнойный гайморит: симптомы, при которых срочно нужны антибиотики
 Своевременное выявление осложнения бактериального гайморита в виде острого гнойного воспаления — важная задача врача и самого больного, и для ее выполнения следует тщательно проанализировать первые и последующие симптомы заболевания.
Своевременное выявление осложнения бактериального гайморита в виде острого гнойного воспаления — важная задача врача и самого больного, и для ее выполнения следует тщательно проанализировать первые и последующие симптомы заболевания.
Гнойный воспалительный процесс практически всегда сопровождается острой интоксикацией. Клиническая картина в таких ситуациях приобретает ярко выраженный характер. Классические симптомы острого гайморита при гнойном течении болезни сопровождаются резким и значительным повышением температуры до 39–40°С, слабостью, тошнотой, иногда даже рвотой, усталостью, головной болью и так далее.
Появление этих признаков — сигнал к срочным действиям и в первую очередь приему антибактериальных средств. Как бы ни хотел сам больной обойтись без антибиотиков, как бы ни надеялся на народные способы лечения гайморита, симптомы гнойного осложнения не оставляют выбора. Более того, нередко в тяжелых случаях, когда полностью блокирован отток гнойного содержимого из гайморовых пазух, необходима и срочное его выведение. А это возможно, увы, только с помощью прокола. Чтобы не допустить таких непростых последствий, важно вовремя начинать лечение бактериального гайморита, при появлении первых симптомов и признаков заболевания.
Хронические гайморит: проявления и признаки
 Бывает, что острый бактериальный или гнойный гайморит успешно пролечивают, однако спустя лишь незначительное время болезнь возвращается, причем неоднократно. Такое рецидивирующее, хроническое течение гайморита, как правило, не наступает на пустом месте. Столкнувшись с хронизацией воспаления гайморовых пазух, следует искать ее первопричину, которая скорее всего кроется в существовании у больного факторов риска (полипоза носа, кист в носовой полости, деформации носовой перегородки, стоматологических воспалительных процессов и так далее).
Бывает, что острый бактериальный или гнойный гайморит успешно пролечивают, однако спустя лишь незначительное время болезнь возвращается, причем неоднократно. Такое рецидивирующее, хроническое течение гайморита, как правило, не наступает на пустом месте. Столкнувшись с хронизацией воспаления гайморовых пазух, следует искать ее первопричину, которая скорее всего кроется в существовании у больного факторов риска (полипоза носа, кист в носовой полости, деформации носовой перегородки, стоматологических воспалительных процессов и так далее).
Хронический гайморит имеет стертые клинические симптомы, которые в период временной ремиссии могут совершенно отсутствовать. Чаще всего заболевание сопровождается выделениями из носа, иногда совершенно прозрачными, а порой с желтоватым или зеленоватым оттенком. К симптомам хронического гайморита относится и заложенность носа.
Притуплять бдительность больного может и периодический характер заложенности носа и ринореи: они могут то увеличиваться, то уменьшаться, сбивая с толку и отгоняя мысль о возможном хроническом гайморите. А между тем в это время в гайморовых пазухах постоянно развивается вялотекущий воспалительный процесс, нарушающий функцию слизистой оболочки и реснитчатого эпителия и постепенно приводящий к ее полной атрофии.
Длительное хроническое течение гайморита, даже не сопровождающееся обострениями, хоть и вполне сносно переносится, но ухудшает прогноз заболевания и осложняет его лечение. Поэтому очень важно при симптомах хронического воспаления гайморовых пазух или даже подозрениях на них, не надеяться на случайность, совпадения и прочие чудеса. Обычная рентгенограмма прояснит картину буквально за несколько минут и поможет развеять последние сомнения.
Гайморит, у которого нет симптомов
Еще один момент, тревожащий больных, — бессимптомный гайморит. И в самом деле, может ли воспаление гайморовых пазух протекать незаметно, то есть без симптомов?
В действительности скрытое течение гайморита возможно только в одном случае: когда заболевание имеет хроническое течение, и в данный момент наблюдается ремиссия или кратковременное облегчение состояния. Во всех же остальных ситуациях воспаление гайморовых пазух проявляет себя.
Признаки одонтогенного гайморита
 Еще один вид воспалительного процесса в околоносовых пазухах, одонтогенный, тоже имеет свои отличительные симптомы. Эта форма воспаления гайморовых пазух развивается вследствие стоматологических патологических процессов, чаще — в области верхней челюсти. Отличительным симптомом одонтогенного гайморита является прежде всего зубная боль. Нередко она предшествует болевому синдрому в области гайморовых пазух и другим характерным симптомам гайморита, а частности, ринорее и заложенности носа. Этот признак может затруднять диагностику острого одонтогенного гайморита — обратившиеся за помощью к стоматологу люди даже не подозревают, что в их гайморовых пазухах происходят тяжелые, требующие немедленных действий изменения.
Еще один вид воспалительного процесса в околоносовых пазухах, одонтогенный, тоже имеет свои отличительные симптомы. Эта форма воспаления гайморовых пазух развивается вследствие стоматологических патологических процессов, чаще — в области верхней челюсти. Отличительным симптомом одонтогенного гайморита является прежде всего зубная боль. Нередко она предшествует болевому синдрому в области гайморовых пазух и другим характерным симптомам гайморита, а частности, ринорее и заложенности носа. Этот признак может затруднять диагностику острого одонтогенного гайморита — обратившиеся за помощью к стоматологу люди даже не подозревают, что в их гайморовых пазухах происходят тяжелые, требующие немедленных действий изменения.
Хотелось бы отметить, что одонтогенному гаймориту свойственна четкая причинно-следственная связь: если не устранить его первопричину, в качестве которой выступают стоматологические заболевания, воспаление гайморовых пазух будет иметь хроническое или рецидивирующее течение. Поэтому в случаях, когда врач подозревает или диагностирует одонтогенное воспаление гайморовых пазух, первое, что необходимо сделать больному — немедленно посетить стоматолога и вылечить все заболевания зубов. Только после этих действий можно надеяться на благополучный исход основного заболевания.
Гаморит и его обострения: найти и обезвредить
Мы много говорили о хронизации, периодах ремиссии и рецидивах. Давайте еще раз определимся с симптомами, сопровождающими обострение гайморита. Итак, об ухудшении состояния в первую очередь говорит резкое усиление клинических проявлений:
- внезапное повышение температуры тела до высоких значений;
- появление неприятного запаха в полости носа;
- изменение характера выделений из носа: цвета с прозрачного или беловатого на желтоватый или зеленоватый; консистенции с более жидкой на густую;
- появление зловонных выделений из носа;
- появление боли в области носовых пазух или покраснения участков кожи вокруг носа.
Если на фоне относительного здоровья вы начали отмечать подобные изменения в самочувствии, не следует мешкать: срочно обращайтесь к ЛОР-врачу, делайте рентгенограмму и начинайте лечение. Только такие меры позволят остановить воспалительный процесс вовремя, пока она не развернулся в полную силу и не доставил массу неприятностей.
С чем можно спутать симптомы гайморита?
 Отдельно хотелось бы поговорить о заболеваниях-«двойниках», которые по признакам могут маскироваться под воспаление гайморовых пазух. Итак, при появлении сигналов гайморита следует исключить следующие патологии:
Отдельно хотелось бы поговорить о заболеваниях-«двойниках», которые по признакам могут маскироваться под воспаление гайморовых пазух. Итак, при появлении сигналов гайморита следует исключить следующие патологии:
- гастроэзофагеальный рефлюкс.
Обратный заброс кислого содержимого желудка в пищевод по совершенно неизученному учеными механизму может провоцировать развитие постназального синдрома (стекания слизи по задней стенке глотки) и гайморита. В таких случаях лечение нужно начинать именно с рефлюкса, и тогда проблемы с носоглоткой разрешатся сами собой; - муковисцидоз — тяжелое наследственное заболевание, при котором поражается реснитчатый аппарат.
Длительное, мучительное течение гайморита может быть результатом муковисцидоза, однако, к счастью, его диагностируют еще в раннем детстве; - синдром неподвижных ресничек — генетическое заболевание, при котором реснички слизистого эпителия не в состоянии выполнять свои функции.
В результате больной регулярно мучается от симптомов хронического, острого, гнойного и любого другого гайморита; - дентальный абсцесс, непосредственная причина развития одонтогенного гайморита.
Характеризуется скоплением гноя в зубах или деснах, что симптоматически схоже с проявлениями острого воспаления гайморовых пазух;
- периапикальный абсцесс — скопление гноя при нелеченном периодонтите, в пульпе;
- мигрень — головная боль при обычной мигрени может быть схожа с симптомами гайморита;
- полипоз носа. При длительном течении гайморита первопричиной заболевания может оказаться разрастание полипов;
- медикаментозный ринит;
- инородное тело в носовых путях может привести к появлению характерных симптомов гайморита;
- хронический инвазивный грибковый синусит — тяжелое заболевание, в основе которого лежит грибковая инфекция, по признакам может не отличаться от острого гайморита.
Кроме того, острое, гнойное и даже хроническое воспаление гайморовых пазух у взрослых, детей и подростков симптоматически может быть схожим с ОРВИ, аденоидитом, аллергическим ринитом и даже иммунодефицитом, развивающемся вследствие нарушений в работе иммунной системы.
Существует также целый ряд хронических наследственных заболеваний, которые могут провоцировать симптомы гайморита, особенно хронического. И хотя встречаются они довольно редко, при появлении длительных, устойчивых симптомов воспалительных процессов в гайморовых пазухах следует исключить наличие гранулематоза Вегенра, атаксии-телангиэктазии, синдрома Картангера, синдрома Вискотта-Олдрича и других редких, но все же встречающихся иногда заболеваний. Но такие загадки — занятие для квалифицированного врача, а не для пациента.
Источник
Содержание:
Сегодня сложно встретить человека, который не знал бы о том, что такое гайморит. Однако информация, получаемая многими пациентами из разных источников, достаточно противоречива. Поэтому сейчас мы попытаемся суммировать наиболее актуальные и проверенные сведения о данном заболевании.
Прежде, чем говорить о гайморите, следует определиться с тем, что такое синусы. Последним термином называют специальные пазухи (или полости) в черепе, которые выполняют несколько функций. Во-первых, они значительно облегчают его вес, а во-вторых, они важны для резонирования звука. Внутри синусы покрыты слизистой оболочкой, несколько напоминающей таковую в носу. Различают несколько основных синусов: гайморовый (или верхнечелюстной), фронтальный (находится в лобной кости), этмоидальный (решетчатый) и сфеноидальный.
Гайморит и его причины
Итак, гайморит – это синусит, который развивается в верхнечелюстной пазухе. Теперь попробуем разобраться, что же происходит при данном патологическом процессе. Поскольку гайморов синус тесно связан с полостью носа, то любое заболевание, которое вызывает активное воспаление его слизистой оболочки, может привести к описываемому синуситу. Помимо этого возможен также перенос микробов с током крови, что наиболее часто встречается при таких общих инфекциях организма как скарлатина, грипп или корь. Достаточно часто гайморит присоединяется к хроническому насморку, который изначально может и не иметь инфекционной природы. Так, например, хронический аллергический ринит вызывает набухание слизистой оболочки носа, что затрудняет ее очищение. Это приводит к снижению местного иммунитета и инфицированию гайморовой пазухи.
Итак, подведем некоторые итоги. Ниже приведен практически полный перечень патологических состояний, которые могли бы вызывать воспаление верхнечелюстной пазухи:
- затруднение носового дыхания, вызванное ринитом любой природы (инфекционной или аллергической), искривлением срединной перегородки носа;
- сниженная иммунная готовность организма: длительные вялотекущие хронические заболевания, нерациональное использование антибиотиков, СПИД, лечение некоторыми гормональными и/или противоопухолевыми средствами;
- носительство в носу или ротовой полости возбудителей различных инфекций;
- сахарный диабет;
- постоянные стрессы, переохлаждения, избыточные физические нагрузки;
- несвоевременное лечение респираторных инфекций, пренебрежение к рациональному и обоснованному использованию антибиотиков;
- различные врожденные аномалии строения околоносовых пазух или черепа (наличие верхнечелюстной расщелины);
- хронические инфекции зубов;
- аденоиды;
- опухоли околоносовых пазух.
Помимо инфекционных форм гайморита также выделяют неинфекционные. К ним относят аллергическую и вазомоторную. Последняя является следствием нарушенной иннервации сосудов, что приводит к отеку, набуханию слизистой оболочки пазухи, нарушению оттока слизи и, соответственно, к воспалительному процессу.
В зависимости от длительности заболевания гайморит может быть классифицирован на острый и хронический.
Симптомы гайморита
Итак, как же проявляют себя все описанные выше формы гайморита? Для острого процесса характерны следующие клинические симптомы:
- нарушение общего состояния организма, проявляющееся слабостью, тошнотой, ощущением чрезмерной усталости или «разбитости»;
- температура тела в большинстве случаев повышается свыше 380С. Она сопровождается ознобами и обильным потоотделением;
- во всех случаях возникает достаточно интенсивная головная боль распирающего характера, высокой интенсивности, которая иррадиирует (отражается) в область лба, зубов или корня носа. Спровоцировать ее можно прикосновением к переносице. Усиливается боль при наклонах головы (особенно вперед), натуживании, физической нагрузке, чихании или кашле;
- в некоторых случаях может продуцироваться значительное количество слезной жидкости, возникать боязнь яркого света;
- носовое дыхание затруднено, при этом больше этот симптом выражен на стороне поражения;
- в зависимости от характера воспалительного процесса в гайморовой пазухе, насморк может быть прозрачным (слизистый), желто-зеленым (гнойный) или с примесью крови;
- обоняние, как правило, отсутствует вовсе или значительно снижается;
- в том случае, если воспалительный процесс перешел на надкостницу, то у пациента опухает щека на стороне поражения, а также отекает нижнее веко.
Если воспалительный процесс в гайморовой пазухе приобретает хроническое течение, то признаки заболевания становятся несколько иными:
- температурная реакция практически отсутствует. Лишь изредка может повышаться температура тела, однако не выше 370С;
- наиболее выражены признаки интоксикации, которые проявляются слабостью, сильной утомляемостью. Для многих пациентов характерен симптом хронической усталости и/или эмоционального выгорания;
- по вечерам таких пациентов беспокоит распирающая головная боль, которая проходит после применения нестероидных противовоспалительных препаратов (нимесулид, парацетамол);
- обоняние снижено практически постоянно;
- если хронический гайморит сохраняется на протяжении нескольких лет, то возможно появление симптомов раздражения бронхов. Появляется кашель с выделением скудной мокроты;
- пациента постоянно беспокоит насморк (гнойный – при обострении заболевания, слизистый – в период ремиссии).
Вазомоторный гайморит характерен в наибольшей степени для пациентов, страдающих одноименным ринитом. Его течение волнообразное, не связано с инфекционными агентами. Вазомоторный гайморит может обостряться или провоцироваться различными психотравмирующими ситуациями, хроническим перенапряжением.
Для аллергического гайморита в наибольшей степени характерна связь с различными аллергенами (т.е. веществами, которые организм воспринимает как чужеродные и вырабатывает против них антитела). В большинстве случаев – это какие-либо дыхательные аллергены (пыль, пыльца, пух и т.д.).
Диагностика гайморита
Установить данный диагноз достаточно несложно. Для этого потребуется выполнить следующие обследования:
- клинический анализ крови;
- посев крови на питательные среды (только при лихорадке и тяжелом состоянии пациента);
- мазок из носа и зева с обязательным определением чувствительности к антимикробным лекарственным средствам и фагам;
- осмотр носа при помощи специального носового зеркала;
- осмотр ушей;
- рентгенография придаточных пазух (с акцентом на гайморову);
- в сложных для диагностики случаях – КТ черепа.
Лечение гайморита
Является достаточно непростым и трудоемким процессом. Лечение острого воспаления околоносовых пазух предусматривает следующее:
- интенсивную антибактериальную терапию. Вначале она подбирается вслепую, однако после получения результатов посева мазка пациенту рекомендуют наиболее оптимальный препарат;
- проведение детоксикационных мероприятий;
- противовоспалительные средства;
- закапывание в нос специальных капель, которые уменьшают отек и воспаление;
- при выраженном гнойном процессе проводится прокол гайморовой пазухи специальной иглой. Далее содержимое полости отсасывается, а вместо него вводится антибактериальное средство;
- при полном стихании воспалительного процесса показана физиотерапия.
Следует помнить, что весь период лечения (особенно если он приходится на холодное время года) пациент должен высоко заматывать лицо шарфом, чтобы не допустить переохлаждения. Полный курс терапии острого процесса может длиться до 2х месяцев.
Хронический гайморит лечить достаточно сложно из-за того, что микробы при длительном пребывании в организме приобрели определенную устойчивость, а потому их реакция на лекарственные препараты значительно снижена. Антибиотики в данном случае назначаются только после посева. В дальнейшем могут быть использованы различные биологические добавки, витамины и прочие стимуляторы защитных сил организма. Полезным может также оказаться лечение с использованием лазера: оно приводит к окончательному стиханию воспалительного процесса.
Основным в фармакотерапии аллергического гайморита является применение антигистаминных средств, глюкокортикоидов и пр.
Как при остром, так и при хроническом гайморите пациент проходит амбулаторное лечение (т.е. на дому).
Важно помнить, что при остром воспалении околоносовых пазух рекомендован строгий постельный режим. Это поможет предотвратить возникновение многих угрожающих жизни состояний.
Методика проведения пункции гайморовой пазухи
Поскольку данная манипуляция является крайне распространенной среди ЛОР-врачей, то приведем вкратце основные этапы ее выполнения.
Для того, чтобы пациент совершенно не испытывал болевых ощущений, прокол выполняется после введения местного анестезирующего препарата. Пункция проводится через носовой ход путем прокола тонкой костной пластинки.
В тех случаях, когда необходимо выполнить неоднократное введение в гайморову пазуху лекарственных средств или извлечь из нее гной, ЛОР-врач может порекомендовать установку микроскопических трубочек, через которые происходит отток воспалительной жидкости, что способствует ускорению процесса восстановления.
Также стоит уточнить, что пункция является и диагностической, поскольку полученное содержимое гайморовой пазухи отправляется на анализ в лабораторию.
Возможные осложнения пункции:
- головная боль, длительность которой иногда составляет несколько дней;
- выделение небольшого количества крови из носа.
Также стоит развенчать наиболее распространенное в среде обывателей заблуждение, что выполненная один раз пункция предполагает постоянное ее проведение. На самом деле может наступить полное излечение после однократного ее выполнения. Важно только, чтобы пациент обратился к специалисту в самом начале заболевания.
Местные антибактериальные средства
Помимо лекарств, которые рекомендуются пациентам внутрь, возможно еще местное назначение фармакологических препаратов. Наиболее часто они используются в виде капель или специальных спреев.
В их состав включают следующие ингредиенты:
- сосудосуживающие, которые уменьшают отечность слизистой оболочки и облегчают носовое дыхание;
- противовоспалительные;
- усиливающие местную иммунную защиту;
- антисептические;
- глюкокортикостероидные;
- антиаллергические.
Лучше отдавать предпочтение спреям, поскольку они более комфортны в использовании и обеспечивают более равномерное распределение лекарственного средства в полости носа.
Когда показаны внутривенные или таблетированные антибиотики?
Существуют следующие показания для назначения указанных групп лекарственных средств:
- острый гнойный гайморит;
- высокая температура тела;
- гнойные выделения из полости носа;
- сочетание гайморита с отитом;
- тонзиллофарингит;
- неэффективность противовоспалительных препаратов.
Промывание носа при гайморите
Многим пациентам с детства знаком метод промывания носа и его придаточных пазух при помощи аппарата, называемого «кукушкой». В среде врачей такая методика носит фамилию Проэтца.
Описываемый метод намного комфортнее прокола, однако, его можно применять только на ранних стадиях заболевания, а также у тех пациентов, у которых сохраняется достаточно выраженный местный иммунитет. В некоторых случаях промывание гайморовой пазухи описываемым способом сочетают с лазеротерапией. Это дает более выраженный эффект и способствует скорейшему выздоровлению.
Суть промывания по методике Проэтца состоит в том, что в оба носовых хода вводятся катетеры. Через один из них поступает раствор с лекарственным средством, а через другой проводится аспирация введенного содержимого. Во время данной манипуляции лежащий на спине пациент должен достаточно часто говорить «ку-ку». Это необходимо для того, чтобы лекарственное средство не попало в нижние дыхательные пути и не вызвало удушья. Как правило, для купирования воспалительного процесса достаточно 6-7 процедур. Однако существенное улучшение наступает уже после первого сеанса.
Что такое синус-катетер?
В последнее время достаточно большим успехом пользуется система «Ямик», которая позволяет удалять патологические выделения из полости носа и пазух за счет разности создаваемого им давления. Данная процедура достаточно короткая (около 15-20 минут) и выполняется она после анестезии слизистых оболочек.
Для большинства пациентов постановка синус-катетера не представляет особенного дискомфорта, однако для лиц с искривлением носовой перегородки она может стать достаточно неприятной.
Если есть возможность,топостарайтесь проводить данную манипуляцию в выходные дни, поскольку синус-катетер вызывает интенсивный отток содержимого пазух из полости носа. Это может нарушить ваш привычный ритм жизни.
Также стоит указать, что после данной манипуляции ряд пациентов предъявляет жалобы на головную боль высокой интенсивности.
В большинстве случаев для излечения заболевания достаточно проведения 8-10 процедур.
Значительными плюсами данной методики являются:
- полная атравматичность, что исключает заражение некоторыми инфекциями (гепатит, ВИЧ);
- поступление лекарственного средства направленно в пазухи.
Несколько слов о физиотерапии при гайморите
Физиотерапевтическое воздействие помогает укрепить общий и местный иммунитет и значительно улучшить результаты медикаментозного лечения. Наиболее часто применяются следующие процедуры:
- УВЧ, суть которого состоит в воздействии на организм электрического поля с переменной величиной. Под воздействием данного метода ткани нагреваются, что приводит к расширению сосудов, значительному улучшению микроциркуляции, усилению лимфатического оттока. Как результат, повышается доступность лекарственных препаратов для клеток организма. Помимо этого, УВЧ оказывает достаточно сильный противоотечный, противоболевой, а также противовоспалительный эффект.
- УФО – лечение с применением ультрафиолета, действие которого напоминает УВЧ.
Следует еще раз повториться, что любые физиопроцедуры могут проводиться только при отсутствии активных симптомов воспаления.
А если лечение гайморита совершенно неэффективно?
В тех случаях, когда процесс является слишком выраженным и не поддается терапии, пациенту могут порекомендовать оперативное вмешательство, которое проводится под общим наркозом. При этом выполняется разрез в верхней части десны на пораженной стороне, слизистая оболочка отодвигается, а затем удаляется небольшой участок кости. Далее происходит очищение пораженной пазухи от патологического содержимого.
Как улучшить отток из полости носа дома?
Выше были перечислены процедуры, которые способствуют удалению патологического содержимого из носовой полости. Однако они проводятся только под контролем медицинских работников.
В последнее время были разработаны аппараты, которые позволяют выполнять промывание на дому (например, Долфин). Они очень просты в эксплуатации и обладают высоким профилем безопасности: их использование разрешено даже у беременных и детей после первого года жизни.
Осложнения гайморита
Несмотря на тот факт, что гайморит – это преимущественно местный процесс, данное заболевание чревато развитием осложнений, многие из которых крайне опасны для организма. Итак, среди них такие угрожающие жизни состояния как:
- Менингит. Этим термином называют воспалительный процесс, который поражает оболочки мозга (как головного, так и спинного). При этом развивается глухота, слабоумие, эпилепсия, гидроцефалия. Причину менингита при гайморите легко понять, если вспомнить, что носовые пазухи сообщаются не только между собой, но и с полостью черепа;
- Энцефалит – тяжелое состояние, связанное с поражением головного мозга. Проявляется в виде судорожного синдрома, который может приводить к прогрессирующей потере памяти и снижению интеллектуальных способностей;
- Тромбоз мозговых синусов – закупорка кровяным сгустком сосудов, расположенных в основании черепа на нижней поверхности головного мозга. Наиболее часто патологическим процессом поражается кавернозный (пещеристый) синус. Проявляется данное патологическое состояние нарастающей головной болью, неукротимой рвотой, тошнотой, выпячиванием кнаружи глазных яблок (т.н. экзофтальм), отеком и интенсивной синюшностью век;
- Сепсис – это генерализованное бактериальное заражение крови, которое вызвано массивным поступлением микроорганизмов из носовых пазух. Лечить данную патологию крайне сложно, летальность при ней очень высока.
Как предотвратить гайморит?
Для того, чтобы не допустить развития данного заболевания, необходимо пользоваться приведенными ниже правилами:
- своевременно лечите инфекционные заболевания. Не допускайте перехода их в хроническую форму;
- не назначайте сами себе антибактериальную терапию. Это приведет к формированию устойчивости у микроорганизмов;
- не стоит отменять антибактериальные средства при первом улучшении самочувствия, поскольку в дальнейшем состояние может ухудшиться;
- не пренебрегайте своевременным визитом к стоматологу;
- в холодное время года не забывайте про ношение шапки, шарфа, а также куртки с высоким воротником;
- при занятиях спортом в прохладную погоду надевайте шапку;
- закаливайтесь;
- регулярно бывайте на свежем воздухе;
- при выраженном насморке не стоит слишком сильно высмаркиваться. Это не только может привести к повреждению сосудов носа, но и вызвать осложнение в виде отита. Помимо этого происходит заброс содержимого полости носа в гайморову пазуху.
Эффективна ли народная медицина при гайморите?
Воспаление верхнечелюстной пазухи – это, как правило, хронический процесс, протекающий с периодами обострений и ремиссий. Поэтому многие пациенты в состав лечения дополнительно включают народные средства, чтобы усилить (или иногда полностью заменить) действие лекарственных препаратов. Однако в данном случае необходимо помнить следующее:
Не существует каких-либо лекарственных растений, которые могли бы полностью заменить антибактериальный препарат.
Далеко не всегда настои и отвары, приготовленные по рецептам народной медицины, сочетаются с официальными лекарственными средствами.
Не доверяйте всей полученной информации о подобных методах лечения из Интернета. Помните, что лучше всего проконсультироваться с лечащим врачом или со специалистом в области народной медицины.
Не стоит лечить гайморит растительными средствами при остром процессе.
«Симптомы тревоги» или когда нужна немедленная помощь врача
Важно помнить, что немедленная консультация врача может понадобиться в следующих случаях:
- головная боль дос?