Холинергический вариант бронхиальной астмы

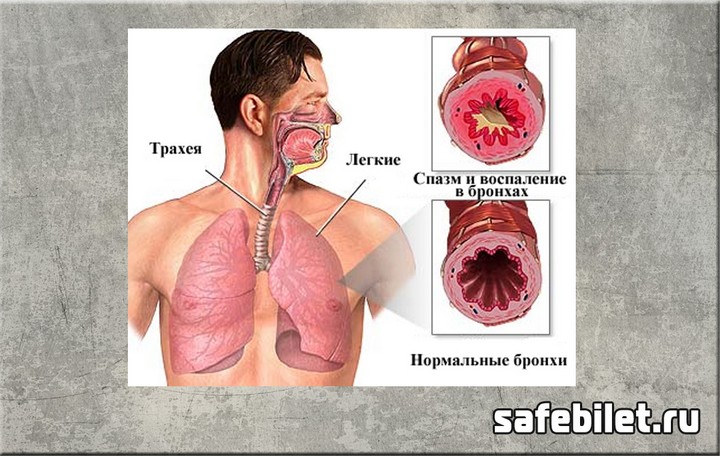
Неаллергическая астма представляет собой заболевание, связанное с воспалительным процессом в бронхах. Оно сопровождается внезапным приступообразным кашлем и спазмами и возникает без контакта с аллергеном.
Важное значение имеет диагностика болезни, позволяющая дифференцировать данную форму астмы от аллергической. Лечение астмы назначается врачом после тщательного обследования пациента.
Что такое неаллергическая астма

Неаллергическая форма бронхиальной астмы – хроническое заболевание, для которого характерно воспаление бронхов. При астме страдает вся дыхательная система. Любое заболевание дыхательных путей может привести к развитию осложнений в виде неаллергической астмы.
В отличие от аллергической формы, данная разновидность заболевания не является наследственной и чаще всего развивается у людей старше 50 лет. При отсутствии лечения болезнь прогрессирует, что приводит к нарушениям работы дыхательной системы.
Механизм развития и причины неаллергической бронхиальной астмы

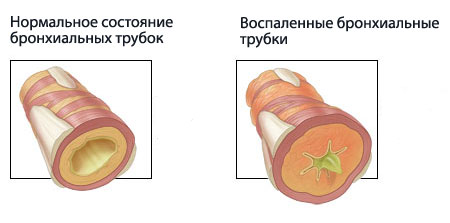
Патогенез неаллергической бронхиальной астмы не изучен до конца. Она возникает, когда воспаляются нижние дыхательные пути. Реакцией на воспаление является повышенная реактивность бронхов, то есть их ответ на любой раздражитель. Если состояние бронхов в норме, реакция будет адекватной. При воспалении даже небольшое раздражение вызывает спазм бронхов.
Просвет бронхов сужается, что вызывает кислородное голодание организма. Нарушается дыхание, появляются кашель и отдышка. Нарушение проходимости бронхов происходит из-за того, что мышцы органа сокращаются, увеличивается количество выделяемой густой слизи и отекает слизистая оболочка бронхов.
Неаллергическая бронхиальная астма не связана с каким-либо аллергеном. Ее развитие происходит под воздействием различных факторов, связанных с образом жизни больного, условиями его проживания, особенностями питания. Среди причин заболевания могут быть такие явления, как:
- Воспалительные заболевания органов дыхания (бронхит, гайморит, синусит) хронического характера.
- Нарушения гормонального фона и обмена веществ (особенно у женщин).
- Влияние сигаретного дыма (при активном и пассивном вдыхании). Нарушается работа мерцательного эпителия, реснички которого перестают выводить мокроту и осевшие частицы загрязнений.
- Вдыхание загрязненного воздуха в течение длительного времени. Чаще это связано с местом проживания или работой человека. Загрязненный воздух проникает в дыхательные пути, и загрязнения оседают на слизистой бронхов, что способствует развитию воспалительного процесса.
- Врожденные аномалии дыхательных органов.
Приступ может развиться из-за внешних причин: физической перегрузки, постоянных стрессовых ситуаций, переохлаждения вследствие холодной погоды с сильным ветром, переедания, вдыхания неприятных запахов.
Невозможность установить первопричину приступов приводит к затруднению при назначении необходимых терапевтических мер. Если при аллергической форме астмы главной целью является устранение аллергена, то неаллергическая форма требует более подробной диагностики и комплексного подхода к лечению.
Симптомы

Особенностью неаллергической формы бронхиальной астмы является то, что она протекает сложнее, чем остальные формы заболевания. Это хроническое заболевание, поэтому выделяются периоды приступов и ремиссии, когда симптоматика не беспокоит больного.
Характерными признаками неаллергической астмы являются кашель и удушье, которые сопровождаются рядом дополнительных проявлений.
При обострении астма дает о себе знать такими основными симптомами, как:
- одышка с затрудненным выдохом;
- удушье, сопровождающееся дыханием со свистом;
- приступообразный сухой кашель;
- выделение мокроты вязкой консистенции;
- чувство заложенности в грудной клетке;
Прогрессирование заболевания приводит к дисфункции других систем органов, которая проявляется в следующих состояниях:
- недомогание и общая слабость организма;
- головная боль и головокружение;
- развитие сердечной недостаточности, выражающейся синюшностью кожи;
- деформация формы ногтей и фаланг пальцев;
- проблемы с дыханием из-за повреждения легких.
При отсутствии лечения ситуация усугубляется. Течение заболевания осложняется частыми периодами обострения, когда кашель возникает внезапно и сопровождается сильнейшими приступами удушья. При определенных обстоятельствах это может привести к остановке дыхания. Предугадать, чем закончится очередной приступ, невозможно.
Диагностика заболевания
При подозрении на заболевание бронхов необходимо обратиться к врачу за консультацией. После осмотра специалистом пациенту назначается тщательное обследование. Для исключения аллергической природы астмы делаются кожные пробы на аллергены. Обязательными являются рентгенографическое исследование легких, ЭКГ, анализы мокроты, крови.
По результатам клинического обследования врач ставит диагноз и назначает лечение.
Лечение

Лечение неаллергической формы бронхиальной астмы направлено на снижение частоты приступов кашля и удушья. После постановки диагноза оно назначается в индивидуальном порядке с учетом клинической картины заболевания.
В терапии бронхиальной астмы используется ступенчатый подход, применяются две группы лекарственных средств:
- Лекарства длительного действия в виде аэрозолей, которые требуют ежедневного применения.
- Ингаляторы, содержащие гомоны, применяются при обострении. Эти препараты расширяют бронхи.
Современная фармацевтика предлагает широкий выбор средств комбинированного действия.
Обязательным элементом лечения является дыхательная гимнастика.
Специально разработанные дыхательные упражнения помогут восстановить дыхание, снизить количество приступов.
При возникновении приступа больному необходимо оказать первую помощь. С этой целью применяется ингаляция с помощью небулайзера. Если эта процедура окажется неэффективной, проводится внутривенное введение эуфиллина. Если облегчение не наступает, требуется срочная госпитализация в стационар.
Общие рекомендации для больных астмой

При бронхиальной астме требуется не только медикаментозное лечение, но и соблюдение определенных правил, которые должны стать не просто рекомендациями, а образом жизни. Чтобы избежать приступов и добиться стойкой ремиссии, больному необходимо:
- своевременно проводить лечение инфекционных заболеваний;
- выполнять специальную дыхательную гимнастику;
- увеличить частоту проветриваний жилого помещения;
- чаще прогуливаться на свежем воздухе;
- принимать лекарственные средства по назначению врача (многие препараты противопоказаны для астматиков, так как могут спровоцировать приступ);
- избегать стрессов и эмоциональной перегрузки;
- отказаться от тяжелой физической нагрузки, выбирая посильные виды активности (плавание, ходьба);
- выбирать место работы, не связанное с применением химических веществ;
- придерживаться правил сбалансированного питания с обязательным употреблением щелочной натриевой минеральной воды;
- ограничить употребление спиртного и отказаться от курения.
Изменение привычного образа жизни является необходимой мерой, направленной на улучшение состояния больного и снижение количества приступов удушья и кашля.
В заключение
Бронхиальная неаллергическая форма астмы является сложным заболеванием, требующим ежедневного контроля со стороны больного. Не занимайтесь самолечением. Прием любых лекарственных препаратов должен быть согласован с врачом. Многие лекарство могут быть опасны для здоровья астматиков.
Соблюдение рекомендаций, прием лекарственных средств по обозначенной схеме, выполнение дыхательных упражнений позволят сократить количество приступов и улучшить качество жизни.
Источник
Социальное значение
Бронхиальная астма (БА) — одна из самых актуальных медико-социальных проблем, имеющая исключительно важное практическое значение.
По распространенности, тяжести течения, сложности диагностики и терапии, затратам на лечение данная нозология занимает ведущее место среди других хронических неинфекционных заболеваний.
Несмотря на широко проводимую работу по улучшению диагностики и лечения БА, распространенность данного заболевания повсеместно возрастает, варьируя в разных странах от 2 до 25,5 %.
Это подтверждают эпидемиологические исследования, проведенные в 90-е годы прошлого столетия в различных странах, которые демонстрируют широкий диапазон распространенности бронхиальной астмы среди взрослого населения. Так, в Германии, Испании и Франции распространённость БА колебалась от 2,7 до 4 %, в Англии и Австралии — до 12 %. Подобные результаты были получены и при изучении распространенности БА среди детей от 6 до 15 лет, где разброс колебаний был также очень широк (от 6,6 % в Дании, до 34 % — в Новой Зеландии и 42,2 % — в Австрии).
Исследования по программе «ISAAC», проведенные в некоторых регионах России в 1993-1998 годах, показали довольно высокую распространенность бронхиальной астмы среди детей 7-8-летнего возраста (в Москве — 16,9 %, в Иркутске — 10,6 % и в Новосибирске — 11,1 %) и несколько меньшую её распространенность среди детей 13-14 лет (в Москве — 8 и в Иркутске — 12,1 %). Распространенность БА среди взрослого населения России, по данным эпидемиологических исследований, колеблется от 5,6 в Иркутске до 7,3 % в Санкт-Петербурге.
Основываясь на данных ряда авторов, можно считать, что общее число больных БА в России приближается к 7 млн. человек. Безусловно, эти цифры не внушают оптимизма — такой рост заболеваемости бронхиальной астмы нельзя объяснить лишь улучшением качества диагностики и, соответственно, большей выявляемостью больных, страдающих данной патологией. Официальные цифры распространенности БА (по данным обращаемости за 2002 г.) в России составили 0,66 %.
Таким образом, результаты медицинской статистики в нашей стране не отражают истинной распространенности бронхиальной астмы, они оказались заниженными примерно в 10 раз. Это связано с гиподиагностикой БА в связи с тем, что легкие формы заболевания, как правило, не диагностируются. Между тем, по данным так называемого австралийского исследования, они составляют до 80-90 % всех случаев бронхиальной астмы.
По результатам некоторых эпидемиологических исследований, существуют различия в распространенности БА в зависимости от пола. В раннем детском и подростковом возрасте астма наблюдается чаще у мальчиков. Причины этих различий не совсем ясны и недостаточно изучены. Во взрослой популяции соотношение мужчины/женщины, страдающие БА, составляет от 1:1,5 до 1:3. При этом отмечается увеличение числа случаев тяжелой астмы среди женщин, что объясняется, частично, более высокой чувствительностью бронхов у них.
Бронхиальная астма относится к сравнительно редким причинам смертности. В 1920-х годах Арманд Труссо заявил, что «астма не смертельна». Однако в дальнейшем это положение не подтвердилось, а в настоящее время во многих странах Европы, Канаде и Австралии отмечается тенденция к росту смертности от бронхиальной астмы.
Во всем мире ежегодно от БА умирают 180 тысяч человек. Лидируют по показателям смертности Китай и Россия: 36,7 и 28,6 на 100 000 населения соответственно, средний показатель по данным, полученным из 48 стран мира, составил 7,9 на 100 000 населения.
Основной причиной смертности больных БА являются астматический статус (тяжелая острая астма) и развитие легочно-сердечной недостаточности, связанное в основном с ошибками в лечении, а именно с недостаточным применением противовоспалительных препаратов, несоблюдением больными назначений или неадекватной оценкой тяжести болезни врачами. Связь смертности (особенно в молодом возрасте) с применением высоких доз в2-агонистов короткого действия несущественна.
Определение бронхиальной астмы
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, в развитии которого играют роль многие клетки и клеточные элементы. Хроническое воспаление вызывает сопутствующее повышение гиперреактивности дыхательных путей, приводящее к повторяющимся эпизодам свистящих хрипов, одышки, чувства стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности бронхиальной обструкцией, которая часто является обратимой либо спонтанно, либо под влиянием лечения.
Таким образом, в основу определения бронхиальной астмы положена концепция персистирующего воспаления. Как считает академик А. Г. Чучалин, с представлением о воспалительном генезе любой формы заболевания пришло понятие о нозологической самостоятельности БА. Вначале наличие воспалительного процесса в дыхательных путях обнаружено у лиц, умерших от астматического статуса. В дальнейшем при исследовании бронхиальных биоптатов и бронхоальвеолярной лаважной жидкости показано, что воспаление имеется на всем протяжении болезни, а «тлеющий» воспалительный процесс обнаружен при минимальных проявлениях заболевания и даже в состоянии стойкой ремиссии.
Важно подчеркнуть, что воспаление не связано с бактериальной инфекцией. Поэтому антибиотики для лечения БА как таковой не применяются. Использование некоторых антибиотиков допустимо лишь по строгим показаниям (рентгенологически доказанная пневмония, сепсис, гнойный бронхит, гнойный синусит, бактериальные очаги в других областях). В качестве пускового механизма обострения астмы часто выступает респираторная вирусная инфекция, однако и она не является показанием для назначения антибиотиков.
Воспаление в дыхательных путях носит чаще аллергический (реже токсический, неврогенный, инфекционный) характер, при этом наблюдается инфильтрация в основном тучными клетками, эозинофилами и базофилами, способными, как известно, секретировать медиаторы, приводящие к обструкции бронхов. Наряду с этими клетками, в патогенезе воспалительного процесса в стенке бронхов принимают участие Т-лимфоциты, макрофаги, тромбоциты, нейтрофилы, фибробласты, эпителиальные и эндотелиальные клетки.
Воспалительный процесс приводит к бронхиальной обструкции путем следующих механизмов: острый бронхоспазм, подострый отек слизистой дыхательных путей, скопление вязкого секрета в просвете бронхов и необратимые склеротические изменения в стенке бронхов. Отличительной особенностью бронхиальной астмы (например, от хронической обструктивной болезни легких (ХОБЛ)) является наличие генерализованного и преимущественно обратимого (спонтанно или под влиянием лечебных мер) бронхоспазма.
Только в редких, наиболее тяжелых случаях, бронхиальная обструкция носит трудно обратимый, а иногда и необратимый характер из-за изменения эластических структур бронхиальной стенки, стойкой клеточной инфильтрации, гипертрофии гладкой мускулатуры, отложения интерстициального коллагена.
Хроническое воспаление в дыхательных путях приводит к повышению чувствительности и реактивности бронхов, то есть к повышению бронхоконстрикторного ответа на различные экзогенные и эндогенные стимулы, выполняющие роль триггеров. Таким образом, несмотря на важную роль в патогенезе заболевания повышенной реактивности бронхов, последняя рассматривается как вторичное звено патогенеза, реализующееся при наличии хронического воспаления дыхательных путей.
Поэтому «платой» за несвоевременно взятый под контроль воспалительный процесс является увеличение чувствительности бронхиального дерева к целому ряду стимулов с развитием состояния хронической гиперреактивности бронхов и прогрессированием признаков бронхиальной обструкции.
Классификация
До изложения вопросов этиологии и патогенеза целесообразно рассмотреть классификацию БА, в частности, назвать основные формы заболевания, поскольку этиология и механизмы развития отдельных форм БА существенно различаются.
Существует общепринятая классификация бронхиальной астмы, представленная в Международной классификации болезней X пересмотра (1992):
• J45.0. Астма
• J45.0. Преимущественно аллергическая астма
• Аллергический бронхит
• Аллергический ринит с астмой
• Атопическая астма
• Экзогенная аллергическая астма
• Сенная лихорадка с астмой
• J45.1. Неаллергическая астма
• Идиосинкразическая астма
• Эндогенная неаллергическая астма
• J45.8. Смешанная астма
• J45.9. Неуточненная астма
• Астматический бронхит
• Поздно возникшая астма
• J46. Астматический статус
• Тяжелая острая астма
В Глобальной стратегии лечения и профилактики бронхиальной астмы (GINA — ДЖИНА, 2002) указанная классификация как таковая не используется. Разбираются в основном две формы БА: экзогенная аллергическая астма, которая не отделяется от атопической, поскольку при обеих формах имеется единый механизм развития, и эндогенная, преимущественно неаллергическая, астма. Первую форму чаще называют экзогенной, вторую — эндогенной астмой.
Мы будем пользоваться понятиями экзогенная и атопическая (согласно отечественной классификации, неинфекционно-аллергическая) астма как синонимами, хотя на самом деле экзогенная астма в редких случаях обусловлена неиммунологическими и, следовательно, неаллергическими механизмами за счет способности некоторых химических веществ вызывать дегрануляцию тучных клеток или активировать систему комплемента неиммунологическим путем. Эндогенной астме в отечественной литературе соответствует инфекционно-зависимая форма БА. К неаллергической, а именно идиосинкразической астме, относится «аспириновая» астма.
Таким образом, можно выделить следующие основные формы заболевания: экзогенная, эндогенная и «аспириновая» астма.
Г. Б. Федосеев, помимо указанных трех форм бронхиальной астмы, выделяет также дисгормональный, нервно-психический, холинергический и аутоиммунный варианты, которые существенно дополняют наши представления о механизмах развития бронхиальной астмы. Кроме того, во многих странах выделяют астму физического усилия (постнагрузочный бронхоспазм). Вместе с тем, необходимо отметить, что механизмы, лежащие в основе развития этих вариантов, как правило, являются вторичными, они присоединяются к экзогенной или эндогенной формам.
При дисгормональном варианте имеется связь развития и обострения БА не только со снижением функции коры надпочечников, но и с дизовариальными нарушениями. О нервно-психическом механизме патогенеза БА говорят в том случае, когда нервно-психические факторы способствуют провокации и фиксации астматических симптомов, включаются в патогенез заболевания. Холинергический вариант связан с повышенной активностью парасимпатического отдела вегетативной нервной системы. При аутоиммунном варианте имеется сенсибилизация к антигенам легочной ткани.
Выделение патогенетических вариантов имеет большое практическое значение. По нашему мнению, в изучении различных патогенетических форм бронхиальной астмы отечественная пульмонология значительно опережает международные разработки.
В ДЖИНе-2002 предложена также классификация бронхиальной астмы по тяжести течения болезни. Консенсус рекомендует оценивать тяжесть состояния на момент данного обострения болезни. Такая оценка тяжести, как мы увидим в дальнейшем, непосредственно определяет выбор тактики лечения.
При определении степени тяжести учитываются:
1) клинические признаки (частота, выраженность и время возникновения затруднений дыхания и приступов удушья);
2) результаты исследования объёма форсированного выдоха за 1-ю секунду (ОФВ1) или пиковой скорости выдоха (ПСВ) и их суточный разброс;
3) характер и объем применяемой терапии, требующейся для снятия обострения и поддержания контроля заболевания.
Выделяют 4 степени тяжести течения заболевания: интермиттирующее, легкое персистирующее, персистирующее средней тяжести и тяжелое персистирующее течение (табл. 1).
Таблица 1. Классификация бронхиальной астмы по степени тяжести1 на основании клинических симптомов до начала терапии2
| Ступень 1: Интермиттирующая бронхиальная астма |
| • Перемежающиеся кратковременные симптомы реже 1 раза в неделю. Ночные симптомы не чаще 2 раз в месяц • Нормальные или близкие к нормальным величины ОФВ1 или ПСВ (80 % от должных значений) в период между обострениями. Суточный разброс ПСВ или ОФВ1 • Потребность в в2-агонистах короткого действия |
| Ступень 2: Легкая персистирующая бронхиальная астма |
| • Симптомы чаще 1 раза в неделю, но реже 1 раза в день. Ночные симптомы чаще 2 раз в месяц • Обострения могут снижать физическую активность и нарушать сон. Легкие персистирующие симптомы • ОФВ1 или ПСВ 80 % от должного. Суточный разброс ПСВ или ОФВ1 20-30 % |
| Ступень 3: Персистирующая БА средней тяжести |
| • Ежедневные симптомы. Ночные симптомы > 1 раза в неделю • Обострения могут приводить к ограничению физической активности и нарушению сна. Ежедневное использование ингаляционных в2-агонистов короткого действия • ОФВ1 или ПСВ 60-80 % от должного. Суточный разброс ПСВ или ОФВ1 > 30% |
| Ступень 4: Тяжелая персистирующая бронхиальная астма |
| • Ежедневные симптомы. Частые ночные симптомы • Частые обострения. Ограничение физической активности • ОФВ1 или ПСВ 60 % от должного. Суточный разброс ПСВ или ОФВ1 > 30 % |
Примечание:
1 При определении степени тяжести достаточно наличия одного из признаков тяжести: больной должен быть отнесен к самой тяжелой степени, при которой встречается какой-либо признак. Отмеченные в данной таблице характеристики являются общими и могут перекрываться, поскольку течение БА крайне вариабельно, более того, со временем степень тяжести у конкретного больного может меняться.
2 Больные с любой степенью тяжести БА могут иметь легкие, среднетяжелые или тяжелые обострения. У ряда больных с интермиттирующей БА наблюдаются тяжелые и угрожающие жизни обострения на фоне длительных бессимптомных периодов с нормальной легочной функцией.
И наконец, классификация предусматривает выделение четырех фаз течения заболевания: фазу обострения, нестабильной ремиссии, ремиссии и стабильной ремиссии. О стабильной ремиссии говорят в тех случаях, когда в течение двух и более лет отсутствуют проявления болезни.
В диагнозе при экзогенной бронхиальной астме необходимо указать внелегочные проявления атопии (аллергический ринит, аллергическая риносинусопатия, аллергический конъюнктивит, атопический дерматит) и «виновный» аллерген (аллергены), а при эндогенной астме — характер воспалительного заболевания, чаще со стороны бронхолегочной системы. При каждой форме при наличии зависимости от приема ГКС вслед за указанием патогенетического варианта пишется «гормонозависимая».
Примеры формулировки диагнозов:
1. Бронхиальная астма, экзогенная форма, персистирующая средней тяжести, фаза обострения. Аллергический ринит. Повышенная чувствительность к аллергенам домашних клещей. Дыхательная недостаточность I степени.
2. Бронхиальная астма, смешанная форма (экзогенная, эндогенная), гормонозависимая, персистирующая тяжелого течения, фаза обострения. Хронический гнойный обструктивный бронхит в фазе обострения. Дыхательная недостаточность II степени.
3. Бронхиальная астма, экзогенная форма, интермиттирующая легкого течения, ремиссия. Аллергический ринит. Сенсибилизация к бытовым и пыльцевым (злаки) аллергенам.
4. Бронхиальная астма, смешанная форма (экзогенная, аспириновая), персистирующая средней тяжести, фаза обострения. Дыхательная недостаточность I степени.
Саперов В.Н., Андреева И.И., Мусалимова Г.Г.
Опубликовал Константин Моканов
Источник