Игла для прокола при гайморите

Содержание:
Воспалительный процесс, развивающийся на слизистой оболочке верхнечелюстной (гайморовой) пазухи называется гайморитом. Это достаточно опасное и мучительное заболевание, сопровождающееся сильной головной болью и распирающими, давящими болями в проекции гайморовых пазух. В том случае, когда при проведении консервативного лечения невозможно восстановить нормальную проходимость в соустье, соединяющем гайморовый синус с полостью носа, пациентам рекомендуется сделать прокол верхнечелюстных околоносовых пазух.
Для чего нужен прокол при гайморите?
Как правило, прокол гайморовой пазухи является единственным эффективным способом лечения гайморита тогда, когда гной, скопившийся в верхнечелюстной пазухе, приобретает плотную вязкую консистенцию, что приводит к невозможности его эвакуации. При этом возникает опасность прорыва гнойного содержимого в окружающие ткани и развития необратимых последствий (отит, менингит, ревматизм, воспаление легких и пр.).
Показанию к проведению пункции гайморовой пазухи
- Отсутствие эффекта после проведения консервативного лечения гнойного воспаления околоносовой пазухи.
- Наличие в полости носа полипов и кистозных образований, перекрывающих вентиляцию синусов.
- Необходимость проведения контрастной рентгенографии.
- Скопление крови в гайморовой пазухе вследствие травмы.
Порядок проведения операции
Прежде, чем приступать к пункции гайморовой пазухи, пациенту проводится местная анестезия, предусматривающая использование сильного обезболивающего средства. В настоящее время для проведения прокола используется специальная игла системы Куликовского, отличающаяся малым травматическим эффектом. Благодаря ей существенно снижается болезненность при проведении данной процедуры.
После прокола патологическое содержимое гайморовой пазухи устраняется при помощи аспирационного оборудования, а затем в прооперированный синус вводится раствор для промывания (медикаментозное средство, обладающее противомикробным и противоотечным действием). Далее в верхнечелюстную пазуху вводится смесь сильных антибиотиков пролонгированного действия, и, при необходимости, в прокол вставляется дренажное устройство, которое может потребоваться для проведения последующих процедур.
Буквально сразу после проведения прокола ослабевает давление гноя на стенки околоносовых пазух, нормализуется температура тела, и проходят головные боли.
Преимущества и недостатки
После пункции гайморовой пазухи и удаления гноя из воздухоносных синусов значительно сокращается длительность приема антибиотиков и снижается их дозировка. Как правило, операция проходит достаточно успешно, и, в течение месяца отверстие в костной стенке затягивается самостоятельно. Сразу же после выполнения прокола пациенту назначается антибактериальная, противовоспалительная и противоаллергическая терапия, предотвращающая развитие различных осложнений. Однако во избежание рецидива больному придется приложить максимум усилий для стимуляции иммунной системы и укрепления иммунитета.
Единственным серьезным недостатком прокола гайморовой пазухи является возможность возникновения негативных последствий, которых как пациенты, так и врачи стараются всячески избежать. Пункция носа является достаточно серьезной и опасной операцией, а поэтому доверять данную манипуляцию нужно только высококвалифицированному хирургу.
Относительные противопоказания для проведения прокола
- Ранний детский возраст;
- Аномалии развития верхнечелюстной пазухи;
- Обострение инфекционных процессов;
- Сахарный диабет, гипертония II ст. и другие серьезные патологии.
Возможные осложнения
- Проникновение гноя в близлежащие ткани и сосуды кровеносной системы.
- Воздушная эмболия.
- Носовые кровотечения.
- Прокол тканей щеки или стенки глазницы.
- Флегмоны и абсцессы глазницы.
- Слепота.
- Закупорка кровеносных сосудов.
- Летальный исход.
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Патология придаточных пазух носа занимает ведущее место в структуре заболеваемости органов дыхания. Синуситы занимают третье место в списке заболеваний ЛОР-органов.
Наиболее часто встречается патология гайморовой (верхнечелюстной) пазухи. Гайморова пазуха – это самая большая пазуха носа, находится в толще верхнечелюстной кости. Вверху она граничит с глазницей, дно ее – это часть альвеолярный отростка, на котором расположены зубы.
Наиболее часто встречающаяся патология именно этой пазухи объясняется несколькими факторами:
- Гайморова пазуха наиболее близко расположена к полости носа, откуда в основном и попадает в нее инфекция.
- В случаях воспаления дренирование ее затруднено. Выход ее соустья в полость носа располагается намного выше дна пазухи. Образно эту пазуху сравнивают с «большим кувшином с маленьким высоко расположенным горлышком».
- С нижней стенкой верхнечелюстного синуса граничат корни некоторых коренных зубов. Частота одонтогенных гайморитов очень высока.

Для чего нужна пункция гайморовой пазухи
Пункция любого органа – это прокол стенки острым инструментом с целью эвакуации патологического содержимого или с целью получения материала для уточнения диагноза. Не составляет исключение и гайморова пазуха: пунктируют ее или для диагностики, или для лечения. Но обычно прокол пазухи сочетает в себе эти две задачи.
Наиболее частые показания для пункции этой пазухи:
- Отсутствие эффекта от консервативной терапии.
- Гнойный гайморит.
- Неуточненный выпот в пазухе.
- Наличие отека, выраженных болей.
- Выраженная интоксикация, связанная с гайморитом.
- Для введения контрастного вещества, если необходима рентгенография с контрастированием.
История вопроса
Впервые метод пробной пункции верхнечелюстной пазухи был предложен Карлом Цимом в 1880 году.
Русским ученым Г.Г. Куликовским была разработана специальная игла именно для пункции гайморовой пазухи.
Долгое время этот метод был ведущим в лечении гнойных гайморитов.
Современные методы лечения гайморита
С развитием антибиотиков, с открытием новых методов лечения пункцию стали делать все реже, однако актуальности этот метод не потерял.
Какие методы лечения гайморита применяются на сегодняшний день:
- Антибиотики наиболее широкого диапазона действия или назначаемые с учетом бактериологического исследованя.
- Применение местных препаратов для снятия отека слизистой и улучшения естественного дренажа.
- Дренирование и очищение пазух с помощью синус-катетера ЯМИК.
- Пункция.
- Эндоскопическое зондирование пазухи.
- Гайморотомия – операция вскрытия пазухи.
Отношение к пункции пазухи верхней челюсти в современной медицине
 Отношение к пункции пазух носа неоднозначное. Этот метод остается ведущим в России и странах бывшего СССР. За рубежом пунктирование практически не применяется. Причины называются разные: инвазивность метода, риск заражения вирусами ВИЧ и гепатитов, высокий процент осложнений, недоказанная эффективность. Называются и другие причины: метод прост и дешев, а это не совсем выгодно клиникам и страховым компаниям.
Отношение к пункции пазух носа неоднозначное. Этот метод остается ведущим в России и странах бывшего СССР. За рубежом пунктирование практически не применяется. Причины называются разные: инвазивность метода, риск заражения вирусами ВИЧ и гепатитов, высокий процент осложнений, недоказанная эффективность. Называются и другие причины: метод прост и дешев, а это не совсем выгодно клиникам и страховым компаниям.
Показания для проведения пункции гайморовой пазухи в последнее время действительно резко сократились. С развитием новых антибиотиков большинство случаев гайморита прекрасно поддается консервативной терапии (антибиотик + сосудосуживающие средства + физиолечение).
Поэтому пункцию проводят сейчас только в исключительных случаях:
- Тяжелое течение гнойного гайморита.
- Опасность осложнений.
- У пациентов с низким иммунитетом (сахарный диабет, иммунодефицитные состояния).
- Необходимость определения микробной флоры при неэффективности антибиотикотерапии.
В нашей стране распространенность этого метода лечения объясняется:
- Доступностью. Методикой пункции гайморовой пазухи владеет любой ЛОР-врач, она может быть проведена в амбулаторных условиях.
- Метод не требует применения дорогостоящего оборудования.
- Большинство отечественных медицинских школ убеждены в эффективности пункционного лечения. Основной принцип хирургии: гной нужно выпустить наружу.
Обследование перед пункцией
Для проведения пункции не требуется особой подготовки. Однако врач должен иметь четкую картину придаточных пазух носа. Для этого применяется доступная и распространенная рентгенография пазух.

рентгенография пазух носа
Для уточнения диагноза может быть применена компьютерная томография.
У беременных и у детей может быть назначено УЗИ придаточных пазух.
Проведение пункции желательно в стационарных условиях, особенно при тяжелом течении и у пациентов с сопутствующими хроническими заболеваниями.
При неосложненном течении гайморита возможно проведение процедуры в амбулаторных условиях.
Перед процедурой обязательно выясняется наличие у пациента аллергии на анестетики и другие лекарственные средства.
Противопоказания для пункции
Пункция пазухи не проводится:
- У детей до года.
- У пожилых пациентов.
- При болезнях крови с нарушением свертываемости.
- При декомпенсированном диабете.
- При аномалиях строения гайморовых пазух.
- При психических заболеваниях.
Какие могут быть последствия, если прокол не делать
Пункцию не предлагают всем подряд. Показания для нее сейчас действительно крайние и жизненно важные. Отказ чреват развитием осложнений, которые могут встречаться при гнойном гайморите:
- Менингиты и менингоэнцефалиты.
- Сепсис.
- Флегмона глазницы.
- Тромбоз сосудов мозга.
- Из более легких осложнений – переход заболевания в хроническую форму.

осложнения гнойных синуситов
Как проводится пункция гайморовой пазухи
Для проведения пункции необходимо:
- Носовое зеркало.
- Раствор анестетика.
- Сосудосуживающий препарат.
- Игла Куликовского.
- Шприц объемом 20 мл.
- Шприц 10 мл для антисептика.
- Стерильная пробирка.
- Стерильный физраствор не менее 100 мл.
- Раствор антисептика или антибиотика.
Пункция гайморовой пазухи проводится под местным обезболиванием аппликационными анестетиками. В нижний носовой ход помещается ватная турундочка, смоченная 2% раствором дикаина или 10% раствором лидокаина.
Одновременно проводят анемизацию оверстия естественного соустья (обычно раствором адреналина) с той целью, чтобы отек слизистой уменьшился и отток из пазухи шел беспрепятственно.
Через 5 минут турунду извлекают. Прокол выполняют иглой, предназначенной именно для пункции верхнечелюстной пазухи – иглой Куликовского. Ее колющий конец немного изогнут. Она имеет канюлю и держатель для удобства введения.
Прокол производят в верхней части нижнего носового хода, место вкола иглы – около 2 см от края нижней носовой раковины. В этом месте перегородка, отделяющая полость носа от гайморовой пазухи, наименее тонкая, поэтому проколоть ее легче всего.
Иглу приставляют как можно более отвесно, направлена она кнаружи и вверх. Применяя умеренное усилие, надавливая и немного вращая иглу, прокалывают стенку пазухи.
Проникновение в пазуху ощущается как провал. Если проколоть кость с первого раза не получается, иглу немного продвигают вперед и пробуют проколоть в другом месте. Обычно прокол стенки носа проходит безболезненно.
После прокола игла продвигается примерно на 1 см внутрь. К игле присоединяется шприц, и врач пробует отсосать содержимое. Взятый материал помещается в стерильную пробирку и отправляется на лабораторное исследование.

техника выполнения пункции
Если гной слишком густой, сразу проводится промывание пазухи. Обычно проводят промывание физраствором. Он удобен для врача тем, что не имеет цвета и запаха, поэтому позволяет оценить содержимое пазухи по цвету и вязкости. Раствор вводится через иглу, а выводится через естественный выход из пазухи. Для этого голову наклоняют вперед и вниз, промывные воды выливаются из носа в лоток.
Если есть сильный отек естественного выхода из пазухи, который не снимается адреналином, возможно введение второй иглы для выведения промывного раствора.
Обычно вводят 100 мл физраствора (5 шприцов по 20 мл). После промывания в пазуху вводится около 10 мл раствора антисептика ( фурациллина, диоксидина, хлорофиллипта, хлоргексидина) или антибиотика (аугментина, цефазолина и др.).
Если гной слишком густой, в пазуху дополнительно могут быть введены протеолитические ферменты для его разжижения.
После введения антисептика игла извлекается. В полость носа плотно вводится ватный или марлевый тампон. Пациент на 15- 20 минут укладывается на бок.
Количество пункций и промываний обычно индивидуально, определяется лечащим врачом. Иногда достаточно одной процедуры, но обычно назначается несколько повторных пункций ежедневно или с интервалом через день.
Для облегчения повторных промываний при первом проколе в пазуху может быть введен дренаж (обычно это пластиковый венозный катетер). Конец дренажа закрепляется пластырем на щеке.
Обычно для полного излечения проводится 7 -8 процедур промывания. Если после такого количества промываний сохраняется гнойное отделяемое, смысла в продолжении такого лечения нет, необходимо планировать оперативное вмешательство – гайморотомию.
Видео: как делают пункцию при гайморите?
Возможные осложнения пункции
При правильном проведении пункции осложнения возникают редко. Но иногда возможны:
- Кровотечение. Небольшие кровотечения легко останавливаются тампоном.
- Попадание жидкости в мягкие ткани щеки с развитием абсцесса.
- Прокол верхней стенки пазухи, попадание инфекции и развитие флегмоны глазницы.
- Воздушная эмболия (очень редко, при нагнетании в пазуху воздуха).
- Анафилактический шок как реакция на введение анестетика или антибиотика.
После прокола
 После прокола носа по поводу гайморита лечение не заканчивается. Необходимо пройти полный курс антибиотикотерапии. Результат анализа пунктата будет готов через несколько дней после пункции, поэтому сначала назначают антибактериальные препараты с наиболее широким спектром действия.
После прокола носа по поводу гайморита лечение не заканчивается. Необходимо пройти полный курс антибиотикотерапии. Результат анализа пунктата будет готов через несколько дней после пункции, поэтому сначала назначают антибактериальные препараты с наиболее широким спектром действия.
Применяются сосудосуживающие капли, местные спреи с антибиотиками и антисептиками, антигистаминные средства, при сильном отеке могут применяться спреи с глюкокортикоидами.
Может быть назначена физиотерапия для ускорения процессов рассасывания.
Отверстие в носу заживает обычно через несколько дней. Поэтому небольшие сукровичные выделения в этот период могут быть.
В процессе лечения возможно проведение несколько контрольных рентгенографий пазух.
Около недели не нужно плавать в бассейне, купаться, посещать баню и сауну.
Пункция при гайморите у детей
Гайморова пазуха у детей до 3-х лет практически не развита, но все же редко, но воспаление ее возможно. Пункцию гайморовой пазухи у детей можно проводить с 10-месяцев. У детей старше 6 лет эта процедура проводится аналогично, как у взрослых, с помощью иглы Куликовского. У детей более младшего возраста используют иглы Вира для спинномозговой пункции.
Иногда ребенка очень трудно уговорить на данную процедуру. При крайней необходимости применяется общий наркоз.
Пункцию у детей проводят в стационаре.
Отзывы
Основные отзывы пациентов, перенесших прокол гайморовой пазухи:
- Страх перед процедурой намного больше переживаний от самой процедуры.
- Прокол практически безболезненный, не больнее лечения зуба с анестезией.
- Немного неприятно слышать хруст в момент прокола костной стенки.
- После процедуры прокола облегчение наступает практически сразу.
- Гораздо спокойнее, когда прокол делает опытный врач.
Основные выводы
- Пункция остается «золотым стандартом» лечения гнойного гайморита в нашей стране.
- Страх перед проколом всегда преувеличен.
- Если пункция неминуема, не стоит с этим тянуть. Подумайте о том, что около 20 грамм гноя находятся рядом с мозгом. Последствия нелеченного гнойного процесса гораздо страшнее.
- Сама процедура несложная.
- С развитием антибиотикоустойчивости микробной флоры этот метод лечения станет более применяемым во всем мире.
Стоимость
Пункция гайморовой пазухи при наличии показаний может быть проведена в любом ЛОР отделении или на амбулаторном приеме бесплатно.
Выбирая частную клинику, пациент платит за комфорт и отсутствие очередей.
Цена этой процедуры от 2000 до 4000 рублей.
Видео: когда при гайморите нужен прокол? – Доктор Комаровский
Источник
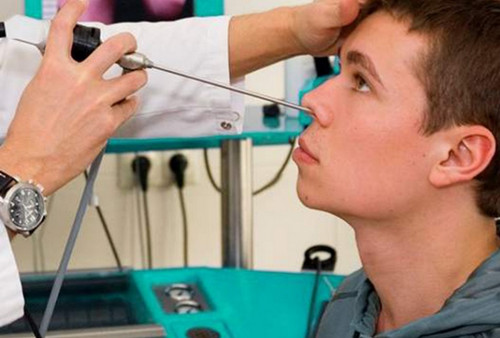 Как бы ни становилось страшно от того, что назначили проведение пункции верхнечелюстной пазухи, ни бросало в дрожь от одного взгляда на инструменты с трудно запоминающимися названиями (троакар Шпренгера, иглы Киллиана, Штейна, Куликовского), но манипуляцию эту нужно проводить. Её ведь врач назначил не просто так, для собственного удовольствия, хотя многие пациенты думают, что именно поэтому, с ужасом взирая на инструменты. На самом деле прокол носа при гайморите не так страшен. А вот если его не сделать, то осложнения болезни в любом случае придётся лечить, и не обычной пункцией, а серьёзной операцией.
Как бы ни становилось страшно от того, что назначили проведение пункции верхнечелюстной пазухи, ни бросало в дрожь от одного взгляда на инструменты с трудно запоминающимися названиями (троакар Шпренгера, иглы Киллиана, Штейна, Куликовского), но манипуляцию эту нужно проводить. Её ведь врач назначил не просто так, для собственного удовольствия, хотя многие пациенты думают, что именно поэтому, с ужасом взирая на инструменты. На самом деле прокол носа при гайморите не так страшен. А вот если его не сделать, то осложнения болезни в любом случае придётся лечить, и не обычной пункцией, а серьёзной операцией.
Зачем нужна пункция при гайморите
Впервые прокол был проведен ещё в 1888 году Шмидтом. За это время инструменты значительно изменились, а врачи приобрели бесценный опыт в вопросе как провести манипуляцию, чтобы не навредить пациенту.
Назначают её для:
- диагностики,
- лечения.
Нередко при гайморите закупориваются выводные отверстия пазухи, а содержимое (гнойное, слизистое) остаётся внутри. Ни наклоны головы, ни тем более обычное сморкание не приводят к оттоку экссудата в носовую полость, а пациент жалуется на сильную боль в области гайморовой пазухи. Чтобы подтвердить диагноз, выявить тип накопившегося выделяемого, нужна пункция гайморовой пазухи.
Если выводное отверстие не закупорено, можно было бы обойтись зондированием. Эта процедура кажется простой, но может вызвать более серьёзные осложнения (повреждение, инфицирование глазницы), поэтому большинство специалистов рекомендуют проведение пункции.
Такая манипуляция позволяет:
- освободить полость от экссудата,
- промыть пазуху,
- ввести лекарство,
- провести исследование выделяемого (микробиологический посев),
- очистить пазуху перед рентгенографией, чтобы дифференцировать гайморит от других болезней (фронтита, онкологических).
Успех проведения процедуры зависит не только от опытности специалиста. Решающую роль могут сыграть эмоции пациента. Если страх, неприятие процедуры преобладают над пониманием её необходимости, то такой психологический настрой негативно скажется на результате. Перед тем как идти на процедуру, надо уяснить, что после неё будет легче, болезнь начнёт отступать. А если не провести манипуляцию, то гайморит вызовет осложнения, которые лечатся исключительно хирургическим путём. Для храбрости пить алкоголь тоже не нужно, так как:
- он уменьшит действие обезболивающих,
- вредит здоровью,
- «выхлоп» изо рта вызовет негативную эмоциональную реакцию врача, а это скажется на его работе.
Многим для того чтобы не бояться, надо знать, как делают прокол при гайморите.
Методика проведения пункции
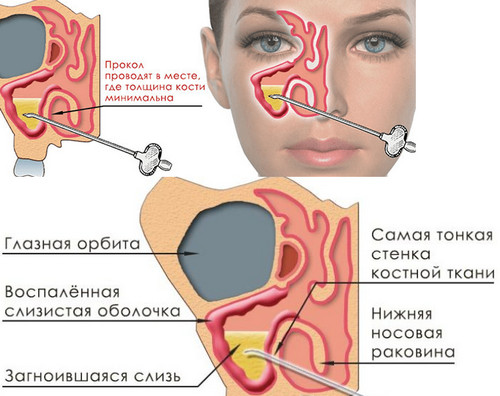
Прокол пазух при гайморите делают через нижний носовой ход, используя:
- прямую иглу для спинномозговой пункции,
- троакар Шпренгера,
- иглы Куликовского, Лихтанца.
Выбор инструмента зависит не только от сложности манипуляции, но и от личного предпочтения врача. Пункция верхнечелюстной пазухи с введением лекарственных средств необходима для одновременной диагностики и лечения. Проводят её поэтапно:
- Подготавливается стерильный инструмент. В некоторых случаях, когда пазуха сильно закупорена, для её промывания приходится делать два отверстия. Надо предусмотреть все варианты, необходимые инструменты, материалы приготовить заранее. Больному не стоит опасаться такого изобилия различных металлических приспособлений, врач, скорее всего, все их не использует.
- Проводится аллергическая проба на анестезирующие препараты.
- Обезболивающим смазывается слизистая оболочка нижнего и среднего носовых ходов.
- На 5 минут в средний носовой ход с помощью зонда вводится вата, пропитанная адреналином. Благодаря ему расширятся соустья пазухи, а это облегчит проведение процедуры.
- В свод нижнего носового хода, в том месте, где стенка тоньше, вводят иглу, если есть трудности с её введением, сильнее давить не надо, лучше немного изменить направление хода иглы.
- После прокола пазухи иглу соединяют со шприцом, и отсасывают экссудат. Определяют его характер и отправляют на микробиологическое исследование.
- Промывают пазуху дезинфицирующими растворами. Как только промывная жидкость станет прозрачной, вводят антибиотики, ферменты. Чтобы лекарство не вытекло, больному надо полежать на боку полчаса.
Врач может понять, что прокол гайморита сделан успешно, когда во время надавливания на иглу она сразу идёт туго, а потом ощущается внезапное проваливание. Если кость слишком толстая (увидеть это можно с помощью предварительной рентгенографии), то иглу придётся вбивать молоточком (короткими и лёгкими ударами, так что пациент не должен рассчитывать увидеть звёздочки вблизи).
После того как игла введена, врач проводит пробный отсос, чтобы проверить, не попала ли игла в кровеносный сосуд, если этого не сделать, то у пациента возникнет воздушная эмболия (очень редкое явление, но такие случаи всё-таки были). Чтобы не допустить развития эмболии, трубку для промывания наполняют жидкостью перед процедурой. После манипуляции не рекомендуют пазуху продувать воздухом.
Используют для промывания:
- физраствор,
- раствор борной кислоты,
- фурацилин,
- раствор антибиотиков.
Жидкость должна быть тёплой. Обязательно надо следить, чтобы при вливании не попал воздух.
Об успехе процедуры свидетельствует вытекание из пазухи молочно-мутного экссудата. Он может пойти не сразу, если очень густой. Тогда сначала будет вытекать чистая жидкость, но как только выделяемое разжижится, появятся комки гноя, слизи. Если же гной так и не появился, то, скорее всего, игла вошла выше уровня жидкости.
Прокол могут проводить через средний носовой ход. Выполнить технически его легче, но вероятность прокола глазницы и её инфицирования выше. Поэтому большинство специалистов предпочитают провести более сложную манипуляцию.
Так как пункция вызывает у пациента стресс, а промывания иногда нужно делать часто, особенно если гайморит стал хроническим, то после первого прокола в отверстие вставляют полиэтиленовую трубку. Чаще всего используют особый ЯМИК-катетер. Через него удобно вводить медикаменты, делать промывания.
Но перед тем как согласиться на процедуру, пациент должен понимать, что может произойти, если прокол не сделать, и какие могут быть осложнения.
За и против пункции
Отказываясь от пункции, больной должен понимать, что тем самым значительно осложняет диагностику. Ведь процедура часто проводится для установления причины, степени тяжести болезни, определения тактики лечения и проведения комплексной терапии. Гайморит после прокола протекает не с такой интенсивной головной болью и излечивается намного быстрее, особенно если пазуха оказалась закупорена.
Врач, назначая прокол, уже взвесил все за и против, ведь он видит картину в целом, понимает, что означают светлые и тёмные пятна на рентгене, знает, к чему может привести гайморит:
- абсцесс мозга,
- воспаление мозговых оболочек,
- гипоксия,
- появление полипов и кист.
Лечить эти последствия придётся хирургическими методами. Осложнения после прокола не серьёзней, чем после не вылеченного гайморита, и бывают крайне редко:
- Флегмозное воспаление глазницы, сепсис. Проведение пункции (если выполнялась она неверно) может привести к инфицированию глазницы, но вероятность появления такого осложнения, если не делать прокол пазухи, намного выше.
- Кровотечение. Такое осложнение исправляется мгновенно введением тампона в полость носа.
- Воздушная эмболия. Специалисты не рекомендуют после пункции продувать пазуху воздухом, а во время манипуляции приложить все усилия, чтобы внутрь не попал воздух.
Осложнения после пункции возникают из-за неправильного проведения процедуры, поэтому встречаются очень редко. Врачу, если он понимает, что не сможет провести манипуляцию (плохо себя чувствует, сильно расстроен), лучше перенести процедуру или же посоветовать пациенту другого специалиста.
Решение, делать пункцию или нет, должен принять пациент. Но перед его принятием надо отбросить страх, так как именно боязнь «страшных» инструментов, вероятных, но очень редких осложнений, подтолкнут к неверному выбору. Также не надо слушать жуткие истории о том, как вот такому знакомому сделали прокол, а он умер, стал слепым и пр. Тем более что использование современных методов диагностики (КТ, МРТ и даже обычной рентгенографии) сводит весь риск к нулю.
Источник

