Индекс контагиозности кори равен


Корь (morbilli) – высококонтагиозная острая вирусная инфекция, проявляющаяся высокой (фебрильной) температурой, специфической экзантемой, симптомами общей интоксикации, генерализованным воспалительным поражением слизистой глотки, конъюнктив и органов дыхания.
Индекс контагиозности у кори равен почти 100%, т.е. риск заражения у не привитого человека, контактирующего с больным, чрезвычайно высок. Заболевание остается одной из главных причин летальных исходов среди маленьких детей во всем мире.
Причины кори

Возбудителем заболевания является РНК-вирус, относящийся к роду Morbillivinis (семейство Paramyxoviridae). Он отличается плохой устойчивостью в условиях окружающей среды: инактивируется при воздействии ультрафиолетового излучения, солнечных лучей, высушивании, обработке средствами дезинфекции. Нагревание до 50 0С также губительно действует на вирус. При комнатной температуре сохраняет жизнеспособность максимум 1 или 2 дня, но чаще не дольше 4 часов. Для поддерживания активности на протяжении нескольких недель ему нужна пониженная температура – оптимальный температурный промежуток от -15 до -20 0С. Несмотря на малоустойчивость во внешней среде, известны случаи распространения штаммов на длительное расстояние по системе вентиляции в отдельно стоящем здании.
Источник и резервуар вирусов – больной человек. Они распространяются воздушно-капельным путем. Большое количество выделяется со слизью при кашле, чихании или просто разговоре, начиная с последних 2 дней латентного периода, на протяжении всего продромального, и продолжаясь до 4 дня высыпаний. Больной не опасен для окружающих с 5-го дня от появления пятнисто-папулезной сыпи. Иногда период контагиозности длится до 10 дней от начала формирования экзантемы. Случаи бессимптомного носительства инфекции не выявлены.
Чаще корью болеют дети до 5 лет. Взрослые, не прошедшие обязательной вакцинации, болеют реже, но риск заражения у них очень высок, причем заболевание протекает в более тяжелой форме, чем у детей. В весенне-зимний период отмечается пик заболеваемости, а спад приходится на август и сентябрь. После выздоровления сохраняется стойкий пожизненный иммунитет с сохранением в крови противокоревых антител. У новорожденных, чьи матери переболели корью, имеется колостральный (материнский) иммунитет, сохраняющийся до 3 месяцев жизни малыша. Поэтому заражение корью в эти месяцы маловероятно. Известные единичные случаи внутриутробного инфицирования плода от матери, заболевшей корью во время гестации.
В настоящее время отмечается снижение заболеваемости корью ввиду проведения тотальной плановой вакцинации во многих странах мира. Выявляются лишь мини-эпидемии или единичные случаи заражения.
Механизм развития кори
Внедрение вирусов в организм происходит через эпителий дыхательных путей, ворсинки которого отекают, появляются области метаплазии и некроза слизистой, обнаруживается полнокровие сосудов. В подслизистом слое формируется очаговая лимфогистиоцитарная инфильтрация. Затем вирусы проникают в кровь – первичная виремия, после чего с ее током доходят до элементов ретикулоэндотелиальной системы, в которых накапливаются. В селезенке, лимфоузлах и т. д в это время обнаруживаются клетки, называющиеся «Warthin-Finkeldey». Они имеют гигантские размеры и множество ядер.
После роста, размножения и жизнедеятельности в лимфоузлах вирусы повторно попадают в кровяное русло – вторичная виремия, поражая все виды лейкоцитов. В это время у человека появляются первые клинические признаки болезни.
Вирусы кори, затрагивая Т-лимфоциты, подавляют как клеточные, так и гуморальные иммунные реакции. В результате снижается иммунитет, организм становится восприимчив к разной патогенной и условно-патогенной микрофлоре, что заканчивается развитием серьезных вторичных осложнений в виде инфекций органов дыхания и нарушением витаминного обмена с резким снижением ретинола и аскорбиновой кислоты.
Возбудитель предрасположен к покровным тканям – конъюнктиве, коже, слизистой ротовой полости, покровному эпителию органов дыхания. Очень редко диагностируется коревой энцефалит, при котором вирусы поражают головной мозг.
Классификация кори
Формы кори:
- типичная;
- атипичная:
- абортивная;
- митигированная и другие.
Периоды развития заболевания:
- инкубационный (латентный);
- продромальный:
- катаральная стадия;
- стадия высыпаний.
- период реконвалесценции.
Формы кори, различающиеся по тяжести течения:
- легкая форма;
- средней тяжести;
- тяжелая форма.
Симптомы кори
Длительности инкубационного периода колеблется в пределах 1–2 недель, иногда доходит до 17 дней. В случаях введения специфического иммуноглобулина удлиняется до 3 недель. Цикличность типичной формы кори делится на несколько периодов: катаральный, период высыпаний и выздоровления (реконвалесценции).
 Катаральный (продромальный) период протекает остро. Температура тела доходит до 38,8–40 0С и сопровождается ознобом. Нарастают проявления общей интоксикации – сильные боли в голове, выраженная слабость, разбитость, нарушение сна, отсутствие аппетита, раздражительность и т. д. Симптомы интоксикации у взрослых более выражены, у детей сглажены.
Катаральный (продромальный) период протекает остро. Температура тела доходит до 38,8–40 0С и сопровождается ознобом. Нарастают проявления общей интоксикации – сильные боли в голове, выраженная слабость, разбитость, нарушение сна, отсутствие аппетита, раздражительность и т. д. Симптомы интоксикации у взрослых более выражены, у детей сглажены.
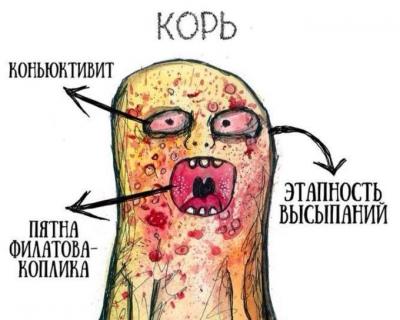
Первыми признаком болезни является сильный насморк, сопровождающийся обильными серозными либо серозно-гнойными выделениями. Катаральное поражение слизистой разных частей глотки проявляется сухим «лающим» кашлем, осиплостью голоса, иногда стенозом гортани. Одновременно развивается воспаление конъюнктивы глаз (конъюнктивит) с гиперемией и выраженным отеком век. Из-за гнойного отделяемого из глаз больной часто с трудом разлепляет веки по утрам. Появляется жжение и зуд в глазах, слезотечение, светобоязнь.
У детей преобладают симптомы катарального воспаления. При осмотре глотки отмечается зернистость задней стенки и выраженная гиперемия зева. Лицо одутловатое. На фоне покраснения конъюнктив видны геморрагии (кровоизлияния) в сетчатку глаза. У взрослых на первое место выходят признаки регионального лимфаденита и поражения дыхательных путей. Лимфоузлы, чаще шейные, увеличены и болезненны при пальпации. При аускультации легких дыхание жесткое, слышны сухие хрипы. В некоторых случаях к вышеперечисленным признакам присоединяются проявления диспепсического расстройства – тошнота, жидкий стул, отрыжка или изжога.
Примерно на 2 либо 3 день первая волна лихорадки спадает, температура снижается и больной испытывает облегчение, но на следующий день она вновь резко повышается, усугубляя интоксикацию и катаральные явления. На слизистой щек в районе коренных зубов (реже на деснах и губах) появляются пятнышки Вельского–Филатова – Коплика, представляющие собой мелкие белесые образования, похожие на крупинки манки, с красной каймой по периметру. Они являются патогномичным признаком кори.
Одновременно со специфическими пятнами или до их появления на слизистой мягкого и части твердого неба формируется коревая энантема – пятнышки красного цвета, каждое из которых не превышает величину головки булавки. Сливаясь через 1 или 2 дня с момента появления, они перестают быть заметными на фоне общего покраснения.
Катаральная стадия длится у детей не дольше 3–5 дней, у взрослых – не больше недели.
Период высыпаний сменяет катаральный. Коревая сыпь на коже – характерный признак этого периода. Она изначально появляется за ушами и на коже головы в районе роста волос, распространяясь на лицо, область шеи и грудь. На второй день сыпью покрывается кожа плеч, рук, спины, живота, на третий – нижних конечностей, включая пальцы, а на лице бледнеет. Такая последовательность распространения сыпи, характерная для кори, является значимым критерием для дифференциальной диагностики.
Пятнисто-папулезная экзантема более выражена у взрослых, чем у детей. Имеет склонность к сливанию и приобретению геморрагического характера при тяжелом течении болезни.
Период высыпаний считается разгаром кори. На фоне появления кожной сыпи лихорадка становится максимально выраженной, симптомы интоксикации усугубляются, катаральная симптоматика усиливается. При обследовании больного обнаруживается артериальная гипотензия, тахикардия, признаки бронхита и/или трахеобронхита.
Период реконвалесценции или пигментации наступает примерно через 8–10 суток от начала болезни, у взрослых на несколько дней позднее. Температура тела нормализуется, признаки катарального воспаления постепенно исчезают. Кожные высыпания регрессируют в порядке их появления. На их месте остаются пигментированные участки, полностью исчезающие через 5–7 дней, но с оставлением после себя временного отрубевидного шелушения, особенно на лице. Больной чувствует себя удовлетворительно.
В этом периоде часто развивается астенический синдром, проявляющийся симптомами неврологических расстройств – снижением тонуса мышц и кожных рефлексов, тремором головы и/или рук. Возможны эпизоды судорог. Эти явления преходящие.
Митигированная корь является одной из атипичных клинических форм инфекции. Такой вариант кори диагностируется у людей, ранее переболевших этой инфекцией либо прошедших пассивную или активную иммунизацию. Существенные отличия от типичной формы:
- более длительная инкубация;
- укороченный период катаральных явлений;
- отсутствие высыпаний Вельского–Филатова – Коплика;
- полное отсутствие или минимальная выраженность признаков интоксикации;
- малое количество элементов сыпи;
- нетипичная последовательность высыпаний: экзантематозная сыпь может появиться либо сразу на коже всего тела, либо в обратной последовательности – по восходящей от нижних конечностей к лицу.
Абортивная корь – еще один вариант атипичной формы болезни. Начало схоже с типичной корью, но симптоматика стихает уже на 2–3 день. Фебрильная температура держится в первый день высыпаний. Сыпь локализуется только на коже лица и туловища.
При гипертоксической кори резко выражена интоксикация. Геморрагический вариант атипичной кори проявляется гематурией, множественными кровоизлияниями в слизистые и кожу, стулом с примесью крови.
Субклинические формы инфекции выявляются лишь при серологических исследованиях парных сывороток крови.
Осложнения и возможные последствия кори
Различные последствия возникают вследствие ослабления иммунитета, из-за чего вирусная инфекция осложняется присоединившейся бактериальной. В больных корью часто диагностируется вторичная бактериальная пневмония. Редки, но возможны стоматиты.
Другие характерные осложнения со стороны дыхательных органов:
- назофарингит;
- синусит;
- ларинготрахеобранхит;
- ангина;
- плеврит;
- бронхит;
- отит;
- трахеит;
- трахеобронхит;
- ларингит;
- стеноз гортани.

Со стороны органов пищеварения:
- энтероколит с дисфункцией кишечника;
- коревой гепатит.
Со стороны лимфатической системы:
- лимфаденопатия;
- мезентериальный лимфаденит.
Наибольшую опасность представляет поражение нервной системы. Инфекция может привести к развитию менингоэнцефалита или менингита, а также полиневрита. Воспалительное поражение головного мозга – энцефалит – у детей может сопровождаться судорогами, гиперкинезами, прогрессирующим нарушением зрения, параличами.
Редчайшим, но очень опасным осложнением является подострый склерозирующий панэнцефалит, характеризующийся прогрессирующим течением с летальным исходом.
Диагностика кори
При типичной форме кори установка диагноза не представляет затруднений, основывается на характерной клинической картине и эпидемиологических данных.
Лабораторная диагностика:
- Клинический анализ крови. Для вирусной инфекции характерно снижение количества лейкоцитов (лейкопения) и лимфоцитов (лимфопения) в единице объема крови. При осложнении бактериального характера выявляется повышение числа лейкоцитов (лейкоцитоз), нейтрофильных гранулоцитов (нейтрофилез) и СОЭ.
- Иммунологический метод – РПГА (реакция прямой гемагглютинации) – необходим для обнаружения противокоревых антител.
- Реакция торможения агглютинации (РТГА) – специфический диагностический тест, позволяющий в зависимости от роста титров коревых антител, подтвердить диагноз.
-
 Серологическое исследование для обнаружения антител к самому вирусу или его компонентам.
Серологическое исследование для обнаружения антител к самому вирусу или его компонентам. - Иммуноферментный анализ (ИФА) – иммунологическое исследование, помогающее обнаружить антитела к вирусу. При остром процессе обнаруживается повышение специфических иммуноглобулинов IgM, при хроническом или ранее перенесенной инфекции – в наличии антитела IgG.
- Методы иммунофлуоресценции (МФА) – иммунофлуоресцентное исследование различными методами для количественного и качественного определения антител и антигенов.
Бактериологический анализ смыва с носоглотки и серологические исследования в клинической практике применяются редко, так как их результаты ретроспективного характера.
В зависимости от осложнений назначают дополнительные инструментальные исследования. При подозрении на пневмонию необходим рентген легких, при менингите – люмбальная пункция, поражении мозга – электроэнцефалография или реоэнцефалография головного мозга.
Лечение кори
Корь в большинстве случаев лечится амбулаторно. Госпитализация в инфекционное отделение требуется при тяжелом течении болезни с осложнениями. Соблюдение постельного режима необходимо на протяжении всего периода лихорадки и в следующие двое суток после нормализации температуры.
Специфическая этиотропная терапия до настоящего времени не разработана. Лечение проводят симптоматическое, направленное на купирование проявлений болезни и предотвращение развития осложнений. Интоксикацию при легком течении заболевания снимают обильным питьем. В условиях стационара проводят дезинтоксикационную терапию с внутривенным введением солевых и поляризующих растворов.
Для понижения температуры используют жаропонижающие и нестероидные противовоспалительные средства. Снять кожный зуд и раздражение помогают антигистаминные препараты. Витамины необходимы для восполнения их дефицита. Прием противовирусных средств с первых дней болезни значительно улучшают ее течение. При угрозе присоединения бактериальной инфекции или уже начавшейся пневмонии, ларингите, бронхите или других воспалениях дыхательных путей обязательно назначают курс антибиотиков широкого спектра активности. Катаральные проявления снимаются муколитиками и противовоспалительными аэрозолями. При конъюнктивите к лечению добавляют глазные капли.
Больной должен соблюдать гигиену глаз, рта и всего тела. Глаза промывать фурацилином, крепким чаем или слабым раствором пищевой соды, а зев и всю полость рта хлоргексидином или другим антисептиком. При воспалении гортани, сопровождающимся стенозом, или коревом энцефалите требуются большие дозы кортикостероидов.
Профилактика кори

Самой надежной профилактикой кори является плановая вакцинация живой коревой вакциной, проводимая в соответствии с разработанным календарем прививок, для создания активного иммунитета против вирусов кори. По плану первая комбинированная вакцинация сразу против трех инфекционных болезней – паротита, кори и краснухи – проводится годовалым малышам, когда перестает действовать пассивный (врожденный) иммунитет, переданный им через плаценту от матери.
Разрешается введение ассоциированных вакцин против этих инфекций в один день с прививкой против дифтерии, полиомиелита, столбняка, гепатита В, ветряной оспы и т. д. Вопрос об одновременной вакцинации решается врачом-педиатром для каждого ребенка индивидуально, исходя из состояния его здоровья.
Следующая прививка (ревакцинация) делается детям в 6-летнем возрасте перед началом посещения школы. Подросткам до 17 лет включительно и взрослым до 35 лет, не прививавшимся и не болевшим ранее, также вводится вакцина против кори. По инструкции положено сделать две прививки, интервал между которыми не должен быть менее 3 месяцев. Людям, находящимся в зоне эпидемической вспышки и ранее не привитым, показана обязательная вакцинация независимо от их возраста.
Источник
Особенности диагностики, течения и лечения кори у взрослых
* статья напечатана в сокращенном варианте. Только самое важное для сотрудников 03.
Корь — высококонтагиозная антропонозная вирусная инфекция с аспирационным механизмом передачи возбудителя. Характеризуется лихорадочным, интоксикационным и экзантемным синдромами, наличием катаральных явлений, энантемы и нередко протекает с первичными и/или вторичными осложнениями. Возбудителем кори является РНК-геномный вирус, относящийся к семейству парамиксовирусов. Возбудитель нестойкий в окружающей среде, но он может сохраняться живым в течение нескольких часов в аэрозолях. По своей эпидемиологии корь является типичной капельной инфекцией. Источником инфекции служат больные люди. Наибольшую опасность в плане передачи инфекции представляют пациенты в катаральном периоде (в среднем за 4 дня до появления высыпаний и до 5-го дня от появления сыпи). Инкубационный период при кори составляет чаще всего 10–14 дней.
Одной из самых опасных вирусных инфекций для взрослых является корь, индекс контагиозности (заболеваемость после контакта с возбудителем) которой равен 90–95%, и заболевание переносится взрослыми значительно тяжелее, чем детьми. В начале кори доминирует поражение клеток эпителия дыхательных путей с развитием соответствующих клинических проявлений. Вирус кори, находясь в слизистой оболочке верхних дыхательных путей и в носоглоточной слизи, выделяется из организма при кашле, чихании, разговоре и даже дыхании в форме мельчайших капелек аэрозоля. Симптомы кори проявляются не сразу после заражения. Классическое клиническое течение кори разделяется на периоды: инкубационный (от 7 до 21 дня), катаральный (появляются первые симптомы кори: повышается температура тела, кашель, насморк) и периоды высыпаний, пигментации и выздоровления (реконвалесценции) [3].
Первыми проявлениями кори (продромальная стадия) являются неспецифические симптомы: лихорадка, кашель, насморк, конъюнктивит.
В конце продромального периода на слизистой щек появляются пятна Бельского–Филатова–Коплика, являющиеся специфичными для кори. Они имеют вид серо-белых крупинок, окруженных гиперемией, расположенных на уровне вторых моляров. Эти элементы сыпи сохраняются в течение нескольких дней, они начинают исчезать при появлении высыпаний на коже.
Для высыпаний при кори характерна этапность: сначала сыпь появляется на лице, за ушами, на волосистой части головы, затем переходит на туловище и руки, после чего распространяется на ноги. Морфологически высыпания имеют эритематозный, пятнисто-папулезный вид. Сыпь сохраняется до 5 дней, затем она угасает, оставляя после себя пигментации, исчезающие в течение 2–3 недель. Одновременно с пигментацией появляется отрубевидное шелушение, наиболее выраженное на лице и туловище.
Корь может иметь типичные или атипичные проявления. К атипичным относят:
- Стертую форму. В этом случае заболевание проходит в очень легкой форме, без выраженных специфических клинических проявлений. Пациенты отмечают небольшое повышение температуры тела, симптомы простуды (першение в горле, кашель, слабость). Иногда стертая форма заболевания возникает после прививки от кори или введения гамма-глобулина.
- Геморрагическую форму, когда заболевание сопровождается множественными кровоизлияниями на кожных покровах, примесью крови в моче и стуле. Вследствие геморрагической формы нередко случается летальный исход из-за большой потери крови. При своевременной госпитализации в стационар и правильном лечении прогноз заболевания благоприятный.
- Гипертоксическую форму, которая возникает на фоне выраженной интоксикации организма и проявляется температурой до 40 °C и выше, симптомами менингоэнцефалита, сердечной и дыхательной недостаточности [3].
Атипичные проявления у взрослых встречаются чаще. Течение кори у взрослых имеет свои особенности: более выражен интоксикационный синдром (слабость, потливость, сонливость, заторможенность); из катаральных явлений (заложенность носа, явления конъюнктивита, кашель, першение и дискомфорт в горле) преобладает чаще сухой кашель и имеет место нарушение этапности высыпаний.
Особенностью взаимодействия вируса кори и иммунной системы организма человека является развитие транзиторного вторичного иммунодефицита [5], что предполагает высокий риск возникновения тяжелых осложнений (бактериальной и/или вирусной этиологии), которые могут носить деструктивный характер. Чаще возникают острые и хронические заболевания ЛОР-органов, наиболее частым из которых является средний отит, встречающийся у 7–9% заболевших; поражения пищеварительной системы (энтероколит, диарея, гепатит, панкреатит) и мочевыделительной системы (пиелонефрит, цистит, гломерулонефрит), а также заболевания центральной нервной системы, чаще протекающие в виде острых инфекционных и постинфекционных энцефалитов с частотой 0,01–0,02%. Наблюдаются осложнения в виде инфекционной патологии нижних дыхательных путей, где пневмонии имеют место у 1–6% пациентов и могут быть как вирусной, так и бактериальной этиологии. Такие симптомы, как постоянная немотивированная слабость, головные боли, наличие сухого кашля, изменения аускультативной картины, длительная лихорадка и повторное повышение температуры позволяют насторожиться в отношении наличия воспаления легких.
Специфического лечения кори не существует, поэтому терапия этого инфекционного заболевания направлена на облегчение состояния больного и борьбу с вторичными инфекциями, осложнениями. Пациенту назначают жаропонижающие лекарственные препараты для снижения температуры, устранения симптомов интоксикации и воспаления.
Для этиотропной терапии рекомендуется применять интерфероны (интерферон-альфа) и иммуноглобулин человека нормальный при тяжелых формах инфекции. Для дезинтоксикационной терапии при среднетяжелых и тяжелых формах показаны растворы электролитов, для легкого течения используется оральная регидратация. Симптоматическая терапия направлена на купирование симптомов (деконгестанты, противокашлевые и отхаркивающие средства, жаропонижающие средства, антигистаминная терапия).
При развитии осложнений проводится терапия, направленная на их предотвращение, в т. ч. антибактериальная терапия [6]. Такие группы антимикробных препаратов, как макролиды и фторхинолоны III и IV поколений, являются предпочтительными в отношении пневмоний, вызванных микоплазменной и хламидийной инфекциями, в то время как бактериальные пневмонии (стрептококковая, стафилококковая и др.) при кори успешно поддаются лечению бета-лактамными антибиотиками [6, 7].
При изоляции больного на дому обязательна ежедневная влажная уборка, по возможности, максимальное ограничение контакта больного с членами семьи, запрет на посещение больного родственниками или знакомыми. Все контактные подлежат медицинскому наблюдению до 21 дня с момента выявления больного [10].
Госпитализация больных проводится в случае тяжелого течения заболевания и по эпидемическим показаниям (лица, проживающие в общежитиях, гостиницах, хостелах и др., декретированные группы лиц). Больные госпитализируются в отдельный бокс и подлежат строгому постельному режиму. Лица, госпитализированные в стационар, подлежат выписке не ранее чем через 5 дней с момента появления сыпи. Медперсонал, контактирующий с больным корью, обязан перед посещением бокса соблюдать все меры безопасности: быть привитыми либо иметь высокий защитный титр антител, обязательно ношение шапочки, перчаток, масок и специальной медицинской одежды.
После выписки из стационара либо лечения в условиях изоляции дома, больные подлежат обязательному диспансерному учету по месту прикрепления к поликлинике сроком на 1 месяц. Кратность обязательных контрольных обследований врачом составляет 1 раз в две недели.
Общеизвестно, что самым важным и эффективным способом профилактики кори является прививка. Главным и единственно правильным методом профилактики заболевания является активная иммунизация. Качественная вакцинация, проведенная по срокам Национального календаря прививок с соблюдением всех норм, и регулярная ревакцинация, нарастание защитных титров антител приводят к невозможности заражения инфекцией, а лица, привитые однократно, как правило, переносят легкую или атипичную форму заболевания [11, 12].
Вакцину прививают детям, не болевшим корью, с 12-месячного возраста. Ревакцинацию проводят однократно в 6 лет, перед поступлением в школу. Иммунизации против кори подлежат также подростки и взрослые до 35 лет, не болевшие, не привитые и привитые однократно, не имеющие сведений о профилактических прививках против кори. Продолжительность поствакцинального иммунитета до 8–10 лет [13]. Рекомендуется проводить каждые 10 лет ревакцинацию пациентам с низким титром защитных антител.
В Российской Федерации разрешено применение ЖКВ Рувакс («Авентис-Пастер», Франция), комплексной вакцины против кори, краснухи и паротита М-М-Р II («Мерк Шарп Доум», США), Приорикс («ГлаксоСмитКляйн», Англия) и др.
Пассивная профилактика кори у взрослых осуществляется введением иммуноглобулина, который получают из плазмы доноров. Для наибольшей эффективности препарат вводят не позднее чем через 72 часа после контакта с больным. Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным в течение первых 72 часов с момента выявления больного (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках.
И. А. Иванова*, 1
Ж. Б. Понежева*, доктор медицинских наук
М. С. Козлова**
Е. Т. Вдовина**, кандидат медицинских наук
Н. А. Цветкова**, доктор медицинских наук, профессор
* ФБУН ЦНИИЭ Роспотребнадзора, Москва
** ГБУЗ ИКБ № 2 ДЗМ, Москва
Источник


