Ингаляционные кортикостероиды в терапии бронхиальной астмы
Бронхиальная астма – заболевание дыхательных путей, неуклонно прогрессирующее и, как правило, развивающееся в детском возрасте вследствие воздействия различных факторов аллергической, инфекционной и генетической природы. Это обуславливает актуальность профилактических методов и необходимость лечения бронхиальной астмы у взрослых и детей.
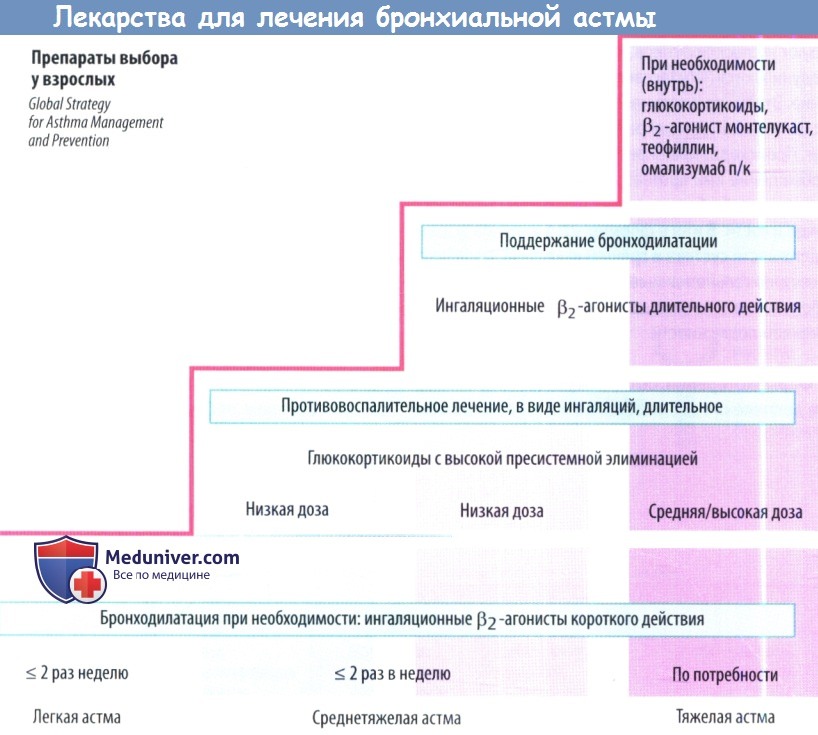
Базисная ступенчатая терапия у взрослых
Лечение бронхиальной астмы основывается и зависит от уровня контроля заболевания, а не от степени его тяжести, которая со временем может меняться вследствие проводимой терапии. Контроль заболевания состоит из двух составляющих: контроль симптоматики и минимизация рисков обострения. Однако у пациентов с разным уровнем контроля заболевания степень тяжести является ориентиром в назначении базисной терапии бронхиальной астмы.
Базисная терапия необходима для уменьшения числа обострений и госпитализации больных по поводу неконтролируемого течения бронхиальной астмы.
Объем базисной терапии определяется индивидуально и имеет ступенчатый подход. Выделяют 5 ступеней лечения бронхиальной астмы. Каждая ступень имеет вариант предпочтительной терапии и альтернативные методы.
Как лечить в домашних условиях
Лечение астмы в домашних условиях у взрослых возможно при полном соблюдении схемы терапии. То, как лечить это заболевание у взрослых, определяется назначением врача. Неэффективность лечения в таком случае может быть обусловлена отсутствием техники использования ингалятора от астмы. Это объясняется тем, что лекарство от бронхиальной астмы не попадает в дыхательные пути и не способно оказывать необходимый лечебный эффект.
При ухудшении симптомов и утяжелении состояния пациента, лечащегося в домашних условиях, необходима консультация врача для оценки течения заболевания и назначения эффективной терапии.
Обзор препаратов
Для лечения бронхиальной астмы используется широкий спектр препаратов. Их комбинации и дозы подбираются врачом, учитывая динамику болезни и состояние пациента.
Применение ИГКС в виде ингаляторов (спреев)
Ингаляционные глюкокортикостероиды (ИГКС) являются наиболее эффективными препаратами в базисной терапии бронхиальной астмы. ИГКС способны уменьшать выраженность симптомов, улучшать внешнее дыхание и минимизировать явления гиперреактивности бронхов.
В клинической практике широко используются следующие препараты:
· Будесонид;
· Флунизолид;
· Беклометазона дипропионат;
· Флутиказона пропионат.
Механизм действия глюкокортикоидов при бронхиальной астме основан на их противовоспалительном эффекте. С помощью ингаляторов, используемых при бронхиальной астме, молекулы глюкокортикостероидов оказываются на эпителии дыхательных путей. Далее они проникают через мембрану и оказываются в участке, где происходят реакции, стимулирующие выделение противовоспалительных молекул.
Названия некоторых ингаляторов, применяемых при астме:
· Будиэйр;
· Фостер;
· Сальмекорт.
Клинический эффект глюкокортикостероидов достигается при назначении различных доз и зависит от степени заболевания. Низкие дозы ИГКС уменьшают частоту обострений, улучшают показатели внешнего дыхания, снижают воспалительные процессы и гиперреактивность дыхательных путей. Высокие же дозы ИГКС используются для снижения бронхиальной гиперреактивности и лучшего контроля за течением заболевания.
Антилейкотриеновые
Антилейкотриеновые препараты для лечения бронхиальной астмы ингибируют рецепторы цистеиниловых лейкотриенов у эозинофилов и нейтрофилов. Это обуславливает их противовоспалительный эффект. Также они обладают бронхорасширяющим действием. Особенно широкое применение эту группа препаратов нашла при аспириновой бронхиальной астме, при полипозных риносинуситах.
Применение антилейкотриеновых препаратов при бронхиальной астме способствует уменьшению назначаемых доз ингаляционных глюкокортикостероидов.
Бронхолитики (Эуфиллин и другие)
Бронхолитики при бронхиальной астме широко применяются с целью устранения бронхоспазма. Бронхолитические препараты выпускаются в форме ингаляторов, спреев, сиропов, растворов и таблеток от бронхиальной астмы.
К фармакологическим группам, которые обладают бронхолитическим эффектом, относят:
· агонисты бета-2 адренорецепторов, которые подразделяются на агонисты короткого и длительного действия (формотерол и сальметерол);
· антагонисты М-холинорецепторов;
· адреналин;
· миотропные спазмолитики;
· глауцин.
Эуфиллин, ингибитор фосфодиэстеразы, также активно используется при этом заболевании, он расслабляет мускулатуру бронхов, купирует спазм бронхов, оказывает стимулирующее влияние на сокращение диафрагмы и дыхательный центр. К тому же, применение эуфиллина приводит к нормализации функции дыхания и насыщения кислородом крови.
Невозможно выделить лучшие таблетки для лечения бронхиальной астмы, список препаратов составляется врачом исходя из текущего состояния болеющего человека.
Глюкокортикоиды (Преднизолон и другие)
В группе глюкокортикоидов активно используется преднизолон. Он не обладает бронхорасширяющим действием, но оказывает сильный противовоспалительный эффект. Глюкокортикоиды назначаются при приступах, при которых лечение бронходилататорами неэффективно. Действие преднизолона наступает не сразу – оно развивается в течение 6 часов после приема препарата.
Доза преднизолона составляет до 40 мг в сутки. Ее снижение должно происходить постепенно, поскольку в противном случае риск возникновения обострений будет высок.
Кромоны
Кромоны – препараты, используемые при бронхиальной астме и оказывающие противовоспалительное действие. Более широкое применение эту группа лекарственных средств нашла в педиатрической практике благодаря их безопасности и минимальных побочных эффектах. Кромоны используется в виде ингаляций и спрея от бронхиальной астмы. При бронхообструктивном синдроме перед применением рекомендуется назначение бета-2 агонистов короткого типа действия.
Кашель при астме возникает на фоне экспираторной одышки и купируется вместе с бронхиальным спазмом рассмотренными выше препаратами. Лечить кашель, не связанный с приступом, следует исходя из его природы с применением антибиотиков, муколитических, противокашлевых и других средств.
Список самых эффективных лекарств
Список самых эффективных лекарств от бронхиальной астмы представлен ниже:
1. Омализумаб – препарат, представленный моноклональными антителами. Он способен обеспечивать лечение астмы без гормонов даже при тяжелом течении заболевания у взрослых. Применение омализумаба позволяет успешно контролировать симптомы бронхиальной астмы.
2. Зафирлукаст – препарат, оказывающий противовоспалительное и бронхорасширяющее действие. Механизм действия Зафирлукаста основан на блокировании лейкотриеновых рецепторов и профилактики сокращений бронхов. Основные показания к назначению: астма легкой и средней степени тяжести.
3. Будесонид – глюкокортикостероид, обладающий противовоспалительным антиаллергическим действием. Будесонид при астме применяется в ингаляционной форме.
4. Атровент (ипратропия бромид) – ингаляционный холинолитик, оказывающий бронходилатирующий эффект. Механизм действия основан на ингибировании рецепторов мускулатуры трахеобронхиального дерева и подавлении рефлекторной бронхоконстрикции.
При бронхиальной астме больные без подтвержденной инвалидности могут рассчитывать на бесплатные лекарства. Условия их предоставления меняются со временем, а также зависят от региона проживания, поэтому вопрос об их получении следует адресовать врачу.
Немедикаментозные методы
Немедикаментозное лечение бронхиальной астмы выступает в качестве дополнения к основному лечению и, как правило, назначается лечащим врачом при наличии показаний. Процедуры подбираются индивидуально и согласно рекомендациям специалиста.
Массаж
Массаж при бронхиальной астме способствует улучшению кровообращения, активируется работа дыхательных мышц и увеличивается насыщаемость тканей кислородом. Также массаж способствует устранению застойных явлений в легких и улучшению проходимости в дыхательных путях при обструктивном синдроме.
Сеансы массажа рекомендуется проводить в межприступные периоды. Однако, как и любой метод, массаж имеет противопоказания.
Физиотерапия
Физиотерапия при бронхиальной астме представлена различными методами, которые варьируют в зависимости от периода заболевания. Так, например, во время обострения астмы с использованием ультразвука можно проводить аэрозольную терапию. Помимо этого, используют и электроаэрозольтерапию.
Аэрозольные ингаляции проводят с эуфиллином, гепарином, прополисом, атропином.
С целью восстановления проходимости бронхов применяют электрофорез бронхолитиков на межлопаточную область.
К неспецифическим методам относят ультрафиолетовое облучение с целью повышения резистентности иммунной системы организма.
В межприступный период применяют электрофорез ионов кальция, а также фонофорез гидрокортизона на сегментарные зоны грудной клетки.
На сегодняшний день в лечении бронхиальной астмы доказали свою эффективность магнитотерапия и ультразвук низких частот.
Санаторно-курортное лечение
Санаторно-курортное лечение при бронхиальной астме представляет из себя сочетание климатической терапии, талассо- и бальнеотерапии. Санатории расположены в Крыму, Кисловодске, Горном Алтае и пользуются популярностью среди пациентов с заболеваниями органов дыхания. Реабилитацию в таких центрах проходят только те больные, которые находятся в фазе стойкой ремиссии, и те, кто прошел тщательное обследование.
Однако стоит учитывать тот факт, что пациенту требуется время к адаптации к климатическим условиям, поэтому при выборе санатория врач должен предпочитать курорты с климатом близким к тому, в котором привык жить пациент.
Народные средства
Применение народных средств не имеет особой эффективности и оказывает лишь минимальное влияние. Самым эффективным народным средством лечения бронхиальной астмы считается фитотерапия. Она предполагает использование лекарственных растений в виде ингаляций и в таблетированных формах.
· сок чеснока можно использовать для аэрозольных ингаляций;
· чай из ягод и листьев брусники;
· отвар из ягод калины и меда.
Фитотерапия имеет ряд побочных эффектов (аллергические реакции) и противопоказаний, что требует обязательной консультации специалиста перед применением.
Дыхательная гимнастика
Дыхательная гимнастика относится к лечебной физкультуре и включает в себя выполнение упражнений, сопровождающихся задержкой дыхания.
Цель этого метода – купирование и профилактика приступа бронхиальной астмы.
Диета
Диета при бронхиальной астме не имеет особых отличий от питания здорового человека. Однако врачи рекомендуют придерживаться определенных принципов в составлении своего рациона:
1. Ограничение суточного потребления соли.
2. Потребление в сутки достаточного количества жидкости (не менее 1,5 л).
3. Ограничение потребления жирной, жареной и острой пищи.
4. Предпочтение отдается приготовленной на пару и вареной еде.
5. Рекомендуется принимать пищу маленькими порциями много раз в день (5-6 раз).
6. Питание должно быть сбалансировано по белкам, жирам и углеводам.
7. В рационе должны присутствовать, как овощи и фрукты, так и мясо с рыбой.
Помощь при приступе
Астматический статус – состояние, характеризующееся приступом затяжного течения астмы, которое не купируется бронхолитиками в течении нескольких часов. Для того чтобы лечить бронхиальную астму в таком случае, важно помнить, что цель помощи, оказываемой при обострении бронхиальной астмы – ограничение действия триггера и купирование приступа удушья.
Препараты, используемые для лечения приступа бронхиальной астмы у взрослых, предпочтительно использовать в виде ингаляций или инфузионных вливаний.
Бронхолитическая терапия при приступе представлена бета-2 агонистами быстрого действия. Далее через час наблюдают за состоянием пациента и при купировании симптомов продолжают применение бета-2 агониста в течение каждых 3 часов на протяжении суток или 2 дней.
При средней степени тяжести увеличивают дозы ингаляционных глюкокортикостероидов, присоединяют их пероральные формы, ингаляционный холинолитик и продолжают терапию бета-2 агонистами также каждые 3 часа в течение 1-2 дней.
При тяжелой степени тяжести также добавляют пероральную и ингаляционную формы глюкокортикостероидов в более высоких дозах. Показана госпитализация в стационарное отделение.
При астматическом статусе пациента в экстренном порядке госпитализируют в отделение реанимации и начинают немедленное проведение интенсивной терапии:
1. Срочно вводят внутривенно системные глюкокортикостероиды (преднизолон), а ингаляционные – через небулайзер.
2. Эпинефрин (адреналин) вводится подкожно или внутримышечно при угрозе остановки дыхания.
3. Искусственную вентиляцию легких и реанимационные мероприятия проводят при наличии клинических показаний к этим процедурам.
Можно ли вылечить эту болезнь
Бронхиальная астма – заболевание дыхательных путей, не поддающееся полному излечению. Лекарства при бронхиальной астме используются для облегчения симптомов.
Возможности современной медицины ограничены способностью минимизации факторов риска, смягчения симптоматики и улучшения качества здоровья и жизни пациента.
Особое значение имеют превентивные методы как у детей, так и у взрослых людей. В детском возрасте они направлены на устранение факторов риска и первичное развитие астмы.
Заключение
Бронхиальная астма – воспалительное заболевание, имеющее аллергический, инфекционный и неинфекционный генез в зависимости от этиологического фактора.
Лечение бронхиальной астмы предполагает использование как медикаментозных, так и немедикаментозных методов.
Тяжесть течения и клиническая картина заболевания определяют врачебную тактику и необходимый объем терапии для пациента.
Если Вам понравилась статья пожалуйста поставьте Лайк и подпишитесь на канал, чтобы не пропустить новый материал!
Информация, размещенная на канале Дзен, носит ознакомительный характер. Обязательно проконсультируйтесь со специалистом.
Источник
Кортикостероиды применяют
при среднетяжелом течении бронхиальной астмы (ингаляционно), а также при длительном бронхоспазме и астматическом статусе (внутрь и в/в).
Кортикостероиды непосредственно не расширяют бронхи. Механизм их действия
до конца не изучен, однако предполагается, что они повышают реактивность бета-адренорецепторов , а также ингибируют
фосфолипазу A2 . Снижение активности
фосфолипазы A2 приводит к угнетению продукции метаболитов арахидоновой кислоты —
лейкотриенов , тромбоксанов и простагландинов .
Дозы, свойства и побочные
действия разных кортикостероидов приведены в гл. »
АЛЛЕРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ: ЛЕЧЕНИЕ «.
Показания к применению и
дозы:
— При приступах бронхиальной астмы
кортикостероиды применяются в тех случаях, когда неэффективны бронходилататоры . Кортикостероиды
обычно назначают внутрь, например преднизон ,
40-60 мг 1 раз в сутки (или в несколько приемов) в течение 3-7 суток. Доза
для детей — 1-2 мг/кг/сут. Отменяют препарат постепенно, также в течение
3-7 сут. При тяжелых приступах бронхиальной астмы и астматическом статусе
кортикостероиды вводят в/в. Раннее применение кортикостероидов быстро
устраняют гипоксемию . Рекомендуемая
доза гидрокортизона для взрослых — 200
мг в/в каждые 4-6 ч, для детей — 4-6 мг/кг в/в каждые 4-6 ч; доза метилпреднизолона для взрослых — 40-80 мг
в/в каждые 6-8 ч, для детей — 1 мг/кг в/в каждые 6-8 ч. Если в течение 24 ч
после начала лечения кортикостероидами улучшение не наступает, дозу
увеличивают. Максимальная доза метилпреднизолона для взрослых — 250 мг в/в
каждые 6 ч. Лечение высокими дозами кортикостероидов проводят под
постоянным контролем физиологических показателей, водного и электролитного
баланса.
— Ингаляционные
кортикостероиды почти не обладают системным действием, поскольку не
всасываются в бронхах. Они применяются самостоятельно или в комбинации с бронходилататорами при длительном
течении бронхиальной астмы. При среднетяжелом течении бронхиальной астмы
ингаляционные кортикостероиды применяют в низких дозах, например беклометазон , 2-4 вдоха (84-168 мкг) 2
раза в сутки, триамционолон , 2-4
вдоха (200-400 мкг) 2 раза в сутки, флунизолид
, 2 вдоха (500 мкг) 2 раза в сутки. Новый кортикостероид для ингаляционного
применения — будесонид назначают
взрослым в дозе 200-1600 мкг/сут, детям старше 6 лет — 200-400 мкг/сут.
Будесонид оказывает побочные действие реже, чем другие кортикостероиды,
однако в США он пока не разрешен к применению лечения бронхиальной астмы.
После каждого применения ингаляционных кортикостероидов во избежание першения в горле и
кандидоза рта рекомендуется полоскать рот и горло водой. Риск местных
побочных действий ингаляционных кортикостероидов уменьшается при применении
буферных насадок. Ингаляционные кортикостероиды в низких дозах в сочетании
с ингаляционными
бета2-адреностимуляторами можно применять для поддерживающего лечения
бронхиальной астмы легкого течения. Это позволяет уменьшить дозы
бета2-адреностимуляторов.
— При тяжелой бронхиальной астме, которая
сопровождается частыми приступами при физической нагрузке и ночью, дозу
ингаляционных кортикостероидов повышают до 4-6 вдохов 2-4 раза в сутки.
Ингаляционные кортикостироиды снижают потребность в кортикостироидах для
системного применения. Однако при тяжелых приступах бронхиальной астмы в
большинстве случаев все же приходится использовать кортикостироиды для
приема внутрь. Их назначают в больших дозах коротким курсом каждый день или
через день.
Побочные действия. Чаще всего ингаляционные кортикостероиды
вызывают першение в горле , охриплость и кандидоз рта , которые исчезают после
отмены препаратов или при снижении их дозы. При кандидозе назначают
суспензию нистатина для
полоскания, 400000-600000 ед. 3-4 раза в сутки. Применение буферных насадок
предотвращает оседание кортикостероидов в ротоглотке и существенно
уменьшает местные побочные действия.
Беклометазон , триамцинолон и флунизолид плохо всасываются в бронхах, поэтому
почти не вызывают угнетения функции
надпочечников . При замене кортикостероидов для системного применения
на ингаляционные, дозу препарата для системного применения снижают
постепенно, чтобы не вызвать острую
надпочечниковую недостаточность . При улучшении состояния на фоне
длительного лечения ингаляционными кортикостероидами их дозы обычно
уменьшают.
Назначение кортикостероидов для системного применения через
день, в отличие от ежедневного, вызывают улучшения при менее выраженном
угнетении функции надпочечников. При этом применяют препараты короткого
действия в достаточно низких дозах, на пример
преднизон в дозе не более 20 мг/сут внутрь через день. Препараты более
длительного действия, например
дексаметазон , вызывают угнетение функции надпочечников даже при таком
режиме приема. При необходимости ежедневного применения кортикостероиды
назначают в минимальных дозах, утром, 1 раз в сутки. После длительного
лечения дозу кортикостероидов снижают постепенно, например если применяется
преднизон , то на 1-5 мг каждые 1-4 нед. При
длительном лечении кортикостероидами больных регулярно обследуют для
раннего выявления осложнения.
Смотрите также:
Источник