Ипр при бронхиальной астме
Дата публикации: 20 сентября 2019.
Бронхиальная астма является серьезной проблемой здравоохранения во всем мире с увеличением распространенности заболевания. В городах Европейских стран распространенность БА составляет более 5% среди всего населения, но госпитализация с астматическим статусом – крайне редкое явление. Медицинская статистика свидетельствует о том, что в Республике Беларусь – 425 на 100тысяч населения, таким образом, БА болеет 44000 человек, что составляет 0,4% населения.
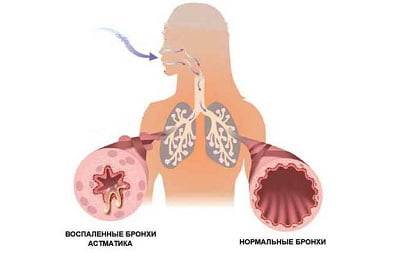
Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, сопровождающееся гиперреактивностью и вариабельной обструкцией бронхов, что проявляется эпизодами удушья, кашля или затрудненного дыхания.
Существует четыре компонента бронхиальной обструкции, каждый из которых связан с воспалительным процессом в бронхах:
- острая обструкция – обусловлена спазмом мышц;
- подострая – отеком слизистой оболочки дыхательных путей;
- хроническая – обструкцией бронхов, преимущественно их терминальных отделов, вязким секретом;
- необратимая – склеротическим процессом в стенке бронхов.
Согласно действующих законодательных и инструктивных положений для повышения качества лечения, профилактики инвалидности и ее утяжеления при бронхиальной астме формируются индивидуальные программы реабилитации ( ИПР), включающие мероприятия медицинского, профессионального и социального профиля. Поэтому вполне логичным и методологически оправданным будет соотнесение степеней тяжести БА, функциональных классов ( ФК) и реабилитационного потенциала ( РП) с формированием ИПР в рамках трех основных групп больных и инвалидов (БА с легким, средним и тяжелым течением).
По степени функциональных нарушений и реабилитационных возможностей при БА выделяют четыре реабилитационных функциональных класса.
1ФК нарушений определяется при бронхиальной астме легкого интермиттирующего течения без дыхательной недостаточности ( ДН ) с высоким РП, 11 ФК — при БА легкого персистирующего течения с ДН 1 и средним РП, 111 ФК – при БА среднетяжелого персистирующего течения с ДН 11, низким РП, 1 ФК – определяется при тяжелой персистирующей астме с выраженной ДН ( 11- 111), недостаточностью кровообращения и крайне низким РП. Больные с такими ФК нарушениями нуждаются кроме жизненно-необходимых лечебных мероприятий в мерах социально-бытовой реабилитации.
Для больных с ФК 1-111 нарушений в ИПР реабилитационные мероприятия должны быть предусмотрены в полном обьеме.
Медицинская реабилитация больных бронхиальной астмой представляет собой комплекс медикаментозных и немедикаментозных мероприятий, направленных на восстановление здоровья, предотвращение инвалидности, сохранение социального статуса больного. В понятие медицинской реабилитации при БА входят медикаментозное лечение, психотерапия, диета, физиотерапия, ИРТ, ЛФК, дыхательная гимнастика, обучение больного.
Цель восстановительного лечения: улучшение качества жизни, сохранение физической активности больного, вентиляционных способностей легких на уровне, наиболее близком к должным величинам. Достижение таких целей возможно при сочетании комплексного восстановительного лечения с обучением больного.
Трактовка хронического воспаления дыхательных путей как типичной характеристики бронхиальной астмы подчеркивает важность противовоспалительного лечения, в том числе и на самых ранних стадиях болезни. Противовоспалительные препараты: интал, тайлед и ингаляционные кортикостероиды ( будесонид, бекламетазон) – должны приниматься длительно. Существуют и комбинированные формы, содержащие кромолин- натрий и бронхорасширяющие средства ( интал- плюс, дитэк). Противовоспалительную терапию необходимо начинать тогда, когда — агонисты, принимаемые эпизодически, перестают адекватно контролировать симптомы бронхиальной астмы.
Использование противовоспалительных препаратов не дает немедленного бронходилатирующего эффекта, поэтому при наличии приступов необходимо их комбинировать с бронходилататорами. Антигистаминные препараты могут применятся на всех стадиях развития БА с целью стабилизации мембран тучных клеток и профилактики обострений. Симптоматическая медикаментозная терапия при тяжелой астме с необратимой обструкцией (11-111 ФК) включает использование антиагрегантов, спазмолитиков, сердечных гликозидов, диуретиков при наличии показаний.
Среди методов немедикаментозного лечения и реабилитации наиболее важным является элиминация причинных факторов, одной из задач является прекращение контакта с аллергеном, специфическая гипосенсибилизация.
Большое значение при бронхиальной астме имеет восстановление свободного экономичного дыхания. Поэтому дыхательная гимнастика является обязательным компонентом немедикаментозного лечения. Должны использоваться статические и динамические упражнения, из них наиболее важны диафрагмальное дыхание, тренировка дыхания с помощью создания положительного давления на выдохе, упражнения с форсированным удлиненным выдохом против сопротивления, звуковые упражнения, выдох через сомкнутые губы использование тренажеров Люкевича, Фролова, выдох в трубку, опущенную в сосуд с водой, надувание эластических емкостей (резиновых игрушек, волейбольных камер) и для улучшения дренирования бронхов применяют позиционный дренаж в сочетании с лечебной перкуссией вибрационным массажем грудной клетки, звуковой гимнастикой, стимуляцией продуктивного откашливания. Дыхательная гимнастика применяется на всех этапах реабилитации.
С помощью ИРТ достигается бронхолитический, муколитический и десенсибилизирующий эффекты. Метод применяется у больных при всех ФК, в том числе в приступный период. Курс 8-10 сеансов, но должны использоваться повторные курсы.
Методы аппаратной физиотерапии применяются у больных с бронхиальной астмой в период затихающего обострения и в период ремиссии и должны быть направлены на стимуляцию дыхания, коры надпочечников, рассасывание воспалительных и рубцово-склеротических изменений в бронхах. Используют такие методы как аэрозольтерапия, индуктотермия,
УВЧ- терапия, УЗТ по методикам ( на грудную клетку; на область надпочечников, селезенки – не гормонозависимый вариант бронхиальной астмы, в период когда сняты гормоны, для восстановления функции надпочечников), лазеротерапия, КВЧ-терапия ( рефлексогенные зоны, межлопаточная область), электросон, импульсные токи, Пемп на межлопаточную область, аппликации озокеритовые, грязевые, гальваногрязелечение в стадии затухающего обострения., сауна.
Одним из немедикаментозных методов лечения является метод спелеотерапии, основанный на использовании сухих аэрозолей хлорида натрия, напоминающий микроклимат пещер. Спелеотерапия обеспечивает как эффект элиминации, так и бронходилатации. Показан этот метод реабилитации в период затухающего обострения и в стадии ремиссии, повторяемость курса не ранее 6 месяцев.
Эффективность медикаментозных и немедикаментозных реабилитационных мероприятий значительно повышается, если они проводятся на фоне обучения больного самоконтролю за своим состоянием ( по программе астма-школы ). Больной должен владеть пикфлоуметрией – методом измерения пиковой скорости выдоха ( ПСВ ), то есть максимальной скорости воздуха во время форсированного выдоха после полного вдоха. Измерение ПСВ дает возможность больному реально оценить свое состояние и предпринять действия в тяжелых случаях: принять назначенные медикаменты, обратится к врачу при ПВС менее 150 л/мин или вызвать скорую помощь при ПВС менее 100 л/ мин. В астма — школе обучается правильно пользоваться ингаляторами, доступной информацией о сущности своего заболевания, медикаментах, их побочных влияниях; должен научится правильному поведению во время приступа, способам его купирования и предупреждения.
Своевременная и правильная оценка тяжести бронхиальной астмы на этапе формирования ИПР позволяет не только выбрать оптимальную тактику медикаментозного и физиотерапевтического лечения, но и своевременно и адекватно проводить мероприятия по профессиональной и социальной реабилитации.
Врач-реабилитолог отделения
медицинской реабилитации Вельгина О.А.
Источник
БА остается одним из самых тяжелых заболеваний бронхолегочной системы. В Республике Беларусь около 44000 пациентов БА, что составляет 0,4% населения. По данным Европейского общества пульмонологов, распространенность БА в России, как и в большинстве стран Европы, составляет 5–8% среди общей популяции, причем 20% из них страдают тяжелыми формами этого заболевания. В течении последних десятилетий во всем мире сохраняется тенденция к увеличению заболеваемости и смертности от БА. Поскольку наибольшая заболеваемость приходится на лиц трудоспособного возраста и заболевание часто приводит к инвалидизации, проблема БА является не только медицинской, но и социальной.
В 2002 г. Международным соглашением было определено, что БА — это хроническое воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и клеточные элементы. Хроническое воспаление вызывает сопутствующее повышение гиперактивности дыхательных путей, приводящее к повторяющимся эпизодам свистящих хрипов, одышки, ощущения стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с распространенной, но различной по выраженности бронхиальной обструкцией, которая часто является обратимой либо спонтанно, либо под влиянием лечения.
Структура нового определения БА основана на воспалении как базисной патологии и его связи с нарушением функции внешнего дыхания. Гиперреактивность дыхательных путей и бронхообструкция — два главных проявления вентиляционных нарушений при БА. Важным компонентом БА является повышенный ответ бронхов на экзогенные и эндогенные стимулы.
По степени функциональных нарушений и реабилитационных возможностей при БА выделяют четыре реабилитационных класса.
I ФК нарушений определяется при БА легкого интермиттирующего течения без дыхательной недостаточностью с высоким РП, II ФК — при легком персистирующем течении заболевания с дыхательной недостаточностью и средним РП, III ФК — при БА среднетяжелого персистирующего течения с дыхательной недостаточностью и низким РП, IV ФК определяется при тяжелой персистирующей астме с выраженной дыхательной недостаточностью (II–III ст.), недостаточностью кровообращения и крайне низким РП. Больные с IV ФК нарушений, кроме жизненно необходимых лечебных мероприятий, нуждаются в санаторном лечении и реабилитации. Для больных с I, II и III ФК нарушений в ИПР должны быть предусмотрены реабилитационные мероприятия в полном объеме. ФК у больных БА представлены в табл
Таблица
Функциональные классы нарушений у больных бронхиальной
астмой
| Показатели | I ФК | II ФК | III ФК |
| Частота симптомов удушья | 1–2 раза в неделю | Более 2-х раз в неделю | Частые |
| Частота ночных симптомов | Не более 2-х раз в месяц | Более 2-х раз в месяц | Частые |
| Наличие хронических симптомов в межприступном периоде | нет | Есть | Постоянные симптомы затруднения дыхания |
| Ограничение физической активности | нет | Есть | Значительно ограничена |
| ПСВ (ОФВ 1) | 80% и более | 60–79% | Менее 60% |
| Суточные колебания ПСВ (ОФВ 1) | Менее 20% | 20–30% | Более 30% |
| Обратимость бронхиальной обструкции | Обратимая обструкция | Частично обратимая | Чаще необратимая |
Степень выраженности патогенетических и клинических симптомов определяет тяжесть БА и функциональных нарушений. В связи с неоднозначной перспективой МР в разных ФК целесообразно выделение реабилитационных ФК с четкой оценкой возможностей восстановительного лечения.
МР больных БА представляет собой комплекс медикаментозных и немедикаментозных мероприятий, направленных на восстановление здоровья, предотвращение инвалидности, сохранение социального статуса больного. В понятие МР при БА входят медикаментозное лечение, физиотерапия, диета, ЛФК, дыхательная гимнастика, обучение больного.
Цель МР: улучшение качества жизни, сохранение физической активности больного, вентиляционных способностей легких на уровне, наиболее близком к должным величинам. Достижение этого возможно при сочетании комплексного лечения с ранней интеграцией МР и обучением больного.
После всестороннего обследования больного составляется ИПР с указанием сроков и методов восстановительного лечения, а также методов клинико-лабораторного и функционального контроля за эффективностью проводимых мероприятий. Программа реабилитации на поликлиническом этапе формируется с учетом рекомендаций, полученных на предыдущих этапах лечения (стационар, санаторий, профилакторий), с учетом общего самочувствия больного, сопутствующих заболеваний, особенностей его рабочей и жизненной среды. Рекомендуется направлять пациентов с БА на санаторный этап МР при достижении полной или частичной ремиссии заболевания. Противопоказания к санаторному этапу МР те же, что и для санаторно-курортного лечения.
Среди методов немедикаментозного восстановительного лечения наиболее важными является элиминация причинных факторов. Одной из задач является прекращение контакта с аллергеном, специфическая гипосенсибилизация.
В клинической практике хорошо известны ситуации, когда при наличии сопутствующей патологии, плохой переносимости, тахифилаксии, побочных эффектов или иных причин применение медикаментов является ограниченным или желательна их минимизация, что может быть решено путем включения в лечебно-реабилитационную программу средств физиотерапии. Наверное, правильным следует признать подход, основанный не на противопоставлении медикаментозной и немедикаментозной терапии БА, а на их разумном сочетании. Необходимо учитывать свойственное физическим факторам длительное последействие, а также немаловажный психологический аспект, связанный с «разрывом монотонности» хронического лечения и благоприятными ожиданиями больного, его определенным настроем на нетрадиционный для него вид лечения.
В настоящее время не найден ни один способ постоянного адекватного контроля БА, поэтому во всех случаях, кроме периодов устойчивой ремиссии, физические факторы применяют на фоне базисной медикаментозной терапии. Часть разработанных методик носят вспомогательный характер, позволяют решать только частные задачи. Другие оказывают комплексное действие, способны влиять на многие звенья патогенеза БА, на характер течения болезни и могут рассматриваться как модифицирующая стратегическая терапия.
Комплексное действие достигается физическими особенностями фактора, его проникающей способностью, адекватностью физическим процессам в организме и приложением его к регулирующим системам. Для того, чтобы физические факторы заняли достойное место в лечебных и реабилитационных программах при БА, важно аргументировать их назначение с позиции доказательной медицины , определить эффективность самих факторов, роль и место, а также разработать дифференцированные показания к их назначению. Они должны отвечать по крайней мере одному из таких критериев, как:
а) сопоставимая с медикаментами клиническая эффективность;
б) возможность снижения медикаментозной нагрузки за счет повышения эффективности лекарств или синергизма действия;
в) возможность использования по специальным показаниям в осложненных случаях, например при сочетании патологий;
г) длительное последействие, приводящее к изменению характера течения БА и снижению влияния факторов, провоцирующих обострение;
д) изменение восприятия хронического лечения, приводящее к повышению комплайенса;
е) обеспечение гипоаллергенной и гипополлютантной среды.
Методы аппаратной физиотерапии применяются у больных БА в период затихающего обострения и в период ремиссии и должны быть направлены на стимуляцию дыхания, коры надпочечников, рассасывание воспалительных и рубцово-склеротических изменений в бронхах. Используются такие методы как аэрозольтерапия, магнитотерапия, индуктотермия. Применение этих методов возможно у больных при всех ФК.
Методы гемофереза (плазмаферез и гемосорбция) используются в среднетяжелых и тяжелых случаях БА (II–III ФК). Важным методом немедикаментозной восстановительной терапии является оксигенотерапия. При тяжелой БА весь комплекс медикаментозной терапии проводится, как правило, на фоне оксигенотерапии.
Спелеотерапия обеспечивает как эффект элиминации, так и бронходилатации, ее применение показано при БА с I–II ФК. Хорошо зарекомендовали себя разгрузочно-диетическая терапия (РДТ), баро-, ИРТ. РДТ проводится в условиях стационара с длительностью сеансов по 10–15 дней (2 курса). Особое внимание уделяется восстановительному периоду, который при БА должен превышать период голодания. РДТ показана больным БА с I–II–III ФК. Баротерапия назначается в условиях гипобарической камеры и может использоваться у больных БА с I–II ФК.
С помощью ИРТ достигается бронхолитический, муколитический и десенсибилизирующий эффекты. Применима у больных при всех ФК, в том числе и при острой БА. Курс лечения ИРТ составляет 10 сеансов, но при этом должны использоваться повторные курсы.
Большое значение при БА имеет восстановление свободного экономического дыхания. Поэтому дыхательная гимнастика является обязательным комплексом немедикаментозного ВЛ у больных БА. Должны использоваться статические и динамические упражнения, из них наиболее важны диафрагмальное дыхание, тренировка дыхания с помощью создания положительного давления на выдохе, упражнения с форсированным удлиненным вдохом и специальные дренажные упражнения. Дыхательная гимнастика должна применятся постоянно на всех этапах МР у больных всех ФК.
Климатотерапия — использование влияния различных метеорологических факторов и особенностей климата данной местности, а также специально дозированных специфических воздействий (климатопроцедур) в реабилитационных целях.
При назначении климатотерапевтических мероприятий достигаются следующие общие эффекты. Во-первых, оптимизация деятельности сердечно-сосудистой и дыхательной систем, в основном за счет компенсации механизмов захвата, транспорта и выделения кислорода. В итоге менее эффективные функциональные системы компенсации (повышение минутного объема за счет увеличения частоты сердечных сокращений и поддержание вентиляции за счет гиперпноэ) сменяются более эффективными. Происходит также активизация деятельности ЦНС за счет улучшения компенсаторных реакций головного мозга. Под влиянием климатотерапии увеличивается пульсовое кровенаполнение, венозный отток, улучшается биоэлектрическая активность головного мозга. Одновременно повышается неспецифическая резистентность и иммунитет. Важным механизмом повышения общей сопротивляемости является термоадаптация. Основой климатотерапии является аэротерапия.
Аэротерапия может проводится круглосуточно. При этом она включает длительное пребывание, в том числе сон, на открытых верандах, балконах, в специальных климатопавильонах. Может проводится также в палатах при открытых дверях, окнах, фрамугах.
Процедуры аэротерапии показаны реконвалестентам после острых заболеваний, в фазе ремиссии хронических заболеваний органов дыхания, кровообращения, нервной системы.
Психотерапия. Должна стать обязательным компонениом ИПР больного БА. Психотерапевтические мероприятия обладают большим саногенным потенциалом. Они способствуют созданию условий для охранительного торможения в коре головного мозга, выработке компенсации и активного уравновешивания процессов высшей нервной деятельности с условиями окружающей среды. Психотерапевтические мероприятия должны быть направлены на коррекцию «внутренней картины болезни», устранение психогенных факторов отягощения течения болезни, выработку адекватного отношения пациента к своему заболеванию, создание установки на проведение МР.
Рекомендуются такие методы ПТ как психотерапевтическое убеждение, функциональная тренировка, внушение в бодрствующем состоянии, гипнотерапия, аутогенная тренировка.
В качестве психотерапевтических мероприятий может рассматриваться обучение больного. Оно проводится лечащим врачом и имеет целью сообщение больному необходимой информации о его заболевании, обучение методам самоконтроля, выработку мотивации на участие в МР, выработку партнерских отношений с медицинским персоналом.
Своевременная и правильная оценка тяжести БА на этапе формирования ИПР позволяет не только выбрать оптимальную тактику медикаментозного и физиотерапевтического лечения, но своевременно и адекватно проводить мероприятия по профессиональной и социальной реабилитации. Безусловно, в каждом конкретном случае будут свои особенности в тактике, методах лечения и оценке клинико-трудового прогноза вследствие различия этиопатогенетических механизмов даже при правильном определении степени тяжести БА.
Профессиональная реабилитация. Наряду с МР необходимо своевременное решение профессиональной реабилитации, что позволяет более рационально использовать медицинские методы, определяя адекватные объемы медикаментозной нагрузки. Так, своевременное выявление контакта с вредными и провоцирующими обострение БА факторами позволяет провести мероприятия по профотбору, переобучению и рациональному трудоустройству, что сопровождается, как правило, уменьшением числа обострений, госпитализаций, вызовов «скорой помощи».
С целью эффективной профессиональной реабилитации на первом этапе проводится оценка состояния профессионально значимых функций. Для этого используются как традиционные методы функциональной и лабораторной диагностики (при оценке кардио-пульмональной недостаточности и активности процесса), так и различные методы психологического и психофизиологического тестирования. Результаты оценки профессионально значимых функций экстраполируются на условия труда на конкретном рабочем месте или соотносятся с типовыми условиями труда в той или иной профессии, определяющими категории тяжести и напряженности. На основании данного сравнения решается вопрос о возможности труда в нынешней или иной доступной профессии. С учетом проведенного анализа профессионально значимых функций и профпригодности производится профподбор. Трудоустройство осуществляется или в рамках своего предприятия, или через местный центр по трудоустройству, переобучению и профориентации населения. При необходимости переобучения определяется его форма: на рабочем месте, на курсах, в центре профессиональной переподготовки или в учебных заведениях. В случаях реконструкции рабочего места определяется возможность обеспечения дополнительными приспособлениями и специальными техническими средствами, изменения графика и темпа работы, ограничения объема и времени работы и др.
Основными противопоказаниями при БА являются: работа с многими химическими факторами (кислоты, сложные эфиры, аминосоединения, барий и его соединения, искусственные и синтетические волокна, каменноугольные волокна и дегти, кремний органические соединения, углеводороды, пестициды, фенол, хлор и его соединения и др.), токсическими веществами раздражающего и сенсибилизирующего действия, белково-витаминными концентратами, антибиотиками и всеми видами излучения (ионизирующее, электромагнитное и др.). Противопоказан труд в неблагоприятных метеорологических и микроклиматических условиях (повышенные и пониженные температуры, влажность и давление воздуха; запыленность и задымленность и др.). Например, температура воздуха на рабочем месте в помещении должна быть не выше + 25оС и не ниже + 16оС, при влажности воздуха до 60%, на открытом воздухе — не выше + 28оС и не ниже – 10оС.
Не менее значимым являются психофизиологические факторы. Противопоказан труд со значительным и постоянно умеренными физическими напряжениями. При выполнении труда II категории тяжести разовый вес поднимаемого груза для мужчин не должен превышать 5 кг и подъем их не более 50 раз за смену; вес переменных и обрабатываемых деталей не более 2 кг, а длительная физическая нагрузка не более 1600 ккал за смену. Ограничения увеличиваются при нарастании ФК нарушений.
Социальная реабилитация. Методы социальной реабилитации БА проводятся согласно действующего законодательства в соответствии с показаниями. Возможны меры социально-бытовой и других видов реабилитации: обеспечение бытовыми техническими средствами, предоставление специальных средств передвижения, льготное обеспечение лекарственными средствами и др.
Оценка эффективности ИПР проводится с учетом результатов медицинской, профессиональной и социальной реабилитации, т.е. всех разделов ИПР, а также динамики ограничения жизнедеятельности и социальной недостаточности. При ФК I эффективность ИПР может составлять 25%, при ФК II — 15–20%, при ФК III — 10–15%.
Источник