Исследование напряженности иммунитета против кори
В статье представлены результаты исследования, посвященного анализу напряженности популяционного иммунитета к вирусу кори, краснухи, эпидемического паротита и ветряной оспы у взрослых.
Введение
Антропонозные вирусные инфекции с аэрозольным механизмом передачи составляют большую группу заболеваний в инфекционной патологии. К ним относят такие инфекции, как корь, краснуха, эпидемический паротит и ветряная оспа. Издавна они считаются детскими инфекциями и инфекциями организованных коллективов. В настоящее время отмечается их «повзросление», они все чаще встречаются среди взрослого населения. Этими инфекциями болеют повсеместно на всей территории Российской Федерации и дети, и взрослые.
Начиная с 1994 г. наблюдалось снижение заболеваемости корью. В 2005–2012 гг. уровень заболеваемости корью на территории России не превышал 1 случай на 100 тыс. населения. Однако в 2012 г. отмечен подъем заболеваемости кори как в Европейском регионе, так и на территории Российской Федерации. Подъем заболеваемости достиг пика в 2014 г. (3,23 на 100 тыс. населения). К 2016 г. показатели заболеваемости снизились и составили 0,12 на 100 тыс. населения. В 2017 г. на территории Российской Федерации зарегистрировано 725 случаев кори. Заболеваемость совокупного населения корью в России в 2017 г. составила 0,50 на 100 тыс. населения. Заболеваемость детского населения до 17 лет составила 1,63 на 100 тыс. населения (в 2016 г. — 0,35 на 100 тыс.). Заболеваемость корью на территории России в 2018 г. возросла в 4,5 раза по сравнению с аналогичным периодом предыдущего года. Наиболее высокая заболеваемость отмечалась среди детей раннего возраста, в возрастной группе 1–2 года — 4,9 на 100 тыс. детей данного возраста (189 случаев) [1].
Ситуация по кори в мире и в странах Европы остается неблагополучной. В 2017 г. отмечен многократный рост заболеваемости в Европейском регионе. Так, в январе 2017 г. в европейских странах (Германия, Италия, Польша, Румыния, Франция, Швейцария) зарегистрировано 474 случая кори. Кроме того, крупные вспышки кори зарегистрированы в Италии и Румынии [1, 2]. Учитывая усилия, предпринимающиеся по ликвидации кори согласно программе ВОЗ, ситуацию нельзя считать благополучной. Одним из основных мероприятий по профилактике кори является вакцинация с применением живой коревой вакцины (первая вакцинация в возрасте 12 мес., ревакцинация в 6–7 лет). Подлежат вакцинации дети от 1 года до 18 лет (включительно) и взрослые до 35 лет (включительно), неболевшие, непривитые, привитые однократно, а также не имеющие сведений о прививках против кори. Лица, которые относятся к группам риска, подлежат вакцинации до 55 лет. По рекомендациям ВОЗ охват прививками населения должен составлять более 95% от вакциноуправляемых инфекций [3, 4].
Ветряная оспа — самая распространенная детская инфекция и по количеству случаев уступает лишь острым респираторным инфекциям. Ветряная оспа вызывается вирусом Varicella zoster (VZV), который относится к типу 3 вирусов герпеса и вызывает два заболевания: ветряную оспу и опоясывающий герпес. После перенесенной в детстве инфекции в ганглиях задних корешков спинного мозга формируется пожизненное носительство вируса в дремлющем состоянии. В момент ослабления клеточного звена иммунной системы под влиянием факторов внешней среды, психоэмоциональной перегрузки происходит реактивация вируса, которая клинически проявляется в виде опоясывающего герпеса. Кроме того, ветряная оспа может представлять опасность для лиц, составляющих группу риска (беременные, недоношенные и маловесные дети со стойкими иммунологическими дефектами, а также лица с ВИЧ-инфекцией). Дети с онкологическими заболеваниями наиболее предрасположены к заболеванию ветряной оспой [5, 6]. Показатель заболеваемости ветряной оспой на территории России в 2017 г. составил 585,21 на 100 тыс. населения (в 2016 г. — 544,59 на 100 тыс. населения). Среди детского населения в 2017 г. зарегистрировано 2831,61 случая на 100 тыс. населения (в 2016 г. — 2673,31 на 100 тыс.). Показатель заболеваемости ветряной оспой среди взрослого и детского населения в 2017 г. на территории России увеличился на 7,7% и 5,9% соответственно. За 2017 г. было зарегистрировано 4 случая смерти от ветряной оспы, из них 3 случая — дети [7].
Показатель заболеваемости эпидемическим паротитом в 2017 г. составил 3,03 на 100 тыс. населения. По сравнению с 2016 г. (0,76 на 100 тыс. населения) заболеваемость возросла в 4 раза. Среди детского населения (возраст до 17 лет) заболеваемость эпидемическим паротитом увеличилась в 3,3 раза. Эпидемический паротит распространен повсеместно. К данному заболеванию восприимчивы как дети, так и взрослые. Вирус поражает околоушные железы. По данным литературы, у 61,9% больных отмечается двустороннее поражение желез. Тяжелое течение заболевания может привести к таким осложнениям, как орхит, панкреатит и менингит. Кроме того, перенесенный в детстве паротит может вызвать развитие сахарного диабета [5, 8].
На данный период времени эпидемическая обстановка по краснухе благоприятная. В 2017 г. было зарегистрировано пять случаев краснухи среди совокупного населения России. Синдрома врожденной краснухи на территории России не зарегистрировано.
Единственным эффективным средством профилактики против кори, краснухи, эпидемического паротита и ветряной оспы является вакцинация как детей, так и взрослых. Вакцинация против кори, краснухи и эпидемического паротита внесена в национальный календарь профилактических прививок. В соответствии с приказом Минздрава России от 21 марта 2014 г. № 125н «Об утверждении национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям» вакцинация против ветряной оспы проводится только по эпидемическим показаниям. В 2009 г. вакцинация против ветряной оспы внесена в региональный календарь прививок г. Москвы и Свердловской области.
Вирусные инфекции, особенно вовлекающие в патологический процесс кожу, могут послужить триггером для запуска или фактором обострения аллергопатологии, тогда как вовремя и правильно проведенная вакцинация живыми вирусными вакцинами практически не дает таких последствий [9].
Цель исследования: проанализировать напряженность популяционного иммунитета к вирусу кори, краснухи, эпидемического паротита и ветряной оспы на примере 93 здоровых взрослых в возрасте 18–30 лет.
Материал и методы
Материалом для исследования напряженности иммунитета против кори, краснухи, эпидемического паротита и ветряной оспы послужила сыворотка крови 93 случайно выбранных условно здоровых человек в возрасте 18–30 лет. Дополнительно у всех был собран прививочный анамнез.
Сведения о вакцинации получены из личных медицинских книжек. Так, у 61 человека не было сведений о прививках против кори, у 29 — такие сведения имелись, из них у 21 — прививка проводилась в возрасте 6–7 лет, у 4 — в возрасте 1 года. У 3 человек было лишь указано, что они привиты по возрасту от кори, но без указания даты вакцинации.
У 66 человек прививочный статус в отношении краснухи был неизвестен. У 27 человек такие сведения имелись, из них у 12 — о вакцинации в возрасте 11–12 лет, у 7 — о вакцинации по возрасту без указания даты.
У 65 обследованных прививочный статус относительно эпидемического паротита был неизвестен. У 28 человек такие сведения имелись, из них у 4 — сведения о первой прививке в возрасте 1 года, у 15 — в возрасте 6–7 лет и только у 7 — о прививках по возрасту без указания даты.
Относительно ветряной оспы у 83 человек прививочный статус был неизвестен. У 10 человек такие сведения имелись, из них у 5 — сведения о вакцинации в возрасте от 3 до 5 лет. Один человек привит в возрасте 14 лет, и 4 человека привиты по возрасту без указания даты вакцинации.
Забор крови осуществляли из локтевой вены в количестве 4 мл. Сыворотку крови, полученную для определения специфического иммунитета, разливали в пробирки типа «эппендорф», замораживали и хранили до использования при температуре -70 °С. Специфические иммуноглобулины класса G (IgG) к антигенам вирусов кори, краснухи, эпидемического паротита и ветряной оспы в сыворотке крови определяли методом иммуноферментного анализа (ИФА) с помощью тест-систем (Россия) в соответствии с прилагаемой инструкцией производителя. Защитным уровнем IgG для кори считали показатель 0,2 МЕ/мл, для краснухи — 25 МЕ/мл [10]. Для оценки уровня специфических антител к вирусам эпидемического паротита и ветряной оспы рассчитывали коэффициент позитивности, равный отношению полученного для каждой сыворотки значения в единицах оптической плотности к уровню cut off.
Полученные результаты были подвергнуты статистической обработке с вычислением медианы, первого и третьего квартиля (пакет статистических программ Microsoft Office Excel 2010).
Результаты и обсуждение
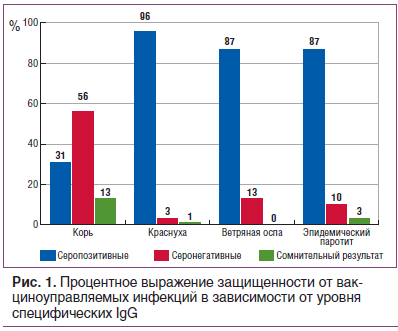
По результатам ИФА получили процентное выражение защищенности в зависимости от уровня специфических IgG к антигенам вирусов кори, краснухи, эпидемического паротита и ветряной оспы, которое представлено на рисунке 1.
Специфические IgG к вирусу ветряной оспы были обнаружены у 87% обследованных, что может свидетельствовать о перенесенной инфекции в раннем возрасте. Кроме того, отмечен высокий уровень защиты против краснухи — 96% и эпидемического паротита — 87%, что свидетельствует о наличии специфического иммунитета в результате вакцинации или перенесенной инфекции. У 43% обследованных отмечены высокие уровни антител к вирусу краснухи, что может говорить о перенесенной ранее инфекции (у данных пациентов уровень антител был 300 Ме/мл и выше, что возникает именно в случае перенесенной инфекции). В таблице 1 представлены средние уровни противовирусных антител к вирусам рассматриваемых инфекций. Средний уровень антител к вирусу краснухи, эпидемического паротита и ветряной оспы в индикаторной группе (18–30 лет) превышает защитный уровень. Критерием эпидемиологического благополучия по краснухе считается выявление в обследованной группе не более 7% серонегативных лиц, для эпидемического паротита — 5%. Доля восприимчивых к инфекции краснухи составила 3%, к паротиту — 10%, что соответствует критериям эпидемиологического благополучия по данным инфекциям.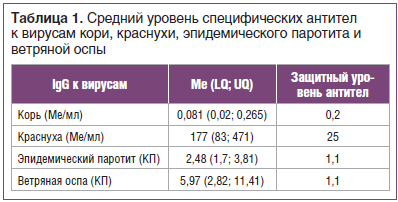
По полученным результатам можно сказать, что обследованная группа имеет низкую восприимчивость к вирусу краснухи и вирусу эпидемического паротита. Аналогичные результаты получены в отношении вируса ветряной оспы (13% серонегативных) преимущественно за счет перенесенного заболевания, т. к. только 10 человек из обследованной группы были привиты против ветряной оспы.
Другая ситуация складывается с корью: доля серонегативных составила 56% (52 человека) из 93 обследованных. Следы специфических антител (но ниже защитного уровня) имели 13% из обследованных. И лишь 31% имели защитные уровни в результате вакцинации. Один человек был выявлен с титром антител 2,10 МЕ/мл, что может свидетельствовать о перенесенной инфекции. Средний уровень противокоревых антител оказался ниже защитного уровня. Критерием эпидемического благополучия по кори считается выявление в обследуемой группе не более 7% серонегативных лиц. В нашем случае 69% обследованных оказались не защищенными от вируса кори. Таким образом, эти лица составляют группу высокого риска инфицирования и распространения инфекции кори.
При анализе прививочного статуса было выявлено, что у большинства обследованных отсутствовали сведения о прививках. Причины этого могут быть различными: небрежное оформление документов и утеря медицинских документов, отказ от прививок, медицинские отводы. Часть обследованных имеют сведения о вакцинации, но по результатам серологического мониторинга титр специфических антител IgG у них ниже защитного уровня. Причинами этого несоответствия могут быть нарушение «холодовой цепи» в пути транспортировки вакцины от изготовителя до вакцинируемого или нарушение сроков вакцинации. Такие люди считаются привитыми, но не имеют защитного титра.
Заключение
С 2011 г. отмечается рост заболеваемости корью в Российской Федерации, одна из причин ухудшения ситуации — накопление в популяции восприимчивых (неиммунных) лиц на фоне выраженной миграции населения. Одним из достоверных методов оценки иммунной прослойки населения является серомониторинг (определение IgG у здоровых лиц). Результаты серологических исследований показывают, был ли человек привит, или не привит, или перенес инфекцию ранее. Такой метод дает достоверный материал для анализа напряженности коллективного иммунитета на популяционном уровне, кроме того, позволяет прогнозировать дальнейшую эпидемическую ситуацию в стране [10, 11]. На сегодня растет количество отказов родителей от профилактических прививок. По данным проведенных исследований выявлено, что лишь 80% детей привиты в возрасте до 2 лет [3]. Правильно и вовремя сделанная прививка живыми вирусными вакцинами не вызывает обострения имеющейся аллергопатологии и не провоцирует формирование новой [9]. В то же время вирусные инфекции, вовлекающие в воспалительный процесс кожу и респираторный тракт, могут послужить как фактором обострения аллергопатологии, так и непосредственным триггером, запускающим аллергический процесс. Необходимо повышать информированность родителей по вопросам вакцинопрофилактики путем проведения разъяснительных работ, а медицинского персонала — путем образовательных семинаров и лекций.
Источник
Тест на антитела к вирусу кори / напряженность иммунитета против кори*
Как определить, нужна ли прививка или нет
С прививками ситуация очень простая: если ее можно не делать, то ее лучше не делать, ибо последствия могут быть самыми разнообразными…
С другой стороны, если прививку нужно сделать, то ее лучше сделать, поскольку часто бывает так, что прививку сделали, а антитела не выработались, иммунитет не образовался или со временем ослаб.
Перед прививкой против кори желательно проведение анализа крови на антитела (напряженность иммунитета против кори )
Всё логично: если анализ показывает достаточное количество антител к кори – прививка не делается (потому что антитела «говорят», что защита против кори в организме есть). Почти у всех людей естественный титр антител достаточно высокий и прививки делаются буквально 9-15% от всего количества .
Почему повторная РЕвакцинация очень опасна
- В 7% случаях после прививки от кори возникает сильнейшая аллергическая реакция. Столкновение иммунитетов – это ужасно!.
- Прививка это, по сути, заражение организма. Изначально она ослабляет организм и в этот момент он становится уязвим для других болезней.
Зачем нужен анализ на наличие антител, если вы уже делали прививку ранее или переболели уже болезнью?
- У10-12% людей иммунитет на корь не вырабатывается даже после прививки
- У 20-30% людей иммунитет на корь пропадает со временем в результате употребления антибиотиков, иммунодепрессантов и т.д.
- Многие люди не помнят или не знают, делали ли они прививку, болели ли данной болезнью.
- Все эти факторы обостряют вероятность непредвиденного заражения, например, взрослого при контакте с больным ребенком.
Абсолютно такая же ситуация и с остальными вирусами заболеваний данной группы : краснуха, паротит

Немножко теории
Еще «на заре» вакцинации было известно, что ПРИВИВАТЬ НАДО ТЕХ, у кого НЕ выработался специфический (против конкретного заболевания) иммунитет ЕСТЕСТВЕННЫМ путем.
Делать прививки тем, у кого уже есть естественный иммунитет против заболевания, противопоказано!
Часто здоровый человек имеет высокий собственный уровень титров антител к инфекции.
Перед любой прививкой необходимо сдать анализы на наличие антител ( анализ на напряженность иммунитета )
Наличие внутреннего иммунитета к инфекции может быть обусловлено тем фактом, что выработка иммунитета (антител) происходит не только благодаря прививкам (этот метод кстати весьма агрессивен и вызывает массу споров), но и более мягкими способами — через случайные кратковременные контакты с больными людьми.
Любой врач подтвердит, что далеко НЕ ВСЕ заболевают при контакте с больным, даже самым контагиозным (заразным) заболеванием! Почему? Да потому что иммунитет против инфекционных заболеваний может выработаться и незаметно (та же «прививка», но без искусственных вакцин!). Титры антител как раз и показывают, что встреча с инфекцией произошла, и что защита – есть (это как раз и называется «специфическим иммунитетом»).
Повторюсь. Антитела МОГУТ вырабатываться:
а) при остром течении инфекции;
б) когда здоровый человек встретился с инфекцией и «переболел» ею «незаметно» — т.е. произошла «естественная прививка».
в) после введения вакцины (прививки). Главное – выработка антител (тогда как говорят, «прививка состоялась»). Сколько вырабатывается антител и как долго они сохраняются – это сугубо индивидуально.
Бывает, что человек трижды за жизнь ярко переболевает коклюшем (т.е. достаточный иммунитет не вырабатывается даже после болезни), а бывает, что «незаметно выработанный иммунитет» (или после прививки, или без прививки) защищает от того же коклюша на всю жизнь.
Источник
Иммунитет всегда поддерживает здоровье человека. Когда в организм попадают вредоносные микроорганизмы, то активизируются фагоциты. Они транспортируются к очагу инфекции, где начинают поглощать вредоносные микроскопические организмы. Фагоциты успешно ведут борьбу с теми микробами, которые не слишком сильны. В большинстве случаев этого вполне достаточно. Однако не всегда бывает так, ведь некоторые микроорганизмы весьма устойчивы к воздействию.
При любом раскладе в этой битве выделяются специальные вещества, сигнализирующие «тяжелой артиллерии». Речь идет о лимфоцитах, которые подключаются к уничтожению бактерий и их последствий. Понимая эти моменты, можно перейти к вопросу иммунитета, который помогает защищать организм от кори. При этом иммунная функция может предотвратить развитие вирусов кори, как и ряда других заболеваний. При этом специфика заболевания чаще обходит естественную защиту организма. Создают искусственный иммунитет. Что же это? Каковы особенности? Обо всем по порядку.
Заболевание
Когда РНК-вирус проникает в организм, то он может вызывать отрицательные последствия. Заключаются они в том, что возникает острое вирусное заболевание, которое называют корью. Чаще всего недуг постигает детей, реже взрослых людей. Однако последние могут заболеть корью, если не переболели данной болезнью в детстве. Поэтому существует мнение, что лучше в детстве заразиться. По большей части это заблуждение. Корь всегда опасна. Поэтому лучше получить искусственный иммунитет в раннем детстве. Только после этого можно судить о дальнейшей безопасности для вашего здоровья.
Болезнь, именуемая корью, чрезвычайно опасна. Происходит поражение лимфоузлов и других жизненно важных органов. Порой от температуры в районе 40 градусов не выдерживают кровеносные сосуды и легкие. Развивается корь стремительно. Если имеются хронические заболевания, то ситуация усугубляется. ВИЧ также ведет к проблемам со здоровьем. Профессиональный специалист должен учитывать все нюансы, чтобы оказать реальную помощь в непростой ситуации.
Корь вызывает поднятие температуры до критических отметок. Вирус хорошо развивается в теле человека, но за его пределами быстро гибнет. Важно знать: иммунитет от кори существует. Чаще всего вводят специальную вакцину. Важно рассмотреть все подробности, чтобы ориентироваться: иногда стоит поставить вакцину, но в некоторых случаях нельзя. Данному моменту и многим другим посвящен обзор.
Искусственный иммунитет от Кори
Прививка о кори настоятельно рекомендуют ставить всем детям. Однако родители имеют право отказаться от данной вакцины. Некоторые считают, что вакцинация выступает злом. Другие же люди по иным причинам не желают проводить данную процедуру. У каждого свои мотивы. Однако важно думать. По статистике около 900 000 человек ежегодно умираем из-за того, что родители отказались ставить прививку. Да, в организм вводят ослабленный вирус. Зато в дальнейшем можно не болеть. Если же беда случится, то форма будет легкой, не вызовет никаких опасных ситуаций. Искусственный иммунитет может продержаться разное время. Все зависит от особенностей организма человека, а также от образа жизни.
Стоит знать о противопоказаниях. Если у малыша есть аллергия на куриные яйца и на ряд других продуктов/веществ, то прививка не допускается. В противном случае может произойти анафилактический шок. Если ребенок болен, то в этот период прививка не ставится. Врач должен четко определить ситуацию.
Об эффективности вакцины
Статистика показывает: около 85 процентов малышей в возрасте 9 месяцев после привития получают иммунитет к кори. Кроме того, у годовалых детей иммунитет к рассматриваемому заболеванию возникает в 95 случаях из 100. Это достаточно солидный показатель. Поэтому его стоит учитывать. Лучше привить ребенка, чтобы в дальнейшем не возникало никаких проблем. Врач всегда даст советы и рекомендации. Только после обследования и сдачи анализов можно делать выводы. Иммунитет от кори станет щитом. Важно свести к минимуму те риски, которые могут возникнуть у ребенка. Да и взрослые люди подвержены кори. Привитые в детстве, они могут обезопасить себя во взрослом состоянии.
Многочисленные исследования, проводимые американскими учеными и их европейскими коллегами, подтверждают справедливость всех приведенных выше слов. При этом наш соотечественник ученый Мечников положил основы изучения иммунологии. На основании всех полученных сведений можно судить о том, что медицинская наука позволяет активизировать иммунитет. Учитывая все нюансы, можно судить о спасении.
Напряженность иммунитета к Кори
Существует много вопросов, связанных с корью и защитными функциями организма. Например, понятие «напряженность иммунитета к кори» звучит на устах, но не все в полной мере понимают смысл. Важно разобраться в данной ситуации, чтобы иметь четкое представление. Важно выявить ту ситуацию, что показывает нарушения в иммунной системе. Только такой подход является верным решением. Опытный врач всегда подскажет и направит. Иммунограмма показывает уровень иммунитета. По крайней мере все его снижения будут отображены. Они могут быть вызваны не только вирусными инфекциями простудного характера, но и венерическими заболеваниями.
Конечно, иммунная система человека изучена не в полной мере. Однако на основе опытов и исследований ученые могут контролировать некоторые вопросы. По крайней мере они способны выявить снижение иммунитета. Иммунограмма всегда ориентирована на то, чтобы проанализировать активность лейкоцитов. Работают опытные специалисты, которые способны всесторонне рассмотреть состояние иммунной системы.
Иммунитет и лечение
В современной медицине конкретно разработанных препаратов для лечения кори не существует. Однако применяется целый комплекс средств, которые облегчают симптомы и снимают воспаление. Важно облегчить состояние дыхательных путей. Эти задачи стоят в приоритетах.
Стоит ежедневно ополаскиваться. Это позволит снять зуд. При кори он достаточно силен, может вызывать неприятные ощущения, мешая работе и отдыху. Иногда возникает пневмония на фоне кори. В этой непростой ситуации врач выписывает антибиотики. Пока другой альтернативы им не существует.
Если следовать слову Всемирной организации здравоохранения, то важно поддерживать организм. Для этого необходим витамин A. Он благотворно сказывается на общем состоянии организма, да и позволяет успешно бороться с корью. Да и в целях профилактики важно использовать лечение в комплексе. Только такой подход способен приносить положительный результат. Вообще, витаминам отводится важное место. Проконсультируйтесь с лечащим врачом, чтобы получить профессиональный подход. Ведь лечение кори никогда не терпит ошибок. Поэтому о самолечении не должно идти и речи. Корь острое инфекционное заболевание, требующее только профессионального подхода. Даже небольшие нарушения и ошибки могут приводить к летальному исходу. Это не просто «страсти», а реальные факты. Однако существует некоторые нюансы. Их также нужно рассмотреть, чтобы сложилась полная картина.
Нюансы
Если судить об искусственном иммунитете против кори, то нужно знать ряд моментов. Каждый из них стоит учитывать. Во-первых, побочные эффекты наблюдаются крайне редко. Да и они быстро проходят. Во-вторых, прививка безопасна. Практикой доказано: даже зараженные ВИЧ люди могут вакцинироваться. Если же говорить о анафилаксии, то она возникает лишь в одном случае из 100 000. Это ничтожный показатель, который позволяет ставить вакцину всем людям. Всё же некоторые люди сомневаются. Важно анализировать ситуацию, принимая верное, рационально выстроенное решение.
Корь может передаваться воздушно-капельным путем. При этом при чихании вирус распространяется на десятки метров. Так просто подхватить данную инфекцию. Поэтому всегда стоит сторониться людей, кашляющих или чихающих рядом с вами; это важно для сохранения здоровья момент.
Врач всегда выбирает те средства, что предусмотрены в комплексе, которые наиболее актуальны в каждой конкретно взятой ситуации.
Если корь не лечилась своевременно, то все равно существуют шансы на выздоровление. Ключевая роль будет отводится всему: от индивидуальных особенностей организма (включая уровень иммунитета) и до точности соблюдения всех нюансов. Тогда можно судить об успешном избавлении от кори.
Конечно, «общий» иммунитет человека в какой-то мере защищает от вирусов кори. Однако в большинстве случаев этого недостаточно. Требуется искусственный иммунитет, которому и был посвящен обзор. Вакцина не выступает чем-то страшным; все предельно просто. Смотря на статистику смертности от кори, многие люди заботятся об иммунитете. Поэтому вакцина важна. Также не забывайте о том, что поддержание общего фона иммунитета занимает основополагающее значение.
Когда вирус попадает в лимфатические узлы и в селезенку, то там накапливается. Однако именно в этих органах и происходит активизация иммунитета. Корь опасна, но при своевременной вакцинации и/или лечении можно получить спасение. Иммунные функции организма помогут справиться с любым недугом при грамотно выстроенной системе лечения.
Источник

